Durante la gravidanza, il corpo femminile subisce trasformazioni significative per accogliere e proteggere il feto in sviluppo. Tra le strutture chiave coinvolte in questo processo vi è la cervice uterina, o collo dell'utero, una porzione anatomica di fondamentale importanza la cui lunghezza e integrità sono cruciali per il mantenimento della gravidanza e la prevenzione del parto prematuro. La misurazione del collo dell'utero può segnalare se c'è il rischio di parto prematuro. Comprendere i cambiamenti fisiologici della cervice e i metodi per valutarne la lunghezza è essenziale per la gestione della gravidanza e per adottare, dove necessario, specifiche attenzioni e precauzioni terapeutiche.
Anatomia e Funzione della Cervice Uterina
La cervice uterina rappresenta il punto di collegamento tra il corpo dell’utero e la vagina. Si presenta come una formazione cilindro-conica, con una lunghezza tipica di 2,5-4 centimetri ed un diametro di circa 2 centimetri e mezzo in condizioni fisiologiche in donne non in gravidanza. Le sue dimensioni variano nel corso della vita della donna: prima della pubertà è circa la metà della dimensione globale dell’utero; dopo lo sviluppo e, soprattutto, dopo la gravidanza le dimensioni diminuiscono dato che c’è una grandezza longitudinale del corpo.
La cervice è costituita da due porzioni: la porzione sopravaginale e la porzione vaginale. L'endocervice ed il canale endocervicale sono coperti da un epitelio monostratificato (sinonimi: semplice) colonnare (sinonimi: batiprismatico o cilindrico) costituito da cellule cigliate e da cellule secernenti muco, con presenza di ghiandole o pseudoghiandole endocervicali che lo accomunano maggiormente all'epitelio uterino. I due epiteli si uniscono nella cosiddetta giunzione squamo-colonnare, anche conosciuta come zona di trasformazione. È importante sottolineare che il collo dell'utero non è mobile perché è fissato alla vagina e alla vescica mediante tessuto connettivo lasso, fornendo così una struttura stabile.
Le ghiandole della cervice uterina secernono muco sotto l'influenza degli ormoni sessuali femminili. Questo muco cervicale svolge un ruolo dinamico e cruciale: durante il ciclo mestruale, la sua composizione cambia per trasformarsi in barriera o in vettore per gli spermatozoi. Viceversa, sotto lo stimolo del progesterone, la secrezione mucosa cervicale diviene più densa ed acida, opponendosi al passaggio degli spermatozoi in una cavità uterina non ancora predisposta all'impianto. Durante il ciclo mestruale di una donna, la cervice può subire lievi cambiamenti a causa dei livelli ormonali, che si riferiscono ai parametri come la misura del foro (cervice aperta o chiusa), la consistenza (dura o morbida) e la posizione (alta o bassa). Ad esempio, durante le mestruazioni e l'ovulazione, la cervice è più aperta per permettere rispettivamente l'uscita del sangue e l'ingresso dello sperma, mentre il resto dei giorni del ciclo mestruale, la cervice sarà chiusa.
Dalla cervice uterina passano dunque gli spermatozoi per la fecondazione, il flusso mestruale oltre che il neonato al momento del parto. La sua funzionalità è un meccanismo finemente regolato che assicura la fertilità e, in seguito, la protezione del feto.
Cambiamenti della Cervice in Gravidanza
Durante la gravidanza, la cervice uterina subisce un'evoluzione notevole, diventando un alleato che contrasta eventuali parti prematuri che potrebbero compromettere la vita del feto. Fin dalla fecondazione, il collo dell’utero assume il ruolo di impedire un’uscita prematura del feto durante la gravidanza e di proteggere il feto da potenziali infezioni mediante il cosiddetto muco cervicale o tappo mucoso che sigilla la cavità uterina.
I cambiamenti del collo dell'utero in gravidanza precoce devono essere valutati dal ginecologo dello studio. La maggior parte di questi cambiamenti ha a che fare con la posizione e la struttura della cervice. La cervice tende ad ammorbidirsi e ad assumere un colore più azzurrognolo, a causa di un incremento della vascolarizzazione, delle dimensioni e del gonfiore delle ghiandole cervicali. Questo ammorbidimento è dovuto all'aumento degli estrogeni. Essa tende inoltre leggermente a salire verso l’utero durante la gestazione. Gli orifizi interni ed esterni della cervice sono chiusi nelle donne che sperimentano la prima gravidanza (primipare) e leggermente socchiusi in quelle che hanno già partorito (pluripare). Il canale cervicale diventa fusiforme e si riempie di una fitta secrezione dalle ghiandole del muco endocervicale troppo cresciute: il tappo del muco. Questo tappo di muco, che si forma dopo il concepimento, ha una funzione protettiva, che serve a sigillare il canale cervicale e a impedire ai microrganismi e a più spermatozoi di entrare nella cavità uterina durante la gravidanza.
Tutti questi cambiamenti nel collo dell'utero si accentuano con l'avanzare della gravidanza fino al terzo trimestre, momento in cui la cervice inizia a prepararsi per il parto. È normale che la cervice si accorci, entro certi limiti: man mano che il corpo dell’utero si espande, tutti gli organi circostanti si spostano e si comprimono per fargli spazio; questo vale anche per la cervice. In condizioni fisiologiche, l’accorciamento della cervice si dovrebbe concentrare nell’ultima fase della gestazione, anche per favorire il parto.
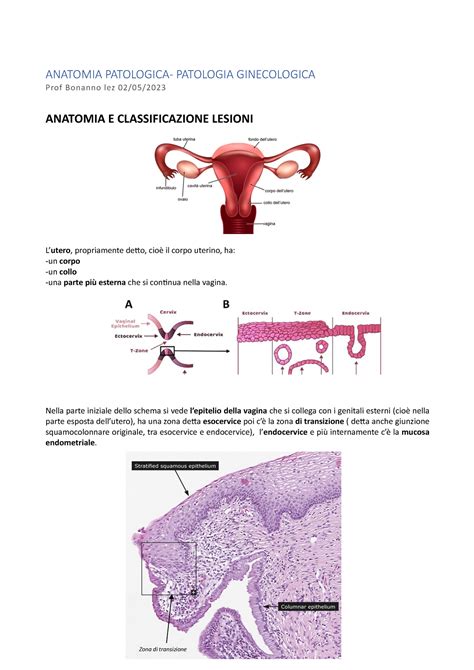
Durante la gravidanza, il collo dell'utero di norma ha una lunghezza compresa tra 33 e 40 millimetri, o tra 35 e 45 mm secondo altre fonti. Il cambiamento più significativo si dovrebbe verificare solo dopo la 24a settimana di gestazione, quindi alla fine del sesto mese. Pur essendo valori indicativi, possono dare un’idea abbastanza chiara di quando potrebbe essere necessario intervenire.
Prima della gravidanza, la cervice è di solito rigida e chiusa. Durante la gravidanza diventa più morbida e si riduce in lunghezza per consentire la dilatazione al momento del parto. Nelle donne che non hanno partorito, di solito ha un aspetto a punta e nelle donne che hanno partorito è più semiaperto. La posizione può anche variare a seconda della posizione dell'utero o se ha fibromi che possono spostarlo.
La Cervicometria: uno Strumento Fondamentale per la Prevenzione del Parto Pretermine
La valutazione ecografica per via transvaginale della cervice uterina in gravidanza rappresenta, allo stato attuale, la tecnica più attendibile nella predizione del Rischio di Parto Pretermine (RPP). La cervicometria è un esame ecografico che ha l’obiettivo di misurare la lunghezza del collo dell’utero. Questo esame, eseguito in genere tra le 19 e le 24 settimane di gravidanza (o prima, se ci sono dei fattori di rischio), permette di riconoscere una buona percentuale di donne potenzialmente a rischio di parto pretermine o aborto spontaneo. La cervicometria è quindi utile ad adottare, dove necessario, specifiche attenzioni e precauzioni terapeutiche (ad esempio il cerchiaggio della cervice).
La tecnica di misurazione, apparentemente semplice (misurazione della lunghezza della cervice uterina (CL) dall'ostio uterino esterno all'ostio uterino interno lungo il canale cervicale) deve soddisfare alcune regole precise per garantire accuratezza:
- Vescica vuota: è fondamentale che la paziente abbia la vescica vuota, poiché una vescica piena potrebbe esercitare pressione sulla cervice, alterandone la misurazione. La cervicometria viene effettuata a vescica vuota mediante inserimento di una sonda vaginale.
- Posizionamento della sonda con poca pressione: è particolarmente importante che durante l’inserimento della sonda nel fornice anteriore non venga esercitata alcuna pressione per non correre il rischio di allungare in modo artificiale il collo uterino.
- Ingrandimento 2/3 dello schermo: l'immagine ecografica deve essere ingrandita in modo che la cervice occupi almeno due terzi dello schermo, permettendo una visualizzazione dettagliata.
- Ottimale visualizzazione del canale cervicale e degli orifizi: il canale cervicale deve essere chiaramente visibile come una linea ipodensa, insieme agli orifizi uterini interno (OUI) ed esterno (OUE).
- Cervice dinamica: è opportuno che vengano effettuate diverse misurazioni e che la cervicometria duri almeno tre minuti, in quanto la cervice risulta essere particolarmente dinamica e può modificarsi significativamente nel corso dell’esame. Si dovrebbe applicare una leggera pressione sul fondo uterino per 15 secondi e riportare la misurazione più corta ottenuta.
La misurazione viene effettuata quando l’intero canale è stato identificato e tali criteri sono stati soddisfatti misurando la lunghezza della cervice uterina sul fermo immagine. La cervicometria richiede meno di 5 minuti ed è accurata al millimetro nel 95% dei casi. Contrazioni spontanee potrebbero “accorciare” la cervice, ma capita solo nell’1% dei casi.
Esistono diverse condizioni che possono inficiare una corretta misurazione, tra cui:
- Eccessiva pressione durante il posizionamento della sonda.
- In caso di cervice dinamica, non attendere il necessario tempo di assestamento.
- Presenza di contrazioni uterine.
- Sviluppo dell'OUI prima della 14a settimana di gestazione.
- Presenza di placenta previa.
- Pregressa chirurgia cervicale.
Se il canale cervicale non è diritto ma curvo, la misurazione della CL viene effettuata in due fasi: si fa la somma di due linee rette che seguono la curvatura. In questo caso, la scelta di effettuare una unica misurazione tra i due orifizi uterini o di ricorrere alla doppia misurazione dipende dal grado di curvatura: si traccia una retta che congiunge i due orifizi uterini e si misura l'altezza tra questa retta e l'apice della curvatura; se la distanza è maggiore di 5 mm, si ricorre alla tecnica della doppia misurazione; se la distanza è inferiore a 5 mm, si misura direttamente la distanza tra i due orifizi uterini. Bisogna comunque considerare che quando la lunghezza del canale cervicale è ridotta, il canale è sempre dritto e non curvo; per tale motivo, in caso la gestante presenti un canale cervicale curvilineo, una differenza tra la misura lineare e quella eseguita con la traccia è considerata irrilevante.
MED2000ECO cervicometria
Interpretazione della Lunghezza Cervicale e il Rischio di Parto Pretermine
Una cervice corta significa che la lunghezza del collo dell’utero (detta anche lunghezza cervicale) è più corta del normale. La lunghezza della cervice uterina è considerata nella norma quando è maggiore o uguale a 25 mm. Una CL inferiore a 25 mm è predittiva di Rischio di Parto Pretermine (RPP).
La cervice uterina normalmente misura dai 25 ai 30 mm fino alle 28-30 settimane; perciò una lunghezza del collo uterino inferiore a 25 mm prima del terzo trimestre è un’anormalità che è direttamente associata con un incrementato rischio di parto prematuro: più significativo e precoce è l’accorciamento della cervice, maggiore è il rischio di parto pretermine. Tale rischio corrisponde al 55%, significativamente più alto dello 0.6% di rischio della popolazione generale.
La cervicometria è indicata e considerata un utile strumento diagnostico dopo la 30° settimana in pazienti sintomatiche (pazienti che presentano attività contrattile a livello dell’utero), nelle quali una lunghezza inferiore a 15mm suggerisce l’attivazione del protocollo profilattico e terapeutico. Prima della 30° settimana invece, la soglia di lunghezza utilizzata come indicatore diagnostico di parto pretermine imminente viene modificata a seconda della eventuale presenza di altri fattori di rischio: <20 mm in loro assenza e <25 mm in loro presenza.
Le fluttuazioni nella misurazione della lunghezza cervicale possono generare ansia. Ad esempio, una donna a 27 settimane di gestazione con misure oscillanti (34, 39, 43, 38, 3.3 cm) si è comprensibilmente preoccupata. Tuttavia, la cervice è costituita da tessuto elastico e si può accorciare e rilasciare in presenza di contrazioni oppure spinte (come in caso di evacuazione). Anche l’operatore potrebbe contribuire a misurarla con qualche piccola variazione. Misure come quelle riportate sono tutte considerate normali, poiché l'allarme scatta generalmente per un raccorciamento cervicale dai 25 millimetri in giù. Oltre all’ecografia, la visita interna può fornire ulteriori informazioni sulla consistenza del collo, se sia chiuso oppure aperto, e l’eventuale presenza di secrezioni anomale. In caso di riduzione della lunghezza della cervice rilevata mediante cervicometria vengono generalmente effettuati test aggiuntivi per determinare il reale rischio di parto prematuro e la conseguente scelta più appropriata per quanto riguarda la terapia e l’eventuale ricovero ospedaliero.
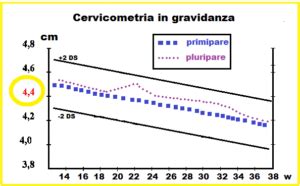
Il Funneling: un Indicatore Complementare di Rischio
Oltre alla cervicometria, l'altro parametro ecografico da valutare è la morfologia e la dilatazione dell'Orifizio Uterino Interno (OUI), noto come funneling. Se l'OUI è aperto, possono essere misurate la lunghezza e la larghezza della svasatura, anche se la larghezza ha meno importanza. Il termine “funneling” indica la dilatazione dell’orifizio interno della cervice, che assume la forma di un imbuto. L’orifizio è più aperto di quanto dovrebbe, indicando che l’organismo si sta preparando ad espellere il feto, a prescindere che sia a termine oppure no.
Da vari studi emerge che il funneling rappresenta una caratteristica di ingravescenza, insieme al collo raccorciato, nella progressione verso il parto pretermine. In circa il 70% dei casi di collo raccorciato è presente anche il funneling. Tuttavia, se il collo non è raccorciato, la presenza di funneling non incrementa il rischio di parto pretermine.
Il funneling deve essere valutato in termini percentuali (PF - Percentuale di Funneling), calcolando la lunghezza del funneling diviso per la CL Totale. La CL Totale è la somma della lunghezza del funneling e della CL Funzionale. La CL funzionale è la lunghezza della porzione chiusa del canale cervicale, cioè la porzione di canale cervicale che normalmente viene misurata in ecografia e per questo denominata anche CL Ecografica.
Per quanto riguarda le percentuali di funneling predittive di RPP: in caso di PF minima (< 25%), tra la 14a e la 22a settimana di gestazione, non vi è aumento del rischio di parto pretermine. Una PF moderata (25% - 50%) o grave (> 50%) si associa ad un rischio di parto pretermine del 50% o più. È opportuno precisare che una PF inferiore al 25% è una condizione di riscontro comune che non deve allarmare medico e paziente. Il rilievo di una CL inferiore a 25 mm, alla stessa stregua di una PF superiore al 25%, è predittiva di RPP e quasi sempre una PF superiore al 25% è associata a CL < 25 mm. Le due condizioni associate, PF > 25% e CL < 25 mm, indicano un aumento di rischio di parto pretermine con una sensibilità del 74%, mentre la presenza di funneling con CL normale non sembra aumentare il rischio di parto pretermine.
È importante notare che il funneling ha una maggiore variabilità tra i vari operatori con una riproducibilità minore rispetto alla CL. Considerata anche la migliore riproducibilità, la misurazione della lunghezza cervicale (CL) da sola è sufficiente a garantire una elevata accuratezza predittiva di Rischio di Parto Pretermine.
Il Parto Pretermine: Definizioni, Cause e Conseguenze
Nello screening del parto prematuro è da tenere presente che tutte le nascite prima delle 37 settimane sono definite pretermine; in Europa il loro tasso è del 7-8%. Questo rappresenta una delle principali sfide in ostetricia, poiché il parto pretermine è la principale causa di mortalità e morbilità neonatale. Nei paesi sviluppati, il parto pretermine è responsabile di circa il 50% di morti neonatali, seguito dalle infezioni e dall'asfissia.
In rapporto all'epoca gestazionale in cui si verifica il parto pretermine, possiamo distinguere 4 gruppi di rischio per gli eventi negativi (rischio di morte neonatale ed handicap neurologico):
- Alta gravità: se < 28 settimane (0,25% dei casi).
- Grave: se 28-30 settimane (0,25% dei casi).
- Moderato: se 31-33 settimane (0,6% dei casi).
- Lieve: se 34-36 settimane (6% dei casi).
I primi tre gruppi sono quelli a maggior rischio, con implicazioni significative per la salute a lungo termine del neonato.
Ci sono tante ragioni per cui il collo dell’utero si potrebbe accorciare troppo o prima del tempo, portando a un rischio elevato di parto pretermine o aborto spontaneo. Un accorciamento o una dilatazione della cervice durante la gravidanza comporta un rischio di parto prematuro. Questo accorciamento è causato da contrazioni che possono essere dovute a diversi fattori:
- Malformazioni uterine: anomalie strutturali dell'utero.
- Infezioni: infezioni urinarie o della cervice uterina (cervicite, l’infiammazione acuta o cronica della cervice). Se non trattate, infiammazioni e infezioni ripetute possono indebolire la cervice e accelerarne l’accorciamento, in caso di gravidanza.
- Fattori congeniti: alcune donne hanno la cervice corta per anomalie genetiche o ormonali.
- Traumi: traumi che potrebbero aver indebolito o danneggiato la cervice, come parti frequenti o aborti ripetuti.
- Conizzazione: in caso di lesioni precancerose, bisogna asportare il tessuto danneggiato dalla cervice. In questo modo, però, la si accorcia e se ne compromette in parte l’integrità strutturale.
In tutti questi casi, è importante tenere la cervice monitorata lungo tutta la gestazione. La maggior parte delle donne scopre la cervice accorciata per caso, durante un’ecografia di routine, poiché solitamente rimane asintomatica. Nei casi più gravi, tuttavia, possono manifestarsi sintomi come pressione pelvica, aumento di perdite trasparenti filamentose (che potrebbero indicare un indebolimento del tappo cervicale), sanguinamenti vaginali e contrazioni uterine prima del termine. Anche in caso di rischio elevato, però, non è detto che i sintomi in questione si manifestino, rendendo gli screening ecografici ancora più importanti.
Insufficienza Cervicale e Interventi Terapeutici
Normalmente la cervice è lunga e chiusa durante la gravidanza. Il collo dell’utero accorciato, infatti, causa fino al 25% degli aborti spontanei nel secondo trimestre. Se la cervice si trova aperta durante la gravidanza, senza aver subito contrazioni, la donna può avere una cervice incompetente o un'insufficienza cervicale. Si tratta di un disturbo cervicale che può portare ad aborti ripetuti nel secondo trimestre o a nascite premature. L’incontinenza cervicale può essere dovuta ad difetto strutturale o funzionale, di cui si riconoscono sia cause congenite (più rare) che fattori acquisiti, quali precedenti interventi ginecologici o traumi di tipo ostetrico.
Se si diagnostica un'insufficienza cervicale, il medico può raccomandare un cerchiaggio. Il cerchiaggio è una sutura chirurgica volta a chiudere e rafforzare la cervice. Questo intervento consiste nell’applicare una sutura, o benderella, a livello del collo dell’utero per rafforzarlo e migliorarne la continenza, così da prevenire un parto prematuro consentendo la normale evoluzione della gravidanza. Può essere già praticato dalle 13 alle 14 settimane di gravidanza e rimosso a circa 37 settimane di gravidanza. Nel 95% dei casi, il cerchiaggio cervicale viene effettuato per via transvaginale e solo raramente per via transaddominale, di solito in caso di fallimento del cerchiaggio transvaginale nel prevenire il parto pretermine durante una precedente gravidanza.
Secondo alcuni studi, il cerchiaggio elettivo dovrebbe essere proposto come trattamento terapeutico alle donne asintomatiche nelle quali si pone diagnosi ecografica di incompetenza cervicale o con anamnesi positiva, oppure proposto come trattamento d’emergenza alle donne che presentano segni e sintomi di parto pretermine tra la 15a e la 24a settimana.
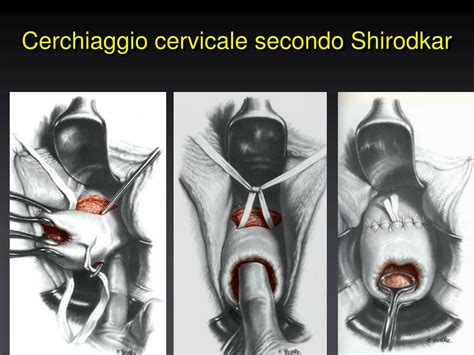
Oltre al cerchiaggio, esistono altri interventi e accorgimenti:
- Riposo assoluto: nel caso in cui si rilevi un accorciamento, la donna deve mantenere un riposo assoluto per evitare che si apra.
- Progesterone vaginale: somministrato a dosaggi di 200-400 mg al giorno per via vaginale, tra la 19a e la 23a settimana, stabilizza la cervice, riduce le contrazioni e riduce il rischio di parto pretermine del 30-45%.
- Corticosteroidi: dopo la 24° settimana, è raccomandato fare una profilassi con il cortisone intramuscolo per 2 giorni con l’obiettivo di accelerare la crescita dei polmoni del feto.
- Evitare attività fisica intensa: in aggiunta a queste terapie, la paziente deve evitare attività fisica intensa, indossare una fascia addominale per supportare l’utero ed eseguire un’ecografia ogni settimana.
Difficilmente il trattamento riporta la cervice allo stato precedente all’accorciamento, ma aiuta a stabilizzarla e a riportarla a una lunghezza accettabile. Purtroppo, sia il progesterone sia il cerchiaggio sono poco efficaci se la cervice misura meno di 15 mm. Anche la presenza di infezioni croniche non trattate può ridurre l’efficacia dei trattamenti.
Test Diagnostici Correlati: La Fibronectina Fetale e la Translucenza Nucale
Un complemento alla cervicometria nel calcolo del rischio di parto pretermine è rappresentato dal Test biologico alla fibronectina. La fibronectina è una glicoproteina che normalmente si riscontra nella secrezione cervicovaginale fino alla 22a settimana e non è più rilevabile tra la 22a e la 35a settimana di gestazione, ricomparendo poi all'inizio del travaglio. Un valore cut-off maggiore di 50 ng/ml ha un valore predittivo positivo (VPP) del 20% (il 20% partorirà entro 1-2 settimane) e un valore predittivo negativo (VPN) del 99% (il -1% partorirà entro 1-2 settimane). Questo test fornisce ulteriori informazioni sul rischio imminente di parto.
Un altro test ecografico effettuato precocemente durante la gravidanza è il test per la translucenza nucale (Nuchal Translucency o NT). Si tratta di un test di screening normalmente eseguito tra la 11a e la 14a settimana di gravidanza per valutare il rischio di anomalie cromosomiche o di malformazioni fetali. In particolare, la translucenza nucale misura lo spessore di una fessura translucida osservabile a livello della cute della nuca del feto, detta anche plica nucale: superata una soglia indicativa di spessore pari a 2,5-3 mm, si identifica una correlazione con un incrementato rischio che il feto sia affetto da patologie cromosomiche, quali trisomia 21, 18 o 13, oppure malformazioni cardiache o a carico di altri organi (es. spina bifida o ernia diaframmatica).
L’esame consiste in un’ecografia, che può essere effettuata per via transaddominale o transvaginale, durante la quale l’utero viene sottoposto ad una serie di ultrasuoni, ossia onde sonore non percepibili dall’orecchio umano che vengono riflesse in modo differente dai vari tessuti a seconda della loro densità: questa regione translucente non riflette gli ultrasuoni. L’esame viene effettuato tra la 11a e la 14a settimana in quanto questa raccolta di fluido si forma verso la 10a settimana e scompare dopo la 14a, aumentando di spessore durante questo periodo. È importante non confondere la cervicometria, che misura la lunghezza cervicale, con il cerchiaggio cervicale, che è un intervento chirurgico, né con la translucenza nucale, che è un test di screening per anomalie fetali cromosomiche e malformazioni, con finalità e periodi di esecuzione completamente diversi.
Dinamiche della Cervice durante il Parto
La cervice svolge un ruolo cruciale anche durante il travaglio e il parto. La prima fase del lavoro prima della consegna è la cosiddetta dilatazione cervicale. Questa fase può durare diverse ore e va dall'inizio delle contrazioni fino alla completa dilatazione della cervice, che di solito è di circa 10 cm.
Durante il parto, la cervice subisce modificazioni specifiche:
- Cancellazione della cervice: corrisponde alla fase di espansione iniziale o latente. La pulizia della cervice significa che la cervice si accorcia progressivamente a causa delle contrazioni. È anche possibile riferirsi alla cancellazione della cervice con il termine maturazione. In generale, l'effacement della cervice non si verifica fino al giorno del parto e dura per un periodo di tempo molto variabile, da 2 a 8 ore. Tuttavia, questo accorciamento può iniziare a verificarsi giorni prima a causa di contrazioni irregolari che sono indolori e impercettibili per la donna. Nelle neo-mamme, la cervice di solito impiega più tempo a liberarsi completamente, poiché è la prima volta che il corpo affronta questo processo. Oltre alle contrazioni, un altro sintomo di scarico uterino è l'espulsione del tappo mucoso sotto forma di flusso molto denso e viscoso.
- Dilatazione attiva: la cervice è già stata completamente cancellata, ha la forma di un anello e ora comincia ad aumentare il suo diametro. Le contrazioni sono più ravvicinate e più forti, il che provoca l 'apertura della cervice. Le fibre di collagene che lo formano vengono riordinate, in modo che la loro resistenza diminuisca drasticamente e questo facilita la dilatazione fino a 10 cm. Va notato che nelle donne multipare, la cervice viene cancellata e dilatata simultaneamente. Al contrario, nelle donne in gravidanza alle prime armi, ci sono due fasi diverse: prima avviene la pulizia e poi la dilatazione. A questo punto anche la cervice cambia posizione: si sposta da una posizione arretrata a una centrata, in modo da facilitare l'uscita del bambino. Una volta che la dilatazione è completa e la cervice si è liberata, la vagina e l'utero formano un unico canale e il parto avrà luogo.
Considerazioni Cliniche e Domande Frequenti
La cervice può cambiare forma o posizione?Ci sono differenze biologiche nel collo dell'utero tra le donne, che possono far sì che il collo dell'utero abbia una forma o una posizione diversa. Prima della gravidanza, la cervice è di solito rigida e chiusa. Durante la gravidanza diventa più morbida e si riduce in lunghezza per consentire la dilatazione al momento del parto. Nelle donne che non hanno partorito, di solito ha un aspetto a punta e nelle donne che hanno partorito è più semiaperto. La posizione può anche variare a seconda della posizione dell'utero o se ha fibromi che possono spostarlo.
Cosa significa avere la cervice corta in gravidanza?Un accorciamento o una dilatazione della cervice durante la gravidanza comporta un rischio di parto prematuro. Questo accorciamento è causato da contrazioni che possono essere dovute a diversi fattori: malformazioni uterine, infezioni urinarie, infezioni della cervice uterina, ecc. Normalmente la cervice è lunga e chiusa durante la gravidanza. È lungo circa 3 cm e, nel caso in cui si rilevi un accorciamento, la donna deve mantenere un riposo assoluto per evitare che si apra. Il medico può anche prescrivere alcuni farmaci.
Cosa succede se la cervice si apre in gravidanza?La cervice dovrebbe essere accorciata e aperta solo durante le contrazioni del travaglio. Se la cervice si trova aperta durante la gravidanza, senza aver subito contrazioni, la donna può avere una cervice incompetente o un'insufficienza cervicale. Si tratta di un disturbo cervicale che può portare ad aborti ripetuti nel secondo trimestre o a nascite premature. Se si diagnostica una cervice incompetente, il fornitore di assistenza sanitaria potrebbe voler eseguire un cerchiaggio per evitare i rischi discussi sopra. Un cerchiaggio consiste in punti di sutura intorno alla cervice per tenerla chiusa.
Il monitoraggio della lunghezza cervicale e la comprensione delle sue dinamiche in gravidanza sono strumenti potenti per la prevenzione e la gestione del rischio di parto pretermine. L'attenzione ai dettagli nella cervicometria e la pronta identificazione di condizioni come la cervice corta o l'insufficienza cervicale, unite a interventi terapeutici mirati, possono migliorare significativamente gli esiti per la madre e il bambino.
tags: #lunghezza #cervice #gravidanza