La placenta previa è una condizione ostetrica che, sebbene relativamente rara, può destare notevole preoccupazione nella gestante e nella coppia di futuri genitori. Questo organo temporaneo, essenziale per la vita del bambino in utero, svolge un ruolo cruciale nel nutrimento e nell'ossigenazione del feto. La sua posizione anomala all'interno dell'utero, in particolare in prossimità o in copertura dell'orifizio uterino interno, definisce la placenta previa e richiede un'attenta gestione clinica. L'assistenza materna per la placenta previa (codice ICD-11 JA8B) riguarda la gestione clinica e il monitoraggio di questa condizione ostetrica in cui la placenta si posiziona in modo anomalo all'interno dell'utero. In una gravidanza fisiologica, la placenta si sviluppa solitamente nella parte superiore o laterale dell'utero. Si parla specificamente di placenta previa quando il tessuto placentare copre l'orifizio uterino, mentre si definisce placenta a inserzione bassa quando il bordo placentare si trova a una distanza ravvicinata (solitamente meno di 2 cm) dall'orifizio, senza però coprirlo. L'incidenza della placenta previa è di circa 5/1000 parti.
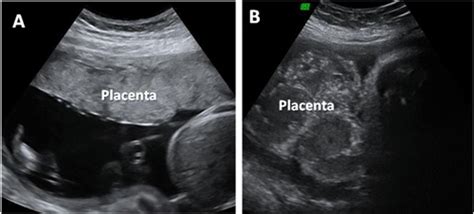
Definizione e Classificazione della Placenta Previa
La placenta previa si distingue in base a quanto copre l'orifizio uterino interno. L'ecografia è lo strumento diagnostico che permette di definirne con precisione la posizione. Le principali classificazioni includono:
- Placenta Previa Marginale: Il margine placentare raggiunge ma non copre l'orifizio cervicale interno.
- Placenta Previa Parziale: La placenta copre parzialmente l'orifizio uterino interno.
- Placenta Previa Centrale (o Major): In questo caso, la placenta copre interamente l'orifizio cervicale. Questa forma è anche chiamata placenta previa centralis o placenta previa major.
Oltre a queste classificazioni basate sulla copertura dell'orifizio, la posizione della placenta può essere ulteriormente descritta in relazione alla parete uterina:
- Placenta Previa Anteriore: La placenta si impianta sulla parete anteriore dell'utero. Questa localizzazione può complicare l'intervento chirurgico in caso di taglio cesareo.
- Placenta Previa Posteriore: La placenta si impianta sulla parete posteriore dell'utero. La placenta previa posteriore tende a dare un rischio emorragico lievemente inferiore rispetto alla forma anteriore.
- Placenta Previa Laterale: La placenta si impianta sulla parete laterale dell'utero.
Queste descrizioni si riferiscono alla superficie uterina su cui la placenta si impianta e sono fondamentali per la pianificazione del parto.
Placenta Accreta e sue Varianti: Una Complicazione Associata
In alcuni casi, la placenta previa può essere associata a forme di anomala aderenza placentare alla parete uterina, penetrando nei tessuti sottostanti. Queste condizioni rappresentano un rischio significativamente maggiore e richiedono una gestione altamente specializzata.
- Placenta Accreta: La placenta aderisce in modo anomalo alla parete uterina, con i villi coriali che penetrano solo superficialmente nell'endometrio.
- Placenta Increta: I villi placentari penetrano più profondamente nell'endometrio, raggiungendo il miometrio (la parete muscolare dell'utero).
- Placenta Percreta: Questa è la forma più grave, in cui i villi penetrano l'intero spessore del miometrio e raggiungono il perimetrio (lo strato sieroso uterino) o arrivano a coinvolgere organi vicini, come la vescica.
Nelle donne che hanno avuto un precedente taglio cesareo e una placenta previa, il rischio di spettro della placenta accreta o della placenta anormalmente aderente aumenta con il numero di precedenti parti cesarei. Le percentuali riportate indicano un aumento significativo del rischio: 3% per 1 cesareo, 11% per 2, 40% per 3, 61% per 4 e 67% per 5 o più parti cesarei precedenti.
Cause e Fattori di Rischio
Le cause esatte per cui la placenta si impianti nel segmento uterino inferiore non sono ancora del tutto chiarite, ma la comunità scientifica concorda sul fatto che il fenomeno sia legato a preesistenti alterazioni della mucosa uterina (endometrio) o a una vascolarizzazione non ottimale delle zone superiori dell'utero. La fisiopatologia sembra indicare che una alterata vascolarizzazione o cicatrici dell'endometrio possano orientare l'impianto placentare verso il basso.
I fattori di rischio noti per la placenta previa comprendono:
- Multiparità: Aver avuto più gravidanze.
- Pregresso parto cesareo: La presenza di cicatrici sull'utero è uno dei fattori principali.
- Anomalie uterine che inibiscono il normale impianto: Come fibromi o pregresso curettage.
- Pregresso intervento chirurgico all'utero: Ad esempio, miomectomia o procedure multiple di dilatazione e raschiamento (D&C).
- Fumo: L'abitudine al fumo durante la gravidanza è associata a un aumentato rischio.
- Gestazione multipla: Gravidanze gemellari o multiple.
- Età materna elevata: Donne di età superiore ai 35 anni.
Qualora durante le prime fasi della gravidanza si diagnosticasse una placenta previa, è importante notare che essa si risolve generalmente entro la 28ª settimana per l'ingrandimento dell'utero, poiché la placenta "migra" verso l'alto con la crescita uterina.
Sintomatologia della Placenta Previa
Il segno principale e più caratteristico della placenta previa è un sanguinamento vaginale indolore, di colore rosso vivo, che compare solitamente dopo la 20ª settimana di gestazione.
Caratteristiche del sanguinamento:
- Sanguinamento indolore: A differenza di altre complicazioni, la perdita di sangue non è solitamente accompagnata da dolore addominale o crampi.
- Episodi intermittenti: Il primo episodio di emorragia si verifica spesso verso la fine del secondo trimestre o all'inizio del terzo.
- Possibile sanguinamento nel terzo trimestre: Può comparire sanguinamento nel terzo trimestre, ma spesso con decorso favorevole.
La placenta previa è spesso asintomatica e viene scoperta incidentalmente all'ecografia di routine del secondo trimestre. Tuttavia, il sanguinamento può essere importante, a volte con conseguente shock emorragico. Il sanguinamento può verificarsi già a 16 settimane di gestazione. In alcune pazienti, le contrazioni uterine accompagnano il sanguinamento. La fonte del sanguinamento nella placenta previa è materna.
Perdite di sangue in gravidanza, quando preoccuparsi?
Diagnosi della Placenta Previa
La diagnosi di placenta previa o a inserzione bassa è prevalentemente strumentale.
- Ecografia Transaddominale: È il primo approccio diagnostico, utile per una valutazione iniziale della posizione placentare.
- Ecografia Transvaginale: È considerata il "gold standard" per la precisione diagnostica. Offre una visualizzazione dettagliata della relazione tra il margine placentare e l'orifizio uterino interno, consentendo una classificazione accurata.
La placenta previa è considerata in tutte le donne con sanguinamento vaginale, in particolare quelle nel secondo e terzo trimestre. Se è presente placenta previa, l'esame pelvico mediante esame cervicale digitale può aumentare il sanguinamento, causando talvolta sanguinamento improvviso e massivo. Pertanto, se il sanguinamento vaginale si verifica dopo la 20ª settimana, l'esame pelvico è controindicato a meno che l'ecografia non abbia escluso precedentemente la placenta previa. L'esame con speculum è sicuro.
Anche se la placenta previa causa sanguinamento indolore più spesso rispetto al distacco di placenta, la differenziazione clinica non è sempre possibile. Dunque, per distinguere le due forme è spesso necessaria l'ecografia. Se si verifica un sanguinamento vaginale durante il secondo o il terzo trimestre, è fondamentale escludere la placenta previa con l'ecografia prima di eseguire un esame pelvico. In tutte le donne con sintomi sospetti di placenta previa, è indicato il monitoraggio della frequenza cardiaca fetale.
Gestione Clinica e Trattamento
La gestione della placenta previa richiede un'attenta valutazione del benessere materno-fetale e si basa sull'entità del sanguinamento, sull'età gestazionale e sul tipo di inserzione placentare.
Gestione in caso di Placenta Previa Sintomatica
Quando la condizione persiste o si manifesta con sanguinamento, la nascita deve essere pianificata con attenzione.
- Ricovero Ospedaliero: Nel caso di placenta previa sintomatica, è opportuno ricoverare la gravida fino al taglio cesareo.
- Parto Cesario Pianificato: Il parto cesareo viene solitamente effettuato tra le 37 e 38 settimane di gestazione.
- Gestione del Sanguinamento: In caso di sanguinamento grave o refrattario, o se lo stato fetale non è rassicurante, è indicato un parto cesareo immediato.
Gestione in caso di Placenta Previa Asintomatica
Nelle forme asintomatiche, la gestione della placenta previa può avvenire a domicilio, con un monitoraggio attento.
- Condotta di Attesa: In base all'età gestazionale, si può optare per una condotta di attesa.
- Riposo Modificato: Si raccomanda un'attività modificata, che include riposo a letto per la maggior parte della giornata e astensione dall'attività sessuale, che può causare sanguinamento inducendo contrazioni. Il riposo forzato comporta l'astensione da qualsiasi attività che aumenti la pressione intra-addominale per un lungo periodo di tempo.
- Dimissione dall'Ospedale: Se il sanguinamento si ferma, sono generalmente permesse la deambulazione e la dimissione dall'ospedale, con raccomandazioni di riposo e astensione da sforzi fisici.
Trattamento Farmacologico e Supporto
- Corticosteroidi: Alcuni esperti raccomandano di somministrare corticosteroidi per accelerare la maturità polmonare fetale qualora il parto prematuro diventasse necessario e l'età gestazionale fosse inferiore a 34 settimane. I corticosteroidi possono essere usati anche se il sanguinamento si verifica dopo 34 settimane e prima di 36 settimane (periodo pretermine tardivo) in pazienti a cui non sono stati somministrati corticosteroidi prima di 34 settimane.
- Immunoglobuline Anti-Rho(D): Le immunoglobuline profilattiche anti-Rho(D) vanno somministrate se la madre ha un gruppo sanguigno Rh-negativo, per prevenire l'isoimmunizzazione.
Parto Vaginale: Possibilità e Limitazioni
Il parto vaginale può essere possibile per le donne con una placenta a inserzione bassa se il bordo placentare si trova entro 1,5-2,0 cm dall'ostio cervicale e se, dopo un processo decisionale condiviso, il medico e la paziente sono a proprio agio nel tentare il parto vaginale. In tutti gli altri casi di placenta previa (parziale o totale), il parto è cesareo.
Rischi e Complicanze Associate
La placenta previa comporta una serie di rischi sia per la madre che per il feto.
Rischi Materni
- Emorragia Vaginale Massiva: Il rischio più temuto è l'emorragia vaginale improvvisa e abbondante, che può portare allo shock emorragico.
- Necessità di Trasfusioni: In caso di perdite ematiche significative, possono essere necessarie trasfusioni di sangue.
- Complicanze Chirurgiche: La presenza di placenta previa, specialmente se anteriore, può complicare l'intervento chirurgico di taglio cesareo.
- Aumentato Rischio di Placenta Accreta: Come già menzionato, il rischio di placenta accreta, increta e percreta aumenta significativamente in presenza di placenta previa e precedenti tagli cesarei.
Rischi Fetali
- Nascita Prematura: Molti neonati nascono prima del termine a causa di sanguinamenti che impongono il parto anticipato.
- Ritardo della Crescita Fetale: La placenta previa può essere associata a un ritardo della crescita fetale.
- Presentazione Anomala del Feto: La placenta previa può essere la causa della non corretta discesa dell'estremo cefalico del feto e di conseguenza di presentazioni anomale (es. podalica).
- Vasa Previa: Rischio di vasa previa, una condizione in cui i vasi sanguigni del cordone ombelicale decorrono attraverso le membrane e si trovano vicino all'orifizio cervicale interno, esponendoli a rottura durante il travaglio e il parto.
- Inserimento Velamentoso del Cordone Ombelicale: In cui la parte placentare del cordone consiste in vasi sanguigni ombelicali divergenti circondati solo dalle membrane fetali.
Prognosi e Prevenzione
La prognosi per le donne con placenta previa è generalmente eccellente, a patto che la condizione venga diagnosticata per tempo e gestita in strutture ospedaliere adeguate e con personale esperto. La tempestività è l'elemento chiave per garantire la sicurezza della madre e del bambino.
Non esiste una prevenzione primaria specifica per impedire il posizionamento anomalo della placenta, poiché si tratta di un evento biologico legato all'impianto dell'embrione. Tuttavia, la gestione dei fattori di rischio noti, come la cessazione del fumo e la valutazione attenta delle gravidanze con precedenti interventi chirurgici uterini, può contribuire a una migliore consapevolezza e preparazione.
La diagnosi precoce tramite ecografia di routine e il monitoraggio attento sono fondamentali per ridurre i rischi e garantire un esito favorevole della gravidanza. La preparazione e la pianificazione del parto, considerando le specifiche caratteristiche della placenta previa, sono essenziali per la sicurezza di madre e neonato.