La placenta è un organo straordinario e vitale che si sviluppa durante la gravidanza, fungendo da interfaccia tra la madre e il feto. La sua funzione primaria è quella di garantire un adeguato scambio di ossigeno e nutrienti al feto, oltre a rimuovere i prodotti di scarto metabolico. Tuttavia, in alcune circostanze, la placenta può presentare alterazioni che ne compromettono il corretto funzionamento, dando origine a condizioni patologiche che richiedono un'attenta valutazione e gestione. Tra queste alterazioni, le lacune vascolari placentari rappresentano un aspetto di particolare interesse, soprattutto per la loro potenziale correlazione con altre complicanze gestazionali.
Comprendere le Lacune Vascolari Placentari
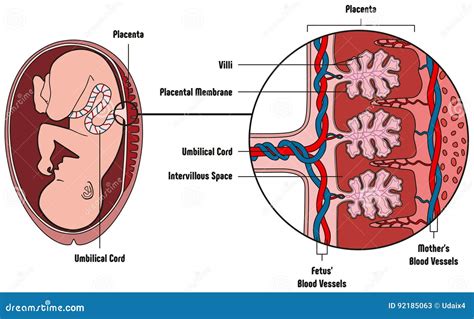
Le lacune vascolari placentari sono definite come piccole aree all'interno della placenta in cui il flusso sanguigno materno circola più lentamente rispetto alle aree circostanti. Queste aree sono caratterizzate da una dilatazione dei vasi sanguigni placentari, che crea delle vere e proprie "vasche" di sangue. È fondamentale sottolineare che, nella stragrande maggioranza dei casi, la presenza di lacune vascolari placentari non ha alcun significato clinico rilevante e non interferisce con il normale andamento della gravidanza. Molte donne presentano queste alterazioni ecografiche senza che ciò comporti alcuna conseguenza per sé o per il feto. La loro identificazione avviene spesso durante le ecografie di routine, come la morfologica, e possono essere descritte con una classificazione in "gradi" (come il sistema Grannum, sebbene non più di uso clinico consolidato per la sua scarsa utilità predittiva sull'esito feto-neonatale).
Cause Potenziali delle Alterazioni Placentari
Le cause esatte che portano allo sviluppo di anomalie placentari, incluse le lacune vascolari, sono spesso multifattoriali e non sempre completamente comprese. Tuttavia, alcuni fattori sono stati identificati come potenziali contributori:
- Fattori Materni: Condizioni materne preesistenti o insorte durante la gravidanza possono influenzare la salute placentare. Tra queste rientrano l'ipertensione gestazionale (preeclampsia), il diabete gestazionale, le infezioni materne, le malattie autoimmuni e l'età materna avanzata. Anche l'uso di determinati farmaci o sostanze (fumo, alcol) può avere un impatto negativo.
- Fattori Fetali: Anomalie cromosomiche del feto o specifiche condizioni genetiche possono alterare lo sviluppo e la funzionalità placentare.
- Fattori Placentari: Problemi intrinseci alla placenta stessa, come anomalie nell'impianto, nello sviluppo dei vasi sanguigni placentari o nella formazione della sua struttura, possono portare a disfunzioni. In alcuni casi, la placenta può svilupparsi in posizioni anomale, come nella placenta previa, dove si impianta nella parte inferiore dell'utero, vicino alla cervice.
Conseguenze e Complicanze delle Anomalie Placentari
Sebbene le lacune vascolari di per sé siano generalmente benigne, è importante considerare il contesto in cui vengono diagnosticate e la loro possibile associazione con altre condizioni placentari più gravi.
Insufficienza Placentare
L'insufficienza placentare è una condizione patologica in cui la placenta non riesce a fornire al feto l'ossigeno e i nutrienti di cui necessita per una crescita e uno sviluppo ottimali. Questo può accadere per diverse ragioni, tra cui un insufficiente apporto di sangue materno alla placenta o un alterato scambio a livello dei villi coriali. Le conseguenze dell'insufficienza placentare possono essere significative e includono:
- Ritardo della Crescita Intrauterina (IUGR): Il feto cresce più lentamente del previsto, portando a un peso alla nascita inferiore alla norma.
- Ipossia Fetale: Una carenza di ossigeno che può compromettere il benessere fetale e, nei casi più gravi, portare a danni neurologici o morte fetale.
- Oligoidramnios: Una riduzione del volume del liquido amniotico, che può avere implicazioni per lo sviluppo polmonare fetale e aumentare il rischio di compressione del cordone ombelicale.
Distacco Prematuro della Placenta (Abruptio Placentae)
Il distacco della placenta si verifica quando la placenta si separa prematuramente dalla parete dell'utero, solitamente dopo la 20ª settimana di gestazione. Questa è una condizione potenzialmente grave che può compromettere l'apporto di ossigeno e nutrienti al feto e causare emorragia materna.
- Cause: La causa esatta del distacco della placenta è spesso sconosciuta, ma fattori di rischio includono ipertensione gestazionale, traumi addominali, fumo, uso di droghe, infezioni, precedenti distacchi placentari e anomalie uterine.
- Sintomi: I sintomi possono variare notevolmente a seconda dell'entità del distacco. Possono includere dolore addominale improvviso e continuo, sensibilità all'addome, sanguinamento vaginale (che può essere rosso brillante o scuro, e continuo o intermittente), e in casi gravi, shock ipovolemico con pressione sanguigna pericolosamente bassa. A volte, il sangue può rimanere intrappolato dietro la placenta, causando un'emorragia nascosta e un dolore più intenso di quanto suggerito dalla perdita di sangue esterna.
- Conseguenze: Un distacco improvviso e significativo può portare a ipossia fetale grave e morte fetale. Un distacco graduale può causare ritardo della crescita intrauterina o oligoidramnios. Complicanze materne possono includere coagulazione intravascolare disseminata (CID), insufficienza renale e sanguinamento nell'utero.
- Diagnosi e Trattamento: La diagnosi si basa sui sintomi, sull'esame obiettivo e talvolta sull'ecografia, sebbene i risultati ecografici possano essere normali anche in presenza di distacco. Il monitoraggio della frequenza cardiaca fetale e gli esami del sangue sono cruciali. Il trattamento dipende dalla gravità e dallo stadio della gravidanza. In caso di instabilità materna o fetale, o se la gravidanza è a termine, si può optare per il parto immediato. Se la situazione è stabile e la gravidanza è pretermine, si può optare per il ricovero, il monitoraggio stretto e, se necessario, la somministrazione di corticosteroidi per favorire la maturazione polmonare fetale.
Placenta Previa
La placenta previa si verifica quando la placenta si impianta nella parte inferiore dell'utero, coprendo parzialmente o totalmente l'orifizio cervicale interno.
- Sintomi: Il sintomo principale è il sanguinamento vaginale indolore, che può iniziare improvvisamente dopo la 20ª settimana di gestazione e variare da lieve a profuso.
- Diagnosi e Trattamento: La diagnosi viene confermata tramite ecografia. A causa del rischio di emorragia grave, il parto avviene quasi sempre tramite taglio cesareo.
Placenta Accreta, Increta e Percreta
Queste condizioni si verificano quando la placenta si impianta troppo profondamente nella parete uterina, rendendo difficile o impossibile il suo distacco dopo il parto.
- Placenta Accreta: I villi coriali penetrano nello strato superficiale dell'endometrio.
- Placenta Increta: I villi coriali penetrano nel miometrio (muscolo uterino).
- Placenta Percreta: I villi coriali penetrano completamente attraverso la parete uterina, potendo raggiungere organi adiacenti come la vescica.
- Fattori di Rischio: Precedenti tagli cesarei e placenta previa sono i principali fattori di rischio.
- Sintomi: Il sintomo principale è il sanguinamento vaginale, ma spesso queste condizioni vengono diagnosticate incidentalmente durante il parto o tramite ecografia.
- Trattamento: Il trattamento comporta quasi sempre un parto cesareo e, a seconda della gravità, può richiedere l'isterectomia (rimozione dell'utero) per controllare l'emorragia.
Diagnosi e Monitoraggio delle Anomalie Placentari
Ecografia nelle gravidanze a rischio e doppler ostetrico
La diagnosi delle anomalie placentari si basa principalmente sulle indagini ecografiche, che giocano un ruolo cruciale durante tutta la gravidanza.
- Ecografia Ostetrica: Le ecografie di routine permettono di valutare la sede di impianto della placenta, la sua morfologia, la sua maturazione e la sua vascolarizzazione. In caso di sospetto di anomalie, possono essere eseguite ecografie più specifiche, inclusa l'ecografia transaddominale e transvaginale.
- Ecografia Doppler: Questa tecnica permette di valutare il flusso sanguigno nei vasi placentari e nel cordone ombelicale, fornendo informazioni sulla funzionalità placentare e sull'apporto di ossigeno al feto. È particolarmente utile nella diagnosi di insufficienza placentare.
- Monitoraggio della Frequenza Cardiaca Fetale: Un monitoraggio continuo o intermittente della frequenza cardiaca fetale può rilevare segni di sofferenza fetale, indicando un possibile problema placentare.
- Esami del Sangue: Possono essere utili per valutare la salute materna (ad esempio, per la preeclampsia) e per escludere coagulopatie.
Gestione delle Lacune Vascolari Placentari e delle Altre Anomalie
La gestione delle anomalie placentari varia in base alla specifica condizione, alla sua gravità e allo stadio della gravidanza.
Per quanto riguarda le lacune vascolari placentari, come evidenziato da pareri specialistici, nella maggior parte dei casi non comportano alcun pericolo e non richiedono alcun trattamento specifico. L'approccio consiste solitamente nel monitoraggio ecografico durante i controlli successivi. Talvolta, queste aree possono scomparire spontaneamente nel corso della gravidanza. È fondamentale che il medico curante fornisca tutte le informazioni necessarie e rassicuri la paziente, evitando di generare ansia inutile.
In presenza di altre complicanze placentari, la gestione può essere più complessa:
- Insufficienza Placentare: Il trattamento mira a ottimizzare l'ambiente uterino e a monitorare attentamente il benessere fetale. A seconda della gravità, può essere indicato il parto anticipato.
- Distacco Prematuro della Placenta: La gestione è orientata a stabilizzare la madre, monitorare il feto e, se necessario, procedere con il parto. In caso di gravidanza pretermine e situazione stabile, si possono somministrare corticosteroidi per accelerare la maturazione polmonare fetale.
- Placenta Previa: Il parto avviene quasi sempre tramite taglio cesareo, pianificato in anticipo per minimizzare i rischi emorragici.
- Placenta Accreta/Increta/Percreta: Richiedono una pianificazione multidisciplinare del parto, spesso un taglio cesareo con immediata isterectomia, per gestire il rischio di emorragia massiva.
È imperativo che le donne in gravidanza si sottopongano regolarmente alle ecografie prescritte e comunichino tempestivamente al proprio medico qualsiasi sintomo insolito, come sanguinamento vaginale o dolore addominale. Una diagnosi precoce e un'attenta gestione sono fondamentali per garantire il miglior esito possibile sia per la madre che per il bambino.