Il diabete gestazionale rappresenta una problematica sanitaria in forte crescita a livello globale, interessando circa una gestante su sei in tutto il mondo, il che si traduce in circa 21 milioni di donne ogni anno. La sua gestione efficace è cruciale per prevenire complicazioni potenzialmente letali sia per la madre che per il bambino a breve termine, e per mitigare i rischi a lungo termine per entrambi. In questo contesto, l'Istituto Superiore di Sanità (ISS), la Società Italiana di Ginecologia e Ostetricia (SIGO) e l'Organizzazione Mondiale della Sanità (OMS) hanno fornito contributi fondamentali attraverso l'elaborazione di linee guida e raccomandazioni volte a standardizzare e migliorare la prevenzione, la diagnosi precoce e la gestione di questa condizione.

L'Iniziativa Nazionale: Le Prime Linee Guida SIGO per le Gravidanze ad Alto Rischio
In Italia, il panorama demografico attuale, caratterizzato da un "inverno demografico", rende le gravidanze sempre più ‘a rischio’ e preziose. L'età media della prima gravidanza continua ad aumentare, con un impatto significativo sul rischio di complicanze ostetriche. Questo rende fondamentale disporre di strumenti clinici aggiornati per intercettare e gestire al meglio le gravidanze ad alto rischio. È in risposta a questa necessità che la Società Italiana di Ginecologia e Ostetricia (SIGO) ha presentato le prime linee guida nazionali dedicate alle gravidanze ad alto rischio, un vademecum completo per la prevenzione, la diagnosi precoce e la gestione delle complicanze.
Il documento, frutto di un ampio lavoro coordinato dal professor Tullio Ghi, Professore Ordinario di Ginecologia e Ostetricia presso l’Università Cattolica del Sacro Cuore e Direttore della UOC di Ostetricia e Patologia Ostetrica di Fondazione Policlinico Gemelli, articola le sue raccomandazioni su quattro principali capitoli della patologia ostetrica: ipertensione, diabete, ritardo di crescita fetale e parto prematuro. Offre una serie di strategie dettagliate per prevenire, riconoscere e trattare le principali complicanze della gravidanza.
L'elaborazione di queste linee guida ha visto la partecipazione di un ampio panel multidisciplinare di specialisti provenienti dai principali punti nascita italiani. Oltre ai ginecologi e ostetrici, esperti cardiologi, nefrologi, neonatologi, psicologi, diabetologi e medici legali, insieme a rappresentanti di associazioni pazienti, hanno contribuito con la loro esperienza, affiancati da revisori internazionali esterni. Questa collaborazione garantisce un approccio olistico e basato sulle più recenti evidenze scientifiche. Il presidente della SIGO, Elsa Viora, ritiene che questo documento possa rappresentare un punto di svolta per tutti i medici specialisti in ginecologia ed ostetricia che lavorano negli ospedali o sul territorio e che troveranno in questo lavoro un importante supporto alla loro attività.
Il presidente dell'ISS, Rocco Bellantone, ha sottolineato che questa iniziativa “nasce dalla necessità di offrire risposte chiare e aggiornate per la gestione delle gravidanze più complesse”. Ha evidenziato come si tratti di “un traguardo importante, raggiunto grazie al prezioso contributo scientifico della SIGO e alla garanzia metodologica del Centro Nazionale per la Clinical Governance, che ne ha curato la validazione”. Il ruolo dell'ISS è stato quindi cruciale nel conferire credibilità e rigore scientifico al processo di sviluppo delle linee guida, assicurando che le raccomandazioni siano robuste e implementabili nel contesto clinico italiano.
Per fornire un contesto sulla complessità delle nascite in Italia, i registri CeDAP (Certificato di assistenza al parto) indicano che, su 365.238 parti in Italia, 1 su 5 ha riguardato madri di cittadinanza non italiana. Il Policlinico Gemelli, ad esempio, con circa 4.000 parti all’anno, è tra i maggiori punti nascita del Centro-Sud Italia, affrontando quotidianamente una vasta gamma di situazioni cliniche complesse.
Il Diabete in Gravidanza: Rischi e Raccomandazioni Globali dell'OMS
Il diabete durante la gestazione, se non gestito in modo efficace, aumenta significativamente il rischio di condizioni potenzialmente letali come la pre-eclampsia, la natimortalità e le lesioni alla nascita. L'impatto del diabete si estende a tutte le generazioni e ai sistemi sanitari, essendo una delle principali cause di malattie cardiache, insufficienza renale, cecità e amputazione degli arti inferiori. Senza un'adeguata gestione, il diabete in gravidanza può innescare complicazioni potenzialmente letali sia per la madre che per il bambino a breve termine, ma può anche innescare rischi a lungo termine.
L'Organizzazione Mondiale della Sanità (OMS), consapevole di questa crescente problematica, ha pubblicato le sue prime linee guida globali per la gestione del diabete durante la gravidanza. In occasione della Giornata mondiale del diabete, sono state presentate 27 raccomandazioni dettagliate che coprono l'intero percorso, dal preconcepimento al periodo postnatale. La pubblicazione di queste linee guida segna un passo fondamentale nel rafforzamento della salute materna e nella lotta contro le malattie non trasmissibili (NCD), fornendo indicazioni essenziali per i professionisti sanitari di tutto il mondo.
Policlinico Umberto I - DIABETE GESTAZIONALE: dalla diagnosi alla clinica Prof.ssa A. Giancotti
Strategie di Prevenzione e Gestione del Diabete Gestazionale: Un Percorso Completo
La gestione del diabete gestazionale richiede un approccio personalizzato e un monitoraggio costante, dato che ogni gravidanza è unica. Le linee guida nazionali e internazionali si concentrano su diverse fasi cruciali, dal preconcepimento fino al periodo postnatale.
Pianificazione e Assistenza Preconcezionale
Un elemento cardine nella gestione del diabete in gravidanza è la pianificazione accurata del preconcepimento. È fondamentale che le donne con diabete che stanno pianificando una gravidanza ricevano informazioni, consigli e supporto adeguati per vivere la gravidanza come un'esperienza positiva e ridurre i rischi di esiti negativi per madre e bambino. Agli operatori sanitari (compreso il team di assistenza diabetologica) spetta il compito di spiegare i benefici del controllo preconcezionale della glicemia ad ogni contatto con le donne con diabete, a partire dall'adolescenza. Il team di diabetologi deve registrare i piani delle donne per la gravidanza e il concepimento.
Spiegare alle donne con diabete che un buon controllo della glicemia prima del concepimento e per tutta la gravidanza riduce il rischio di aborto spontaneo, di malformazioni congenite, di natimortalità e di morte neonatale. È altrettanto importante sottolineare che i rischi possono essere ridotti ma non eliminati. Quando le donne con diabete stanno pianificando una gravidanza, è necessario fornire a loro e alle loro famiglie informazioni dettagliate su come il diabete influisce sulla gravidanza e su come la gravidanza influisce sul diabete. Le informazioni devono riguardare il ruolo della dieta, del peso corporeo e dell'esercizio fisico, i rischi dell'ipoglicemia e della ridotta consapevolezza dell'ipoglicemia in gravidanza. È importante anche spiegare come la nausea e il vomito in gravidanza possano influenzare il controllo della glicemia, e l'aumento del rischio di avere un bambino di grandi dimensioni per l'età gestazionale, che aumenta la probabilità di traumi da parto, induzione del travaglio e parto cesareo.
Inoltre, è cruciale informare sulla necessità di valutare la retinopatia diabetica prima e durante la gravidanza e la necessità di valutare la nefropatia diabetica prima della gravidanza. Le donne devono essere consapevoli dell'importanza del controllo della glicemia materna durante il travaglio e il parto e della necessità di allattare precocemente il bambino per ridurre il rischio di ipoglicemia neonatale. Infine, è opportuno parlare della possibilità che il bambino abbia problemi di salute temporanei nei primi 28 giorni e che debba essere ricoverato in un'unità neonatale, così come il rischio che il bambino sviluppi obesità, diabete e/o altri problemi di salute in età avanzata.
L'importanza di pianificare la gravidanza e il ruolo della contraccezione devono essere sottolineati come parte dell'educazione al diabete delle donne con diabete fin dall'adolescenza. La scelta della contraccezione deve basarsi sulle preferenze della donna e su eventuali fattori di rischio. Le donne con diabete possono usare contraccettivi orali. È essenziale avvisare le donne con diabete che stanno pianificando una gravidanza che i rischi associati al diabete in gravidanza aumentano quanto più a lungo hanno il diabete, e di usare la contraccezione fino a quando non avranno un buon controllo della glicemia (valutato dai livelli di HbA1c). Gli obiettivi della glicemia, il monitoraggio del glucosio, i farmaci per il trattamento del diabete (compresi i regimi insulinici) e i farmaci per le complicanze del diabete dovranno essere rivisti prima e durante la gravidanza. La gestione del diabete durante la gravidanza richiede tempo e sforzi supplementari e necessita di un contatto più frequente con gli operatori sanitari. Per le donne con diabete che stanno pianificando una gravidanza, devono essere fornite informazioni sulle modalità di assistenza locali, inclusi i numeri di contatto per le emergenze.
Dieta, Integratori Alimentari e Peso Corporeo
L'alimentazione gioca un ruolo preponderante. Bisogna offrire consigli dietetici personalizzati alle donne con diabete che stanno pianificando una gravidanza. Alle donne con diabete che stanno pianificando una gravidanza e che hanno un indice di massa corporea (IMC) superiore a 27 kg/m2, devono essere offerti consigli su come perdere peso. Un'altra raccomandazione cruciale è quella di consigliare alle donne con diabete che stanno pianificando una gravidanza di assumere acido folico (5 mg/die) fino a 12 settimane di gestazione per ridurre il rischio di avere un bambino con un difetto del tubo neurale.
Monitoraggio Glicemico e Sicurezza dei Farmaci
Il monitoraggio è continuo e meticoloso. Va offerta la misurazione mensile dei livelli di HbA1c alle donne con diabete che stanno pianificando una gravidanza, così come misuratori di glicemia per l'auto-controllo. Se una donna con diabete che sta pianificando una gravidanza ha bisogno di intensificare la terapia per abbassare la glicemia, le si deve consigliare di monitorare più spesso la glicemia, includendo i livelli a digiuno e una miscela di livelli prima e dopo i pasti. Per le donne con diabete di tipo 1 che stanno pianificando una gravidanza, è utile offrire strisce per il test dei chetoni nel sangue e un misuratore, e consigliare loro di eseguire il test della chetonemia in caso di iperglicemia o malessere.

I livelli target di glicemia e HbA1c prima della gravidanza devono essere concordati in modo personalizzato con le donne, tenendo conto del rischio di ipoglicemia. Alle donne con diabete di tipo 1 che stanno pianificando una gravidanza, si consiglia di mirare ai normali intervalli di glucosio plasmatico capillare: un livello di glucosio plasmatico a digiuno di 5-7 mmol/litro al risveglio e un livello di glucosio plasmatico di 4-7 mmol/litro prima dei pasti in altri momenti della giornata. In generale, si deve puntare a mantenere il livello di HbA1c al di sotto di 48 mmol/mol (6,5%), se ciò è possibile senza causare ipoglicemie problematiche. È importante rassicurare le donne che qualsiasi riduzione del livello di HbA1c che si avvicina all'obiettivo è in grado di ridurre il rischio di malformazioni congenite nel bambino. Tuttavia, si deve consigliare vivamente alle donne con diabete il cui livello di HbA1c è superiore a 86 mmol/mol (10%) di non rimanere incinte fino a quando il loro livello di HbA1c non sarà diminuito, a causa dei rischi associati.
Per quanto riguarda la sicurezza dei farmaci per il diabete prima e durante la gravidanza, alle donne con diabete può essere consigliato l'uso della metformina come aggiunta o alternativa all'insulina nel periodo preconcezionale e durante la gravidanza, quando i probabili benefici derivanti da un migliore controllo della glicemia superano i potenziali danni. Tutti gli altri agenti orali che abbassano la glicemia devono essere interrotti prima della gravidanza e deve essere usata invece l'insulina. Le prove disponibili sugli analoghi dell'insulina ad azione rapida (aspart e lispro) non mostrano effetti negativi sulla gravidanza o sulla salute del bambino. L'insulina isofano (nota anche come insulina NPH) è la prima scelta per l'insulina a lunga durata d'azione durante la gravidanza. È possibile considerare il proseguimento del trattamento con analoghi dell'insulina a lunga durata d'azione (insulina detemir o insulina glargine) nelle donne con diabete che hanno stabilito un buon controllo della glicemia prima della gravidanza.
La sicurezza dei farmaci per le complicanze del diabete è altrettanto importante. Gli inibitori dell'enzima di conversione dell'angiotensina e gli antagonisti del recettore dell'angiotensina-II devono essere interrotti prima del concepimento o non appena la gravidanza è confermata, utilizzando agenti antipertensivi alternativi adatti alle donne in gravidanza. Le statine devono essere sospese prima della gravidanza o non appena la gravidanza è confermata.
Valutazione del Rischio, Test e Diagnosi del Diabete Gestazionale
La stratificazione del rischio è un passo fondamentale. Per aiutare le donne a prendere una decisione informata sulla valutazione del rischio e sui test per il diabete gestazionale, è necessario spiegare che alcune donne scoprono che il diabete gestazionale può essere controllato con cambiamenti nella dieta e nell'esercizio fisico, ma la maggior parte delle donne affette da diabete gestazionale avrà bisogno di un abbassamento della glicemia per via orale o di insulina. Se il diabete gestazionale non viene individuato e controllato, c'è un piccolo aumento del rischio di gravi complicazioni avverse al parto, come la distocia di spalla. Le donne con diabete gestazionale necessitano di un maggiore monitoraggio e possono avere bisogno di più interventi durante la gravidanza e il travaglio.
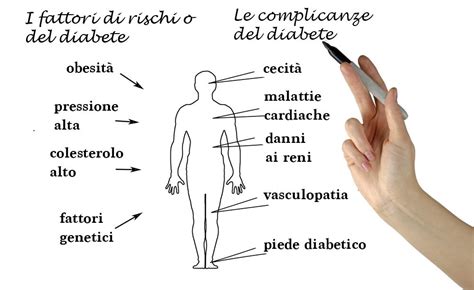
La valutazione del rischio di diabete gestazionale deve utilizzare i fattori di rischio in una popolazione sana. Al momento della prenotazione, si devono verificare i seguenti fattori di rischio: IMC superiore a 30 kg/m2, precedente bambino macrosomico di peso pari o superiore a 4,5 kg, precedente diabete gestazionale, storia familiare di diabete (parente di primo grado con diabete), e etnia con un'alta prevalenza di diabete. Si deve proporre alle donne con uno di questi fattori di rischio un test per il diabete gestazionale. È importante non utilizzare il glucosio plasmatico a digiuno, la glicemia casuale, l'HbA1c, il test di resistenza al glucosio o l'analisi delle urine per il glucosio per valutare il rischio di sviluppare il diabete gestazionale. La glicosuria rilevata dai test prenatali di routine, in particolare una glicosuria di 2+ o superiore in una sola occasione, o di 1+ o superiore in due o più occasioni, dovrebbe indurre a considerare ulteriori test per escludere il diabete gestazionale.
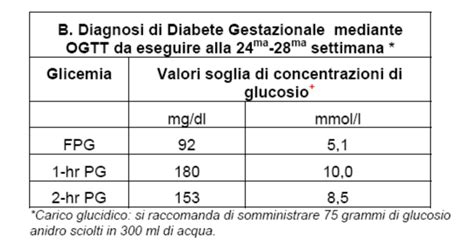
Per la diagnosi, si utilizza il test di tolleranza al glucosio orale (OGTT) a 75 g per 2 ore per verificare la presenza di diabete gestazionale nelle donne con fattori di rischio. Alle donne che hanno avuto il diabete gestazionale in una gravidanza precedente, si deve offrire un autocontrollo precoce della glicemia o un OGTT di 75 g 2 ore il prima possibile dopo la prenotazione (sia nel primo che nel secondo trimestre), e un ulteriore OGTT di 75 g 2 ore a 24-28 settimane se i risultati del primo OGTT sono normali. Per le donne con uno qualsiasi degli altri fattori di rischio per il diabete gestazionale, si propone un OGTT di 75 g 2 ore a 24-28 settimane. La diagnosi di diabete gestazionale viene posta se la donna ha un livello di glucosio plasmatico a digiuno pari o superiore a 5,6 mmol/litro o un livello di glucosio plasmatico a due ore da un carico orale di glucosio pari o superiore a 7,8 mmol/litro. Una volta diagnosticato il diabete gestazionale, si deve offrire una revisione con l'ambulatorio congiunto di diabetologia e prenatale entro 1 settimana e informare il team di assistenza sanitaria primaria.
Interventi e Gestione Durante la Gravidanza
Gli interventi iniziano con una chiara comunicazione. È fondamentale spiegare alle donne con diabete gestazionale le implicazioni (sia a breve che a lungo termine) della diagnosi per lei e per il suo bambino, e che un buon controllo della glicemia durante la gravidanza ridurrà il rischio di macrosomia fetale, di traumi durante il parto (per lei e per il suo bambino), di induzione del travaglio e/o di parto cesareo, di ipoglicemia neonatale e di morte perinatale. Il trattamento comprende cambiamenti nella dieta e nell'esercizio fisico e può comportare l'uso di farmaci.
Le donne con diabete gestazionale devono essere istruite su come auto-monitorare la glicemia utilizzando un misuratore di glicemia detto glucometro. Il glucometro è un piccolo dispositivo che misura la concentrazione di glucosio nel sangue mediante l'uso di strisce reattive che vengono messe a contatto con una goccia di sangue ottenuta, in genere, dalla puntura del polpastrello di un dito. Per le donne con diabete gestazionale si devono utilizzare gli stessi livelli target di glucosio plasmatico capillare delle donne con diabete preesistente. La terapia di riduzione della glicemia deve essere adattata al profilo glicemico e alle preferenze personali della donna. È importante controllare l'etichetta di cibi e bevande, essendo consapevoli che i succhi di frutta e i frullati contengono zucchero, così come altre bevande che riportano l'indicazione "senza aggiunta di zucchero".
Al momento della diagnosi, devono essere offerti consigli per modificare la dieta e l'esercizio fisico. Si deve consigliare alle donne con diabete gestazionale di seguire una dieta sana durante la gravidanza e di passare da alimenti ad alto indice glicemico ad altri a basso indice glicemico. Tutte le donne con diabete gestazionale devono essere indirizzate a un dietologo. L'esercizio fisico è in grado di ridurre i livelli di glicemia, per cui praticare esercizio fisico regolare (ad esempio, camminare per 30 minuti dopo i pasti) può essere un modo efficace per controllare il diabete gestazionale. Il medico fornirà una informazione adeguata riguardo gli esercizi che si possono praticare durante la gravidanza.
L'escalation del trattamento segue un percorso specifico. Alle donne con diabete gestazionale che al momento della diagnosi presentano un livello di glucosio plasmatico a digiuno inferiore a 7 mmol/litro, si deve offrire una prova di modifica della dieta e dell'esercizio fisico. Se gli obiettivi glicemici non vengono raggiunti con le modifiche alla dieta e all'esercizio fisico entro 1 o 2 settimane, si propone la metformina. Se la metformina è controindicata o inaccettabile per la donna, si propone l'insulina. Se gli obiettivi glicemici non sono raggiunti con la dieta e l'esercizio fisico e la metformina, si deve offrire anche l'insulina. Alle donne con diabete gestazionale che al momento della diagnosi presentano un livello di glucosio plasmatico a digiuno pari o superiore a 7,0 mmol/litro, si consiglia un trattamento immediato con insulina, con o senza metformina e modifiche alla dieta e all'esercizio fisico. L'insulina è somministrata per via intradermica (gli aghi da insulina sono più corti degli aghi per le iniezioni intramuscolari) e il paziente riceverà indicazioni dal team di specialisti per fare l'iniezione correttamente. In base al tipo di insulina potrebbe essere necessario fare l'iniezione prima dei pasti o prima di andare a dormire oppure al risveglio.
Il monitoraggio fetale è anch'esso essenziale. Si raccomanda un'ecografia a 28, 32 e 36 settimane di gravidanza, per monitorare la crescita del feto e la quantità di liquido amniotico presente nell'utero.
Gestione del Travaglio, Parto e Postparto
Per le donne con diabete gestazionale, il tempo ideale per il parto è di solito tra le 38 e le 40 settimane di gravidanza. Se i livelli di glucosio nel sangue sono normali e la salute del feto non è a rischio, è possibile aspettare che il parto avvenga naturalmente. In genere, se il parto naturale non avviene dopo 40 settimane e 6 giorni, viene consigliata l'induzione del parto o il parto cesareo. Quando ci si reca in ospedale per il parto, è opportuno portare con sé il glucometro e tutti i farmaci che si stanno assumendo. Di solito, si deve continuare a monitorare la glicemia e a prendere i farmaci fino al parto o, nel caso del parto cesareo, prima del digiuno pre-operatorio. Durante il travaglio e il parto, la glicemia sarà misurata e mantenuta sotto controllo.
Dopo la nascita, entro 30 minuti, è importante alimentare il neonato il più presto possibile e poi a intervalli frequenti (ogni 2-3 ore) fino a che la glicemia del neonato non sia stabile. I livelli del glucosio nel sangue saranno misurati a partire da due o quattro ore dopo la nascita: se sono bassi, il neonato potrebbe essere alimentato mediante sondino o flebo. Dopo il parto, vengono solitamente sospesi i farmaci per controllare la glicemia che la donna ha assunto durante la gravidanza e vengono controllati i livelli di glucosio nel sangue per altri uno o due giorni. È necessario che la donna continui a monitorare la glicemia fino a 6 - 13 settimane dopo il parto per verificare che i livelli di glicemia non si mantengano alti.

Questa gestione completa e integrata, basata sulle più recenti evidenze e sul lavoro congiunto di enti come ISS, SIGO e OMS, mira a migliorare gli esiti per madri e bambini, affrontando una delle sfide sanitarie più pressanti nel campo dell'ostetricia.