La gestione della fertilità femminile in età materna avanzata rappresenta una delle sfide più complesse che il medico della riproduzione si trova ad affrontare. Non si prevedono, almeno a medio termine, delle sostanziali inversioni di tendenza nel desiderio delle donne di posticipare la maternità. Tale fenomeno sociale, legato a scelte personali e professionali, si scontra con una realtà biologica ineluttabile: la progressiva riduzione della riserva e della qualità ovocitaria.
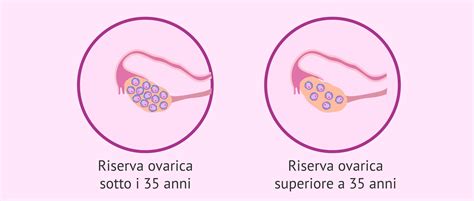
Il declino fisiologico della riserva ovarica
La deplezione del patrimonio follicolare è tempo-dipendente. La produzione di ovociti avviene esclusivamente durante la vita fetale e si esaurisce completamente alla nascita. Durante la vita riproduttiva di ciascuna donna, si realizza un vero e proprio tracollo del patrimonio follicolare, che passa da 8.000.000 circa durante lo sviluppo fetale a poco più di 400.000 unità follicolari alla nascita, per poi subire un ulteriore, considerevole calo fino al completo esaurimento della funzionalità ovarica dopo i 42 anni. È fondamentale sottolineare che il completo annullamento della capacità riproduttiva nella donna precede di circa 10 anni il momento della menopausa.
La riserva ovarica, intesa come numero di follicoli residui, è una condizione necessaria ma da sola non sufficiente per ottenere una gravidanza. L'età rappresenta un fattore predittivo negativo indipendente sulla possibilità di ottenere una gravidanza, in misura addirittura maggiore rispetto all'FSH dosato al 3° giorno del ciclo. È utile ribadire che un valore di FSH normale in una donna di età superiore ai 40 anni - una discordanza tra età biologica ed età cronologica - se è di per sé un fattore prognostico positivo per la risposta ovarica alla stimolazione ormonale, non giustifica alcun atteggiamento ottimistico sull'esito del ciclo e sulla possibilità di una gravidanza clinica.
Qualità ovocitaria e anomalie cromosomiche
Varie ipotesi sono state formulate per spiegare l'eziologia della ridotta qualità ovocitaria età-correlata. L'ovocita è bloccato allo stadio di diplotene della prima divisione meiotica e i meccanismi che regolano il normale assemblaggio cromosomico al fuso meiotico sono significativamente alterati nelle donne di età avanzata. Queste alterazioni cromosomiche ovocitarie hanno un forte impatto sulle possibilità di concepimento: il rischio di aborti spontanei clinicamente diagnosticati aumenta dal 10% circa fino ai 30 anni, al 18% verso i 35 anni, fino a superare il 54% dopo i 40 anni. Più del 50% degli aborti spontanei oltre i 35 anni è dovuto ad anomalie cromosomiche, come le trisomie autosomiche.
La diagnosi genetica preimpianto (PGT-A) nasce proprio per tentare di selezionare embrioni geneticamente sani. Tuttavia, è bene notare che la probabilità di trovare un embrione euploide dipende fortemente dal numero di ovociti a disposizione. Di conseguenza, donne di età avanzata con riserva ovarica ridotta hanno spesso possibilità quasi nulle di ottenere embrioni sani, rendendo questa tecnica meno risolutiva in assenza di un adeguato numero di ovociti.
Strategie terapeutiche e ottimizzazione dei cicli
La scelta della tecnica da utilizzare - se fecondazione in vivo o in vitro - è un nodo cruciale. In Italia, la legge 40 ha storicamente imposto limiti severi (come il numero di ovociti da fecondare), spingendo molti centri a suggerire cicli di inseminazione con superovulazione (AIH), che permette la fecondazione in vivo di tutti gli ovociti prodotti. Tuttavia, la fecondazione in vitro (FIVET/ICSI) rimane la procedura di scelta per molte coppie.
Per migliorare i tassi di successo, che si attestano mediamente su valori bassi, è fondamentale l'ottimizzazione delle strategie di stimolazione:
- Protocolli di stimolazione: La scelta tra "long protocol" e impiego di antagonisti del GnRH deve essere personalizzata. L'uso di antagonisti, se ben temporizzato, permette una soppressione immediata del picco di LH, sebbene sia necessario prestare attenzione alle ripercussioni sulla crescita endometriale.
- Supporto con LH ricombinante: Alcuni studi suggeriscono che l'aggiunta di microquote di LH ricombinante possa migliorare la maturazione ovocitaria in pazienti con prognosi infausta, sebbene i risultati in termini di gravidanze cliniche restino oggetto di dibattito scientifico.
- Ciclo spontaneo: Rappresenta una strategia costo-efficace, che punta sulla qualità dell'unico ovocita selezionato naturalmente, eliminando i rischi legati alle alte dosi di gonadotropine, pur a fronte di un'alta percentuale di cicli senza transfer.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Considerazioni sociali e l'importanza del supporto
La decisione di intraprendere un percorso di PMA a 40 anni è un atto di grande consapevolezza. Molte donne scelgono di affrontare questo percorso da sole, in una fase di piena maturità personale. Cliniche specializzate, come Vida Fertility o Reprofit, sottolineano che l'accompagnamento umano è tanto importante quanto la competenza tecnica. Il percorso non deve essere un "labirinto medico", ma un processo strutturato in cui la donna viene supportata nella gestione emotiva, spesso provata da fallimenti precedenti.
È essenziale comprendere che, sebbene la medicina riproduttiva offra strumenti straordinari - come la doppia donazione di gameti, che supera il limite della bassa riserva ovarica e della scarsa qualità ovocitaria offrendo tassi di successo significativamente più elevati - essa non può modificare la storia naturale della biologia umana. La fertilità diminuisce inesorabilmente dopo i 35 anni e, dopo i 40, il concepimento con i propri ovuli diventa, statisticamente, una sfida complessa.
Rischi e monitoraggio della gravidanza in età avanzata
Una gravidanza oltre i 40 anni è correttamente classificata come ad alto rischio. I monitoraggi devono essere serrati per gestire potenziali complicanze:
- Monitoraggio genetico: Oltre alla diagnosi preimpianto, sono fondamentali i test non invasivi su sangue materno (NIPT) e, in casi specifici, procedure invasive come la villocentesi (settimana 11-12) o l'amniocentesi (settimana 15-18).
- Salute sistemica: La stimolazione ormonale può sollecitare organi come il fegato o la tiroide. È necessario mantenere uno stile di vita sano, con una dieta ricca di acido folico, esercizio fisico regolare e l'astensione da sostanze nocive come alcol e tabacco.
- Gestione del parto: Il rischio di parto prematuro e la necessità di ricorrere al taglio cesareo sono statisticamente più elevati, a causa di una minore elasticità della muscolatura uterina rispetto a pazienti più giovani.
La ricerca dei prossimi anni verterà probabilmente sull'identificazione precoce e l'impiego di gameti non aneuploidi, cercando di ridurre l'impatto dell'invecchiamento ovocitario. Nel frattempo, l'approccio multidisciplinare, che combina endocrinologia, genetica e supporto psicologico, rimane l'unico percorso percorribile per trasformare una probabilità statistica in un progetto di vita concreto.
tags: #inseminazione #serve #a #40 #anni