Nel vasto e complesso campo della Procreazione Medicalmente Assistita (PMA), i termini medici possono talvolta generare confusione e sollevare numerosi interrogativi. Uno di questi riguarda la denominazione di alcune tecniche, in particolare quella di "inseminazione artificiale omologa impropriamente detta". È fondamentale comprendere le distinzioni tra le diverse procedure per affrontare con consapevolezza il percorso di fertilità. Le moderne tecnologie e la ricerca scientifica odierna permettono a numerose coppie infertili di avere un bambino, grazie a percorsi di PMA quanto più personalizzati possibile.
Il Concetto di Omologia nella Procreazione Medicalmente Assistita
L'omologa nella Procreazione Medicalmente Assistita (PMA) è un concetto fondamentale che riguarda l'utilizzo di gameti, ovvero sperma e ovuli, provenienti da un partner o da una coppia in un trattamento di fertilizzazione assistita. L'omologa in PMA è un'opzione che si basa sull'idea di mantenere l'identità genetica della coppia durante il trattamento di fertilizzazione assistita. Questo significa che gli ovuli di una donna sono utilizzati insieme allo sperma del suo partner per creare embrioni. La scelta di utilizzare l'omologa in PMA può essere influenzata da diverse motivazioni personali. Alcuni partner possono desiderare di preservare la continuità genetica all'interno della famiglia, mentre altri potrebbero farlo per motivi emotivi, culturali o etici. La PMA offre una vasta gamma di opzioni, tra cui l'utilizzo di gameti omologhi o eterologhi (provenienti da donatori). Prima di intraprendere qualsiasi trattamento di PMA, è essenziale che i pazienti siano informati in modo approfondito sulle varie possibilità a loro disposizione e ricevano assistenza da professionisti medici e consulenti che possano guidarli nelle decisioni che meglio si adattano alle loro esigenze. In sintesi, l'omologa nella PMA è un aspetto importante che riguarda la continuità genetica e le scelte personali all'interno dei trattamenti di fertilizzazione assistita. Questo concetto riflette il desiderio di molte coppie di mantenere un legame genetico con il loro futuro bambino, ma è fondamentale riconoscere che le scelte individuali variano e vanno rispettate.
Fecondazione Omologa: Significato e Distinzioni Cruciali
La fecondazione omologa, o fecondazione assistita omologa, è una tecnica utilizzata in PMA nella quale viene impiantato l'embrione formatosi dallo spermatozoo e dall'ovulo provenienti dalla coppia in cura. Questa definizione si riferisce in genere a tecniche di PMA di secondo e terzo livello, come la Fecondazione In Vitro con Embryo Transfer (FIVET) o l'Intra Cytoplasmic Sperm Injection (ICSI), dove la fecondazione avviene in laboratorio, al di fuori del corpo femminile.
Tuttavia, il termine "inseminazione artificiale omologa" si riferisce a una tecnica diversa e di I livello, dove la fecondazione avviene all'interno dell'apparato genitale femminile. Ed è proprio qui che emerge la sfumatura che rende l'espressione "inseminazione artificiale omologa impropriamente detta fecondazione omologa". La differenza sostanziale tra le due metodologie risiede nel luogo in cui avviene l'incontro tra gameti. Mentre nella fecondazione in vitro (FIVET/ICSI) l'embrione si forma in laboratorio e viene poi trasferito nell'utero, nell'inseminazione artificiale la fecondazione avviene in vivo, cioè all'interno del corpo della donna, dopo l'introduzione degli spermatozoi.
L'Inseminazione Artificiale Intrauterina Omologa (IUI): Una Tecnica di I Livello
L'inseminazione intrauterina omologa, conosciuta anche come AIH (Artificial Insemination Homologous) o più comunemente IUI (IntraUterine Insemination), è una tecnica cosiddetta di I livello ed è la più semplice e la meno invasiva tra le tecniche di Procreazione Medicalmente Assistita. È una metodica che rispetta le normali tappe dei processi della riproduzione. In questa procedura, gli spermatozoi del marito o del partner, opportunamente trattati in laboratorio, vengono trasferiti direttamente nell'utero della donna. La fertilizzazione degli ovociti avviene quindi all'interno dell'apparato genitale femminile.
Il Razionale della Tecnica
L'IUI è una tecnica semplice ed è usata nelle coppie subfertili o con sterilità inspiegata. Il razionale della tecnica è molteplice:
- Incrementare il numero di ovociti utili per la fertilizzazione.
- Aumentare il numero di spermatozoi che raggiungono le tube superando la barriera cervicale.
- Correggere eventuali disfunzioni ovulatorie.
- Mediante una stimolazione ovarica blanda associata a trasferimento in utero di spermatozoi mobili preparati in laboratorio.Almeno una tuba deve essere pervia e funzionante e la qualità del liquido seminale deve rientrare entro i limiti stabiliti dal Centro per avere buone possibilità di successo.
Indicazioni per l'Inseminazione Intrauterina Omologa (IUI)
L'inseminazione artificiale rappresenta una delle tecniche di procreazione medicalmente assistita (PMA) maggiormente impiegate per superare problemi di infertilità. L'inseminazione artificiale coniugale (IAC) o inseminazione artificiale omologa (HAI), diversamente dall'inseminazione artificiale con donatore, è un tipo di inseminazione artificiale in cui viene utilizzato lo sperma del partner o del marito. Generalmente, è raccomandata per le giovani coppie che, dopo un anno o più di sesso non protetto, non hanno ancora raggiunto la gravidanza. È consigliata per coppie che soffrono di infertilità inspiegata, condizione in cui, nonostante approfondite indagini mediche, non si riescono a identificare cause specifiche dell'infertilità. Si rivela un'opzione valida quando il quadro clinico mostra la presenza di lievi anomalie dello sperma (ad esempio, lieve diminuzione della motilità o della concentrazione spermatica). L'inseminazione artificiale è, anche, indicata nei casi di endometriosi lieve o moderata. E ancora, per le donne con anomalie cervicali o con muco cervicale ostile. Quando queste condizioni impediscono il passaggio normale degli spermatozoi verso l'utero, l'inseminazione artificiale può rappresentare una soluzione efficace. Le indicazioni specifiche dell'IUI includono:
- Oligo-astenozoospermia lieve-moderata.
- Disturbi dell'eiaculazione.
- Cause disovulatorie.
- Endometriosi di grado I-II e casi selezionati di III-IV stadio della Classificazione American Fertility Society (AFS), in particolare dopo intervento chirurgico.
- Sterilità cervicale.
- Sterilità inspiegata.
- Difficoltà coitali o impedimenti all'atto sessuale (come, ad esempio, nel caso in cui la donna soffra di vaginismo o il partner maschile sia stato sottoposto ad una vasectomia o manifesti episodi ricorrenti d'impotenza).
- Fattori immunologici.
È il primo step da provare, prima di ricorrere alla donazione, laddove non vi sia una chiara definizione della causa del mancato concepimento.
La Procedura dell'Inseminazione Artificiale Intrauterina (IUI)
Il percorso per l'inseminazione artificiale omologa segue diverse fasi ben definite.
01. Colloquio, Anamnesi e Iter Terapeutico:Il medico fornisce le informazioni sui trattamenti, analizza gli esami preliminari e aiuta la coppia nella scelta del percorso. Non sono richiesti esami preoperatori né alcuna preparazione specifica per la procedura in sé.
02. Stimolazione Ovarica e Monitoraggio Follicolare:Di solito la stimolazione ovarica richiede l'impiego di farmaci da utilizzare a partire dai primi giorni del ciclo (entro il 3° giorno) e successivo monitoraggio ecografico e/o ormonale della crescita follicolare e dell'ovulazione. L'inseminazione artificiale può essere attuata su ciclo spontaneo o con la stimolazione dell'ovulazione attraverso la somministrazione di farmaci (di solito, gonadotropine ricombinanti), a partire dal secondo o terzo giorno dall'inizio del ciclo mestruale. L'obiettivo è quello di indurre le ovaie a produrre più di un follicolo ed ottenere la contemporanea maturazione di 2-3 cellule uovo, per aumentare le possibilità che almeno una di queste venga fecondata. Durante questo periodo, i medici monitorano attentamente lo sviluppo follicolare mediante ecografie transvaginali e dosaggi ormonali. Sulla base delle dimensioni dei follicoli e dello spessore della mucosa uterina, è possibile prevedere il momento dell'ovulazione del ciclo in corso. Il monitoraggio ecografico dell'ovulazione, effettuato nel corso della terapia, permette di modificare la dose dei farmaci per ottimizzare la risposta ovarica. Di solito, non appena due o tre follicoli hanno raggiunto determinate dimensioni (circa 18 mm), l'ovulazione viene indotta con l'iniezione della gonadotropina corionica umana (hCG), in modo da poter sfruttare il momento più adatto per l'inseminazione.
LA STIMOLAZIONE OVARICA NELLA FECONDAZIONE IN VITRO ( FIVET-ICSI) : IL PROF CLAUDIO MANNA SPIEGA
03. Preparazione degli Spermatozoi (Capacitazione):Il partner effettua il deposito del liquido seminale, per masturbazione, lo stesso giorno dell'inseminazione nell'orario stabilito dal Centro e lo consegna al laboratorio per la preparazione degli spermatozoi. Il prelievo del seme va effettuato preferibilmente presso il laboratorio del Centro. È importante attenersi alle istruzioni per la raccolta del liquido seminale fornite dal personale della Sala Biologica, con particolare attenzione alla raccolta in contenitore sterile dopo un'accurata detersione dei genitali e delle mani.Esistono numerose tecniche disponibili per la preparazione dello sperma nel caso di inseminazione omologa (IUI). Il loro scopo è la separazione degli spermatozoi dal liquido seminale. Gli spermatozoi del partner o di un donatore vengono preparati in laboratorio per concentrare quelli più mobili e funzionali. L'inseminazione artificiale può compensare le anomalie del seme maschile, poiché la preparazione del campione prima della procedura aiuta a separare gli spermatozoi vitali e con motilità conservata da quelli di qualità inferiore. Non è possibile iniettare direttamente sperma in utero a causa delle sostanze chimiche presenti nel liquido che possono causare contrazioni estremamente dolorose.
04. Inseminazione Artificiale Vera e Propria:Il giorno dell'inseminazione artificiale è fissato dopo 36 ore dalla somministrazione di hCG. L'inseminazione intrauterina è una metodica semplice, rapida e indolore che prevede l'utilizzo di un catetere sottile per il trasferimento in utero degli spermatozoi. Durante l'inseminazione gli spermatozoi preparati verranno immessi nella cavità uterina attraverso la cervice, tramite un catetere molto sottile e flessibile. È un processo semplice, indolore e molto simile a qualsiasi visita ginecologica. La procedura non richiede ricovero né anestesia e viene eseguita, una volta completata la stimolazione ovarica, il giorno successivo al riscontro ormonale del picco ovulatorio spontaneo, o almeno 36 ore dopo la somministrazione di hCGr o hCGhp per l'induzione dell'ovulazione. Il tempo richiesto per l'inseminazione è di circa 5-10 minuti.
05. Sostegno della Fase Luteale:Dopo il trasferimento degli spermatozoi alla paziente viene prescritta la terapia di sostegno della fase luteale. Questa prevede la somministrazione di farmaci la cui posologia è chiaramente indicata dal Medico il giorno dell'inseminazione. Questi farmaci hanno lo scopo di sostenere l'endometrio, cioè la mucosa che riveste internamente l'utero. I farmaci consigliati sono solitamente ovuli da applicare in vagina. Il sostegno luteale va iniziato, generalmente, la sera stessa dell'inseminazione.
06. Verifica della Gravidanza:Dodici giorni dopo l'inseminazione intrauterina, in caso di mancata comparsa del flusso mestruale, la paziente eseguirà un prelievo di sangue per il dosaggio ematico della BhCG, ormone prodotto dalla gravidanza.
Tipi di Inseminazione Artificiale (Altre Metodiche Storiche o Specifiche)
Oltre all'Inseminazione Intrauterina (IUI), esistono o sono esistite altre forme di inseminazione artificiale, sebbene meno comuni o oggi meno praticate per specifiche ragioni:
- Inseminazione intracervicale (ICI): gli spermatozoi vengono immessi nel canale cervicale.
- Inseminazione intraperitoneale (IPI): consiste nell'inoculazione del liquido seminale nel cavo di Douglas (tra il retto e la parete posteriore dell'utero).
- Inseminazione in tube (ITI): viene eseguita se la tuba della donna è in perfette condizioni e quando altre tecniche non hanno avuto un buon esito. Attraverso un catetere e sotto la guida costante dell'ecografia, il liquido seminale viene introdotto nelle tube, sede naturale dell'incontro tra spermatozoi ed ovociti.
Percentuali di Successo e Cicli Consigliati per l'IUI
La percentuale di gravidanza di questa metodica è di circa 10-15% per ciclo. Si stima che la probabilità di concepimento post-metodica, per singolo ciclo, sia compresa tra il 10% e il 20%. Sono consigliabili fino ad un massimo di tre inseminazioni che portano ad una percentuale cumulativa di successo del 30% circa. Dato che il tasso cumulativo di successo può aumentare fino a circa il 50% dopo quattro tentativi, le coppie possono sperimentare stress e ansia legati sia per la durata del processo sia per l'esito incerto delle singole procedure. Se dopo 3-4 cicli di inseminazione artificiale non avviene il concepimento, è opportuno rivalutare il caso e passare ad eventuali altre procedure più sofisticate, come la fecondazione in vitro. In caso di insuccesso i trattamenti possono essere effettuati di seguito, senza pausa tra un ciclo e l'altro.
Rischi e Considerazioni nell'IUI
Nonostante l'inseminazione artificiale sia considerata tra le tecniche meno invasive della medicina riproduttiva assistita, è importante affrontare questo percorso con consapevolezza delle possibili sfide emotive e psicologiche che possono emergere. I rischi sono limitati, ma la risposta ai farmaci per indurre l'ovulazione deve essere monitorata con ecografie delle ovaie e/o dosaggi ormonali.
Uno dei rischi principali è la sindrome da iperstimolazione ovarica (OHSS), una reazione esagerata alla somministrazione ormonale spesso necessaria per stimolare la produzione di ovociti. Se la stimolazione porta allo sviluppo di un numero eccessivo di follicoli il trattamento può essere sospeso per evitare il rischio di gravidanze multiple. Un altro rischio riguarda proprio le gravidanze multiple, che possono comportare maggiori complicazioni per la madre e per i feti. Inoltre, da non sottovalutare è anche l'aspetto psicologico: l'inseminazione artificiale può essere emotivamente impegnativa. Infine, nonostante sia abbastanza raro, esiste il rischio di gravidanza ectopica, ovvero quando l'ovulo fecondato si impianta fuori dall'utero.
Esami Preliminari Obbligatori per l'IUI
Per la sicurezza dei pazienti e del nascituro, sono richiesti alcuni esami preparatori. I test specifici richiesti sono HIV, HTLV 1, RPR (un test per la sifilide), antigene di superficie di epatite B, e l'anticorpo dell'epatite C. Questi test sono obbligatori e devono essere effettuati prima dell'IUI. A seconda del laboratorio, il tempo necessario per avere i risultati di questi test è di circa 7-10 giorni. Per questo si consiglia di effettuare questi test il più presto possibile per evitare lo stress aggiunto al tempo di trattamento. Le coppie sono responsabili di assicurare che tali esami arrivino al centro medico.
Fecondazione in Vitro (FIVET) e ICSI: Altre Tecniche Omologhe di Livello Superiore
Mentre l'inseminazione artificiale omologa (IUI) rappresenta il primo livello di intervento, esistono tecniche di procreazione medicalmente assistita più complesse, definite di secondo e terzo livello, che rientrano pienamente nel concetto di "fecondazione omologa" nel senso di fertilizzazione che avviene al di fuori del corpo. Tra queste, le più note sono la FIVET (Fecondazione In Vitro con Embryo Transfer) e l'ICSI (Intra Cytoplasmic Sperm Injection).
La FIVET Convenzionale
La FIVET è una procedura in cui gli ovociti vengono prelevati dalla donna e fecondati con gli spermatozoi del partner in un piatto di laboratorio. Dopo la fecondazione, gli embrioni risultanti vengono coltivati per alcuni giorni e poi uno o più di essi vengono trasferiti nell'utero della donna. Questo processo è ciò che viene comunemente inteso quando si parla di "fecondazione omologa" in un contesto più generale, distinguendolo dall'inseminazione artificiale.
L'ICSI: Un'Evoluzione della FIVET
Simile per procedimento alla FIVET convenzionale (fecondazione in vitro e trasferimento embrionario), la tecnica ICSI presenta una sostanziale differenza. Nel caso dell'ICSI si superano gli ostacoli della fecondazione dell'ovocita. Questa metodica prevede l'iniezione diretta di un singolo spermatozoo all'interno di ciascun ovocita maturo. L'ICSI è particolarmente indicata in casi di grave infertilità maschile, dove il numero o la qualità degli spermatozoi non sarebbero sufficienti per una fecondazione naturale o una FIVET tradizionale.
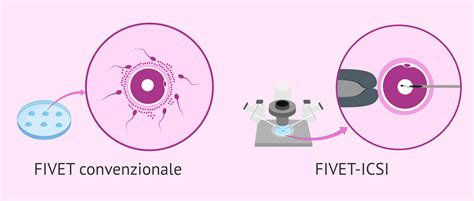
Fasi delle Tecniche FIVET/ICSI
Anche le procedure di FIVET e ICSI seguono un iter ben definito:
01. Colloquio, Anamnesi e Iter Terapeutico:Come per l'IUI, il percorso inizia con un'approfondita anamnesi della coppia, la valutazione degli esami preliminari e la definizione del piano terapeutico personalizzato.
02. Stimolazione Ovarica e Monitoraggio Follicolare:La paziente viene stimolata con farmaci induttori per consentire la maturazione di più follicoli e il prelievo di più ovociti. Per evitare un'ovulazione prematura in corso di stimolazione ovarica, viene eseguita la cosiddetta soppressione ipofisaria che consiste nella somministrazione di farmaci che bloccano l'attività dell'ipofisi, cioè della ghiandola che regola l'attività dell'ovaio, facendo sì che quest'ultima dipenda esclusivamente dai farmaci somministrati in corso di stimolazione. Attualmente i farmaci impiegati per la soppressione dell'ovulazione sono rappresentati dagli “analoghi del GnRH” (Decapeptyl, Enantone, Fertipetyl) e dagli “antagonisti del GnRH” (Orgalutran, Cetrotide).
03. Prelievo Ovocitario, Raccolta Liquido Seminale e Fecondazione in Vitro:Si prelevano gli ovociti per via transvaginale, in anestesia. In seguito, si esegue la preparazione del liquido seminale. La fecondazione avviene poi in laboratorio, tramite FIVET o ICSI.
04. Coltura e Sviluppo degli Embrioni:Gli embrioni così formati vengono coltivati in incubatrice per alcuni giorni, monitorando il loro sviluppo.
05. Trasferimento Embrionario:Uno o più embrioni, a seconda delle condizioni cliniche e della legislazione, vengono trasferiti nell'utero della donna.
06. Sostegno della Fase Luteale e Verifica della Gravidanza:Anche in queste tecniche è previsto il supporto della fase luteale e la successiva verifica della gravidanza tramite dosaggio della beta-hCG.
Diagnosi Genetica Preimpianto (PGD)
In alcune situazioni, in combinazione con la FIVET o l'ICSI, può essere utilizzata la Diagnosi Genetica Preimpianto (PGD). La PGD identifica le malattie genetiche di cui la coppia è portatrice (es. anemia mediterranea, fibrosi cistica) o i difetti strutturali dei cromosomi (es. traslocazioni). Questo permette di selezionare embrioni sani da trasferire, riducendo il rischio di trasmettere patologie genetiche al bambino.
Costi della Fecondazione Omologa (FIVET/ICSI)
I costi della fecondazione omologa, in riferimento alle tecniche di II e III livello come FIVET-ICSI, comprendono diverse voci:
- Anamnesi della coppia.
- Ciclo PMA (FIVET-ICSI) e Transfer.
- Pacchetti monitoraggi.
- Prestazione anestesiologica.
- Prestazioni di laboratorio di embriologia.I costi del trattamento, e i dettagli delle singole voci, possono essere consultati presso i centri specializzati.
Fecondazione Omologa vs. Eterologa: Un Confronto Fondamentale
Un'altra distinzione cruciale nel campo della PMA è quella tra fecondazione omologa e fecondazione eterologa. Spesso i termini medici possono trarre in confusione ed instillare tanti dubbi.
La Fecondazione Eterologa
La fecondazione eterologa necessita del ricorso a gameti di donatori esterni laddove uno dei partner (o entrambi) abbia un'infertilità tale da non permettere il prelievo o ci si trovi in presenza di una malattia genetica che si vuole evitare di trasmettere al bambino. Diverso è il punto di partenza per chi decide di orientarsi verso la fecondazione eterologa. Qui l'infertilità è assoluta per mancanza di gameti in uno dei due partner o in entrambi. Sebbene entrambi i componenti della coppia per la legge siano a tutti gli effetti genitori, almeno uno dei due gameti non appartiene alla coppia. Quindi, il patrimonio genetico sarà di un solo genitore.
- Ovodonazione: Se l'infertilità riguarda la donna e si ricorre a ovuli di una donatrice.
- Eterologa maschile: Se l'infertilità riguarda l'uomo e si ricorre a spermatozoi di un donatore.

Chi Può Accedere e la Normativa Italiana
La Procreazione Medicalmente Assistita è regolata dalla Legge n° 40 del 2004 e successive modifiche che stabiliscono sostanzialmente chi può accedervi ed in quali casi. In via generale la normativa fa riferimento a “coppie di maggiorenni di sesso diverso, coniugate o conviventi, in età potenzialmente fertile, entrambi viventi“. Il ricorso a tali procedure è permesso laddove non vi siano altre terapie efficaci in grado di risolvere le cause di infertilità o sterilità.L'eterologa nel nostro Paese è rimasta vietata fino al 2014, quando una sentenza della Corte Costituzionale ha di fatto modificato la Legge 40 a favore di chi, impossibilitato ad usare i propri gameti, ha potuto fare ricorso a materiale biologico proveniente da donatore.Oltre all'eliminazione del divieto di fecondazione eterologa, le previsioni della legge 40 hanno subito ulteriori modifiche per effetto di successivi interventi della Corte costituzionale. In particolare, è stato eliminato il limite massimo della produzione di tre embrioni e l'obbligo di impianto contemporaneo degli embrioni, considerato incompatibile con i principi di tutela della salute della donna. Non è consentito, ad esempio, l'accesso alla fecondazione eterologa da parte delle coppie omosessuali o delle donne single.
Donatori e Criobanche
In Italia, per vari motivi, i donatori di gameti sono ancora pochi. Questo vale soprattutto per gli ovuli femminili, considerato che per ottenerli con un prelievo c'è un percorso lungo di stimolazione ovarica a cui sottoporsi che può essere pesante. È possibile dunque far ricorso a criobanche all'estero. Questo però non significa fare "viaggi della speranza". Basta rivolgersi ad un centro per la fertilità qualificato e di lunga esperienza vicino casa. Saranno i professionisti che vi lavorano a contattare una criobanca per reperire materiale biologico compatibile con la coppia, da impiegare nella fecondazione assistita.
La normativa ha stabilito anche la creazione di un Registro per la Procreazione Medicalmente Assistita, presso l'Istituto Superiore di Sanità. In Italia in nessun caso la coppia che riceve ovociti o spermatozoi può conoscere l'identità del donatore, né il donatore quella dell'eventuale bimbo. I “dati clinici del donatore/donatrice potranno essere resi noti al personale sanitario solo in casi straordinari, dietro specifica richiesta e con procedure istituzionalizzate, per eventuali problemi medici della prole, ma in nessun caso alla coppia ricevente". Amici, familiari e parenti non sono candidabili a donatori. Inoltre, è “previsto per i donatori e per le donatrici un limite massimo di 10 nati. La donatrice dovrà avere tra i 20 e i 35 anni e il donatore tra i 18 e i 40.
Quando si Ricorre all'Eterologa?
In genere si arriva all'eterologa quando l'omologa non può essere d'aiuto, per comprovata sterilità permanente di uno dei partner o dopo diversi fallimenti delle tecniche omologhe. Possono accedere all'eterologa le donne che hanno disturbi ormonali e non rispondono alla stimolazione ormonale, oppure quelle in età avanzata (ma non troppo) che hanno una ridotta o assente riserva ovarica o se portatrici di un difetto genetico.
Scelta della Tecnica e Consigli Generali
Una tecnica di PMA piuttosto che un'altra non si sceglie a caso, non ne esiste una migliore in assoluto. Tutto dipende dai singoli casi e da numerosi fattori come l'età della donna, la causa dell'infertilità, i tentativi pregressi, eccetera. Ovvio che la scelta tra IUI e altre metodiche di fecondazione dipende da diversi fattori. Per massimizzare le possibilità di successo, molto spesso si ricorre alla stimolazione ovarica controllata. Cioè, attraverso farmaci specifici, si induce lo sviluppo di più follicoli, incrementando così il numero potenziale di ovociti disponibili per la fecondazione. Durante questo periodo, i medici monitorano attentamente lo sviluppo follicolare mediante ecografie transvaginali e dosaggi ormonali. Per questo motivo, prima di procedere con qualsiasi protocollo di stimolazione, è essenziale una valutazione medica approfondita. Infatti, nonostante l'inseminazione artificiale sia considerata tra le tecniche meno invasive della medicina riproduttiva assistita, è importante affrontare questo percorso con consapevolezza delle possibili sfide emotive e psicologiche che possono emergere.
Se le condizioni riscontrate non possono essere gestite con interventi farmacologici e/o chirurgici, quindi se la procreazione è impossibile o comunque la probabilità di iniziare una gravidanza è remota, può essere indicato il ricorso alla procreazione medicalmente assistita. A maggior ragione perché, oggi, l'evoluzione delle tecniche e delle tecnologie applicate garantisce miglioramenti costanti nei tassi di successo, rendendo questa modalità di trattamento sempre più efficace e accessibile.
L'Importanza della Congelazione
La possibilità di congelamento di ovociti ed embrioni rappresenta un'opzione essenziale per avviare una gravidanza anche in caso di insuccesso delle "tecniche a fresco" ed evitare un doppio iter di stimolazione ovarica.
Orientarsi tra i Centri PMA
Per orientarsi, conviene partire dal medico di famiglia o dal proprio ginecologo, che possono dare indicazioni preziose alla coppia. Ma potrebbe essere utile anche fare un'indagine per conto proprio e consultare i dati riguardanti i centri di fecondazione assistita presenti sul territorio. Ad esempio, è possibile confrontare le probabilità di riuscita ipotizzate dal centro scelto con quelle prodotte interrogando algoritmi come l'IVF Predict.
I centri attivi che hanno effettuato tecniche di PMA in Italia nel 2021, in base alla relazione del Ministro della Salute al Parlamento, sono 340 di cui 101 pubblici, 20 privati convenzionati, 220 privati (138 di I livello e 202 di II e III livello). Gran parte delle strutture (59,9%) nel 2021 risultano concentrate in 5 regioni: Lombardia (55 centri pari al 16,6%), Campania (42 centri pari al 12,7%), Sicilia, Lazio e Veneto (tutti con 34 centri pari al 10,2%).
tags: #inseminazione #artificiale #omologa #impropriamente #detta