La ricerca di una gravidanza è un percorso che spesso si accompagna a una riscoperta, talvolta ansiosa, della fisiologia del proprio corpo. Tra i parametri più monitorati dalle donne che desiderano concepire, il muco cervicale occupa una posizione di rilievo. Molte donne, dopo aver interrotto l’uso della pillola contraccettiva o durante tentativi mirati, si interrogano sulla quantità e qualità di questa secrezione, temendo che la sua scarsità possa rappresentare un ostacolo insormontabile alla fertilità. In questo contesto, l'integrazione con inositolo, spesso proposta sotto forma di prodotti come Inofolic o Inofert, entra frequentemente nel dibattito clinico e quotidiano.
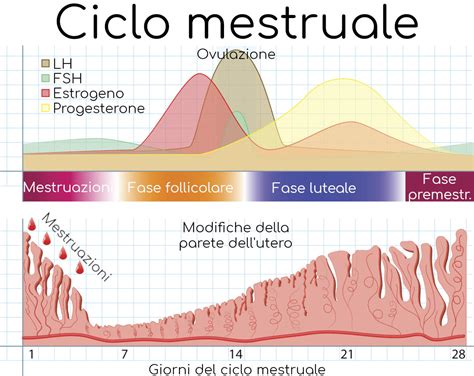
Il ruolo biologico del muco cervicale
Il muco cervicale non è una semplice secrezione, ma una sostanza altamente specializzata, la cui produzione è strettamente modulata dall'asse ipotalamo-ipofisi-ovaio. La sua funzione principale è quella di proteggere, nutrire e trasportare gli spermatozoi attraverso il canale cervicale verso le tube di Falloppio, dove avviene la fecondazione. In condizioni di fertilità, il muco diventa filante, limpido e acquoso, simile alla chiara d'uovo; tale trasformazione è indotta dagli estrogeni, che raggiungono il loro picco fisiologico proprio nei giorni precedenti l'ovulazione.
Al contrario, la fase luteale, caratterizzata dalla dominanza del progesterone prodotto dal corpo luteo dopo l'ovulazione, comporta una trasformazione del muco in senso denso, appiccicoso o addirittura la sua completa scomparsa, fungendo da "tappo" protettivo. È quindi normale, dal punto di vista biologico, che la produzione di muco sia direttamente proporzionale al dosaggio degli estrogeni circolanti.
Fattori di variazione e assenza percepita
L'assenza di muco cervicale osservabile non implica necessariamente l'assenza di ovulazione. Esistono numerose varianti individuali che possono rendere il muco meno visibile. Alcune donne presentano una produzione di fluido "interna", che si ferma nel canale vaginale senza fuoriuscire esternamente, rendendo vana l'osservazione macroscopica. Tra i fattori che possono influire su questa percezione, troviamo:
- Idratazione: Il muco cervicale è composto fino al 96% da acqua. Una condizione di disidratazione cronica può portare a una riduzione drastica della componente liquida delle secrezioni.
- Stress psicofisico: Elevati livelli di cortisolo, l'ormone dello stress, interferiscono direttamente con l'asse ormonale. Lo stress cronico può alterare l'equilibrio tra estrogeni e progesterone, portando a cicli definiti "secchi", dove la qualità ovulatoria è compromessa o comunque meno evidente a causa di una secrezione ridotta.
- Età: Con l'avanzare dell'età riproduttiva, la qualità e la quantità delle secrezioni cervicali tendono fisiologicamente a diminuire.
- Igiene e farmaci: L'uso frequente di lavande vaginali o l'assunzione di specifici farmaci (tra cui alcuni induttori dell'ovulazione, che per il loro meccanismo d'azione possono addensare il muco) può alterare il quadro clinico.
L'impiego dell'inositolo: Inofolic e fertilità
L'integrazione di inositolo (presente in prodotti come Inofolic o Inofert) viene spesso prescritta, in particolare alle pazienti con Sindrome dell'Ovaio Policistico (PCOS), per regolarizzare il ciclo e migliorare la sensibilità insulinica. È fondamentale chiarire che l'inositolo non agisce direttamente sul muco cervicale, ma esercita una funzione di supporto alla regolazione ormonale.
Migliorando la funzione ovarica e favorendo un corretto tono estrogenico, il trattamento può portare, indirettamente, a una produzione più regolare e qualitativamente superiore di muco cervicale durante la fase periovulatoria. Tuttavia, non si tratta di un farmaco ad azione rapida o diretta sulle secrezioni; l'effetto è mediato dal ripristino di una ciclicità ovulatoria fisiologica.
Ciclo ovarico, ormoni e regolazione
Considerazioni sulla diagnosi e il monitoraggio
Molte donne, mosse dal desiderio di maternità, tendono a monitorare eccessivamente ogni minimo segnale corporeo, come l'uso costante di stick ovulatori (che rilevano il picco di LH) o la misurazione ossessiva della temperatura basale. Sebbene questi strumenti siano utili, il ricorso all'ipercontrollo può generare uno stato di ansia che, paradossalmente, contribuisce a peggiorare la percezione della fertilità e la qualità dei rapporti sessuali.
È importante distinguere tra cicli anovulatori e cicli in cui l'ovulazione avviene correttamente ma con sintomi meno evidenti. In assenza di patologie accertate, la presenza di un muco scarso non preclude matematicamente la possibilità di concepimento, a patto che gli altri parametri (pervietà tubarica, riserva ovarica, spermiogramma del partner) siano nella norma.
L'importanza del consulto specialistico
Il ricorso a farmaci induttori dell'ovulazione, come il clomifene citrato (Clomid), deve avvenire esclusivamente sotto stretto monitoraggio medico. Questi farmaci sono indicati in casi clinici specifici e non devono essere utilizzati come rimedio fai-da-te per l'assenza di muco. La stimolazione ovarica controllata richiede una valutazione dell'assetto ormonale, inclusi i livelli di prolattina e degli ormoni tiroidei, che possono influenzare direttamente il ciclo mestruale.
Qualora i tentativi mirati di concepimento non portino ai risultati sperati entro i tempi stabiliti dalle linee guida (solitamente 12 mesi per coppie giovani, ridotti a 6 in casi selezionati o in presenza di fattori di rischio noti), il passaggio successivo non deve essere l'autodiagnosi, ma un consulto approfondito presso un centro specializzato. Lo specialista valuterà se è necessario un supporto farmacologico mirato, considerando che la salute riproduttiva è un ecosistema complesso dove l'equilibrio psicofisico gioca un ruolo non secondario.
La gestione dell'ansia da prestazione, il mantenimento di uno stile di vita sano (inclusa la dieta, spesso associata alla metformina in pazienti con insulino-resistenza) e la pazienza nel lasciare che il corpo ritrovi i propri ritmi naturali dopo anni di contraccezione ormonale sono elementi chiave. L'ascolto del proprio ginecologo, basato su esami oggettivi piuttosto che sulla sola osservazione casalinga, rimane la strategia più efficace e sicura per affrontare il percorso verso la genitorialità.