L’iniezione epidurale antalgica, nota anche come infiltrazione peridurale o "blocco epidurale", rappresenta una delle metodiche più consolidate nel panorama della terapia del dolore. Utilizzata sin dal 1952, questa tecnica costituisce ancora oggi una parte integrante del trattamento non chirurgico di diverse patologie dolorose, in particolare quelle a carico della colonna vertebrale.
Che cos'è lo spazio peridurale?
Per comprendere appieno la natura di questa pratica, è necessario definire l'anatomia della colonna vertebrale. Le strutture nervose sono contenute e protette da tre involucri concentrici chiamati “meningi”. Partendo dallo strato più a contatto con il tessuto nervoso e procedendo perifericamente, si riconoscono la pia madre, l'aracnoide e la dura madre. Lo spazio peridurale (o epidurale) è quello che si trova all’esterno degli involucri del midollo, nel canale vertebrale, dove afferiscono i nervi responsabili del trasporto dello stimolo del dolore. Tale spazio circonda il sacco durale e contiene grasso e vasi sanguigni.
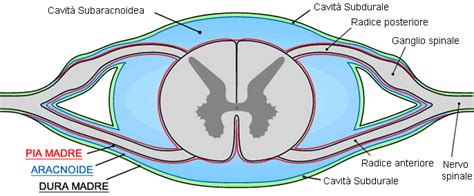
Il sacco durale, a sua volta, contiene il midollo spinale, le radici nervose e il liquido cefalorachidiano, in cui sono immerse le radici nervose e il midollo. Il dolore neurogeno di origine radicolare, da irritazione, è la causa principale per cui si esegue un ciclo di infiltrazioni. Tale sintomatologia origina da due dinamiche prevalenti: la compressione della radice nervosa da parte di un’ernia discale o il suo intrappolamento nella regione osteo-ligamentosa da cui fuoriesce dalla colonna vertebrale.
Meccanismo d'azione e indicazioni terapeutiche
L’infiltrazione peridurale ha come finalità l’iniezione del farmaco direttamente sulla radice nervosa irritata, che rappresenta la causa del dolore. Comunemente si utilizza una miscela di steroide e anestetico locale, che possiedono rispettivamente attività anti-infiammatoria ed analgesica. Il cortisonico agisce come potente anti-infiammatorio; dato che alla base del dolore c’è sempre un quadro di infiammazione, lo steroide è fondamentale per ridurla e, di conseguenza, mitigare il dolore.
infiltrazione epidurale per via caudale ecoguidata
Le condizioni che traggono maggior beneficio da questa procedura includono:
- Ernia del disco: Il nucleo del disco spinge sulla parte esterna (anulus) fino a fuoriuscire nel canale spinale, esercitando pressione su midollo e nervi.
- Malattia degenerativa del disco: La riduzione di altezza del disco intervertebrale può comprimere i nervi a livello lombare.
- Stenosi del canale vertebrale: Un restringimento che "strangola" i nervi e il midollo, causando dolore, spesso durante la deambulazione.
- Artrosi delle faccette articolari: Una grave artrosi può produrre cisti interne al canale vertebrale che comprimono le strutture nervose.
Oltre al trattamento del dolore lombare e sciatalgico, le infiltrazioni peridurali possono essere utilizzate per il controllo della cervicoalgia (dolore al collo) e della dorsalgia (regione toracica).
Procedura operativa e protocolli di sicurezza
La procedura viene eseguita in asepsi rigorosa: il medico procede ad un accurato lavaggio chirurgico delle mani, calza guanti sterili monouso e indossa cuffia e mascherina. Non vi è necessità che il paziente sia digiuno. Sul lettino, il paziente viene posizionato sul fianco dal lato del dolore con le gambe raccolte al petto, oppure in posizione prona con un piccolo cuscino sotto la pancia per ridurre la curvatura lombare.
Dopo aver identificato il punto di iniezione, spesso con l'ausilio di un ecografo o guida radiologica (Rx), si disinfetta la cute e si prepara un campo sterile. Il medico identifica lo spazio epidurale utilizzando la tecnica della “perdita di resistenza”, percependo la diminuzione di pressione durante l'iniezione del liquido. I parametri vitali del paziente (pulsossimetria e frequenza cardiaca) sono costantemente monitorati.
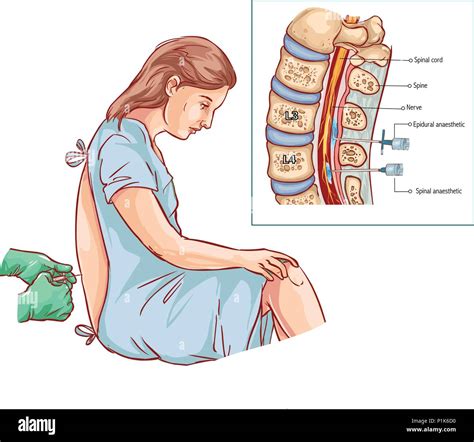
Tipologie di infiltrazioni peridurali
Esistono principalmente due approcci per raggiungere lo spazio epidurale:
- Infiltrazione peridurale translaminare: È la modalità più antica. Consiste nel passare tra le lamine vertebrali dei segmenti interessati. È particolarmente indicata in casi di insulto patologico diretto al midollo o al sacco durale, come nelle stenosi o nelle ernie.
- Infiltrazione peridurale caudale (trans-iato sacrale): Rappresenta la metodica più comune. Si raggiunge lo spazio peridurale attraverso lo iato sacrale. È indicata per affezioni del sacco durale che coinvolgono i segmenti lombari bassi e sacrali (L3-S1).
Differenza fondamentale: mentre la translaminare è un’infiltrazione "selettiva" (mirata a un target specifico), la caudale è spesso considerata "non selettiva", utile quando i target di dolore sono molteplici o diffusi.
Efficacia e timing della terapia
Il numero e la tempistica delle infiltrazioni non possono essere stabiliti a priori, poiché è l'andamento della situazione clinica a dettare la strategia. Generalmente, si concorda sul non eseguire più di tre infiltrazioni all'anno. In caso di dolore acuto, si propone un ciclo di massimo tre infiltrazioni, a distanza di 2-4 settimane l'una dall'altra. Se il paziente non riferisce alcun miglioramento dopo i primi due tentativi, è probabile che ulteriori procedure non offrano benefici, rendendo necessario valutare alternative terapeutiche.
I risultati sono solitamente superiori per il dolore radicolare (sciatica) rispetto al dolore lombare puro. Studi recenti indicano un tasso di successo dell'80% per la sciatica da ernia del disco e del 75% per la stenosi spinale. Tuttavia, è importante sottolineare che l'infiltrazione è spesso solo una parte del percorso: per un recupero completo, è necessario associare un adeguato programma di riabilitazione, esercizi e stretching.
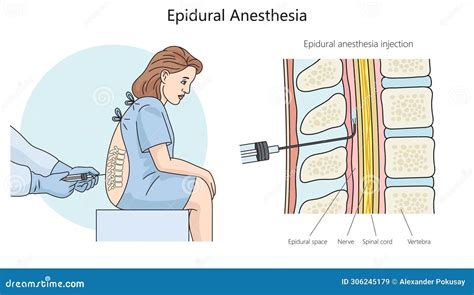
Controindicazioni e gestione dei rischi
Come ogni procedura invasiva, l'infiltrazione comporta dei rischi, seppur rari. È fondamentale che il paziente non abbia problemi di coagulazione; chi assume anticoagulanti o antiaggreganti deve sospenderli in tempi congrui prima dell'intervento per evitare il rischio di ematomi.
Altre controindicazioni includono:
- Infezioni locali o sistemiche in corso.
- Sospetto di tumore spinale (in tal caso è necessaria una risonanza magnetica preventiva).
- Gravidanza (se si prevede l'uso di guida radiologica).
- Gravi deformità della colonna vertebrale o deficit neurologici severi.
Tra le possibili complicanze (molto rare, tra lo 0,1% e lo 0,5%) si annoverano la puntura durale, che può causare cefalea transitoria, sanguinamento, infezioni o danni nervosi. Effetti collaterali minori legati ai farmaci possono includere arrossamento del viso, insonnia, ansia, innalzamento della glicemia o febbre lieve.
Il paziente deve contattare immediatamente il medico in caso di febbre superiore a 38° per oltre 24 ore, perdita di controllo degli sfinteri, deficit di forza o sensibilità agli arti o cefalea severa che peggiora in posizione eretta. In generale, l'iniezione epidurale rimane uno strumento prezioso, a basso rischio e altamente efficace, capace di migliorare significativamente la qualità di vita dei pazienti sofferenti di patologie vertebrali acute e croniche.