La gravidanza è un viaggio complesso e meraviglioso, ma non privo di sfide. Tra le complicanze che possono insorgere, quelle legate alla placenta rivestono un'importanza cruciale per la salute della madre e del feto. L'infarto placentare e la trombosi placentare sono condizioni patologiche che, pur essendo spesso strettamente correlate, possono avere conseguenze significative. Comprendere i meccanismi sottostanti, i fattori di rischio, le modalità di diagnosi e le strategie di prevenzione e gestione è fondamentale per migliorare gli esiti della gravidanza. Questo articolo esplora in profondità l'infarto placentare, focalizzandosi sulle opportunità di prevenzione e le migliori pratiche cliniche, basandosi sulle più recenti evidenze e discussioni nel campo della medicina ostetrica.
Comprendere l'Infarto e la Trombosi Placentare: Meccanismi e Impatto
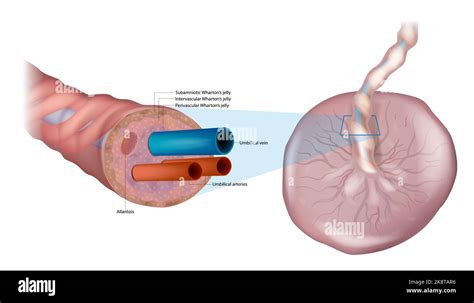
L'infarto placentare è una condizione in cui una parte del tessuto placentare subisce necrosi a causa di un insufficiente apporto di sangue. Questo fenomeno è spesso la conseguenza della trombosi placentare, una condizione patologica che coinvolge la formazione di coaguli di sangue all'interno dei vasi sanguigni della placenta. L'esame istologico della placenta può evidenziare un infarto placentare sullo sfondo di aree con subocclusione dei vasi nei villi ed aree con congestione vascolare dei villi coriali, insieme a un aumento dei nodi sinciziali.
Il Ruolo Cruciale della Placenta
La placenta è un organo vitale che connette la madre al feto durante la gravidanza, svolgendo un ruolo cruciale nel fornire ossigeno e nutrienti essenziali per la crescita e lo sviluppo del bambino. Quando l'esame istologico della placenta evidenzia che quest'ultima ha smesso di funzionare, come descritto in alcuni casi clinici, il suo ruolo di supporto vitale al feto è compromesso. Questa disfunzione può manifestarsi, ad esempio, con una ridotta crescita fetale.
Ipoperfusione Placentare: La Conversione delle Arterie Spirali
Un aspetto fondamentale nella patogenesi dell'infarto placentare è il difetto di perfusione placentare. Fisiologicamente, la conversione delle arterie spirali - rami terminali delle arterie uterine - comporta la perdita della tunica muscolare e l'invasione da parte di cellule trofoblastiche, le quali assumono un fenotipo endometriale. Questo processo assicura un flusso sanguigno adeguato e a bassa resistenza verso la placenta. Diversamente, nel caso di difetto di perfusione placentare, le arterie spirali mostrano una mancanza della conversione fisiologica, con persistenza della tunica muscolare e conseguente riduzione del lume vascolare. Questo anomalo rimodellamento può portare a una ridotta circolazione placentare e, di conseguenza, a ipossia e ischemia tissutale, culminando in infarto placentare. Altre modificazioni associate che contribuiscono a questo quadro possono essere rappresentate dalla trombosi, la vasculite, l'aterosclerosi e la necrosi fibrinoide.
Le Conseguenze sulla Gravidanza e sul Feto
La trombosi placentare può avere conseguenze gravi sia per la madre che per il feto. La riduzione del flusso sanguigno alla placenta può limitare l'apporto di nutrienti e ossigeno al feto, causando una restrizione della crescita intrauterina (IUGR). Questa condizione, in cui il bambino cresce meno del previsto, può richiedere l'induzione del parto per salvaguardare la salute fetale.
Le complicazioni più comuni includono:
- Restrizione della crescita intrauterina (IUGR): La riduzione del flusso sanguigno alla placenta limita l'apporto di nutrienti e ossigeno al feto, causando un rallentamento della crescita.
- Preeclampsia: Una condizione caratterizzata da ipertensione e proteinuria (presenza di proteine nelle urine) che può mettere a rischio la salute della madre e del feto.
- Distacco di placenta: La separazione prematura della placenta dalla parete uterina può causare emorragie e mettere a rischio la vita del feto.
- Morte fetale intrauterina: Nei casi più gravi, la trombosi placentare può portare alla morte del feto.
- Parto pretermine: La trombosi placentare può indurre un parto pretermine, con conseguenti rischi per la salute del neonato.
- Oligoidramnios: Una riduzione del liquido amniotico, che può compromettere lo sviluppo fetale.
Un importante studio retrospettivo, il CHAMPS (Cardiovascular health after maternal placental syndromes), effettuato su oltre un milione di canadesi senza cardiopatie prima del parto del loro primo figlio, ha verificato se problemi placentari o gestosi del terzo trimestre fossero indicatori di insorgenza di malattia cardiovascolare precoce. Nella sindrome placentare gli Autori hanno accorpato: pre-eclampsia, ipertensione gravidica, distacco di placenta ed infarto placentare. L'end point primario era rappresentato da un indice combinato comprendente ricovero o rivascolarizzazione per sindrome coronarica acuta, arteriopatia cerebrovascolare o periferica insorta almeno 90 giorni dopo il parto. Le partecipanti avevano un'età media di 28,2 +/- 5,5 anni al momento del parto. Tra queste, 75380 (7%) hanno presentato una "sindrome placentare". L'incidenza di una malattia cardiovascolare è risultata di 500 per milione-persone-anni nelle donne con sindrome placentare rispetto a 200 per milione-persone-anni in quelle che non hanno presentato la sindrome placentare (adjusted hazard ratio [HR] 2,0, 95% CI 1,7-2,2). Se si associava ritardo di crescita il rischio era più elevato (3,1, 2,2-4,5) ed ancor più se si verificava la morte intrauterina del feto (4,4, 2,4-7,9). Gli Autori concludono che una sindrome placentare durante la prima gravidanza, specie se si verifica anche sofferenza o morte fetale, si associa con un aumento significativo di insorgenza di malattia cardiovascolare. Questo studio è importante per le dimensioni del campione arruolato e suggerisce che gli eventi cardiovascolari possono insorgere precocemente nelle donne con sindrome placentare, specie se associata a sofferenza o morte del feto.
Insufficienza placentare
I Fattori di Rischio: Un Mosaico Complesso
Le cause della trombosi placentare sono multifattoriali e spesso comprendono una combinazione di fattori genetici, ambientali e materni. Molti dei fattori di rischio per la sindrome placentare lo sono anche per la malattia cardiovascolare, primo fra tutti l'obesità. È fondamentale identificare questi fattori per poter implementare strategie preventive mirate.
Fattori Predisponenti Generali
Oltre all'obesità, che è un fattore di rischio comune per entrambe le condizioni, è importante considerare come lo stile di vita e le condizioni di salute preesistenti della madre possano influenzare il rischio. Questi includono:
- Età materna avanzata: Le donne di età superiore ai 35 anni hanno un rischio leggermente maggiore di sviluppare trombosi placentare, arrivando a triplicare il rischio di mortalità materna rispetto a donne più giovani.
- Gravidanze multiple: Le gravidanze gemellari o multiple aumentano il carico sulla placenta e possono di conseguenza incrementare il rischio di trombosi.
- Fumo di sigaretta: Il fumo è un noto fattore di rischio per la trombosi placentare, in quanto danneggia i vasi sanguigni e aumenta la coagulazione del sangue.
Trombofilie: Predisposizioni Genetiche e Acquisite
La trombofilia, sia ereditaria che acquisita, è una condizione che aumenta la tendenza alla formazione di coaguli di sangue e rappresenta un fattore di rischio significativo per la trombosi placentare.
Le trombofilie ereditarie sono causate da mutazioni genetiche che influenzano i fattori della coagulazione del sangue. Le più comuni includono:
- Fattore V di Leiden: Una mutazione del gene del fattore V che rende il sangue più incline alla coagulazione.
- Mutazione del gene della protrombina: Una mutazione che aumenta la produzione di protrombina, un fattore chiave nella coagulazione.
- Carenza di antitrombina III: Una carenza di questa proteina che inibisce la coagulazione del sangue.
- Carenza di proteina C: Una carenza di questa proteina che inibisce la coagulazione del sangue.
- Carenza di proteina S: Una carenza di questa proteina che coadiuva la proteina C nell'inibizione della coagulazione.
Le trombofilie acquisite sono condizioni mediche o fattori esterni che aumentano il rischio di trombosi. Tra queste troviamo:
- Sindrome da anticorpi antifosfolipidi (APS): Una malattia autoimmune che causa la produzione di anticorpi che attaccano i fosfolipidi, aumentando il rischio di trombosi.
- Malattie autoimmuni: Patologie come il lupus eritematoso sistemico (LES) che possono influenzare la coagulazione del sangue.
- Cancro e chemioterapia: Alcuni tipi di cancro e farmaci chemioterapici possono aumentare il rischio di trombosi.
- Gravidanza stessa: La gravidanza aumenta naturalmente il rischio di trombosi a causa dei cambiamenti ormonali e dell'aumento del volume del sangue.
- Uso di contraccettivi orali: Specialmente quelli contenenti estrogeni, possono aumentare il rischio di trombosi.
- Immobilizzazione prolungata: Come durante lunghi viaggi o dopo interventi chirurgici.
La trombofilia può aumentare il rischio di trombosi placentare, soprattutto nelle donne con una storia personale o familiare di trombosi o aborti ricorrenti. Pertanto, è consigliabile far approfondire la situazione della donna con una serie di esami mirati, se già non effettuati durante la gravidanza, dopo la diagnosi di ridotto accrescimento fetale, poiché gli infarti placentari potrebbero essere la conseguenza di una trombofilia genetica.
Condizioni Mediche e Stili di Vita
Altre condizioni mediche e abitudini di vita che possono aumentare il rischio includono:
- Diabete gestazionale: Il diabete che si sviluppa durante la gravidanza può aumentare il rischio di trombosi placentare.
- Ipertensione gestazionale: L'ipertensione che si sviluppa durante la gravidanza può danneggiare i vasi sanguigni della placenta e aumentare il rischio di trombosi.
- Interventi di fecondazione assistita (PMA): Alcuni studi suggeriscono che le donne che concepiscono tramite PMA possono avere un rischio leggermente maggiore di trombosi placentare.
- Bassa istruzione e basso reddito: Queste condizioni possono raddoppiare il rischio, in quanto comportano minore accesso a cure mediche qualificate e minori conoscenze.
- Mancanza di cure preconcezionali: Il non aver fatto esami preconcezionali e il non aver assunto l'acido folico aumentano il rischio di malformazioni e di anomalie della placenta.
Il Ruolo delle Infezioni e del Sistema Immunitario
Una patologia infettiva e/o immunologica può essere una causa degli infarti placentari. Un evento potrebbe essere stato casuale, frutto di una infezione ascendente o generale misconosciuta. Ad esempio, la corionamniotite è verosimilmente di origine infettiva e non sempre prevedibile.
La gravidanza è caratterizzata da una parziale immunodepressione, ovvero da una riduzione controllata dell'efficienza del sistema immunitario materno. Questo meccanismo è essenziale affinché la mamma possa accettare l'embrione, che porta metà del patrimonio genetico del papà, agendo come un "allotrapianto". Il rovescio della medaglia è che la mamma si difende meno efficacemente dalle infezioni. Ecco perché alcune infezioni da germi comuni, come lo streptococco, possono risalire dalla vagina, infettare il sacco e il liquido amniotico, causando morte fetale e persino setticemie fatali. Analogamente, il virus influenzale può dare forme sistemiche fatali in gravidanza. Un consiglio pratico in questo contesto è vaccinarsi sempre contro il virus influenzale, soprattutto se si programma una gravidanza.
L'Impatto dei Precedenti Ostetrici
La storia clinica della donna è un indicatore cruciale. Precedenti episodi di trombosi aumentano il rischio di trombosi placentare durante la gravidanza. Inoltre, pregressi tagli cesarei aumentano il rischio di anomalie di inserzione della placenta, in particolare la placenta accreta, con il rischio di emorragie così gravi da richiedere l'asportazione dell'utero (isterectomia) e trasfusioni massive con rischi a lungo termine da shock emorragico. Questo sottolinea l'importanza di un'attenta valutazione anamnestica in ogni gravidanza.
Diagnosi Precoce e Monitoraggio: L'Ecografia e Oltre
Una diagnosi tempestiva e accurata è fondamentale per gestire adeguatamente la trombosi placentare e migliorare gli esiti della gravidanza. L'ecografia, in particolare l'ecografia Doppler, si è affermata come uno strumento diagnostico non invasivo di primaria importanza per l'identificazione e la valutazione di questa complicanza.
L'Importanza della Diagnosi Tempestiva
La capacità di identificare precocemente le anomalie placentari e i segni di ridotta perfusione è cruciale. Una diagnosi tardiva può portare a complicazioni più gravi per la madre e per il feto, come il ritardo di crescita intrauterina, la preeclampsia severa o, nei casi più drammatici, la morte fetale intrauterina. La gestione tempestiva basata su una diagnosi accurata può intervenire prima che il danno diventi irreversibile.
L'Ecografia come Strumento Chiave
L'ecografia utilizza onde sonore ad alta frequenza per creare immagini della placenta e dei vasi sanguigni, permettendo ai medici di valutare il flusso sanguigno e identificare eventuali anomalie. Si distinguono diverse tipologie di ecografia utilizzate:
- Ecografia transaddominale: La sonda ecografica viene posizionata sull'addome della madre per visualizzare la placenta e il feto. È la tecnica più comune per il monitoraggio generale della gravidanza.
- Ecografia transvaginale: La sonda ecografica viene inserita nella vagina per ottenere immagini più dettagliate della placenta, soprattutto nelle fasi iniziali della gravidanza, o quando è necessaria una visualizzazione più ravvicinata di aree specifiche.
- Ecografia Doppler: Questa tecnica utilizza l'effetto Doppler per misurare la velocità e la direzione del flusso sanguigno nei vasi placentari. È particolarmente utile per valutare il flusso sanguigno nei vasi placentari e identificare le aree di ridotta perfusione. Misurando la velocità e la direzione del flusso sanguigno, i medici possono determinare se la trombosi placentare sta compromettendo l'apporto di ossigeno e nutrienti al feto.
In particolare, l'ecografia Doppler può valutare:
- Arteria ombelicale: Valuta la resistenza al flusso sanguigno tra il feto e la placenta. Un aumento dell'indice di resistenza (RI) può indicare una compromissione della funzione placentare.
- Arteria cerebrale media fetale: Valuta il flusso sanguigno al cervello del feto. In caso di ipossia (carenza di ossigeno), il flusso sanguigno viene reindirizzato al cervello per proteggerlo.
- Dotto venoso: Valuta il flusso sanguigno nel dotto venoso, un vaso sanguigno che collega la vena ombelicale alla vena cava inferiore, fornendo indicazioni sullo stato di benessere fetale.
Segni Ecografici di Allarme
L'ecografia può rivelare diversi segni indicativi di trombosi placentare, tra cui:
- Aree ipoecogene o anecoogene: Regioni della placenta che appaiono più scure o prive di echi all'ecografia, suggerendo la presenza di coaguli di sangue o aree infartuate.
- Lacune placentari: Spazi vuoti all'interno della placenta, che possono essere causati da infarti placentari o trombosi.
- Ipervascolarizzazione periferica: Aumento del flusso sanguigno ai margini della placenta, che può essere un segno di tentativo di compensazione da parte dell'organismo in risposta a un'area di ischemia centrale.
- Alterazioni del flusso sanguigno Doppler: Aumento dell'indice di resistenza (RI) o diminuzione del rapporto sistole/diastole (S/D) nei vasi placentari, indicando un'aumentata resistenza al flusso sanguigno, un segnale chiave di sofferenza placentare.
- Assenza di flusso sanguigno in alcune aree della placenta: Questo è un segno di occlusione vascolare completa, tipica di un infarto significativo.
- Placenta ispessita o sottile: Anomalie nello spessore placentare possono essere associate a trombosi o altre disfunzioni.
Accuratezza e Limiti Diagnostici dell'Ecografia
L'accuratezza dell'ecografia nella diagnosi di trombosi placentare dipende da diversi fattori, tra cui l'esperienza dell'operatore, la qualità dell'apparecchiatura ecografica e l'età gestazionale. In generale, l'ecografia è più accurata nel terzo trimestre di gravidanza, quando la placenta è più sviluppata e i vasi sanguigni sono più facilmente visualizzabili. Tuttavia, è importante sottolineare che l'ecografia non è sempre in grado di rilevare tutti i casi di trombosi placentare, soprattutto quelli di piccole dimensioni o localizzati in profondità nella placenta. Pertanto, è fondamentale integrare i risultati ecografici con altri esami diagnostici e valutare attentamente la storia clinica della paziente. È inoltre importante considerare che alcuni segni ecografici di trombosi placentare possono essere presenti anche in altre condizioni, come gli infarti placentari o i depositi di fibrina. Pertanto, è necessaria un'attenta interpretazione dei risultati ecografici per evitare diagnosi errate.
Un esempio di come l'ecografia sia cruciale è nella diagnosi di placenta previa, che si diagnostica bene con l'ecografia. Il segnale di allarme scatta quando il bordo placentare è posto a meno di due centimetri dal centro del collo uterino, detto orifizio uterino interno. In tal caso si fa il taglio cesareo “di elezione”, prima che parta il travaglio, meglio se in un centro di eccellenza, e il problema è prevenuto. La placenta accreta è, invece, di più difficile diagnosi, riuscendovi in circa il 50% dei casi. Questo evidenzia un punto da migliorare, con ecografie sempre più accurate.
Indagini Complementari: Test per Trombofilie e Flussimetria
Oltre all'ecografia, per una valutazione completa, è bene controllare il flusso ematico delle arterie uterine mediante flussimetria e valutare il rischio trombofilico (ovvero la predisposizione a formare trombi vascolari) mediante esami del sangue specifici. Questi test sono particolarmente indicati in presenza di una storia clinica che suggerisca un rischio aumentato o in caso di anomalie ecografiche.
Insufficienza placentare
Strategie di Prevenzione e Gestione Attuale
Sebbene non tutte le patologie della placenta possano essere previste o prevenute in assoluto, molte strategie possono essere messe in atto per ridurre i rischi e gestire efficacemente le complicanze quando si presentano.
Prevenzione Primaria: La Cura Pre-Concezionale e in Gravidanza
La prevenzione inizia ben prima del concepimento e prosegue per tutta la gravidanza, mirando a eliminare tutti i fattori modificabili di rischio.
Prima della Gravidanza:
- Visita preconcezionale: Indispensabile per valutare lo stato di salute generale, identificare eventuali rischi preesistenti e ricevere consigli personalizzati.
- Integrazione di acido folico: Assunzione di polivitaminico con acido folico (0,4 mg al dì) per prevenire malformazioni del tubo neurale e ridurre il rischio di anomalie della placenta.
- Screening malattie: Esami per escludere malattie infettive, diabete e ipertensione che possono complicare la gravidanza.
- Gestione del peso: Partire normopeso o adottare una dieta sana per raggiungere un peso ottimale. L'obesità è un fattore di rischio significativo.
- Stile di vita sano: Fare un'ora di passeggiata veloce al giorno, eliminare alcol, fumo e droghe.
- Attenzione ai tatuaggi: Il piombo, contenuto nei coloranti di bassa qualità, è malformativo quando supera i livelli di sicurezza. Si accumula nell'osso e può manifestare la tossicità anche a distanza di anni, rendendo prudente la valutazione prima della gravidanza.
- Vaccinazione antinfluenzale: Considerando l'immunodepressione fisiologica della gravidanza, vaccinarsi sempre contro il virus influenzale, soprattutto se si programma una gravidanza, è un consiglio pratico e importante per proteggere sia la madre che il feto da forme sistemiche fatali.
Durante la Gravidanza:
- Controllo del peso: Se si parte normopeso, è consigliabile aumentare di circa 1 chilo al mese nel primo trimestre, 1.200 grammi al mese nel secondo e 1.500 grammi al mese nel terzo, sotto guida medica.
- Alimentazione equilibrata: Preferire amidi, cereali e legumi alla sera, per ottimizzare la glicemia e la nutrizione del piccolo nelle ore notturne, con proteine a pranzo.
- Integrazione mirata: Integrare l'alimentazione con ferro, acido folico, vitamina D, magnesio, omega 3 e omega 6, come indicato dal medico.
- Tolleranza zero: Continuare a mantenere una tolleranza zero per alcol, fumo e droghe.
- Scelta del professionista: Scegliere un ginecologo esperto è cruciale per un monitoraggio adeguato della gravidanza.
Gestione della Gravidanza a Rischio
Per le gravidanze in cui è stata diagnosticata una trombosi placentare o un rischio elevato, le opzioni terapeutiche possono includere:
- Monitoraggio fetale intensivo: Controllo regolare del benessere fetale tramite ecografie Doppler, cardiotocografia (CTG) e monitoraggio dei movimenti fetali. Questo permette di rilevare tempestivamente eventuali segni di sofferenza fetale.
- Profilassi con farmaci: In alcuni casi, può essere corretto iniziare fin da subito una profilassi con farmaci che migliorano la circolazione placentare.
- Riposo: Il riposo, specialmente in posizioni che favoriscono il flusso sanguigno uteroplacentare, può contribuire a migliorare la perfusione della placenta.
- Idratazione: Una buona idratazione è importante per mantenere un adeguato volume di sangue e favorire la circolazione.
Il Ruolo della Terapia Anticoagulante
La terapia anticoagulante, con la somministrazione di farmaci come l'eparina a basso peso molecolare (EBPM), è un pilastro fondamentale nella gestione della trombosi placentare. L'obiettivo è prevenire la formazione di nuovi coaguli e migliorare il flusso sanguigno alla placenta. Questa terapia è particolarmente indicata nelle donne con trombofilie diagnosticate o in presenza di una storia di eventi trombotici o complicanze della gravidanza correlate.
Decisioni sul Parto: Induzione e Taglio Cesareo
In caso di compromissione fetale o materna, può essere necessario indurre il parto, anche se pretermine, per salvaguardare la salute del nascituro e della madre. La decisione sulla strategia di gestione più appropriata deve essere presa caso per caso, basandosi sulle caratteristiche specifiche della paziente e su una valutazione attenta del rischio-beneficio.
Prevenzione delle Complicanze Emorragiche Maggiori
La causa più frequente e drammatica di morte da parto è l'emorragia massiva. Questa può dipendere da fattori diversi, tra cui patologie della coagulazione, ma, soprattutto, anomalie della placenta. Queste anomalie pericolose della placenta hanno tre caratteristiche principali: problemi di annidamento in utero, di sede di impianto e di tempo errato (“intempestivo”) di distacco.
- Placenta accreta: Nel primo caso, la placenta si annida, si radica troppo all'interno della parete dell'utero (placenta “accreta”, “increta”, “percreta”, a seconda di quanto si approfondisce: maggiore la profondità, peggiori le conseguenze). Dopo il parto, nel momento del secondamento, in cui la placenta dovrebbe essere espulsa “per seconda”, questo non succede perché i villi, troppo radicati, non si staccano. A quel punto l'utero non può contrarsi, stringendo i vasi sanguigni che lo irrorano, così da bloccare la perdita di sangue. Ed ecco l'atonia dell'utero mentre il sangue esce a fiotti. Se la donna è già in un ambiente medico di eccellenza (il cosiddetto “terzo livello”), trasfusioni massive, ossitocina e altri farmaci per fermare l'emorragia e, se non basta, chirurghi velocissimi a eseguire l'isterectomia (asportazione dell'utero) d'urgenza - mentre gli anestesisti sono impegnati sul fronte della rianimazione, più difficile quando lo shock emorragico è avanzato - possono riuscire a salvare la donna. Non sempre. Non basta restare vive, ma come? Shock emorragico e trasfusioni a raffica possono creare lesioni permanenti e irreversibili causando insufficienza renale grave, danni epatici, polmonari e cerebrali, problemi immunitari e cardiovascolari. Un bilancio pesante anche in centri di eccellenza.
- Placenta previa: La seconda causa di emorragie dipende dalla posizione della placenta, che dà luogo a sanguinamenti pericolosi quando è posta “previa”, ossia nella parte interna del collo dell'utero, davanti alla vagina. Nel momento in cui iniziano il travaglio e la dilatazione del collo, quando la placenta si stacca prematuramente (perché il bimbo è ancora in utero), partono sia l'emorragia sia la sofferenza fetale (perché la placenta è il polmone del bambino finché questi non è nato e respira autonomamente). La placenta previa si diagnostica bene con l'ecografia e, se il bordo è a meno di due centimetri dall'orifizio uterino interno, si opta per un taglio cesareo “di elezione” prima dell'inizio del travaglio per prevenire la complicanza.
- Distacco intempestivo di placenta: La terza causa, pericolosissima, è il distacco “intempestivo” di placenta durante la gravidanza. Il feto va in sofferenza da asfissia, non ricevendo più ossigeno. Il sangue si accumula tra la placenta e l'utero e ne causa un infarto, che richiede un'isterectomia d'urgenza. Se si crea una “coagulazione intravascolare disseminata”, la donna può morire per emorragia massiva e inarrestabile.
Queste situazioni a volte esplodono senza alcun fattore di rischio evidente, un dramma per tutti. L'impegno per eliminare tutti i fattori modificabili di rischio (tra cui il fumo, la carenza di acido folico, l'eccesso di tagli cesarei) è cruciale.
Le Implicazioni a Lungo Termine e la Continuità delle Cure
Le conseguenze della trombosi placentare e delle sindromi correlate possono estendersi ben oltre il periodo perinatale, influenzando la salute della donna a lungo termine.
Rischio Cardiovascolare Post-Partum
Come evidenziato dallo studio CHAMPS, una sindrome placentare durante la prima gravidanza, specie se si verifica anche sofferenza o morte fetale, si associa con un aumento significativo di insorgenza di malattia cardiovascolare precoce. Questo implica che le donne che hanno sperimentato tali complicanze dovrebbero essere considerate a rischio e monitorate per l'insorgenza di patologie cardiovascolari anche a distanza di anni dal parto. È utile sapere se, dopo aver corretto per i fattori confondenti comuni come l'obesità, rimane comunque una predittività in caso di sindrome placentare.
Complicanze a Lungo Termine per la Madre
Shock emorragico e trasfusioni massive, come quelli che possono verificarsi in complicanze placentari gravi, possono creare lesioni permanenti e irreversibili, causando insufficienza renale grave, danni epatici, polmonari e cerebrali, problemi immunitari e cardiovascolari. Anche in centri di eccellenza, un bilancio può essere pesante: uno studio pubblicato sul British Journal of Obstetrics and Gynecology ha riportato che, su 181 donne con emorragia massiva dopo il parto, il 45% ha avuto l'isterectomia d'urgenza, l'82% il ricovero in unità di cura intensiva e ben il 28% ha riportato esiti gravi a lungo termine. Questi dati inquietanti ci ricordano che le gravidanze vengono definite ad alto, medio o basso rischio, ma non esiste una gravidanza senza rischi, a rischio zero!
Anche dopo il parto, le donne che hanno avuto una trombosi placentare possono essere a rischio di sviluppare complicanze a lungo termine, come la trombosi venosa profonda (TVP) o l'embolia polmonare (EP). È importante che queste donne siano seguite attentamente dai medici e che ricevano informazioni sui segni e i sintomi di queste complicanze, in modo da poter intervenire tempestivamente in caso di necessità.
Gestione delle Gravidanze Future
Per la prossima gravidanza, non è detto che si realizzi lo stesso problema. Tuttavia, è importante valutare il rischio di trombosi in gravidanze future e adottare misure preventive, come la terapia anticoagulante o una profilassi con farmaci che migliorano la circolazione placentare.

Il Contesto della Mortalità Materna e il Ruolo del Sistema Sanitario
Le "tragedie di donne morte di parto" che occasionalmente colpiscono l'opinione pubblica sottolineano la vulnerabilità intrinseca della gravidanza e del parto. La mortalità in ostetricia include tutti gli eventi fatali che possono colpire la donna dal momento del concepimento (o della ricerca dello stesso) a 365 giorni dopo il parto, comprese le morti per procreazione medicalmente assistita, per malattie in gravidanza, per complicanze precoci e tardive del parto, ma anche i suicidi per depressione post parto.
Mortalità Materna in Italia: Un Quadro Generale
L'Italia, con Francia e Gran Bretagna, è tra le nazioni con la più bassa mortalità ostetrica materna in Europa e fra le top-ten del mondo, registrando circa 10 casi ogni 100.000 parti. Questo contrasta con altri Paesi europei che si attestano da 20/100.000 in su, evidenziando un rischio più che doppio rispetto all'Italia. Nei Paesi a basso reddito, si hanno ancora oggi 500 donne morte ogni 100.000 parti: questo ci dà la dimensione dei progressi dell'ostetricia, ma ci invita a fare ancora meglio. Considerando che nel nostro Paese nascono circa 500.000 bambini l'anno, si hanno circa 50 donne morte l'anno, per complicanze o eventi avversi.
Le Principali Cause di Morte Materna: L'Emorragia Massiva
La causa più frequente e drammatica di morte da parto è l'emorragia massiva: la donna può arrivare a perdere 6 litri di sangue, entrare in shock emorragico e ricevere 10 sacche o più di sangue in pochi minuti. L'emorragia può dipendere da fattori diversi, tra cui patologie della coagulazione, ma, soprattutto, anomalie della placenta. Queste anomalie possono riguardare problemi di annidamento in utero (come la placenta accreta), di sede di impianto (come la placenta previa) e di tempo errato (“intempestivo”) di distacco. Tutte queste condizioni possono evolvere in un “infarto” dell'utero o della placenta con un impatto devastante.
Il Ruolo delle Strutture Ospedaliere e del Personale Medico
Per affrontare queste emergenze, è cruciale la preparazione sia del personale medico che delle strutture ospedaliere.
Il Professionista Medico:
- Aggiornamento continuo: I ginecologi e gli ostetrici devono mantenere un aggiornamento continuo delle loro conoscenze.
- Formazione specifica: La formazione specifica con protocolli rigorosi per la gestione delle emergenze ostetriche è essenziale.
- Attenzione costante: È fondamentale un'attenzione accuratissima durante la visita e un addestramento a non abbassare mai la guardia, poiché anche la gravidanza più normale può volgere in tragedia in pochi minuti, in assenza di fattori di rischio e per eventi imponderabili e non prevedibili.
La Struttura Ospedaliera:
- Accorpamento dei centri nascita: L'iniziativa del Ministero di accorpare i centri nascita, idealmente con ospedali dai 1000 parti in su, è giustissima. Questo assicura volumi di esperienza elevati.
- Presenza di specialisti 24/7: Solo la presenza in reparto, 24 ore su 24 per 365 giorni all'anno, di ginecologo e anestesista competenti anche nella gestione dello shock emorragico può evitare la tragedia e/o danni permanenti. La “reperibilità” non consente di arrivare in tempo!
- Monitoraggio regionale: La sfida è migliorare l'umanità nell'assistenza al parto anche quando i numeri di nascite sono elevati. Bisogna monitorare tutte le Regioni italiane, di cui al momento solo otto lo sono.
Ridurre la mortalità e la morbilità per gravidanza e parto è un dovere morale ed etico, oltre che sanitario, che richiede un impegno congiunto di pazienti, professionisti e istituzioni.
Aspetti Etici e Psicosociali
La diagnosi di trombosi placentare o altre complicanze gravi può avere un impatto significativo sulla salute mentale e sul benessere emotivo della donna in gravidanza e della sua famiglia. È importante fornire un supporto psicologico adeguato e informazioni chiare e comprensibili sulla condizione, le opzioni terapeutiche e i possibili esiti. Inoltre, è fondamentale rispettare l'autonomia della paziente e coinvolgerla attivamente nel processo decisionale. In alcuni casi, la trombosi placentare può portare a decisioni difficili, come l'interruzione della gravidanza in caso di grave compromissione fetale. È importante fornire un supporto etico e morale alle pazienti che si trovano ad affrontare queste decisioni, garantendo che siano pienamente informate e supportate in ogni fase del percorso.
Ricerca e Sviluppi Futuri
La ricerca sulla trombosi placentare è in continua evoluzione, con l'obiettivo di migliorare la diagnosi, la gestione e la prevenzione di questa condizione. Alcuni degli sviluppi futuri più promettenti includono:
- Nuove tecniche di imaging: Sviluppo di nuove tecniche di imaging, come la risonanza magnetica (RM), per visualizzare la placenta e i vasi sanguigni con maggiore dettaglio, superando i limiti attuali dell'ecografia per lesioni piccole o profonde.
- Marcatori biologici: Identificazione di marcatori biologici nel sangue materno che possono indicare precocemente la presenza di trombosi placentare o un rischio elevato, consentendo interventi preventivi ancora più tempestivi.
- Terapie innovative: Sviluppo di nuove terapie per prevenire la formazione di coaguli di sangue nella placenta e migliorare il flusso sanguigno, magari con approcci più mirati e meno invasivi.
- Medicina personalizzata: Utilizzo di informazioni genetiche e cliniche per personalizzare la gestione della trombosi placentare in base alle caratteristiche specifiche della paziente, ottimizzando l'efficacia del trattamento e minimizzando gli effetti collaterali.
Questi progressi promettono di migliorare significativamente gli esiti della gravidanza per le donne a rischio di trombosi placentare, rendendo il viaggio della maternità sempre più sicuro e sereno.
tags: #infarto #placentare #prevenzione