L'aborto spontaneo rappresenta la perdita di una gravidanza prima delle 20 settimane di gestazione. Si tratta di un fenomeno purtroppo piuttosto frequente, sebbene spesso avvolto nel silenzio e considerato un tabù sociale. Circa il 10-15% delle gravidanze confermate va incontro a interruzione spontanea, e oltre l'80% di questi eventi si verifica precisamente nel corso del primo trimestre.
Spesso si matura l'idea errata che l'aborto sia un evento rarissimo, interessando meno del 5% delle gestazioni. Questa percezione distorta contribuisce a generare sentimenti di isolamento e colpa nelle coppie che affrontano questa perdita. È fondamentale, invece, inquadrare il fenomeno da un punto di vista clinico e statistico per comprendere che, nella maggior parte dei casi, le cause non sono riconducibili a comportamenti individuali, ma a fattori genetici o medici complessi.
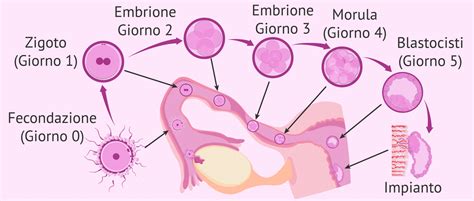
Classificazioni e definizioni cliniche
Per definire correttamente una perdita di gravidanza, è necessario distinguere tra diversi eventi ostetrici basati sull'età gestazionale e sulla vitalità fetale. L'American College of Obstetricians and Gynecologists (ACOG) definisce la perdita di gravidanza del primo trimestre come una gravidanza intrauterina non vitale con un sacco gestazionale vuoto, o un sacco contenente un embrione o un feto privo di attività cardiaca, entro le prime 12 settimane e 6 giorni di gestazione.
Le classificazioni principali includono:
- Aborto spontaneo: Perdita prima delle 20 settimane di gestazione.
- Morte fetale (natimortalità): Perdita di un feto a ≥ 20 settimane.
- Parto pretermine: Parto di un feto vivo tra la 20ª e la 36ª settimana.
La terminologia specifica per l'aborto spontaneo varia ulteriormente in base alla progressione clinica: si parla di "minaccia d'aborto" quando vi è sanguinamento con cervice chiusa, "aborto inevitabile" con cervice dilatata, "aborto incompleto" quando il materiale viene parzialmente espulso, e "aborto completo" quando l'utero si svuota naturalmente. L'aborto mancato si verifica quando l'embrione o il feto non sono vitali, ma non vi è sanguinamento o espulsione immediata.
Eziologia: perché avviene l'aborto spontaneo?
L'aborto spontaneo precoce è spesso causato da un'anomalia cromosomica, un evento casuale che rende l'embrione incompatibile con la vita a causa di un'unione anomala tra il gamete maschile e quello femminile. Sebbene la causa rimanga spesso sconosciuta, diversi fattori possono incidere negativamente sul decorso della gravidanza.
L'età materna rappresenta il fattore di rischio principale. In uno studio su database nazionale, i rischi di aborto spontaneo per gruppi di età sono stati osservati come segue:
- < 20 anni: 17%
- 20-24 anni: 11%
- 25-29 anni: 10%
- 30-34 anni: 11%
- 35-39 anni: 17%
- 40-44 anni: 33%
- > 45 anni: 57%
Altri fattori di rischio includono anomalie del tratto riproduttivo (come utero bicorne o fibromi), infezioni virali (citomegalovirus, herpes virus, parvovirus, rosolia), malattie croniche scarsamente controllate (diabete, ipertensione, disturbi tiroidei), fumo di sigaretta e uso di sostanze come cocaina o alcol. È importante notare che traumi minori, utero retroverso o malattie tiroidee subcliniche non sembrano essere cause dirette di abortività.
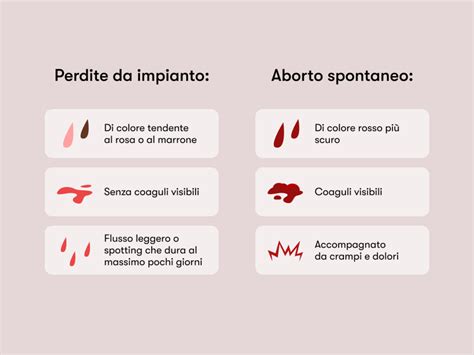
Sintomatologia e diagnosi
Il sintomo più caratteristico è rappresentato dal sanguinamento vaginale, che si manifesta in circa il 25% delle gravidanze nel primo trimestre. Non sempre il sanguinamento porta a un aborto: circa il 12% delle donne con perdite ematiche subisce una perdita, mentre nelle altre la gravidanza prosegue. Altri sintomi includono dolore pelvico crampiforme e la perdita di materiale tissutale o liquido.
La diagnosi si avvale di tre pilastri fondamentali:
- Beta-hCG: La misurazione della subunità beta della gonadotropina corionica umana. I livelli di hCG aumentano costantemente fino al terzo mese; una loro diminuzione in misurazioni seriali è compatibile con una gravidanza interrotta.
- Esame pelvico: Utile per valutare la cervice e la presenza di materiale in espulsione.
- Ecografia transvaginale: Il metodo diagnostico principale. Permette di visualizzare il sacco gestazionale, il sacco vitellino e l'attività cardiaca embrionale (solitamente rilevabile dopo 5,5-6 settimane).
I criteri ecografici di non vitalità includono una lunghezza cranio-caudale ≥ 7 mm senza battito, o un diametro medio del sacco gestazionale ≥ 25 mm senza embrione. Quando i reperti non sono definitivi, è necessaria una valutazione seriale per confermare l'esito della gravidanza.
Approcci terapeutici e gestione
La gestione varia in base alla situazione clinica. In caso di minaccia d'aborto, il trattamento consiste solitamente nell'osservazione, sebbene il riposo a letto non abbia dimostrato di ridurre il rischio di aborto completo. In alcuni casi, può essere prescritta una terapia preventiva a base di progesterone o, per pazienti con patologie specifiche come la sindrome da antifosfolipidi, eparina o aspirina.
Per gli aborti inevitabili, incompleti o mancati, le opzioni sono:
- Gestione di attesa vigile: Consiste nell'attendere l'espulsione spontanea del materiale, opzione efficace nell'80% dei casi entro 8 settimane. È sconsigliata nel secondo trimestre a causa dei rischi di emorragia.
- Gestione medica: L'uso di farmaci come il mifepristone e il misoprostolo può facilitare l'espulsione in modo più prevedibile rispetto alla sola attesa.
- Evacuazione uterina chirurgica: Il "raschiamento" o, più modernamente, l'isterosuzione, è indicato in caso di emorragia importante, instabilità emodinamica, infezione o su preferenza della paziente per abbreviare i tempi di guarigione.
Video illustrativo: Test di gravidanza Clearblue® precoce (solo per l’Italia)
Considerazioni post-evento e prospettive future
Il momento successivo a un aborto spontaneo è devastante, sia fisicamente che psicologicamente. È fondamentale che le donne ricevano un supporto adeguato, smontando il senso di colpa per comportamenti passati, poiché la maggior parte degli aborti non è evitabile.
Dopo l'aborto, la ricerca suggerisce che il rischio che si verifichi un secondo episodio non è significativamente maggiore rispetto ad altre donne, a meno che non si tratti di casi di aborto ripetuto (definito dalla Società Italiana della Riproduzione come due episodi consecutivi). In queste circostanze, sono necessari ulteriori approfondimenti genetici o immunologici.
Per chi desidera cercare una nuova gravidanza, non esiste un consenso unanime sui tempi di attesa. Alcune linee guida suggeriscono un periodo di almeno sei mesi per permettere una ripresa fisica e psicologica completa. La diagnosi genetica preimpianto o l'ovodonazione rappresentano, in casi selezionati, strumenti avanzati per le coppie che affrontano difficoltà nel concepimento o che desiderano escludere alterazioni cromosomiche ricorrenti nelle gravidanze future.
L'approccio clinico deve sempre integrare l'accuratezza diagnostica con l'empatia, riconoscendo che, sebbene biologicamente comune, ogni perdita rappresenta per i genitori un evento di profondo significato umano che richiede una cura multidisciplinare.
