Il percorso verso la genitorialità è, per molte coppie, un viaggio costellato di speranze, sfide e, talvolta, decisioni complesse. Quando la natura incontra ostacoli, la procreazione medicalmente assistita (PMA) offre vie preziose, tra cui l'ovodonazione. Questo è un argomento molto dibattuto negli studi scientifici eseguiti in ambito ostetrico negli ultimi anni, ma la complessità di questa scelta non si limita agli aspetti medici; essa abbraccia profondamente anche la sfera emotiva e psicologica degli individui coinvolti. In un contesto così articolato, si inserisce un fenomeno inatteso ma non raro: la gravidanza naturale che può instaurarsi durante l'attesa o il percorso di trattamenti per l'ovodonazione, o anche dopo cicli di PMA. Comprendere appieno le implicazioni mediche, le sfide emotive e le possibilità sorprendenti di questo viaggio è fondamentale per chiunque si trovi ad affrontare il desiderio di un figlio. L'articolo esplorerà le diverse sfaccettature di queste esperienze, partendo dalla realtà della gravidanza da ovodonazione, analizzando il profondo impatto psicologico e descrivendo i meccanismi che possono condurre a una gravidanza naturale anche in contesti di infertilità precedentemente diagnosticata.
La Gravidanza da Ovodonazione: Una Prospettiva Medica Dettagliata
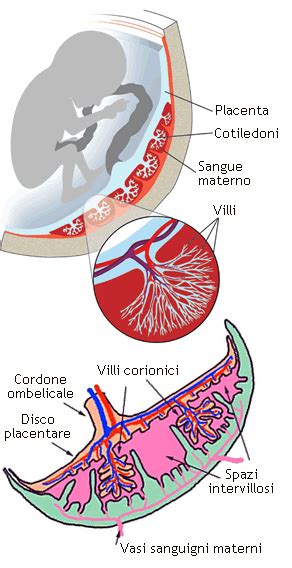
La gravidanza ottenuta da ovodonazione è per definizione ad alto rischio, come concordano tutti gli esperti. La donna si trova ad accogliere un patrimonio genetico completamente diverso rispetto al suo, e pertanto l'adattamento del corpo può essere più difficoltoso. Questo accade perché normalmente l'organismo femminile, quando accoglie il prodotto del concepimento, riconosce il bambino per metà geneticamente uguale a sé stesso e per metà estraneo, in quanto uguale al padre. Per questo motivo, il sistema immunitario mette in atto una serie di modifiche per accogliere quello che è estraneo e favorire la crescita del feto. Nelle ovodonazioni, questo meccanismo può non essere perfetto in quanto è più difficoltoso da affrontare. Il corpo della donna non riconosce più una parte genetica uguale a sé stessa, ma ha un bambino con dei geni completamente diversi da crescere e nutrire.
Questa differenza genetica può avere implicazioni significative. La placentazione, ovvero la crescita della placenta, l'organo che nutre il bambino, può essere difficoltosa. Questo può poi comportare lo sviluppo di patologie mediate dalla placenta, come la pre-eclampsia o il ritardo di crescita fetale in utero. Questi rischi richiedono un'attenta monitorizzazione medica per garantire la salute sia della madre che del feto.
La possibilità, al giorno d'oggi, di eseguire esami ecografici che ci dicono come si sta adattando l'utero della donna alla nuova gravidanza permette poi, al medico ginecologo, di valutare, oltre agli esami ematici e alle caratteristiche anamnestiche, questo nuovo dato. Questo è fondamentale per decidere se c'è necessità di eseguire terapie farmacologiche che aiutino lo sviluppo placentare nella paziente. La medicina moderna, quindi, offre strumenti avanzati per mitigare alcuni di questi rischi e supportare la gravidanza. Il rischio nelle gravidanze da ovodonazione è naturalmente collegato anche all'età in cui queste gravidanze si affrontano, con un'attenzione particolare alle donne in età materna avanzata, sebbene l'età della donatrice sia generalmente giovane.
Nonostante i potenziali rischi iniziali, è importante sottolineare che una volta ottenuta la gravidanza attraverso l'ovodonazione, la gestazione si evolve allo stesso modo di una gravidanza con i propri ovuli. La donna può avere gli stessi sintomi e anche il follow-up della gestazione è il medesimo. Questo significa che, superata la fase iniziale di adattamento e di monitoraggio intensivo, l'esperienza fisica della gravidanza tende a normalizzarsi.
Un'altra questione rilevante riguarda la necessità dell'amniocentesi in una gravidanza ovodonante. Non in linea di principio, gli ovuli donati provengono da donatori giovani e sani, nella maggior parte dei casi sotto i 30 anni. La probabilità che questi ovuli accumulino mutazioni genetiche è bassa e quindi non è necessario eseguire un'amniocentesi anche se la madre ricevente è in età materna avanzata. Lo screening combinato del primo trimestre viene solitamente effettuato perché non presenta complicazioni o rischi. Tuttavia, è sempre consigliabile seguire le istruzioni del medico responsabile del controllo della gravidanza, poiché ogni caso clinico è unico e richiede un'attenta valutazione personalizzata.
Il Profondo Percorso Emotivo e Psicologico dell'Ovodonazione
Accettare la donazione di ovuli è un passo significativo, spesso preceduto da un intenso percorso interiore. Quando una donna o una coppia riceve la notizia che non potrà avere un figlio con i propri ovuli, la prima reazione che ha di solito è quella della non accettazione, soprattutto se la donna è ancora giovane. Questo perché l'idea di un figlio che non condivide il proprio patrimonio genetico può essere difficile da elaborare. Ipotizzando che il futuro bambino non avrà la stessa genetica della madre, si richiede tempo e, in molti casi, assistenza psicologica da parte della clinica di riproduzione assistita.
Il supporto psicologico è considerato una parte molto importante del trattamento di ovodonazione, in quanto può aiutare le coppie a superare il processo quotidiano, a ridurre il livello di ansia e a vedere tutto con più ottimismo. Non tutte le coppie hanno bisogno di aiuto psicologico, poiché alcune di loro sono già consapevoli di avere problemi di infertilità e vedono nell'ovodonazione l'unico modo per avere un figlio. Tuttavia, per molte altre, il cammino è costellato di dubbi, paure e ansie che possono persistere lungo tutta la gravidanza.

Molte donne che affrontano l'ovodonazione descrivono un'emozione forte, quella di sentirsi una miracolata, la donna più fortunata al mondo, una volta che la gravidanza è instaurata. Nonostante questa gioia, il percorso può essere tutt'altro che lineare. "Ripensamento nessuno, anzi" può essere la sensazione prevalente, ma altre esprimono dubbi, paura, ansia. Una paura comune è quella di non sentirlo "mio", di rifiutarlo una volta nato. Questo scenario, spesso proiettato con timore, di solito non si realizza. Come raccontato da alcune madri, "Non è successo e non credo sarebbe potuto succedere (o perlomeno con la stessa probabilità sarebbe potuto succedere su gravidanza naturale). È un esserino umano che è uscito dalla mia pancia! Lo amo infinitamente ed è come se fosse una parte esterna di me." Questo sentimento di amore incondizionato e di appartenenza profonda è un tema ricorrente. L'appartenenza si legge nei suoi occhi quando si illuminano nel vedere la madre, la si avverte quando lei è l'unica che può calmare il suo pianto, quando il bambino le dedica i suoi sorrisi più aperti.
Le paure e i dubbi, in particolare quelli legati al "50% ignoto", possono essere molto insistenti. Non sapere chi c'è oltre al proprio 50% può generare una profonda tristezza e malinconia. "Mi chiedo perché è così difficile per me? Infondo sarebbe mio (biologicamente intendo) e non dovrei neanche affrontare una serie di problematiche come chi fa ovodonazione (credetemi vi ammiro tanto) eppure scatta qualcosa al pensiero di una gravidanza eterologa che non mi piace." Queste riflessioni evidenziano la difficoltà di superare il condizionamento biologico, anche quando il desiderio di un figlio è forte. Per queste donne, un aiuto professionale può essere cruciale per sviscerare e neutralizzare queste paure.
Durante la gravidanza stessa, le preoccupazioni possono spostarsi dalla questione genetica alla salute del bambino. Esperienze come distacchi amniocoriali con abbondanti perdite di sangue possono far sì che "la paura di perdere i miei bimbi è stata così forte da non avere proprio il tempo di pensare all'eterologa, alle somiglianze e alle questioni del DNA." Questo dimostra come l'istinto materno e la protezione del figlio prevalgano su ogni altra considerazione, rafforzando il legame.
OVODONAZIONE: LA MAGIA DEL LEGAME EPIGENETICO
Un'altra sfida emotiva riguarda la decisione di rivelare ai figli la loro origine. Alcune madri confessano: "Se penso ancora al fatto che sono frutto di eterologa? Sì, perché ancora non riesco a prendere una posizione 'definitiva' sul dirlo o meno alle bambine, più per una paura mia di sentirmi 'sminuita' o anche 'rifiutata' che altro." Nonostante i legami siano viscerali e quasi "simbiotici", il timore del giudizio o del possibile impatto sul rapporto può persistere. Nonostante le differenze fisiche, spesso le madri riconoscono nei loro figli atteggiamenti e tratti caratteriali che rimandano alla propria famiglia, creando un senso di continuità e appartenenza. Questo dimostra che il legame di maternità trascende la genetica, fondandosi sull'amore, la cura e la crescita condivisa.
Ovodonazione: Il Processo e le Opportunità
Oggi, molte donne trovano necessario ricorrere all'ovodonazione per soddisfare il loro desiderio di diventare madri. Si tratta di una decisione importante che non è facile da accettare per nessuno. Tuttavia, grazie alla solidarietà delle donatrici di ovuli, le donne che soffrono di infertilità possono riuscire a rimanere incinte con un bambino sano, e questo compensa tutte le paure e le insicurezze vissute all'inizio. Inoltre, il trattamento dei ricevitori di ovociti è molto più semplice di quello della fecondazione in vitro (FIVET) con i propri ovociti, poiché consiste solo in un preparato endometriale.
La Selezione della Donatrice di Ovuli
Una volta che la donazione di ovuli è stata accettata dalla coppia ricevente, il personale della clinica deve trovare una donatrice compatibile per iniziare l'intero processo di ovodonazione. A tal fine, è necessario cercare nella propria banca dati o, se del caso, nella banca degli ovuli con cui si lavora, una donatrice di ovuli che soddisfi diverse condizioni. Queste includono il gruppo sanguigno e il fattore Rh compatibili con il ricevente. Fondamentale è anche la ricerca di caratteristiche fenotipiche simili al destinatario, come altezza, colore della pelle, colore degli occhi, colore dei capelli, ecc., per garantire la massima somiglianza possibile. L'assegnazione del donatore sarà sempre effettuata cercando la massima somiglianza possibile con il ricevente e in nessun caso la coppia o la donna potrà scegliere le caratteristiche fisiche per capriccio. La clinica deve sempre garantire l'anonimato della donatrice di ovuli, ai sensi dell'articolo 5 della Legge 14/2006 sulle Tecniche di Riproduzione Umana Assistita.
Sempre più cliniche includono il test di compatibilità genetica nella batteria di prova del donatore in modo che si possa fare una migliore corrispondenza con la coppia ricevente. Questo test consiste in un'analisi genetica della donatrice di ovuli e del partner maschile della ricevente, in modo da studiare se esiste un rischio di trasmissione di una malattia genetica al futuro bambino. Se il test indica che entrambi sono portatori della stessa mutazione che potrebbe portare alla malattia, la donatrice di ovuli verrebbe scartata e la clinica ne cercherebbe un'altra, garantendo la massima sicurezza genetica.
Trattamento di Ovodonazione per la Ricevente: La Preparazione dell'Endometrio
Una volta selezionata la donatrice di ovuli, la coppia ricevente inizierà il trattamento di ovodonazione, che presenta lievi modifiche a seconda che si tratti di una donazione fresca o se gli ovuli sono congelati. Nel primo caso, è necessario sincronizzare il ciclo mestruale del donatore con quello del ricevente, spesso somministrando contraccettivi. A parte questo, il resto del trattamento del ricevente sarà effettuato nello stesso modo.
Il trattamento ormonale ricevuto dalla persona che riceve l'ovulo è molto più delicato di quello che viene somministrato in una FIVET, in quanto non è necessaria alcuna stimolazione ovarica. Questo trattamento è più focalizzato sulla preparazione dell'endometrio, lo strato interno dell'utero dove inizia l'impianto degli embrioni e la gestazione. Per fare questo, il destinatario dell'ovodonazione riceve un farmaco a base di estrogeni e progesterone.
Se la donna che riceve gli ovuli ha ancora la funzione ovarica, sarà necessario fare un passo precedente di soppressione pituitaria per fermare il flusso ormonale interno. A questo scopo, nel ciclo mestruale che precede l'ovodonazione, le verranno dati gli analoghi di GnRH. Questi consistono in iniezioni o spray nasale che vengono iniziati il giorno 22 del precedente ciclo mestruale, con lo scopo di mantenere le ovaie della paziente a riposo in modo che non influenzino il trattamento di ovodonazione. È inoltre possibile che il destinatario riceva solo contraccettivi orali.
Successivamente, gli estrogeni iniziano ad essere somministrati in dosi crescenti dopo il calo delle mestruazioni per far crescere l'endometrio. In genere si usano cerotti agli estrogeni, come Evopad, o compresse di estradiolo orale, come Meriestra. La somministrazione del progesterone inizia il giorno della puntura del donatore (se la donazione è fresca) o il giorno della fecondazione (se la donazione è in vitro). Il progesterone viene solitamente somministrato per via orale o vaginale e la sua funzione è quella di trasformare l'endometrio in modo che diventi ricettivo.
La crescita dell'endometrio della ricevente viene controllata mediante ultrasuoni fino a raggiungere lo spessore dell'endometrio adatto al trasferimento, che dovrebbe essere compreso tra 7 e 10 mm. Se necessario, il ginecologo può regolare la dose di farmaci ormonali durante il ciclo, garantendo le condizioni ottimali per l'impianto.
Fecondazione in Vitro e Coltura di Embrioni
Una volta che gli ovuli della donatrice sono stati ottenuti nel laboratorio di FIVET, sia per puntura ovarica che per devetrificazione, il partner della ricevente dovrà recarsi in clinica per lasciare il campione di sperma con il quale verrà effettuata la fecondazione. Questo campione seminale sarà elaborato in laboratorio per ottenere la migliore qualità di spermatozoi da capacità di formazione appropriato.
Gli ovuli maturi ottenuti dalla donatrice vengono poi fecondati con questi spermatozoi capacitati. Normalmente, la tecnica utilizzata per la fecondazione nei trattamenti di ovodonazione è l'iniezione intracitoplasmatica di spermatozoi (ICSI). Il giorno dopo la fecondazione, l'embriologo controllerà il numero di embrioni fecondati e la loro qualità. Allo stesso modo, la qualità dell'embrione sarà valutata ogni giorno che gli embrioni passeranno in coltura, al fine di effettuare una migliore selezione e trasferire l'embrione o gli embrioni con una maggiore probabilità di impianto.
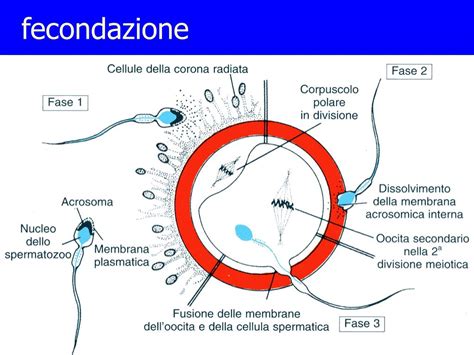
Trasferimento di Embrioni
Il trasferimento dell'embrione alla ricevente avverrà quando il suo endometrio sarà abbastanza spesso e ricettivo. Questa operazione è molto semplice e non richiede anestesia. L'embrione o gli embrioni saranno introdotti nell'utero della donna utilizzando una cannula di trasferimento. Inoltre, il processo è guidato da un'ecografia, per controllare che gli embrioni siano depositati sul fondo dell'utero.
Il trasferimento embrionale può essere effettuato il giorno 3 o 5 dello sviluppo embrionale a seconda del paziente e del numero di embrioni ottenuti. Poiché in un'ovodonazione si ottiene di solito un buon numero di embrioni di qualità, il trasferimento avviene di solito il quinto giorno, quando sono in fase di blastocisti e la loro probabilità di impianto è più alta. Per quanto riguarda il numero di embrioni da trasferire, gli specialisti raccomandano il trasferimento di un solo embrione, poiché il tasso di gestazione con una ovodonazione è più alto e, quindi, il rischio di gravidanza multipla è maggiore se si trasferiscono 2 embrioni. Nonostante ciò, sia la decisione sul numero di embrioni da trasferire che sul giorno del trasferimento sarà presa caso per caso e secondo le raccomandazioni di tutti gli specialisti coinvolti nel trattamento.
L'Attesa della Beta e il Successo del Trattamento
Dopo il trasferimento dell'embrione inizia il periodo di attesa beta, che dura circa 15 giorni, fino a quando la donna può fare un test di gravidanza e scoprire se il trattamento ha avuto successo o meno. Nel caso di ovodonazione, il ginecologo probabilmente istruirà la donna a continuare a prendere estrogeni e progesterone per integrare la fase luteale. Questa mediazione viene di solito somministrata fino alla 12a settimana di gravidanza, un periodo critico per il mantenimento della gestazione. Se il test di gravidanza è negativo, la donna deve interrompere tutti i farmaci per ridurre le mestruazioni e iniziare un altro ciclo mestruale.
La donazione di ovuli è una tecnica ad alte prestazioni che permette di ottenere una gravidanza nel 60% dei cicli eseguiti e raggiunge tassi di gravidanza cumulativi di oltre il 90% in soli 3 tentativi. La sua performance è indipendente dall'età della donna, il che la rende una grande soluzione per tutte quelle donne, qualunque sia la loro età, che hanno fallito i trattamenti convenzionali. Infatti, l'unico requisito di cui una donna ha bisogno è di avere un utero sano e di essere in buona salute, quindi non è consigliabile eseguirlo su donne oltre i 50 anni.
È possibile effettuare un'ovodonazione in un ciclo naturale? Sì, quando si effettua un trasferimento di embrioni, non importa se gli embrioni provengono da ovuli propri o donati. Finché la donna ricevente ha cicli mestruali e ovulatori regolari, è possibile effettuare un trasferimento di embrioni in un ciclo naturale. Tuttavia, non è conveniente fare un ciclo naturale se il trasferimento deve essere fresco, poiché è molto complicato sincronizzare il donatore con il ricevente e, quindi, la probabilità di successo sarebbe minore. Per quanto riguarda il trattamento di adozione degli embrioni, questo può essere fatto anche in un ciclo naturale e, inoltre, questi embrioni saranno sempre crioconservati.
La Sorprendente Gravidanza Naturale Dopo la Procreazione Medicalmente Assistita
In un contesto dove la procreazione medicalmente assistita (PMA) è spesso l'ultima speranza per molte coppie, emerge un fenomeno sorprendente ma non così raro: restare incinta in modo naturale dopo essere state sottoposte a dei cicli di fecondazione assistita è possibile. Secondo i risultati di una recente ricerca, questo evento sembra interessare almeno una donna su cinque. Questa è una novità veramente interessante, in quanto suggerisce che la PMA, oltre a offrire un percorso diretto alla gravidanza, possa in alcuni casi "risvegliare" la funzione riproduttiva naturale del corpo femminile.
Ma perché accade e quali sono i meccanismi che spiegano questa possibilità? Stando alle recenti ricerche in merito, un recente studio evidenzia come la procreazione medicalmente assistita rappresenti un valido aiuto per una percentuale di donne che, entro tre anni dal primo concepimento (che sia esso naturale o assistito), riescono anche ad avere un figlio in modo naturale. Secondo quanto emerge dalle ricerche degli esperti, i dati parlano molto chiaro: il 20% di queste donne ce la fa grazie ad una sorta di risveglio che riguarda il funzionamento del corpo femminile e, in particolare, di "rinascita" della funzione naturale delle ovaie.
Questo fenomeno apre le porte alla speranza per molte coppie, considerato anche il fatto che i trattamenti di PMA non sono sempre privi di invasività e ostacoli, sia fisici che emotivi. Immaginare che il proprio corpo possa ritrovare una fertilità spontanea dopo aver lottato con l'infertilità può essere una fonte di grande sollievo e gioia. Per alcune donne, il percorso è stato ancora più complesso: avere avuto già gravidanze naturali esitate male, e poi trovarsi a considerare l'ovodonazione, rende l'idea di una nuova gravidanza naturale ancora più significativa, anche se meno probabile in quel contesto specifico.
Questo "risveglio" potrebbe essere legato a diversi fattori, tra cui la rimozione di blocchi psicologici, la gestione dello stress, o anche effetti meno conosciuti delle terapie ormonali che, pur non portando a una gravidanza assistita, potrebbero aver "resetato" in qualche modo il sistema riproduttivo. In ogni caso, è un promemoria della straordinaria complessità e resilienza del corpo umano. È un dato che incoraggia a mantenere la speranza, anche quando il percorso appare più tortuoso e l'ovodonazione sembra l'unica strada percorribile.
Riflessioni e Supporto nel Percorso di Genitorialità Assistita
Il cammino verso la genitorialità, specialmente attraverso l'ovodonazione o dopo percorsi di procreazione medicalmente assistita, è profondamente personale e costellato di sfumature emotive uniche. È un'esperienza in cui si intrecciano attese, speranze, paure e un amore sconfinato. L'importanza di un supporto adeguato, sia medico che psicologico, non può essere sottolineata abbastanza.
Le paure e i dubbi, come quelli espressi riguardo all'accettazione del "50% ignoto", sono assolutamente legittimi e fanno parte di un processo di elaborazione. Come è stato evidenziato, "quello che nessuna qui dentro può dirti è come sarà per te e quindi è un cane che si morde la coda e il dubbio ti continua a tornare. Tutto sta nel riuscire ad affrontare le tue paure e far diventare quel dubbio qualcosa di gestibile." Cercare di prendere le cose razionalmente è un buon consiglio, ma se non basta o non si è in grado di farlo, è fondamentale farsi aiutare da un professionista esperto. Questo supporto può aiutare a superare lo scalino dell'eterologa, o a comprendere e gestire i propri sentimenti, anche se le esperienze altrui non sono sufficienti a far scattare una "scintilla" di certezza personale.
Le testimonianze di chi ha vissuto la gravidanza da ovodonazione rivelano una verità universale: il legame materno non è determinato dal patrimonio genetico. La conferma di questa consapevolezza emerge spesso nei momenti di maggiore fragilità, come quando si affrontano complicazioni in gravidanza, in cui la paura di perdere il bambino supera ogni altra considerazione sull'origine genetica. "E mai una volta mi è venuto in mente che quel bimbo potesse essere meno mio per il fatto di essere frutto di ovodonazione." L'amore e l'appartenenza si costruiscono giorno dopo giorno, nei gesti, negli sguardi, nella cura e nella dedizione. L'appartenenza si avverte quando si è l'unica che può calmare il pianto del proprio figlio, quando lui dedica i suoi sorrisi più aperti.
Il fatto che il partner possa essere più tranquillo riguardo all'aspetto genetico può creare un divario, generando tristezza e malinconia. È importante riconoscere che ognuno ha i suoi tempi, le sue paure e le sue modalità di elaborazione. Il desiderio di avere un figlio, anche se accompagnato da dubbi e incertezze, è un motore potente. A volte, il vero problema non è "se al quinto mese mi succede…" ma piuttosto il bisogno di avere il controllo su ogni aspetto, inclusi quelli ignoti. Rendersi conto che molte delle cose che una persona può condizionare in una gravidanza, anche naturale, sono in realtà una piccolissima parte, può aiutare a relativizzare queste paure.
L'abbracciare, conoscere e crescere un figlio, indipendentemente dalla sua origine, è il cuore della genitorialità. La comunità e il supporto reciproco sono fondamentali in questo percorso, così come la consapevolezza che ogni esperienza è unica. Il "salto dalle parole ai fatti" richiede coraggio e accettazione delle proprie emozioni, permettendo all'amore di tracciare la strada, al di là di ogni aspettativa o scenario preimmaginato.