La procreazione medicalmente assistita (PMA) rappresenta oggi un campo di estrema complessità e precisione, dove la tecnologia di laboratorio incontra la fisiologia umana per superare le barriere biologiche che impediscono il concepimento naturale. Tra le metodiche di II livello, la ICSI (Intracytoplasmic Sperm Injection) si è affermata come una delle soluzioni più efficaci e mirate, evolvendosi costantemente per rispondere alle esigenze di coppie che affrontano diverse forme di infertilità.
Che cos'è la ICSI e come si differenzia dalle altre tecniche
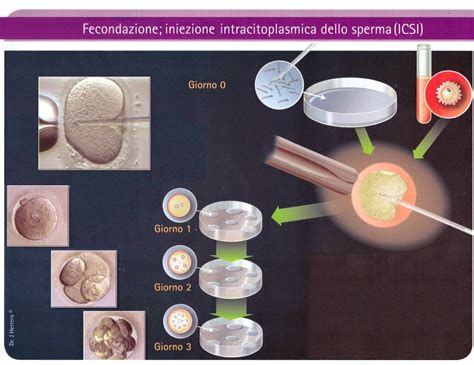
La ICSI, dall’inglese Intracytoplasmic Sperm Injection, indica l’iniezione intracitoplasmatica di spermatozoi. Si tratta di una tecnica di fecondazione assistita che mira a favorire l’incontro tra il gamete maschile (spermatozoo) e quello femminile (ovocita) in modo estremamente mirato. Rispetto ad altre metodiche di PMA, la ICSI si caratterizza per l’iniezione diretta di un singolo spermatozoo all’interno del citoplasma dell’ovocita, aumentando così le probabilità di fecondazione nei casi in cui la qualità o la motilità degli spermatozoi risulti compromessa.
L’obiettivo è superare le barriere naturali che lo spermatozoo potrebbe non riuscire ad attraversare autonomamente, consentendo una fecondazione altrimenti impossibile o estremamente improbabile. Mentre la FIVET (Fertilizzazione In Vitro con Embryo Transfer) prevede di ricreare in vitro tutti i processi che portano all’unione dei gameti, lasciando che la fecondazione avvenga più spontaneamente in provetta, la ICSI si basa sulla micromanipolazione.
È importante distinguere tra ICSI omologa, che si riferisce alla procedura eseguita impiegando i gameti della stessa coppia, e ICSI eterologa, che prevede l’impiego di donatori esterni. Inoltre, la scelta tra ICSI e FIVET dipende principalmente dalle caratteristiche del liquido seminale e dalle esigenze specifiche della coppia. In presenza di un fattore maschile severo, la ICSI offre maggiori probabilità di fecondazione poiché lo spermatozoo viene iniettato direttamente nell’ovocita, superando la corona radiata, la zona pellucida e la membrana ovocitaria.
Quando è indicata la ICSI
La tecnica ICSI rappresenta l’evoluzione della procreazione assistita e consiste nell’iniezione di un singolo spermatozoo all’interno di un ovocita. È l’unica delle tecniche di PMA che abbraccia e comprende le indicazioni di tutte le altre e che oggi rappresenta la soluzione ideale per ogni tipo di sterilità. La ICSI è indicata in caso di:
- Infertilità maschile di grado severo (quando la qualità del liquido seminale - in termini di concentrazione, motilità o morfologia - è insufficiente).
- Precedente “social freezing”, ovvero crioconservazione dei gameti per motivi medici o personali.
- Bassa riserva ovarica o problemi ovulatori.
- Infertilità maschile di grado moderato, quando inseminazioni intrauterine non hanno dato risultati.
- Specifici fattori genetici.
- Sterilità idiopatica (in assenza di effettivi riscontri clinici patologici).
- Endometriosi.
Le fasi del percorso terapeutico
Il processo di ICSI è strutturato in fasi ben definite, che richiedono un monitoraggio costante da parte dell'équipe medica. La durata complessiva di un ciclo di ICSI può variare, ma in genere si aggira intorno ai 20 giorni.
- Stimolazione ovarica: La paziente assume farmaci ormonali (gonadotropine) per promuovere lo sviluppo di più follicoli. Questa fase è monitorata tramite prelievi di sangue periodici per il dosaggio ormonale.
- Pick-up ovocitario: Gli ovociti maturi vengono prelevati per via vaginale sotto guida ecografica e in sedazione profonda, rendendo la procedura non dolorosa.
- Preparazione del seme: Il campione di liquido seminale maschile viene analizzato e preparato in laboratorio per selezionare gli spermatozoi migliori.
- Fecondazione: Il singolo spermatozoo prescelto viene aspirato in una micropipetta e iniettato delicatamente all’interno dell’ovocita.
- Coltura embrionaria e trasferimento: Gli embrioni ottenuti vengono tenuti in incubatore per alcuni giorni in laboratorio fino al momento del trasferimento in utero (Embryo Transfer).
FASI DI UN TRATTAMENTO FIVET (Fecondazione In Vitro). Coltura embrionale
Fattori che influenzano il tasso di successo
Comprendere le percentuali di successo nei trattamenti di PMA richiede consapevolezza: rimanere incinta non è semplice come sembra, poiché la specie umana ha una bassa efficienza del sistema riproduttivo. La probabilità di rimanere incinta al primo tentativo per una giovane coppia presumibilmente fertile, dopo un mese di rapporti sessuali non protetti, non supera il 20%.
Nelle procedure di PMA, i principali fattori che influenzano negativamente il tasso di successo sono la qualità e la quantità dei gameti prodotti, nonché la recettività endometriale. L’età della donna è uno dei fattori più rilevanti: dopo i 35 anni, la fertilità femminile subisce un calo significativo e fisiologico, legato alla progressiva riduzione del numero e della qualità degli ovociti disponibili.
Altro elemento cruciale è l'infertilità maschile, spesso sottovalutata perché confusa erroneamente con la "potenza sessuale". Condizioni come oligozoospermia (riduzione del numero), astenozoospermia (riduzione della motilità) o teratozoospermia (morfologia alterata) incidono profondamente sull'esito. È fondamentale, inoltre, l'organizzazione del laboratorio IVF: la stabilità delle temperature, dell'umidità e dei livelli di ossigeno negli incubatori è determinante per lo sviluppo embrionario.
Il concetto di probabilità cumulativa e numero di tentativi
Uno dei dubbi più frequenti riguarda il numero di trattamenti da eseguire. È di fondamentale importanza comprendere che le possibilità di ottenere una gravidanza aumentano ad ogni tentativo: è il concetto di probabilità cumulativa di gravidanza. In generale, il tasso di gravidanza dopo un primo trattamento di fertilità è approssimativamente del 25-35% dopo un primo trasferimento, ma il tasso di gravidanza cumulato dopo vari trasferimenti può raggiungere l’80-90%.
Sebbene non esistano limiti legali assoluti al numero di tentativi, le linee guida cliniche e la pratica medica suggeriscono un approccio ponderato. In Italia, attraverso il Servizio Sanitario Nazionale, è possibile accedere a un massimo di tre cicli di fecondazione assistita. Molti specialisti concordano sul fatto che tre tentativi rappresentino un numero ragionevole per avere un esito positivo. Al quarto tentativo, le chance di riuscita tendono a ridursi rispetto ai precedenti, rendendo necessaria una rivalutazione clinica approfondita per identificare le cause del fallimento.

Strategie per ottimizzare i risultati
Per massimizzare le possibilità di successo, è essenziale personalizzare la stimolazione ovarica e ottimizzare la preparazione dell'endometrio. Una strategia sempre più utilizzata è il congelamento elettivo degli embrioni. Se durante la stimolazione ovarica i livelli di progesterone si alzano, o se si riscontra un endometrio non idoneo, è opportuno procedere al congelamento degli embrioni per posticipare il trasferimento in un ciclo preparato "ad hoc". Questo approccio evita l'impatto dei farmaci della stimolazione sulla ricettività uterina.
Inoltre, il controllo dell'ambiente uterino tramite isteroscopia per valutare la mucosa e l'attenzione al microbioma uterino rappresentano strade promettenti. È importante sfatare alcuni miti: il riposo a letto dopo il transfer, ad esempio, è considerato inutile da numerosi lavori scientifici, poiché non influenza l'impianto embrionale. La chiave del successo risiede in un approccio multidisciplinare che consideri non solo l'aspetto biologico, ma anche quello emotivo e clinico della coppia.
Considerazioni economiche e legali
Il costo della ICSI omologa può variare notevolmente, oscillando mediamente tra i 3.000 e i 5.000 euro, a seconda del centro e dei servizi inclusi, come esami preliminari, diagnosi genetica preimpianto (PGT) o crioconservazione. In Italia, il Servizio Sanitario Nazionale garantisce assistenza per i problemi di sterilità, con requisiti che variano su base regionale, tra cui un limite di età di 43 anni per la donna e il limite di tre cicli citato in precedenza.
La decisione di proseguire o interrompere i tentativi deve essere presa valutando le probabilità di successo, l'usura emotiva e le risorse economiche. L'abbandono dei trattamenti è un fenomeno frequente, spesso guidato dal carico psicologico e dallo stress vissuto dalla coppia. Per questo motivo, la fiducia nello specialista e la trasparenza sulle reali probabilità di successo per ogni singolo caso rimangono gli elementi centrali per affrontare il percorso verso la genitorialità con consapevolezza.