La gravidanza è un viaggio complesso, e per alcune donne, può presentare sfide significative, come la condizione nota come placenta previa. Quando questa condizione si verifica, la placenta si impianta in una posizione anomala, coprendo parzialmente o totalmente l'orifizio uterino interno, ovvero l'apertura della cervice, l'ingresso al canale del parto. Normalmente la placenta è situata nella parte superiore dell’utero. Nella placenta previa la placenta è situata nella parte inferiore dell’utero e copre l’apertura della cervice. Talvolta la placenta è situata accanto all’apertura della cervice, non sopra di essa (la cosiddetta placenta bassa). Questa situazione, sebbene relativamente rara, può destare grande preoccupazione nella gestante e nella coppia di futuri genitori. La placenta previa è una complicanza che si verifica in meno dell'1% di tutte le gravidanze, ma è un evento che spesso culmina con un parto cesareo, sollevando importanti interrogativi riguardo a future gravidanze. Affrontare una gravidanza successiva dopo aver esperito una placenta previa, specialmente se accompagnata da un cesareo, richiede una comprensione approfondita dei rischi, delle precauzioni e delle tempistiche ottimali.
La placenta è un organo temporaneo fondamentale per la vita del bambino in utero, poiché svolge un ruolo essenziale nel nutrimento e nell’ossigenazione del piccolo. In una gravidanza normale, la placenta è posizionata nella parte superiore o laterale dell'utero in modo da non ostruire il canale del parto. Entro la fine dell'ultimo trimestre, la placenta deve posizionarsi lontana dalla cervice nella parte superiore dell'utero per poter aprire la strada al parto. La placenta previa si verifica quando la placenta si insedia (impianta) sopra l’apertura della cervice, nella parte inferiore dell’utero piuttosto che in quella superiore.
Comprendere la Placenta Previa: Definizioni e Classificazioni
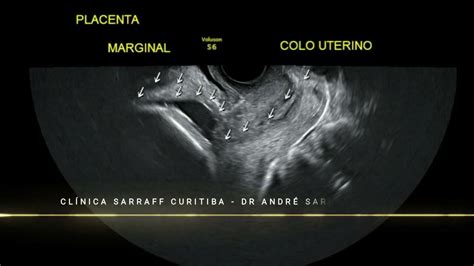
La placenta previa si distingue in base a quanto copre l’orifizio uterino interno. È l’ecografia lo strumento che permette di definirne con precisione la posizione: marginale, parziale, centrale o completa, e in alcune descrizioni anche anteriore, posteriore o laterale. Molte donne che hanno subito un precedente taglio cesareo presentano aree di tessuto cicatrizzato sulla mucosa uterina rendendo rischioso un successivo parto vaginale.
Le diverse tipologie includono:
- Placenta Previa Marginale: Il margine placentare raggiunge ma non copre l’orifizio cervicale interno. In questi casi, può comparire sanguinamento nel terzo trimestre, ma spesso con decorso favorevole.
- Placenta Previa Parziale: La cervice è coperta solo parzialmente.
- Placenta Previa Completa o Centrale (o major): La placenta copre interamente l’orifizio cervicale. In questo caso, il taglio cesareo programmato è in genere l'unica opzione.
Le posizioni possono anche essere classificate in relazione alla superficie uterina su cui la placenta si impianta. La placenta previa posteriore tende a dare un rischio emorragico lievemente inferiore, mentre quella anteriore può complicare l’intervento chirurgico in caso di taglio cesareo.
Sintomi, Diagnosi e Gestione della Placenta Previa
La placenta previa spesso è asintomatica e i medici la scoprono durante un’ecografia di routine nel secondo trimestre. Il sintomo principale della placenta previa è un improvviso sanguinamento vaginale indolore, di colore rosso vivo, che compare solitamente dopo la 20ª settimana di gestazione, tipicamente intorno alla 32a settimana di gravidanza. Questo sanguinamento, inizialmente di lieve entità, può diventare profuso e mettere repentaglio la vita sia della donna che del feto. Alcune donne possono anche presentare contrazioni.
La diagnosi di placenta previa sorge se la gestante ha sanguinamenti vaginali che iniziano nel secondo o nel terzo trimestre di gravidanza. L’ecografia aiuta i medici a identificare la placenta previa, distinguendola da una placenta che si è staccata prematuramente (distacco di placenta). La diagnosi di placenta previa non si può formulare prima della 26^ settimana, ma solitamente si rimanda addirittura a più avanti perché il progressivo aumento di volume dell'utero può trascinare la placenta verso l'alto, spostandola dall'OUI. È importante notare che anche fino al 2% delle gestanti evidenzia una placenta previa nel secondo trimestre, che è visibile nell’ecografia, ma il problema si risolve da solo in oltre il 90% dei casi prima del parto. La diagnosi di placenta bassa non si può fare con sicurezza prima della 30^ settimana.
Quando si pone una diagnosi di placenta previa occorre considerare i rischi che questa situazione comporta. Se la donna presenta sanguinamento vaginale e si ritiene che la causa sia la placenta previa, il medico tiene sotto osservazione la frequenza cardiaca del feto per stabilire se abbia problemi, come insufficiente apporto di ossigeno.
Il trattamento appropriato per la placenta previa dipende dal grado e dal tipo di placenta previa diagnosticata. Dato che in caso di placenta previa non è ovviamente possibile “spostare” la placenta, l’unico trattamento possibile consiste nell’eseguire il parto cesareo. In caso di placenta previa è necessaria un'attenta gestione della gravidanza che tenga conto di una serie di fattori, tra i quali: l’età gestazionale, la salute del bambino, l'entità e la gravità del sanguinamento vaginale, l'esatta posizione della placenta e la presentazione del bambino (cioè il suo posizionamento fetale intrauterino).
Se il sanguinamento è minimo e si verifica prima di circa 36 settimane di gravidanza, il medico di norma consiglia alla donna il ricovero in ospedale e di limitare le attività fino all’interruzione del sanguinamento. Limitare le attività (chiamato modifica dell’attività o riposo a letto modificato) significa che la donna deve riposare per la maggior parte del giorno. Se il sanguinamento si interrompe, la donna potrà riprendere gradualmente le attività leggere. Se l’emorragia non si ripresenta, viene dimessa, sempre che possa facilmente tornare in ospedale in caso di necessità. I rapporti sessuali sono sconsigliati, in quanto possono indurre sanguinamento.
Se il sanguinamento si ripresenta, la donna viene di solito nuovamente ricoverata e può dover rimanere in ospedale fino al parto. Alcuni esperti raccomandano la somministrazione di corticosteroidi alla madre per favorire la maturazione dei polmoni del feto (di solito prima di circa 34 settimane di gestazione) se dovesse rendersi necessario un parto prematuro. Se la donna non ha contrazioni e il sanguinamento si è interrotto, il feto può essere partorito dopo 36-37 settimane di gestazione.
Il parto viene eseguito di norma immediatamente in una delle seguenti situazioni: sanguinamento abbondante o inarrestabile, frequenza cardiaca del feto anomala, o pressione sanguigna della madre troppo bassa. Nelle donne con placenta previa, il parto è cesareo ed è effettuato prima dell’inizio del travaglio. Per i casi di placenta previa parziale o marginale (dove la cervice è coperta solo parzialmente), può essere ancora possibile un parto vaginale normale, ma anche in questo caso, la scelta dipenderà dall’entità del sanguinamento e dell’ostruzione cervicale. Le pazienti con emorragie pesanti possono necessitare di trasfusioni di sangue. Le donne con sangue Rh negativo ricevono immunoglobuline Rho(D) per prevenire la malattia emolitica del feto (eritroblastosi fetale).
Fattori di Rischio per la Placenta Previa: Un Focus su Precedenti Interventi Uterini
Le cause della placenta previa non sono sempre note, ma la sua fisiopatologia (le alterazioni delle funzioni organiche fisiologiche) sembra indicare che una alterata vascolarizzazione o cicatrici dell’endometrio (la mucosa che riveste internamente l’utero) possano orientare l’impianto placentare verso il basso. I fattori di rischio (condizioni che aumentano il rischio di un disturbo) di placenta previa includono i seguenti:
- Precedenti gravidanze: L'aver avuto gravidanze multiple aumenta il rischio.
- Avere già avuto un parto cesareo: Questo è un fattore di rischio significativo.
- Presenza di anomalie strutturali dell’utero, come i fibromi: Queste possono alterare la superficie uterina.
- Avere subito un intervento che ha coinvolto anche l’utero, come l’asportazione di fibromi uterini (miomectomia) o dilatazione con raschiamento (D e R) effettuata diverse volte: Ripetuti raschiamenti sono fattori di rischio per placenta previa.
- Fumo: Il fumo è stato associato a un rischio aumentato.
- Gravidanza di gemelli, triplette o feti multipli (parti plurimi): Gravidanze multiple incrementano la probabilità.
- Età più avanzata: L'età materna avanzata è un fattore di rischio.
La storia di precedenti interventi uterini è particolarmente rilevante. Sebbene ogni gravidanza costituisca una storia a sé stante, non è detto che quello che si è verificato in una si ripeta nella successiva. Tuttavia, i precedenti interventi, inclusi i tagli cesarei, possono lasciare cicatrici che influenzano l'impianto placentare in futuro.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
L'Impatto di un Precedente Taglio Cesareo sulle Gravidanze Successive
Dopo un cesareo, nell’utero rimane una cicatrice che lo rende più debole. Questo è un aspetto cruciale da considerare per le gravidanze successive. La cicatrice è sempre nello stesso punto, e in ogni cesareo l’utero si indebolisce. Questo rappresenta un punto più debole nella parete dell’utero. Durante la gravidanza successiva ad un cesareo, l’ostetrica dovrà tenere sotto controllo mediante ecografia le pareti dell’utero e lo spessore della cicatrice.
I rischi ostetrici associati ad un cesareo precedente sono la lacerazione uterina (come detto in precedenza, l’utero ha subito un cesareo ed è quindi più debole). La cicatrizzazione dell’utero non dipende dalla cicatrice sulla pelle o dall’aspetto del ventre dopo qualche mese dal parto. Molte donne che hanno subito un precedente taglio cesareo presentano aree di tessuto cicatrizzato sulla mucosa uterina, rendendo rischioso un successivo parto vaginale. È importante sottolineare che ciascuna donna è diversa dalle altre e questi consigli generali possono variare da paziente a paziente.
Dopo un primo cesareo, spesso anche il secondo lo sarà. Dipenderà dal motivo per cui nel primo caso è stata scelta la modalità di cesareo. Ad esempio, se nel primo cesareo il feto adottava una posizione podalica e nel secondo una posizione cefalica, è possibile un parto vaginale. Dipenderà anche dall’evoluzione della gravidanza e delle dimensioni del bambino. Non è consigliabile effettuare più di tre cesarei, in quanto in ogni gravidanza aumenta il rischio di complicazioni. La raccomandazione di effettuare un cesareo in futuro, senza mai un parto spontaneo, a seguito di una lacerazione intraoperatoria come quella di 3 cm, è una misura cautelativa volta a prevenire la lacerazione uterina spontanea durante il travaglio in una gravidanza successiva.
Cicatrici Uterine e Implicazioni: Dalla Debolezza ai Potenziali Ostacoli all'Impianto
Le cicatrici uterine, sia quelle derivanti da un taglio cesareo precedente sia da altre procedure come raschiamenti o miomectomie, possono avere diverse implicazioni per le gravidanze future. Oltre a rendere l'utero più debole e aumentare il rischio di rottura uterina in caso di travaglio, queste cicatrici potrebbero potenzialmente ostacolare futuri impianti. L'endometrio, la mucosa che riveste internamente l’utero, può presentare alterazioni dovute alle cicatrici, e queste alterazioni possono orientare l’impianto placentare verso il basso, favorendo la placenta previa, o influire sulla capacità dell'embrione di impiantarsi correttamente.
Nel caso di un cesareo complicato, come quello che ha incluso una lacerazione della breccia uterina, la presenza di "due nuove cicatrici uterine" (quella del taglio e quella della riparazione della lacerazione) è una preoccupazione valida. L'ecostruttura disomogenea del miometrio, "come per fibrosi", osservata in sesta giornata post-cesareo, suggerisce un processo di cicatrizzazione che potrebbe effettivamente influenzare l'ambiente uterino per un futuro impianto. Se le cicatrici alterano la recettività endometriale o la vascolarizzazione locale, possono, in teoria, rendere più difficile l'impianto o aumentare il rischio di anomalie di impianto, inclusa la placenta previa o una placenta accreta. Tuttavia, il corpo ha una notevole capacità di guarigione, e molte donne con cicatrici uterine hanno gravidanze di successo. È essenziale una valutazione ecografica dettagliata della cicatrice uterina e dell'endometrio prima di una nuova gravidanza per avere un quadro più preciso.
Tempistiche per una Nuova Gravidanza Dopo un Cesareo: Linee Guida e Fattori Individuali
Quando consideriamo che sia troppo presto per rimanere incinta dopo un cesareo? Solitamente, consigliamo di lasciar trascorrere almeno un anno dal cesareo. Le opinioni in ospedale possono discordare, con alcuni che suggeriscono "quando vuole e si sente pronta" e altri che raccomandano di "aspettare 2 anni e non meno di 1 cmq". Questa varietà di consigli riflette la complessità della situazione e la necessità di un approccio individualizzato.
L'intervallo di 6/12 mesi spesso menzionato si riferisce al periodo in cui non si dovrebbe provare a concepire. Questo lasso di tempo consente all'utero di guarire adeguatamente. L'obiettivo principale è che passi non meno di 1 anno tra un cesareo e un altro. Sebbene sia consigliabile attendere del tempo prima di una nuova gravidanza, non bisogna allarmarsi se giunge prima di un anno o persino durante il puerperio. In tali casi, sarà necessario prendere appuntamento con l'ostetrica o il ginecologo non appena appaiono i primi sintomi di gravidanza o se il test di gravidanza è positivo.
Fattori individuali, come l'età materna (ad esempio, avere già 36 anni) e una storia di aborti precedenti o ripetuti raschiamenti (che sono essi stessi fattori di rischio per placenta previa), possono influenzare la decisione di attendere. La pressione del tempo può portare a voler ridurre l'intervallo tra le gravidanze. È fondamentale bilanciare il desiderio di una nuova gravidanza con la sicurezza medica. Una consulenza personalizzata con il ginecologo, che tenga conto della storia clinica dettagliata, delle condizioni attuali dell'utero (come valutato ecograficamente) e delle specificità della precedente operazione, è indispensabile per stabilire la tempistica più sicura e appropriata.
Recidiva di Placenta Previa e Problematiche Cervicali in Gravidanze Future
Molte donne che hanno avuto una placenta previa si chiedono se questa condizione si ripresenterà in una successiva gravidanza. Non è assolutamente detto che anche nella prossima gravidanza la placenta sia previa. Ogni gravidanza costituisce una storia a se stante, quindi non ha senso cominciare a preoccuparsi prima ancora che sia iniziata. In uno studio effettuato su circa 800.000 gravidanze, la ricorrenza di placenta previa è stata stimata del 5% circa. Purtroppo l’unico modo per saperlo con certezza è l’ecografia in una futura gravidanza.
Il "miracolo" della placenta che risaliva, come accaduto in una gravidanza precedente, non è raro. Spesso si parla di "migrazione" placentare, ma in realtà è l'utero che crescendo si espande, e la placenta, che è attaccata, viene "trascinata" verso l'alto, allontanandosi dalla cervice. Questa risoluzione spontanea è il motivo per cui la diagnosi di placenta previa non viene formulata con certezza prima delle 26-30 settimane di gestazione.
Per quanto riguarda il collo cervicale corto (ad esempio, 19 mm), la domanda se fosse corto a causa della placenta posta così in basso o se sia una caratteristica anatomica individuale è complessa. Un collo cervicale corto può essere causato da vari fattori, inclusa l'irritazione o la pressione esercitata da una placenta previa molto bassa. Tuttavia, un collo corto può anche essere una caratteristica individuale o la conseguenza di precedenti interventi o infiammazioni. La placenta previa può contribuire all'accorciamento cervicale o alla sua dilatazione precoce a causa della fragilità della zona e del sanguinamento associato. È importante che questa caratteristica venga monitorata attentamente in qualsiasi gravidanza successiva.
Considerazioni Specifiche Dopo un Cesareo Complicato: Lacerazioni e Agenti Emostatici
Un cesareo d'emergenza, specialmente in presenza di metrorragia importante dovuta a placenta previa centrale alla 22+1, può comportare complicanze intraoperatorie che richiedono attenzioni particolari per le gravidanze future. Una "lacerazione della breccia uterina verso sx di 3 cm, poi suturata a punti staccati in vycril", come descritto, è un evento significativo. Questa lacerazione aggiunge una "nuova cicatrice" all'utero, aumentando potenzialmente il rischio di deiscenza o rottura uterina in un travaglio successivo. Questo è il motivo per cui, a seguito di tale complicanza, potrebbe essere fortemente raccomandato un cesareo programmato per le gravidanze future, evitando il parto spontaneo.
La "lamina di tacosil" posizionata a scopo emostatico in corrispondenza della lacerazione è un altro dettaglio importante. Il Tacosil è un agente emostatico topico (spugna di collagene e fibrinogeno/trombina) utilizzato per controllare il sanguinamento chirurgico. Generalmente, questi materiali sono progettati per essere riassorbibili dal corpo nel tempo, con un processo che può durare diverse settimane o mesi a seconda delle dimensioni e della composizione specifica. Pertanto, la lamina di Tacosil si riassorbe da sé, senza necessità di rimozione chirurgica. La sua presenza a lungo termine non dovrebbe ostacolare un impianto futuro una volta che il processo di riassorbimento è completo. Tuttavia, la ferita sottostante che ha richiesto l'emostasi rimane un punto di interesse.
Le cicatrici uterine risultanti, sia quella dell'incisione principale che quella della riparazione della lacerazione, rappresentano zone di fibrosi. Un endometrio di 5 mm e un miometrio con ecostruttura disomogenea "come per fibrosi" osservati in sesta giornata suggeriscono il processo di guarigione. È fondamentale monitorare queste cicatrici in qualsiasi gravidanza successiva. Un'ecografia transvaginale avanzata (come un'isterosonografia) o una risonanza magnetica potrebbero essere utili per valutare l'integrità della parete uterina e la profondità delle cicatrici prima di una nuova concezione.
Prepararsi per una Nuova Gravidanza: Valutazioni Mediche e Scelte Personali
La decisione di intraprendere una nuova gravidanza dopo un'esperienza complessa come la placenta previa e un cesareo d'emergenza, specialmente con una storia di aborto interno e ripetuti raschiamenti, richiede una preparazione meticolosa e un'attenta valutazione medica.
Dal punto di vista medico, è cruciale completare tutti gli esami pre-PMA (Procreazione Medicalmente Assistita) se si sta considerando questa strada. Esami come il dosaggio dell'AMH (Ormone Anti-Mulleriano), sebbene possa causare "panico" per i suoi valori, sono essenziali per valutare la riserva ovarica e la fertilità. Un basso AMH indica una riserva ovarica ridotta, suggerendo che "non c'è tempo da perdere" per quanto riguarda la fertilità. In questo contesto, opzioni come la ICSI (Iniezione Intracitoplasmatica di Spermatozoi) possono diventare rilevanti.
Per "agevolare un ipotetico impianto", molte donne cercano attivamente strategie. Monitorare il ciclo ovulatorio con stick per il picco di LH e avere rapporti mirati è una pratica comune. L'uso di farmaci come il Buscopan per "crampettini tipo premestruali e una sensazione come di pulsazione interna" è un tentativo di gestire il disagio, sebbene sia sempre consigliabile discuterne con un medico. La tentazione di assumere aspirinetta e Progeffik (progesterone) intravaginale, in particolare dal 15° giorno post-mestruale, è comune tra le donne che cercano una gravidanza, specialmente con una storia di aborti.
- Aspirinetta (acido acetilsalicilico a basso dosaggio): A volte viene prescritta per migliorare la circolazione uterina o per la prevenzione di disturbi legati alla coagulazione che potrebbero ostacolare l'impianto o portare a complicanze in gravidanza, sebbene il suo uso debba essere strettamente guidato da un medico dopo valutazione dei rischi individuali.
- Progeffik (progesterone): Il progesterone è fondamentale per il mantenimento della gravidanza, supportando l'endometrio e l'impianto. Assumerlo dal 15° al 25° giorno del ciclo può teoricamente supportare la fase luteale e favorire l'impianto se l'ovulazione è già avvenuta. Tuttavia, l'efficacia e la necessità di tale supplementazione devono essere determinate da un ginecologo, poiché l'assunzione di progesterone prima dell'effettiva conferma dell'ovulazione potrebbe addirittura inibirla in alcuni casi.
È cruciale che tutte queste strategie, inclusa l'assunzione di farmaci, siano discusse e prescritte da uno specialista in ginecologia e ostetricia o in medicina della riproduzione, per evitare effetti indesiderati e massimizzare le possibilità di una gravidanza sana e sicura.
PLACENTA PREVIA, ANTERIORE, BASSA e POSTERIORE + DISTACCO DI PLACENTA - L' OSTETRICA RISPONDE
Ripresa dell'Attività Sessuale e Monitoraggio del Recupero Post-Cesareo
Un quesito frequente dopo un parto, specialmente se cesareo, riguarda la ripresa dell'attività sessuale. La domanda "Appena finiscono le lochiazioni? o meglio attendere fino alla visita di controllo?" è molto comune. Generalmente, si consiglia di attendere almeno il termine delle lochiazioni (le perdite ematiche post-parto) e, preferibilmente, fino alla visita di controllo post-parto (di solito a 6-8 settimane dal parto) prima di riprendere i rapporti sessuali. Questo permette ai tessuti di guarire completamente, riducendo il rischio di infezioni o di disagio. Dopo un cesareo, la guarigione della cicatrice uterina interna è di particolare importanza, e il rapporto sessuale precoce potrebbe teoricamente interferire con questo processo, sebbene il rischio sia basso. La visita di controllo è l'occasione per il medico di valutare la guarigione della cicatrice, la tonicità del pavimento pelvico e lo stato generale di salute della donna, fornendo un via libera personalizzato.
Il decorso post-operatorio regolare è un buon segno, ma il monitoraggio non si ferma con la dimissione. Il consiglio di eseguire una visita di controllo dopo 2 mesi dal parto è standard e importante per valutare la guarigione interna, lo stato della cicatrice uterina e il benessere generale. L'ecografia in sesta giornata che mostra "endometrio 5 mm miometrio con ecostruttura disomogenea come per fibrosi" è un'indicazione della necessità di monitoraggio continuo e di un'attenta valutazione prima di una nuova gravidanza.
La Migrazione Placentare: Da Bassa Posizione a Risoluzione
Come accennato in precedenza, una diagnosi di placenta bassa o previa nel secondo trimestre non è necessariamente definitiva. Molte donne che hanno riscontrato questa condizione in gravidanza, anche con episodi di emorragia minore, possono osservare una "risalita" della placenta. Questo fenomeno, più propriamente definito "migrazione placentare", non implica un movimento effettivo della placenta, ma piuttosto che con l'espansione dell'utero durante la crescita gestazionale, la placenta, che è fissa nel punto di impianto, si allontana gradualmente dalla cervice. In una gravidanza precedente, si è potuto assistere a un "miracolo perché la placenta risaliva e il bimbo stava bene". Questo evidenzia la possibilità di risoluzione spontanea.
La diagnosi di placenta previa non si può formulare prima della 26^ settimana, ma solitamente si rimanda addirittura a più avanti perché il progressivo aumento di volume dell'utero può trascinare la placenta verso l'alto, spostandola dall'OUI. La diagnosi di placenta bassa non si può fare con sicurezza prima della 30^ settimana. Se la placenta previa si ripresentasse, si può evidenziare mediante ecografia, tipicamente a partire dalla metà del secondo trimestre, anche se una diagnosi definitiva viene spesso ritardata per dare tempo alla possibile risoluzione. La diagnosi iniziale in una gravidanza precedente è avvenuta alla sedicesima settimana per un'emorragia, altrimenti non era stata notata in nessuno dei numerosi controlli visto che non facevano eco transvaginali dalle primissime visite. Questo sottolinea come a volte i sintomi siano il primo campanello d'allarme, e che l'ecografia transvaginale è lo strumento più accurato per la valutazione della posizione placentare rispetto a quella addominale in caso di sospetto.
Lo Spettro della Placenta Accreta: Un'Importante Correlazione con il Cesareo Precedente
In alcuni casi, la placenta previa aderisce anche in modo anomalo alla parete uterina, penetrando nei tessuti sottostanti. Questo è un rischio significativo che aumenta con il numero di tagli cesarei precedenti. Se le donne hanno avuto una placenta previa con parto cesareo in passato, aumenta il rischio che la placenta sia attaccata all’utero troppo saldamente, una condizione nota come placenta accreta. La placenta accreta appartiene a un gruppo di disturbi detti spettro della placenta accreta. Questi disturbi differiscono in quanto saldamente la placenta è attaccata all’utero e comprendono:
- Placenta accreta: I villi placentari aderiscono alla superficie del miometrio senza penetrare.
- Placenta increta: I villi penetrano nel miometrio.
- Placenta percreta: Se i villi penetrano l’intero spessore del miometrio e raggiungono il perimetrio (ossia lo strato sieroso uterino) o arrivano a coinvolgere organi vicini, come la vescica.
Questa complicanza è estremamente grave e può portare a emorragie massicce durante il parto, spesso richiedendo un'isterectomia (rimozione dell'utero) e, in casi estremi, interventi chirurgici complessi che coinvolgono altri organi. La presenza di cicatrici uterine, in particolare quelle multiple o quelle derivanti da un cesareo complicato, aumenta drasticamente questo rischio. Per questo motivo, in presenza di placenta previa e precedenti cesarei, la gestione della gravidanza deve includere un'attenta valutazione ecografica per escludere o diagnosticare precocemente lo spettro della placenta accreta.
Affrontare una gravidanza dopo un'esperienza di placenta previa e cesareo è un percorso che richiede informazione, vigilanza e un dialogo aperto e continuo con il proprio team medico. Ogni donna e ogni gravidanza sono uniche, e la personalizzazione dell'assistenza è la chiave per un esito il più possibile positivo.
tags: #gravidanza #dopo #placenta #previa