La bassa riserva ovarica è una condizione sempre più frequente, in particolare a causa del ritardo della maternità, e rappresenta una delle principali cause di infertilità in molte coppie. Questa condizione indica che il numero di ovuli che potenzialmente possono maturare ed essere fecondati è al di sotto del livello ritenuto “normale”. Sebbene riduca le possibilità di rimanere incinta utilizzando i propri ovociti, non significa necessariamente che la maternità sia impossibile. Affrontare una diagnosi di bassa riserva ovarica non significa rinunciare al sogno di diventare madre; grazie all’aiuto della scienza, è possibile ottenere una gravidanza. La valutazione della riserva ovarica e l’individuazione di strategie terapeutiche sono molto importanti per ottimizzare il tasso di successo dei trattamenti per l'infertilità.
Che cos'è la Bassa Riserva Ovarica?
La riserva ovarica rappresenta un parametro chiave della fertilità femminile. Con il termine “riserva ovarica” si fa riferimento al numero di follicoli presenti nelle ovaie di una donna in un determinato momento della sua vita. È un parametro centrale nella valutazione della fertilità femminile, poiché incide direttamente sulle probabilità statistiche di ottenere una gravidanza. Ogni donna nasce con un patrimonio di circa 1-2 milioni di ovociti, che si riduce progressivamente con l’avanzare dell’età. Alla pubertà ne restano circa 300.000-400.000, ma solo una parte sarà effettivamente coinvolta nei cicli ovulatori. Quando viene diagnosticata una bassa riserva ovarica, significa che la donna presenta meno ovociti di quelli che dovrebbe produrre per la sua età e, spesso, tali ovociti risultano essere di scarsa qualità. La bassa riserva ovarica indica una riduzione della quantità di follicoli e uova nelle donne in età riproduttiva.
Cause della Bassa Riserva Ovarica
Le cause della bassa riserva ovarica sono molteplici e spesso non diagnosticabili. Il fattore determinante è l’età della donna, con un rapporto inversamente proporzionale: a maggiore età, minore riserva ovarica. La riserva ovarica può cominciare a ridursi a 30 anni o persino prima e cala drasticamente dopo i 40 anni. È normale che diminuisca la riserva ovarica con l'età, ma non tutte le donne di 40 anni hanno una “scarsa riserva ovarica”. Questo problema può riguardare anche giovani donne, come avviene nei casi di insufficienza ovarica precoce.
4. PREVENZIONE | Cos'è la Riserva Ovarica?
Altre cause includono:
- Processi autoimmuni: Alcune malattie autoimmuni possono associarsi a questo problema, in particolare la tiroidite di Hashimoto. In questa malattia, l’organismo produce anticorpi che gradualmente attaccano la propria tiroide e nel tempo la distruggono. La presenza di anticorpi anti-tiroide è considerata un segnale della presenza di altri auto-anticorpi, tra cui quelli diretti contro l’ovaio. Recettori FSH su cellule granulosiche possono essere bloccati dagli anticorpi.
- Riduzione della massa ovarica: Interventi chirurgici alle ovaie o l'endometriosi possono ridurre la massa ovarica disponibile. Anche le lesioni ovariche o una precedente chirurgia ovarica riducono la riserva.
- Fattori genetici, epigenetici e ambientali: La sindrome dell'ovaio policistico (SOP) è una condizione eterogenea e multifattoriale, con contributi genetici, epigenetici e ambientali, che può influenzare la riserva ovarica.
- Invecchiamento dell'ovaio: L'invecchiamento dell'ovaio è un processo fisiologico, che può manifestarsi in modo evidente oppure progredire senza sintomi riconoscibili.
Diagnosi della Bassa Riserva Ovarica
La diagnosi di bassa riserva ovarica è diventata più frequente con le tecniche di fecondazione assistita come modalità di trattamento per l’infertilità. Spesso, infatti, la donna non è consapevole di questa condizione fino a quando non incontra difficoltà nel concepimento. Un accertamento specialistico è pertanto consigliato quando si incontrano difficoltà nel concepimento o quando si presentano fattori di rischio specifici, come età superiore ai 35 anni, precedenti interventi chirurgici alle ovaie, o una scarsa risposta a terapie come la stimolazione ovarica con gonadotropine esogene.
La bassa riserva ovarica di solito non presenta sintomi evidenti. In alcuni casi si possono verificare irregolarità del ciclo mestruale, come cicli brevi (invece di 28 giorni, di 24 o 26 giorni tra un ciclo e l’altro). La conferma della bassa riserva ovarica si ottiene attraverso esami di laboratorio e la valutazione della storia clinica della paziente.
Si può accertare facilmente attraverso diversi metodi:
- Ecografia transvaginale: Tra il terzo e il quinto giorno del ciclo mestruale per fare un conteggio dei follicoli antrali contenuti in ogni ovaio. I follicoli antrali sono piccole sacche piene di liquido che si trovano all’interno delle ovaie. Attraverso un’ecografia transvaginale, possiamo contare il numero di follicoli antrali presenti nelle ovaie. Un conteggio follicolare antrale basso (da 3 a 10) rende meno probabile una gravidanza dopo la fecondazione in vitro.
- Analisi del sangue per i livelli ormonali:
- Ormone Follicolo-Stimolante (FSH): Libera l’ipofisi e si occupa di attivare le ovaie. Un valore alto del primo (FSH) indica una bassa riserva ovarica, dato che il suo valore aumenta in presenza di pochi ovociti. Si misura solitamente tra il 2° e il 5° giorno del ciclo mestruale. Valori di FSH > 10 mUI/mL al 3° giorno del ciclo mestruale suggeriscono una diminuzione della riserva ovarica. Valori elevati di FSH non solo prevedono una risposta bassa, ma anche una scarsa qualità degli ovuli, che diminuisce il tasso di gravidanza e aumenta il tasso di aborto.
- Ormone Antimülleriano (AMH): Rilasciato dal follicolo ovarico. L’AMH è una proteina sintetizzata dalle cellule dei follicoli ovarici e il suo livello nel sangue fornisce un’indicazione della quantità di ovuli rimasti nelle ovaie. Maggiore è la presenza dell’ormone anti-mülleriano nel sangue, maggiore sarà la riserva ovarica disponibile. Un valore dell’Ormone Antimulleriano (AMH) inferiore a 1 ng/mL è generalmente considerato indicativo di una riserva ovarica bassa. Un livello basso di ormone antimülleriano (AMH) (< 1,0 ng/mL) prevede una minore possibilità di gravidanza dopo la fecondazione in vitro; la gravidanza è rara quando il livello è troppo basso per essere rilevato. Il livello di ormone antimülleriano è uno dei primi, affidabili predittori del declino della funzione ovarica.
- Estradiolo (E2): Anche l'estradiolo si misura solitamente tra il 2° e il 5° giorno del ciclo mestruale. Livelli di estradiolo ≥ 80 pg/mL al 3° giorno del ciclo mestruale suggeriscono una diminuzione della riserva ovarica.
- Ormone Luteinizzante (LH): Noto anche come ormone luteostimolante, è responsabile del reclutamento dei follicoli e dell’avvio dell’ovulazione.
Bassa Risposta Ovarica e Bassa Riserva Ovarica: Non sono la Stessa Cosa
È importante distinguere tra bassa riserva ovarica e bassa risposta ovarica. La riserva ovarica si riferisce al numero di ovuli disponibili in una donna in un dato momento della sua vita. Per esempio, se una donna ha un massimo di 6 ovuli e si ottengono 4 ovuli maturi nella puntura, questo sarebbe considerato una risposta ovarica normale. Al contrario, una bassa risposta ovarica si ha quando ci sono molte uova disponibili, ma si ottengono solo 3 o meno uova mature.
La bassa risposta ovarica si riferisce alla scarsa raccolta di ovuli maturi dopo la puntura follicolare in un trattamento di FIVET. Si verifica nel 7-24% delle pazienti sottoposte a trattamenti di fecondazione in vitro. Per determinare se la risposta è bassa, è necessario valutare insieme una serie di fattori:
- Il numero di follicoli nell'ovaio: 5 o meno follicoli antrali sono osservati con l'ecografia transvaginale.
- Numero di ovuli recuperati: Da 3 a 5 ovuli recuperati, anche se secondo la Società Spagnola di Fertilità (SEF) sono considerate 3 ovuli o meno.
- Protocollo di stimolazione: È considerata bassa risposta quando un basso numero di uova viene recuperato con dosi di FSH inferiori a 3.000 UI.
- Concentrazione di estradiolo (E2): Meno di 500 pg/ml dopo aver seguito un protocollo di stimolazione.
Una donna è considerata una "scarsa risponditrice" quando, dopo aver subito due cicli di stimolazione ovarica, ottiene 3 o meno follicoli in ciascuno di essi e livelli di estradiolo sierico inferiori a 500 pg/ml il giorno dell'iniezione di hCG.
Impatto sulla Fertilità e Opzioni Terapeutiche
Una bassa riserva ovarica non esclude a priori la possibilità di una gravidanza, ma ne riduce le probabilità, specialmente se associata a una ridotta qualità degli ovociti. Le possibilità di restare incinta utilizzando i propri ovociti si riducono, ma ciò che più incide alla fine è l’età. Se si ha una bassa riserva ovarica, ma meno di 35 anni, le possibilità sono maggiori che se ne avessero più di 40. Il fattore tempo gioca un ruolo determinante nel migliorare le chances riproduttive in presenza di una diagnosi di riserva ovarica bassa.
4. PREVENZIONE | Cos'è la Riserva Ovarica?
Non esiste attualmente alcun trattamento che migliori la riserva ovarica. Si stanno studiando, ma per il momento sono ancora sperimentali. I trattamenti di stimolazione ormonale hanno come obiettivo quello di aumentare il numero di ovociti che possiamo ottenere, ma non tutte le donne rispondono allo stesso modo.
Le opzioni terapeutiche includono:
1. Riproduzione Assistita con i Propri Ovociti
La maggior parte delle donne con bassa riserva ovarica deve sottoporsi a fecondazione in vitro per ottenere una gravidanza.
- Stimolazione Ovarica Controllata e Personalizzata: I trattamenti di stimolazione ovarica cercano di aumentare il numero di ovociti da recuperare. È consigliabile effettuare vari cicli di stimolazione ovarica in questi casi. Il breve protocollo con gli agonisti di GnRH, noto come flare-up, offre risultati migliori nei soggetti a basso tasso di risposta, poiché evita la soppressione ovarica profonda del trattamento lungo e sfrutta l'effetto flare-up. Il flare-up è il rilascio immediato di FSH e LH all'inizio del trattamento, il cui effetto si aggiunge a quello degli ormoni somministrati per via esogena.
- Accumulo di Ovociti con Cicli di Vitrificazione: Al fine di ottenere un numero maggiore di ovuli in laboratorio che aumenta la probabilità di ottenere embrioni di qualità per il trasferimento, vengono eseguiti diversi cicli di accumulo di ovuli. Questi consistono nel vetrificare tutte le uova ottenute in ogni ciclo fino a raggiungere un numero ottimale. È allora che vengono devetrificati, uniti a quelli ottenuti nell'ultima puntura, e si esegue un ICSI per fertilizzarli.
- Tecniche di Ripristino della Fertilità: Il trattamento chirurgico può ripristinare la fertilità dell'apparato riproduttivo in alcuni casi.
- Trattamento con Plasma Ricco di Fattori di Crescita (PRP): Si stanno esplorando tecniche di riattivazione ovarica che mirano a migliorare il recupero degli ovociti e a ripristinare i cicli mestruali. Tra queste, la somministrazione del plasma ricco di piastrine (PRP) della paziente stessa nell’ovaio può aiutare a ripristinare i follicoli precoci che, altrimenti, non potrebbero essere ottenuti. Questo si è rivelato particolarmente utile nelle giovani pazienti, che presentano ancora cicli mestruali.
- Diagnosi Genetica Preimpianto (DGP): Questa tecnica analizza gli embrioni ottenuti tramite fecondazione in vitro per individuare quelli con alterazioni genetiche e cromosomiche. Non è una soluzione per la bassa risposta ovarica, ma è utile per le donne che hanno ovuli di scarsa qualità.
2. Ovodonazione
Quando le ovaie non producono ovuli vitali o gli ovuli che si ottengono non soddisfano la qualità sufficiente per poter essere fecondati e portare a termine una gravidanza, l'ovodonazione diventa un'opzione indicata. Se diversi cicli di FIVET sono già stati cancellati a causa della scarsa risposta, l'alternativa più efficace è la donazione di ovuli, dove una giovane donna dona i suoi ovuli ad un'altra donna e questi vengono fecondati dallo sperma del marito della donna ricevente.
- Fecondazione In Vitro con Ovociti di Donatrice: La donazione di ovuli è una tecnica di procreazione assistita in cui la fecondazione in vitro viene effettuata con gli ovuli di una donatrice. Con questo tipo di maternità condivisa, entrambe le donne della coppia sono una parte fondamentale e cruciale per il successo del trattamento, ed entrambe saranno madri biologiche.
- Vantaggi dell'Ovodonazione: In considerazione del ritardo della maternità, la donazione di ovuli è ampiamente utilizzata in tutte le cliniche di riproduzione assistita poiché, con l'aumentare dell'età della donna, la qualità dei suoi ovuli è molto bassa. Per questo motivo, per diventare madre, si ha bisogno degli ovuli di una giovane donna se non si sono precedentemente conservati i propri ovuli. L'ovodonazione è il trattamento più efficace nei casi di bassa riserva ovarica grave o in pazienti con età superiore ai 42-43 anni, con ovuli di bassa qualità e una riserva ovarica esaurita. Offre alte percentuali di successo.
3. Preservazione della Fertilità
Se si è giovani ma ancora non si vuole essere madre, è consigliabile valutare con il proprio ginecologo la possibilità di preservare gli ovociti.
4. Ciclo Naturale
Il ciclo naturale consiste nello sviluppo follicolare senza stimolazione ovarica e nella programmazione della puntura. Ci sono alcune cliniche che optano per questo metodo nelle donne con una bassa risposta perché, anche se si sviluppa solo un follicolo nell'ovaio, di solito si ottiene un embrione di buona qualità e la preparazione endometriale è migliore. Ha lo svantaggio dell'alta probabilità di cancellazione a causa dell'ovulazione spontanea.
Problemi di Maturazione degli Ovociti
Ottenere un ovocito maturo per la fecondazione è un passo necessario per l’inizio del processo riproduttivo. Normalmente, l’85% degli ovociti recuperati dopo un ciclo di stimolazione ovarica sono ovociti maturi e sono quindi adatti al trattamento con la tecnica ICSI. Il restante 15% degli ovociti è immaturo e nella maggior parte dei laboratori di FIV solitamente viene scartato, purché la risposta ovarica rientri nei risultati di recupero di un numero di ovociti considerato normale, quindi non dovrebbe ridurre la possibilità di gestazione.
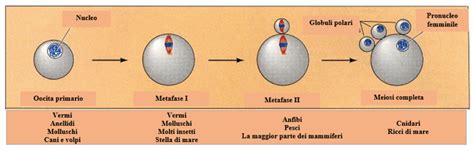
Il processo di formazione degli ovociti è complesso. A partire dalle prime fasi dello sviluppo embrionale, gli ovociti attraversano diverse fasi durante la vita prenatale e infine arrestano temporaneamente il loro sviluppo fino all’inizio della pubertà. Nei trattamenti di riproduzione assistita non esiste un follicolo dominante, ma i follicoli presenti vengono prelevati per recuperare gli ovociti prima che vengano rilasciati. Questi ovociti recuperati a volte non sono maturi e richiedono una maturazione in vitro. Una delle possibili cause può essere una risposta non ottimale al picco di ormone luteinizzante (LH), che è l’ormone responsabile della maturazione degli ovociti. Ciò può essere dovuto a vari fattori, come l’età. L’ovulo immaturo non è adatto alla fecondazione perché la sua dotazione cromosomica non è corretta.
Non esistono misure in sé che una donna possa adottare per migliorare il tasso di maturazione degli ovociti.
L'Importanza di un Approccio Personalizzato
Ogni donna e ogni coppia presenta un profilo clinico unico, ed è proprio questa individualità che rende fondamentale l’adozione di un approccio personalizzato. È essenziale una visita diagnostica iniziale per la fertilità, a partire dalla quale viene elaborata l'intera strategia per raggiungere la gravidanza. I centri specializzati si concentrano sulla diagnosi della disfunzione per individuare la causa dell'infertilità. Il fattore maschile è direttamente coinvolto nel 47% dei casi di sterilità e nel 30% dei casi di infertilità, sottolineando l'importanza di un'analisi completa di entrambi i partner.
