Durante il delicato periodo della gravidanza, il corpo femminile subisce profonde trasformazioni fisiologiche e ormonali che possono influenzare l'equilibrio metabolico. Un basso livello di zucchero nel sangue, conosciuto come ipoglicemia, è motivo di preoccupazione, soprattutto durante la gravidanza. Sebbene sia più comunemente associata al diabete, anche le donne in gravidanza non diabetiche possono sviluppare ipoglicemia a causa dei numerosi cambiamenti fisiologici e dell'aumentato fabbisogno metabolico. È essenziale conoscere i segni, le cause, la gestione e il trattamento appropriato dell'ipoglicemia durante la gravidanza per promuovere la salute della madre e del feto, con particolare attenzione alle dinamiche che possono manifestarsi nel terzo trimestre.
Comprendere la Glicemia e le Sue Variazioni in Gravidanza
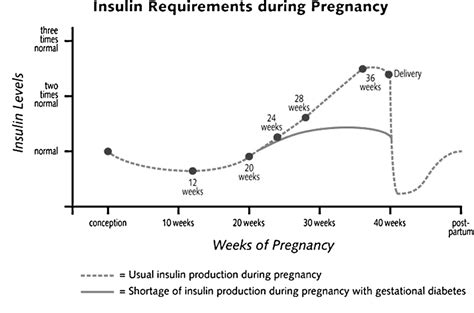
La regolazione della glicemia, ovvero la concentrazione di glucosio nel sangue, è un processo finemente orchestrato dall'organismo. In una gravidanza fisiologica, i valori della glicemia sono inferiori mediamente del 20% rispetto ai valori riscontrati al di fuori della gravidanza. Questa riduzione è dovuta principalmente alla continua richiesta di glucosio da parte del feto in crescita, che preleva energia dal circolo materno. Tuttavia, in presenza di determinate condizioni, la glicemia può risultare difficile da controllare per l’organismo della madre. A volte, si verifica il diabete gestazionale, una forma di intolleranza agli zuccheri che compare per la prima volta durante la gravidanza e che, di norma, termina con essa. Questa condizione è dovuta a un'intolleranza al glucosio, dove l’organismo non riesce più a utilizzare tutti gli zuccheri introdotti con il cibo (dolci, pane, pasta, riso, frutta), i quali in parte rimangono in circolo nel sangue. I cambiamenti ormonali che si verificano in gravidanza rendono i tessuti meno sensibili all’insulina endogena, l'ormone che abbassa i livelli di glucosio nel sangue, provocando così un aumento della glicemia nella donna e, di conseguenza, anche nel feto.
Se l'iperglicemia (alti livelli di zucchero nel sangue) è una condizione ben nota e monitorata in gravidanza, in particolare con il diabete gestazionale, è altrettanto importante comprendere e gestire l'ipoglicemia (bassi livelli di zucchero nel sangue).
Cos'è l'Ipoglicemia in Gravidanza?
L'ipoglicemia si verifica quando il livello di zucchero nel sangue scende al di sotto della norma. Generalmente, un livello di glucosio nel sangue inferiore a 70 mg/dL (corrispondenti a 3,8 mmol/L) è considerato basso per le donne in gravidanza. Come accennato, questa condizione può interessare sia donne con diagnosi di diabete (pregestazionale o gestazionale) che donne senza precedenti diagnosi, a causa delle particolari esigenze metaboliche e dei cambiamenti ormonali indotti dalla gravidanza.
Eziologia dell'Ipoglicemia in Gravidanza: Un Panorama Dettagliato
Le cause che possono portare a bassi livelli di zucchero nel sangue nelle donne incinte sono diverse e meritano un'analisi approfondita per una gestione efficace.
1. Cambiamenti Ormonali: La gravidanza provoca notevoli cambiamenti ormonali. Ormoni come il progesterone, gli estrogeni e il lattogeno placentare influenzano la sensibilità all'insulina e i livelli di glucosio nel corpo. Questo può portare a fluttuazioni inaspettate della glicemia, anche in assenza di diabete. La dinamica ormonale, in particolare, può rendere i tessuti meno sensibili all'insulina endogena in alcune fasi, mentre in altre la sensibilità può variare, aumentando il rischio di ipoglicemia.
2. Elevati Bisogni Metabolici del Feto: Un feto in via di sviluppo necessita di un apporto costante di glucosio per la sua crescita e il suo metabolismo. Pertanto, la richiesta di glucosio da parte della madre aumenta progressivamente, soprattutto nei trimestri più avanzati. Se l'apporto materno non è adeguato o se il corpo materno non riesce a produrre o mobilitare glucosio a sufficienza, si può verificare un calo dei livelli di zucchero nel sangue della madre.
3. Cause Legate alla Dieta: Le abitudini alimentari giocano un ruolo cruciale. Se una persona mangia a orari strani, salta i pasti, mangia meno cibo del necessario o, paradossalmente, mangia cibi eccessivamente ricchi di carboidrati semplici, i livelli di zucchero nel sangue possono essere instabili. Un consumo eccessivo di zuccheri semplici può provocare picchi improvvisi seguiti da cali altrettanto rapidi, portando a ipoglicemia reattiva. È quindi meglio escludere zuccheri semplici come miele, dolci e marmellate per mantenere una stabilità glicemica.
4. Esercizio Fisico: Svolgere un'intensa attività sportiva senza consumare pasti adeguati o senza un'appropriata calibrazione dell'apporto calorico può scatenare l'ipoglicemia. L'esercizio fisico, infatti, consuma glucosio, e se le riserve non vengono prontamente reintegrate, i livelli di zucchero nel sangue possono abbassarsi. Tuttavia, è importante notare che l'esercizio fisico moderato e regolare, se ben bilanciato con l'alimentazione, è un valido strumento per la gestione della glicemia.
5. Terapia per il Diabete (Pregestazionale o Gestazionale): Questa è la causa più comune di ipoglicemia nelle donne diabetiche in gravidanza. La quantità di insulina o la dose di farmaci ipoglicemizzanti orali (come la metformina, utilizzata in specifici casi di diabete gestazionale) eccessiva, non controbilanciata da un adeguato consumo di cibo o un consumo ritardato rispetto all’assunzione del farmaco, può portare all'ipoglicemia. Nelle donne con diabete pregestazionale, il fabbisogno di insulina aumenta progressivamente durante la gravidanza, richiedendo aggiustamenti continui delle dosi. Un'errata calibrazione può facilmente innescare episodi ipoglicemici. Anche chi ha il diabete di tipo 2, e spesso ha sempre un po’ di insulina endogena, anche se insufficiente, può andare incontro a ipoglicemia se deve iniettarsi insulina esogena in quantità eccessiva. In tutti i casi in cui l’insulina somministrata è troppa, la persona con diabete va incontro a ipoglicemia.
6. Ipoglicemia Reattiva Post-Prandiale: Questa condizione, sebbene meno comune dell'ipoglicemia indotta da farmaci, può verificarsi anche in donne non diabetiche o con una predisposizione al diabete. Se una persona consuma zuccheri semplici, la glicemia sale anche di poco, e il pancreas si accorge che la glicemia sta salendo. Se esiste una condizione di resistenza all’insulina, il pancreas tende a produrre quantità enormi di insulina, non solo più che sufficienti per ridurre la modesta iperglicemia (che non è ancora diabete) ma soprattutto in grado di determinare un’importante ipoglicemia di rimbalzo alla seconda, la terza, ma anche fino alla quinta ora dopo che si è mangiato, proprio perché la quantità di insulina che è stata prodotta e che rimane in circolo è troppa rispetto alle necessità.
7. Consumo di Alcolici: Un’altra causa di ipoglicemia, in genere non comune e anche difficile da cogliere, è il consumo di alcolici. L'alcol inibisce la capacità del fegato di produrre nuovo glucosio (gluconeogenesi), soprattutto se si è a digiuno. In una persona che è a digiuno e che magari ha assunto un po’ di alcol, il fegato non è più in grado di fare nuovo glucosio e smette di immetterlo nel sangue. In alcuni casi, la glicemia può quindi scendere al di sotto di valori considerati normali fino a valori decisamente bassi. È chiaro che un caso di questo genere si aggrava in rapporto alla quantità di alcol ingerita e se vi sono associati altri fattori concomitanti di rischio ipoglicemico.
8. Carenza di Ormoni Controregolatori: Esistono delle altre ipoglicemie decisamente più rare che sono dovute per esempio alla carenza di ormoni. Il nostro corpo ha un meraviglioso meccanismo di regolazione della glicemia: un solo ormone che la abbassa, l’insulina, ma tanti ormoni controregolatori (come glucagone e cortisolo) che cercano di riportarla su modulando le variazioni glicemiche, per proteggere il nostro cervello che si nutre soltanto di glucosio. Se alcuni di questi ormoni mancano o sono scarsi, ci può essere il rischio di ipoglicemia che può manifestarsi sia a digiuno ma anche dopo un pasto (ipoglicemia postprandiale).
Diabete gestazionale: 5 cose da sapere. I consigli per la gravidanza
Diabete gestazionale: 5 cose da sapere. I consigli per la gravidanza
Sintomi di Ipoglicemia Durante la Gravidanza: Un Allarme per Intervenire
La diagnosi precoce dell'ipoglicemia è essenziale per un trattamento tempestivo. I sintomi possono essere lievi o tossici, variando da persona a persona e avendo in genere un'insorgenza repentina. Essi sono conseguenti al tentativo che il nostro corpo fa per controbilanciare l’ipoglicemia in atto, coinvolgendo ormoni controregolatori.
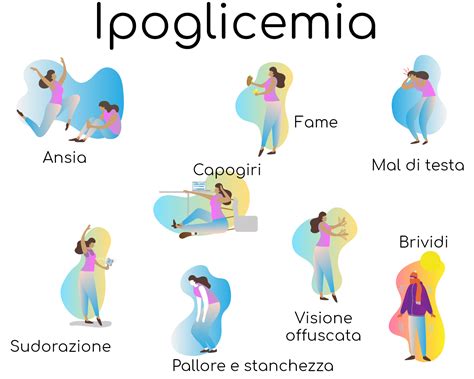
I Primi Sintomi (Ipoglicemia Lieve):Questi sono i segnali di allarme iniziali, spesso legati all'attivazione degli ormoni controregolatori come glucagone e cortisolo.
- Sudorazione: Aumento anomalo della sudorazione, non correlato al caldo o all'esercizio fisico.
- Tremore e agitazione: Avere tremori o scosse involontarie, talvolta accompagnate da uno stato d'animo nervoso o ansioso.
- Fame: Fame improvvisa e forte, anche se si è appena consumato un pasto.
- Palpitazioni: Sensazione di battito cardiaco accelerato o irregolare, che può essere avvertita o addirittura causare disagio alla persona.
- Altri segnali: La persona può sentirsi stressata, avvertire giramenti di testa, sperimentare una vista offuscata. Possono emergere anche bocca asciutta, uno stato di agitazione e nervosismo, con tremore e rossore al volto, lacrime facili, e mal di testa. Il rilascio di catecolamine (adrenalina, noradrenalina) rappresenta il più importante segno premonitore di un eventuale successivo episodio di ipoglicemia moderata o grave in una persona che ha il diabete e sta assumendo insulina o altri farmaci orali ipoglicemizzanti.
Sintomi Avanzati (Ipoglicemia Moderata):Se la glicemia scende ulteriormente e i primi sintomi non vengono riconosciuti o trattati, possono manifestarsi segnali più preoccupanti, che indicano una sofferenza cerebrale per mancanza di glucosio.
- Confusione: Problemi di concentrazione, annebbiamento mentale o sensazione di confusione o disorientamento.
- Mal di testa: Mal di testa persistenti o particolarmente intensi nonostante i trattamenti abituali.
- Cambiamenti nella vista: Visione offuscata o difficoltà di messa a fuoco.
- Stanchezza: Profonda mancanza di energia o debolezza, indipendentemente dal riposo.
- Altri segnali: Si possono riscontrare spossatezza, sonnolenza, pallore, formicolio alle labbra, difficoltà a parlare.
Sintomi Gravi (Ipoglicemia Severa):Questi sintomi indicano un'emergenza medica e richiedono un intervento immediato.
- Svenimento: In alcuni casi, l'ipoglicemia può causare svenimenti o perdita di coscienza.
- Convulsioni: Le convulsioni sono meno comuni ma possono verificarsi quando i livelli di glucosio nel sangue scendono troppo.
- Coma: L'ipoglicemia grave può portare al coma, che è un'emergenza medica che richiede un trattamento immediato. In questo caso, la persona entrata in stato di ipoglicemia non sarà più autonoma e dovrà essere aiutata a riprendersi.
L'Ipoglicemia nel Terzo Trimestre: Focus e Considerazioni Specifiche
Il terzo trimestre di gravidanza presenta caratteristiche peculiari che possono influenzare la gestione della glicemia e il rischio di ipoglicemia. In questa fase, il feto raggiunge le sue dimensioni maggiori e il suo fabbisogno energetico è al culmine. Ciò significa che la richiesta di glucosio dal circolo materno è massima, rendendo la madre più suscettibile a cali glicemici, soprattutto se l'apporto calorico o la tempistica dei pasti non sono adeguati.
Nelle donne con diabete pregestazionale, il fabbisogno di insulina aumenta progressivamente durante la gravidanza, in particolare nel terzo trimestre, per contrastare l'insulino-resistenza indotta dagli ormoni placentari. Questo significa che le dosi di insulina sono generalmente più elevate, e se non vengono calibrate con estrema precisione rispetto all'assunzione di cibo e all'attività fisica, il rischio di ipoglicemia aumenta. Un controllo glicemico accurato in queste fasi successive della gravidanza è cruciale per ridurre il rischio di macrosomia fetale (un eccessivo sviluppo del feto, con un peso alla nascita che supera i 4,5 kg) e di complicanze perinatali. La macrosomia, causata dall’eccesso di glucosio presente nel sangue e dovuto all’iperglicemia materna, fa sì che il feto produca in risposta una quantità maggiore di insulina che fa aumentare i depositi di grasso, con la possibilità che il neonato possa essere macrosoma. Questa condizione può, a sua volta, causare un'ipoglicemia neonatale subito dopo la nascita, a causa della brusca diminuzione degli zuccheri al distacco del cordone ombelicale.
Inoltre, la stanchezza e la minor mobilità che possono caratterizzare il terzo trimestre potrebbero influenzare la regolarità dei pasti e l'aderenza all'esercizio fisico, fattori che possono contribuire alle fluttuazioni glicemiche. L'acquisizione della normoglicemia è infatti essenziale nella fase iniziale della gravidanza, quando si svolge l’organogenesi, per minimizzare il rischio di malformazioni fetali, mentre, nelle fasi successive, un controllo glicemico accurato riduce il rischio di macrosomia fetale e di complicanze perinatali.
Implicazioni dell'Ipoglicemia in Gravidanza per Madre e Bambino
L'ipoglicemia incontrollata durante la gravidanza può causare molti problemi sia alla madre che al bambino. Sebbene un'ipoglicemia intermittente e lieve di solito non sia pericolosa per il feto, ipoglicemie gravi ripetute possono essere molto rischiose. È importante sottolineare che l’ipoglicemia materna non rappresenta di norma, di per sé, un rischio diretto per il feto, a meno che la madre non subisca un trauma durante l’episodio ipoglicemico. Tuttavia, episodi gravi e prolungati possono avere conseguenze indirette.
Potenziali Complicazioni per il Feto:
- Restrizione della crescita intrauterina (IUGR): Se la madre sperimenta ipoglicemia cronica e grave, il bambino non riceve abbastanza glucosio e potrebbe non crescere correttamente, condizione chiamata restrizione della crescita intrauterina.
- Parto pretermine: Una grave ipoglicemia può essere associata a un rischio aumentato di travaglio e parto pretermine.
- Ipoglicemia neonatale: Bambini nati da madri che hanno avuto livelli di zucchero nel sangue elevati o incontrollati nella tarda gravidanza possono sviluppare ipoglicemia alla nascita. Sebbene questa sia più comunemente associata a madri con iperglicemia (diabete), l'instabilità glicemica materna può contribuire. Il feto di una donna affetta da diabete, infatti, può svilupparsi maggiormente ed essere quindi più grande della media alla nascita (macrosomia). Questo si traduce spesso nella necessità di ricorrere al parto cesareo. Dopo la recisione del cordone ombelicale, l'interruzione del flusso di glucosio in eccesso a cui il neonato era abituato nel ventre materno può causare un'ipoglicemia acuta nel neonato, poiché il suo pancreas continua a produrre insulina in quantità elevate.
Rischi per la Mamma:
- Difficoltà e pericoli immediati: Durante un episodio ipoglicemico, la madre può sperimentare sintomi debilitanti come confusione, svenimento o convulsioni, che possono portare a cadute o incidenti. Questi eventi rappresentano un rischio significativo per la salute della madre e, indirettamente, per quella del feto. Un'analisi retrospettiva italiana ha dimostrato come numerosi episodi di ipoglicemia richiedano accesso al pronto soccorso, e una parte significativa sia associata a traumi o incidenti stradali.
- Qualità della vita e adesione alla terapia: La paura dell’ipoglicemia ha un effetto negativo sulla qualità della vita dei pazienti e delle loro famiglie, e condiziona spesso l’adesione ottimale alla terapia, soprattutto per le donne con diabete pregestazionale che necessitano di un controllo glicemico stringente.

Diagnosi e Monitoraggio dell'Ipoglicemia in Gravidanza
La prima forma di identificazione di un episodio ipoglicemico è la misurazione del glucosio nel sangue. Generalmente, un livello di glucosio nel sangue inferiore a 70 mg/dL (3,8 mmol/L) indica ipoglicemia. Per le donne in gravidanza, in particolare quelle con diabete gestazionale o pregestazionale, è possibile ricevere l'indicazione di controllare i propri livelli di glucosio nel sangue a casa, utilizzando un misuratore di glicemia detto glucometro.
Il glucometro è un piccolo dispositivo che misura la concentrazione di glucosio nel sangue mediante l'uso di strisce reattive che vengono messe a contatto con una goccia di sangue ottenuta, in genere, dalla puntura del polpastrello di un dito. L'auto-monitoraggio glicemico mediante rilevazione della glicemia capillare con glucometro e pungi-dito è consigliato per verificare il rispetto dei valori di glicemia sotto quelli di riferimento: prima dei pasti (a digiuno) inferiore/uguale a 95 mg/dL, 1 ora dopo il pasto inferiore/uguale a 140 mg/dL. Talvolta viene richiesto anche il controllo dei chetoni nelle urine.
È fondamentale che questo monitoraggio sia regolare e attento. I sistemi di monitoraggio della glicemia, come il monitoraggio Flash (FGM) e il monitoraggio in continuo (CGM), sempre più sofisticati, registrano le variazioni del profilo glicemico nelle 24 ore, consentendo una sorveglianza attiva e continua della glicemia. Sono sistemi anche dotati di allarmi soglia che avvertono quando viene superata la soglia di sicurezza per le ipo/iperglicemie e anche di allarmi “predittivi” che avvertono con un certo anticipo se il valore della glicemia si avvicina troppo alla soglia di ipo/iperglicemia. Questi strumenti possono essere particolarmente utili per le donne in gravidanza, consentendo di intervenire prontamente.

Gestione e Trattamento dell'Ipoglicemia in Gravidanza
Per gestire correttamente l'ipoglicemia in gravid