Ogni bambino nel corso del proprio sviluppo raggiunge diverse tappe fondamentali per la propria crescita, che includono ad esempio la capacità di movimento, lo sviluppo del linguaggio e le autonomie di base. Nello sviluppo delle autonomie di base, una tra le prioritarie è il raggiungimento del controllo sfinterico. Questa competenza deve essere appresa e generalizzata durante l’età prescolare, segnando il passaggio dall’uso del pannolino a quello del vasino.

I bambini e gli adolescenti che manifestano difficoltà nell’acquisizione del controllo sfinterico uretrale sono classificati come soggetti che soffrono di enuresi. Nel Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5), l’enuresi è descritta come una ripetuta emissione di urine durante il giorno o la notte (involontaria o intenzionale), nel letto o nei vestiti. In una prima fase di crescita del bambino, il fenomeno dell’enuresi può essere considerato come un sintomo fisiologico, che richiede molta pazienza e tolleranza da parte dei genitori, ma non deve destare allarme, poiché tale situazione tenderà a scomparire durante la pubertà.
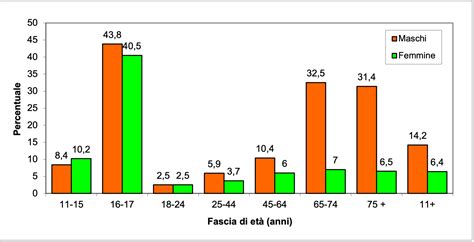
L’enuresi è tra le condizioni cliniche più frequenti in età pediatrica, con una prevalenza del 10-20% dei bambini all’età di 5 anni, del 5-10% all’età di 10 anni e del 3% nei ragazzi tra i 15-20 anni. Inoltre, a differenza di quanto normalmente ritenuto, l’enuresi non scompare con l’adolescenza, ma è ancora presente nello 0,5-1% dei pazienti adulti. L’incidenza è maggiore nei maschi rispetto alle femmine, con un rapporto di 2:1, indipendentemente dalle differenze ambientali, socio-economiche e culturali. Questa condizione di "fare pipì a letto" interessa il 5-10% dei bambini di età pari a 7 anni e tende a ridursi progressivamente nel corso del tempo, anche se il 3% dei maschietti e il 2% delle femminucce può continuare a fare la pipì a letto anche a 7-8 anni, fino a 10 anni. I dati di prevalenza sono spesso falsamente interpretati come un alto tasso di risoluzione spontanea del problema; in realtà, i bambini che bagnano frequentemente il letto (più di 5 notti a settimana) hanno solo un 50% di chance di raggiungere la continenza notturna prima dell’età adulta.
Il raggiungimento del controllo sfinterico rappresenta una tappa importante nella storia dello sviluppo psicomotorio del bambino, perché implica sia la maturazione di molteplici funzioni, sia l’interazione con il contesto sociale in cui il bambino è inserito. L’enuresi è una condizione stressante e limitante per il bambino e la sua famiglia, in grado di determinare effetti negativi profondi su benessere, autostima, comportamento, sulle interazioni sociali e la sfera emotiva. Una recente indagine della Società Italiana di Pediatria (SIP) evidenzia che l’enuresi può alterare il ritmo sonno-veglia nel 48,1% dei bambini che ne soffrono, con conseguenze importanti sulla vita sociale e scolastica. È doveroso fare chiarezza: se vostro figlio ha meno di 5 anni, età entro cui si acquisisce normalmente il controllo degli sfinteri, e fa la pipì a letto, questo è considerato fisiologico e non deve allarmare, pur richiedendo molta pazienza e tolleranza da parte dei genitori. Bisogna preoccuparsi quando questo disturbo compromette aspetti della vita psico-affettiva, sociale e comportamentale del bambino.
Fasi di Acquisizione del Controllo Minzionale e la sua Fisiologia
Il processo di maturazione della continenza urinaria rientra nelle tappe dello sviluppo psicomotorio, al pari delle prime parole o dei primi passi, e richiede la coordinazione tra il sistema nervoso vegetativo (involontario) e il sistema nervoso somatico (volontario) affinché il bambino abbia la consapevolezza del dover urinare e sia in grado di controllare la diuresi. Tale processo di maturazione avviene, per la maggior parte dei bambini, intorno ai 3 anni di vita, con una variabilità compresa tra 0 e 8 anni e una maggiore precocità da parte delle bambine. La frequenza delle minzioni giornaliere decresce gradualmente da una media di 12 ogni 24 ore nel primo anno di vita a quattro-sei minzioni nel settimo anno di vita. Dopo la nascita la frequenza minzionale si riduce a 12-24 al giorno. A partire dalla quarta settimana di vita, il numero di minzioni si stabilizza su una minzione ogni ora. Dopo i primi 12 mesi di vita si riduce a 8-10 al giorno, per poi ridursi a 4-8 minzioni al giorno. La maggioranza dei bambini è continente alle urine a partire dai 3-4 anni. Durante questa fase maturativa, la minzione viene posticipata o cominciata in modo volontario.
La continenza fisiologica è mantenuta grazie alla combinazione di diversi fattori: una capacità vescicale fisiologica per l’età (EBC), un riempimento vescicale adeguato, uno svuotamento vescicale completo, una normale distensibilità vescicale in risposta al riempimento (definita “Compliance”), una competenza sfinteriale fisiologica, una normale attività del muscolo detrusore vescicale e un rilassamento fisiologico dello sfintere uretrale durante la minzione, il tutto integrato da una fisiologica funzione del Sistema Nervoso Centrale (SNC) e del sistema nervoso autonomo.
Il ciclo minzionale è un processo fisiologico intermittente attraverso cui l’organismo accumula ed elimina le urine. Durante il riempimento (continenza), la vescica si rilascia e si distende come un palloncino, mentre gli sfinteri e i muscoli del pavimento pelvico si contraggono. La pressione all’interno della vescica è tendenzialmente bassa e rimane tale anche a volumi elevati. Oltre una certa quantità (tipicamente 150-200 ml), lo stimolo, tramite vie nervose, arriva al midollo spinale e al cervello, dove viene integrato e interpretato. Tra il 1° e il 2° anno d’età, il bambino sviluppa una consapevole sensazione di riempimento vescicale. Intorno ai 3-4 anni d’età, il processo di acquisizione del modello minzionale si conclude e in genere il bambino rimane asciutto sia di giorno che di notte. La minzione è regolata da tre centri sovrapposti: il centro sacrale-spinale, regolato dal centro pontino, che a sua volta è controllato dalle strutture della corteccia frontale (“micturition centre”) in modo tale da mantenere la continenza. Il centro pontino connette cervello e vescica, controllando la funzione delle vie urinarie inferiori e dello sfintere.
L'apparato urinario per bambini | Il corpo umano per bambini
Teoricamente, a partire da quando il bambino è in grado di mantenere la posizione seduta, o comincia a fermarsi durante il gioco per fare i bisogni o a indicare il pannolino sporco, è possibile avviare il “toilet training”, ovvero abituarlo a utilizzare il vasino o il WC con un riduttore. L’Accademia Americana di Pediatria ha individuato la fascia di età tra i 18 e i 24 mesi come quella più indicata per l’avvio dello “spannolinamento”.
Classificazione dell'Enuresi e Condizioni Associate
In letteratura esistono diverse tipologie di enuresi, classificate in base al momento della giornata nel quale la difficoltà si manifesta: enuresi diurna, notturna o mista. L’enuresi (En) è definita dall’International Children’s Continence Society (ICCS) come un’incontinenza urinaria intermittente durante il sonno.Si può classificare in:
- Primaria: quando non sia stato mai raggiunto il controllo minzionale notturno, cioè non si è mai riscontrato un periodo “asciutto” di almeno 6 mesi.
- Secondaria: quando la difficoltà si sviluppa a seguito di un periodo di controllo raggiunto e mantenuto per almeno 5-6 mesi, o quando si ripresenta dopo un periodo asciutto continuativo di almeno 6 mesi.
Sia nella enuresi primaria che in quella secondaria, devono essere distinte le forme:
- Monosintomatica (EnM): in cui l’unico sintomo è rappresentato dalla perdita involontaria di urina durante il sonno, in assenza di altri sintomi di disfunzione vescicale.
- Non-monosintomatica (EnNM): quando il letto è bagnato più di una volta per notte e sono presenti uno o più dei seguenti sintomi di disfunzione vescicale:
- Alterazione della frequenza minzionale (meno di 3 o più di 8 minzioni al giorno).
- Incontinenza urinaria diurna di diversa entità.
- Urgenza minzionale (improvviso e incontrollabile desiderio di fare pipì).
- Manovre di sostegno del piano perineale atte a contrastare le contrazioni detrusoriali e ad assicurare la continenza (inchino, pressione del calcagno sul perineo, gambe incrociate, saltelli).
- Sensazione di svuotamento vescicale incompleto.
- Mito interrotto o necessità di fare pipì ravvicinate.
- Minzione che avviene grazie al torchio addominale (minzione da sforzo).
- Storia di pregresse infezioni urinarie.
La pollachiuria, che si riferisce a una minzione diurna frequente nei bambini (non al letto bagnato di notte) senza causa specifica, è un sintomo in cui il bambino deve fare pipì molto più spesso rispetto al normale durante la giornata, ma non si fa la pipì addosso. Normalmente, ogni volta fa solo poca pipì, potendo arrivare fino a tre-quattro volte in un’ora, o fino a 40 volte al giorno. L'incontinenza urinaria è la perdita involontaria di urina e può presentarsi come continua, intermittente, diurna e notturna. Un particolare tipo di disfunzione urinaria e conseguenti incontinenza o ritenzione di urine è rappresentato dalla minzione disfunzionale (Dysfunctional Voiding - DV). Quest’ultima rappresenta ciò che in passato era definito come Sindrome di Hinmann o vescica neurogena non-neurogena, per la sua similitudine con la vescica neuropatica associata a dissinergia detrusore-sfintere. Infatti, in questi pazienti, lo sfintere uretrale esterno si contrae o non si rilassa durante la contrazione del detrusore e ciò altera il profilo del flusso urinario.
Eziologia e Patogenesi dell'Enuresi nei Maschietti
La causa principale dell’enuresi non è da ricercarsi in generici motivi psicologici, ma, al contrario, è proprio la condizione di enuretico che può comportare, se protratta nel tempo, problematiche di tipo psico-emotivo. Non è solo una questione genetica; è vero che evidenze scientifiche hanno dimostrato che se i genitori hanno sofferto di enuresi, la probabilità che i figli presentino lo stesso problema è superiore al 70%, ma è anche vero che le cause dell’enuresi, uno dei disturbi più comuni dell’età pediatrica, sono molteplici e il ruolo dell’ambiente in cui il bambino vive e altri fattori comportamentali sono altrettanto importanti. Oltre alla predisposizione genetica, l’enuresi può avere origine da disfunzioni ormonali, disturbi del sonno e immaturità della vescica.
Meccanismi Renali e OrmonaliLa poliuria notturna - ossia una diuresi superiore al 130% del volume vescicale atteso per l’età - è oggi indiscutibilmente associata al carente incremento notturno di arginina-vasopressina (AVP), detto anche ormone antidiuretico, con conseguente perdita della capacità di concentrare le urine. La secrezione di questo ormone segue un ritmo circadiano che matura nel tempo nei bambini e raggiunge un picco massimo durante le ore notturne, con conseguente contrazione della diuresi notturna di almeno il 50% dei livelli diurni e un aumento dell’osmolarità.
Il Ruolo della VescicaPer quanto attiene al gruppo di EnNM, studi recenti sottolineano l’attenzione sulla modalità di acquisizione della capacità di raccogliere le urine e svuotarsi ad intervalli regolari che avviene progressivamente attraverso la maturazione dei lobi frontali e parietali. È stato dimostrato che in presenza di iperattività detrusoriale questa maturazione non è raggiunta; ne consegue che questo tipo di vescica risulta funzionalmente “piccola” e inadeguata a contenere l’urina prodotta durante la notte. È stata anche ampiamente dimostrata l’influenza peggiorativa sull’iperattività da parte della stipsi, che va sempre indagata in questi pazienti, in quanto un intestino non adeguatamente svuotato comprime la vescica e stimola l’iperattività vescicale. Esiste uno stretto legame tra disfunzione vescicale, costipazione e infezioni delle vie urinarie (IU). Il trattamento della costipazione è frequentemente l’unica misura terapeutica necessaria per risolvere l’incontinenza urinaria e/o le IU nel bambino. L’ostruzione funzionale del retto comporta l’ostruzione funzionale della vescica e viceversa. La specifica colonizzazione batterica in bambini costipati contribuisce allo sviluppo di IU.
Il Ruolo dei Disturbi del RisveglioUn aspetto trasversale a tutti i pazienti con En, e spesso enfatizzato dai genitori, è che i bambini con En siano “dormitori profondi”. Dai dati pubblicati risulta, in realtà, che questi pazienti hanno un sonno normale ma presentano invece “maggiori difficoltà a risvegliarsi”. L’En si verifica, infatti, in bambini o ragazzi che non sono in grado di svegliarsi in risposta ad una sensazione di vescica piena, con conseguente incontinenza urinaria notturna. L’attività del “locus coeruleus”, un’area cerebrale coinvolta nei meccanismi di risveglio e dell’attenzione scatenati da stimoli esterni ed interni, come la distensione vescicale o l’iperattività detrusoriale, è implicata. Uno scarso controllo del riflesso minzionale, come avviene nei pazienti enuretici non-monosintomatici, potrebbe essere legato ad un’anomala attività di quest’area del cervello.
Altri Fattori e Comorbilità Specifiche per i MaschiUna maggiore prevalenza di disturbi della sfera sessuale da adulti, come l’eiaculazione precoce nei maschi, è stata recentemente dimostrata in coloro che hanno sofferto di enuresi prolungata. La difficoltosa capacità di risveglio in risposta al senso di ripienezza vescicale, con conseguente sonno frammentato, determina inoltre una minore concentrazione diurna che impatta sulle performance scolastiche. È fondamentale riconoscere eventuali disordini ed errori acquisiti nel corso dell’infanzia in quanto si potrebbero sovrapporre a disturbi disfunzionali con un’origine fisiopatologica organica. Tra le condizioni mediche che possono far sì che un figlio all’improvviso faccia pipì più spesso o a letto si includono:
- Infezioni delle vie urinarie (IVU): il pediatra provvederà a eseguire uno stick urine ed eventuale urinocoltura.
- Diabete mellito (soprattutto di tipo 1): se il bambino urina a letto, beve più di due litri di liquidi al giorno, urina tanto, mangia molto ma perde peso, bisogna contattare con urgenza il pediatra.
- Diabete insipido: il bambino beve oltre 1,5-2 litri al giorno e urina tanto nonostante venga deprivato dei liquidi.
- Ipertrofia adenoidea: la presenza di apnee notturne o russamento deve farla sospettare, e la sua cura può portare al miglioramento o alla guarigione del disturbo.
- Disrafismi spinali occulti: come la spina bifida occulta (SBO), che può essere rilevata in una percentuale significativa di casi (ad esempio, 12 casi su 124 in una serie studiata, equamente distribuiti tra maschi e femmine, e spesso associata a EnNM, minzione disfunzionale e stipsi). Questi possono essere indicati da lesioni cutanee nella regione lombosacrale, fossette, tumefazioni simil-lipomatose, nevi o ciuffi di peli. Le vesciche neurogene associate a difetti del tubo neurale (DTN) sono condizioni devastanti con forti impatti sulla salute e costi elevati.
Percorsi e Strumenti di Diagnosi
Un corretto inquadramento diagnostico è cruciale per impostare l’iter terapeutico più adeguato, evitando esami inutili.
Anamnesi ApprofonditaUn’attenta valutazione della storia personale permette di inquadrare correttamente il tipo di enuresi.
- Familiarità: una familiarità per enuresi, o più genericamente per disturbi minzionali e/o nefro-urologici (nicturia, nefrouropatie, ecc.), deve sempre essere investigata.
- Fisiologica: prematurità o patologie perinatali possono comportare un ritardo delle successive acquisizioni psicomotorie. Stipsi e/o encopresi di per sé possono accentuare i disturbi minzionali diurni e l’enuresi; d’altro canto, possono essere, insieme all’enuresi, segni di sottostanti patologie neurologiche o di disturbi psico-comportamentali. Eventuali disturbi minzionali diurni devono essere accuratamente ricercati.
- Enuresi: devono essere valutati l’entità (numero di notti bagnate nell’ambito della settimana o del mese), il numero di episodi per notte (più episodi per notte possono indicare un’iperattività vescicale) e, se possibile, l’orario al quale si verificano tali eventi (se il bambino bagna alle prime ore del mattino possiamo pensare a un alterato ritmo circadiano dell’ADH).
- Abitudini igienico-alimentari: abitudini non corrette, quali bere molto la sera o durante la notte, non urinare prima di andare a letto, assumere bevande fortemente gassate, devono essere prese in considerazione.
- Sintomi associati: la presenza di apnee notturne o russamento deve far sospettare un’ipertrofia adenoidea.
- Sfera psico-sociale: notizie sul rendimento scolastico, socializzazione, rapporti familiari possono indicare quei bambini in cui sia necessario approfondire la sfera psico-comportamentale.
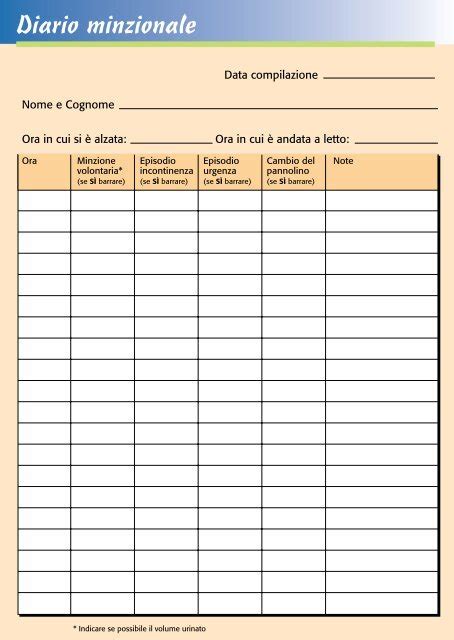
Il Diario MinzionaleIl diario minzionale è uno strumento prezioso per valutare le abitudini minzionali, la capacità vescicale funzionale, la continenza e l’eventuale presenza di polidipsia e di poliuria (possibili segni di patologia renali o endocrine). Sul diario verranno annotate gli orari delle minzioni, i volumi di urine (in particolare di quelle notturne), la quantità di liquidi assunti durante la giornata, la coesistenza di altri disturbi della minzione durante la giornata. Questo strumento è da eseguirsi in giornate in cui un genitore o caregiver è insieme al bambino tutto il giorno, poiché l’attuale vita lavorativa degli adulti e la vita scolastica dei figli fa sì che molto spesso i genitori non abbiano conoscenza di quanto urini un figlio durante la giornata.
Esame ObiettivoOltre alla visita generale con valutazione di peso, altezza e pressione arteriosa, meritano particolare attenzione la valutazione delle seguenti regioni:
- Addome: rilevare la presenza di distensione addominale, masse palpabili in sede addominale o a livello delle logge renali e a livello del sigma, suggestive di stipsi.
- Genitali: nella femmina rilevare la morfologia dei genitali esterni, la presenza di iperemia vulvare, vulvovaginiti, sinechie delle piccole labbra; nel maschio evidenziare l’eventuale presenza di fimosi, stenosi del meato uretrale, spesso misconosciuta (stenosi meatale post-circoncisione), che può rendersi responsabile di disturbi minzionali fino all’incontinenza urinaria.
- Perineo: osservare sede e morfologia dell’ano (specie nella bambina un ano anteriorizzato può provocare stipsi e infezioni urinarie ricorrenti), tono anale, presenza di ragadi anali.
- Regione lombosacrale: palpare il coccige e rilevare la presenza di lesioni angiomatose, fossette, tumefazioni simil-lipomatose, nevi, ciuffi di peli che possono essere indicativi di disrafismi spinali occulti; osservare la simmetria delle pliche glutee.
- Arti inferiori: valutare il regolare e simmetrico trofismo muscolare degli arti inferiori, morfologia della gamba e del piede (in presenza di piede cavo valutare la colonna), i riflessi osteotendinei e la sensibilità, ed eventuali difetti della deambulazione.
- Colonna: osservare eventuale presenza di scoliosi.
Esami StrumentaliLe indagini diagnostiche necessarie per l’inquadramento iniziale di un bambino enuretico sono poche e non invasive (primo livello diagnostico). Solo in casi selezionati o quando presente EnNM, sarà necessario approfondire l’iter diagnostico (secondo livello diagnostico).
- Esame delle urine e urinocoltura: forniscono le prime indicazioni su una eventuale poliuria osmotica (glicosuria) o una possibile nefropatia (proteinuria); la presenza di microematuria può essere segno di infezione o di nefropatia; da valutare anche il peso specifico e l’osmolarità urinaria. Permettono inoltre di valutare l’eventuale presenza di infezioni urinarie, qualora vi fossero sintomi o segni che ne suggerissero la presenza.
- Ecografia renale e vescicale: sono esami non invasivi, che possono consentire di diagnosticare patologie renali congenite altrimenti misconosciute e permettono di comprendere in parte l’attività vescicale e del basso apparato urinario. Infatti l’esame ecografico deve essere condotto a vescica piena e successivamente dopo minzione, con particolare attenzione alla morfologia e alla capacità vescicale, allo spessore della parete vescicale (aumentato in caso di flogosi, disfunzioni vescicali e disturbi dello svuotamento) e alla eventuale presenza di residuo post-minzionale da svuotamento vescicale incompleto (su base in genere disfunzionale nella bambina; da possibile ostruzione organica, quali ad esempio valvole minori dell’uretra posteriore, nel maschio).
- Indagini di secondo livello: nei casi in cui il primo livello diagnostico abbia rivelato il sospetto di una patologia sottostante diversa dall’En, saranno richieste indagini ulteriori. La presenza di infezioni urinarie, disturbi minzionali diurni, alterazioni ecografiche (quali aumento dello spessore della parete vescicale, presenza di residuo post-minzionale, dilatazioni delle vie escretrici) suggerisce l’esecuzione di una cistouretrografia minzionale per la valutazione della morfologia vescicale ed uretrale e di eventuali reflussi vescico-ureterali. Ulteriori indagini, quali la scintigrafia renale, indagini urodinamiche e la cistoscopia, possono essere indicate in pazienti selezionati previa indicazione da parte dello specialista urologo. L’esecuzione di una risonanza magnetica nucleare (RMN) della colonna nel sospetto di un disrafismo spinale può essere indicata in un paziente con lesioni cutanee in regione lombo-sacrale o stipsi associata a disturbi minzionali e deficit agli arti inferiori. È importante notare che gli esami strumentali possono mostrare in oltre il 10-20% dei pazienti enuretici la presenza di significative patologie urologiche.
Gestione e Trattamento dell'Enuresi Notturna nei Bambini Maschi
Il compito del pediatra è quello di avvicinarsi non all’enuresi ma al bambino enuretico, cercando di dissipare i suoi dubbi, le sue perplessità, dando per quanto possibile certezze e facendo comprendere alle famiglie che il bambino va supportato, compreso e aiutato e, soprattutto, non va colpevolizzato e rimproverato. Ancora oggi oltre il 65% dei pazienti enuretici non riceve un inquadramento diagnostico ed un trattamento adeguato a causa di un atteggiamento attendista dei medici e dei genitori, che considerano il sintomo irrilevante e di sicura risoluzione nel tempo.Nella gestione della problematica dell’enuresi, un ruolo fondamentale viene svolto dal pediatra, che ha sostanzialmente tre compiti: definire il processo diagnostico e, nel caso di una EnM, gestire la fase terapeutica; nel caso di una EnNM, dovrà inviare il bambino o la bambina ad un centro di secondo livello; modulare la terapia dell’EnM; e giocare un ruolo motivazionale positivo sia nei confronti del paziente che nei confronti della famiglia.
Il primo passo fondamentale nell’approccio ai bambini con enuresi notturna è quello di non utilizzare atteggiamenti di punizione o di scherno. Dai dati emerge che nel 51,5% dei casi i bambini con enuresi possono subire forme di punizioni da parte dei genitori come rimproveri (60%), lasciare il letto bagnato (18%), deprivazioni del sonno quando i bambini vengono svegliati più volte durante la notte per fare la pipì (7%) o addirittura misure disciplinari (5%). È fondamentale non punire il bambino ma comprenderlo e sostenerlo.

Terapia Comportamentale e Uroterapia (Consigli Utili)
La terapia comportamentale richiede almeno un mese di osservazione, l’ideale è proseguirla per quattro-sei mesi. Questa include una serie di accorgimenti e abitudini che possono fare una grande differenza:
- Idratazione adeguata e distribuita: il fabbisogno idrico giornaliero è di 50 mL/Kg/die. Tale apporto è da distribuire nell’arco dell’intera giornata, preferendo bere almeno 1,5 litri di acqua tra le 8:00 e le 18:00, dando al bambino una bottiglietta da 500 ml da bere a scuola. In questo modo il bambino avrà meno sete di sera e la necessità di giorno di svuotare la vescica, potendo così applicare il punto seguente. Si raccomanda ai genitori di evitare l’assunzione di caffeina (cioccolato, coca cola) e bevande ad alto contenuto di zuccheri o effervescenti.
- Frequenza minzionale regolare: svuotare la vescica ogni 2,5/3 ore per un numero di minzioni giornaliere compreso tra 5-7, cercando di resistere e di guadagnare giorno dopo giorno i minuti necessari per cercare di raggiungere tale traguardo. Questo perché la parete vescicale presenta una grossa componente elastica, capace di rispondere molto bene alle manovre di dilatazione e di garantire pertanto il raggiungimento di una misura di capacità vescicale in linea con quella attesa per l’età, se correttamente allenata. Per insegnare questa abitudine ai bambini, si può proporre loro di fare pipì sempre prima dei pasti. Se la minzione avviene con una frequenza minore di 6 volte al giorno, si ha un ristagno prolungato di urina in vescica e questo favorisce la crescita in alta carica dei batteri normalmente presenti nelle nostre urine. È scorretto anche urinare più di 8 volte al giorno; un’elevata frequenza minzionale è indice di vescica piccola, vescica infiammata, iperattività detrusoriale.
- Dieta serale: a cena non assumere né cibi liquidi (minestre) né cibi ricchi di calcio come latte e tutti i suoi derivati. Questo perché, in vista della notte da affrontare, un cibo liquido facilita un accumulo di liquidi in un momento sbagliato della giornata. È consigliabile ridurre l’assunzione di liquidi, anche il latte, qualche ora prima di andare a dormire; prediligere cibi poco salati, frutta e verdura, evitando formaggi e cibi stagionati.
- Postura e igiene minzionale specifica per i maschi:
- Urinare in piedi: per i maschi è importante urinare in piedi. L’uretra maschile è più lunga di quella femminile e offre maggiore resistenza al deflusso dell’urina; la vescica, quindi, è costretta ad esercitare più forza e pertanto vi è un maggior sforzo da parte del muscolo detrusore. Stando in piedi, il deflusso dell’urina beneficia della forza di gravità e il muscolo detrusore della vescica evita inutili sforzi.
- Sequenza corretta per la minzione: è fondamentale far seguire al bambino una corretta sequenza. Il primo accorgimento è la retrazione del prepuzio prima di iniziare a fare la pipì, per evitare episodi di balanopostite; successivamente è importante “dondolare il pisellino come una campanella” per svuotare completamente l’uretra dalle gocce residue di urina ed infine chiudere il prepuzio per evitare episodi di parafimosi. Dopo la torsione del funicolo spermatico, la parafimosi costituisce la seconda urgenza in campo urologico pediatrico, richiedendo un intervento in Pronto Soccorso.
- Retrazione del prepuzio dopo i 3 anni: per i maschi, dopo i 3 anni di età, è fondamentale retrarre il prepuzio. I più piccoli possono essere aiutati dai genitori, ma dai 5 anni un bambino è certamente capace di retrarre il prepuzio da solo, basta solo spieglielo. Non è corretto lavare il bambino dopo ogni minzione, perché si impoverisce il microbiota naturalmente presente sulla cute genitale, che costituisce una barriera di difesa per le infezioni.
- "Doppia minzione": solitamente per i bambini andare in bagno è solo una perdita di tempo, quindi spesso urinano “di fretta”. Questo può determinare un incompleto svuotamento vescicale e il permanere in vescica di un residuo post-minzionale che facilita la crescita batterica. Se il bambino urina nella posizione corretta, ma non svuota completamente la vescica, è preferibile che svolga attività diverse (lavarsi le mani, lavarsi i denti…) prima di provare nuovamente a fare la pipì.
- Regolarità intestinale: è importante che un bambino evacui regolarmente (tutti i giorni o al massimo a giorni alterni) con feci morbide. La stipsi era presente nel 50% dei casi complessivi di enuresi primaria, indifferentemente dal sesso e dal tipo di enuresi (primaria o secondaria).
- Introduzione graduale delle regole: le misure di “buon comportamento urologico” sono numerose e per fare in modo che un bambino le assimili bene è importante che vengano introdotte gradualmente.
- Calendario delle notti asciutte: al bambino potrà essere affidata la compilazione del “calendario delle notti asciutte”: con dei disegni o adesivi segnalerà ogni mattina le notti asciutte con un sole e le notti bagnate con una nuvola.
Trattamento Farmacologico
Nel caso di persistente difficoltà del bambino a risvegliarsi per urinare nonostante adeguata terapia comportamentale, possono essere d’ausilio trattamenti farmacologici, sempre sotto stretto controllo medico.
- Desmopressina: nei casi di enuresi monosintomatica con volumi urinari notturni elevati o nel caso di capacità vescicale ridotta, il farmaco che si utilizza è un analogo dell’ormone antidiuretico che si chiama desmopressina. Esso è disponibile in formulazione orale o come spray nasale, da assumere prima di andare a dormire. Nel caso di assunzione di tale farmaco andrà drasticamente ristretto l’apporto di liquidi serale per evitare l’“intossicazione da acqua” (che si manifesta con vomito, confusione mentale, cefalea). Il “First line treatment” per l’enuresi monosintomatica è la desmopressina 120-240 mcg.
- Ossibutinina / Tolterodina HCl / Propiverina HCl / Trospium HCl: nei casi di enuresi non monosintomatica, con una condizione di vescica “iperattiva”, il farmaco che viene prescritto è l’ossibutinina, un farmaco che aumenta la capacità della vescica di accogliere urine e riduce le contrazioni involontarie che determinano l’emissione di urine. La terapia medica per l’iperattività vescicale (OAB) comincia con tolterodina HCl o propiverina HCl (1 mg die o BD e 0.8 mg/kg BD rispettivamente) e in casi al di sopra dei 12 anni, il Trospium HCl.
- Terapie combinate: le combinazioni sono indicate nei casi con resistenza.
In entrambi i casi, le terapie non vanno sospese bruscamente (salvo diversa indicazione del medico) e l’obiettivo al quale tendono è il raggiungimento di otto settimane consecutive di assenza di perdite involontarie di urine.
Allarmi Notturni e Psicoterapia
Nel caso di persistente difficoltà del bambino a risvegliarsi per urinare nonostante adeguata terapia comportamentale, possono essere d’ausilio gli allarmi notturni. Il trattamento evidence-based per l’enuresi notturna (prevalentemente di tipo comportamentale) ad oggi maggiormente efficace, prevede l’impiego di un allarme acustico che, posizionato sugli indumenti intimi del bambino, emette un suono alla perdita delle prime gocce di urina. Si tratta di una tecnica comportamentale che, insieme a una corretta igiene del sonno e a una routine da seguire prima di andare a letto e durante i risvegli causati dall’allarme, permette l’apprendimento di abilità specifiche di controllo urinario.
Per alcuni bambini, un percorso di psicoterapia sembra essere un trattamento efficace per superare l’ansia e lo stress e imparare a gestire in modo più efficace questa delicata fase dello sviluppo delle autonomie di base. Diviene strumento utile per lo psicoterapeuta nel corso della prima fase di assessment, l’analisi funzionale del comportamento non appropriato del bambino. Per analisi funzionale s’intende una metodologia utilizzata dal terapeuta per individuare le relazioni di causa ed effetto tra le variabili ambientali che influenzano il verificarsi del comportamento problematico. In questi casi lo scopo del percorso di psicoterapia riguarda la riduzione del comportamento disfunzionale attraverso la promozione di un comportamento adeguato e adattivo. Il percorso di terapia così strutturato permette di comprendere in che fase del processo di apprendimento del controllo della minzione risiede la difficoltà. Anche i genitori possono essere di supporto al percorso terapeutico, ad esempio instaurando un clima sereno di dialogo condividendo eventualmente anche la propria esperienza al riguardo, evitando di rimproverare, punire o deridere il bambino soprattutto in presenza di parenti o amici oppure affrontando il problema senza perdere la calma, ma partecipando insieme al bambino alla terapia. Il trattamento cognitivo-comportamentale rappresenta la psicoterapia che ad oggi ha mostrato maggiore efficacia. Prevede sessioni di lavoro sia con il bambino, sia con i genitori e previene la cronicizzazione del disturbo.
Trattamenti Specifici per Condizioni Comorbili
- Infezioni delle Vie Urinarie (IVU): l’integrazione di vitamina C, sotto forma di acido ascorbico, comporta l’acidificazione delle urine rendendo l’ambiente inospitale per i batteri. In uno studio è emerso che l’assunzione giornaliera di 100 mg di acido ascorbico per tre mesi ha giocato un ruolo importante nella riduzione degli episodi di infezioni urinarie nelle donne in gravidanza. Il Cranberry, o Mirtillo Rosso Americano, è un frutto unico per l’elevato contenuto di proantocianidine (PACs) che, raggiunto il tratto urinario, si interpongono tra l’epitelio e il microrganismo (in particolare l’Escherichia Coli, che è l’agente eziologico più spesso responsabile delle Infezioni delle Vie Urinarie), ostacolandone la colonizzazione. Uno studio condotto su 84 bambine (3-14 anni) ha dimostrato che l’assunzione giornaliera di succo concentrato di Cranberry per 6 mesi può prevenire in modo significativo le infezioni delle vie urinarie nel bambino.
- Minzione disfunzionale (DV): in caso di minzione disfunzionale, sono indicati 2 cicli di biofeedback.
- Vescica neurogena (VN) e Difetti del Tubo Neurale (DTN): queste sono condizioni devastanti sia per i pazienti che per i loro familiari, con costi elevati e con forte impatto economico sui sistemi sanitari e con morbilità variabile, certamente non limitata al sistema nervoso o all’apparato urinario. In larga parte di questi pazienti il ciclo minzione-defecazione è totalmente e severamente compromesso. Gli scopi principali della cura sono: salvaguardia della funzione renale, salvaguardia della funzione intestinale, salvaguardia delle alte vie urinarie e regolare svuotamento vescicale e intestinale con riduzione della pressione endovescicale e della replezione del colon e del retto. Le moderne metodologie multidisciplinari e i centri multispecialistici hanno migliorato i risultati a lungo termine in caso di DTN e VN. Malgrado ciò, il 40% dei pazienti affetti tende a sviluppare gradi moderati di insufficienza renale nell’età giovane-adulta. Il trattamento endoscopico dell’incontinenza con “bulking agents” iniettati a livello trans-uretrale è stato il secondo in linea di scelta dei pazienti e dei loro familiari. Pazienti di sesso maschile hanno ricevuto 2-3 iniezioni in specifiche posizioni. Altri casi hanno beneficiato di iniezioni di tossina botulinica A (BoNTA). È difficile accettare da parte di alcuni pazienti e dei loro genitori il fatto che, in casi di VN, le elevate Pressioni endovescicali (Pdet) possono essere causa di danno renale cronico permanente e di insufficienza renale terminale, sia ove associata a reflusso vescico-ureterale che in casi senza tale associazione. Il vissuto dei pazienti e dei familiari varia, così come l’aderenza a metodi e regimi diagnostico-terapeutici, a seconda del gruppo etnico e di aspetti culturali.
Un esempio di approccio multidisciplinare è il servizio integrato di ambulatorio di Urologia Pediatrica per la Continenza, per la cura della transizione da età pediatrica all’età adolescenziale e giovane-adulta, urodinamica pediatrica, neurologia, gastroenterologia ed endocrinologia, fisioterapia e riabilitazione del pavimento pelvico, che si prende cura di tutti gli aspetti della continenza urinaria pediatrica, costipazione e disfunzione del pavimento pelvico, neurogena e non.
tags: #giovani #maschietti #che #pisciano #liberamente