La Fecondazione In Vitro (FIVET) rappresenta oggi un cardine fondamentale nel campo della medicina riproduttiva, offrendo speranza e soluzioni a innumerevoli coppie che affrontano sfide legate alla fertilità. È un metodo che permette la fecondazione degli ovuli con spermatozoi fuori del corpo della donna, un processo complesso e finemente orchestrato. Data la natura intrinsecamente unica di ogni individuo, è imperativo che ogni trattamento sia personalizzato. Il proposito ultimo è determinare l’origine della sterilità nella coppia e, conseguentemente, disegnare il trattamento più adeguato alle specifiche esigenze dei pazienti. Prima di intraprendere questo percorso, si realizza un’esplorazione approfondita che include l'analisi del collo uterino, dell’endometrio e delle tube di Falloppio, oltre alla valutazione della regolarità dei cicli mestruali della donna. Lo scopo di questa fase preliminare è determinare che la FIVET sia effettivamente il procedimento corretto per trattare la problematica di sterilità e che la coppia si trovi fisica e psicologicamente pronta per iniziarlo. Nel caso contrario, verrà consigliato ai pazienti il trattamento più appropriato, che potrebbe prevedere approcci diversi o complementari.

Il Ciclo Mestruale e la Sua Rilevanza Fondamentale nella FIVET
Il ciclo mestruale svolge un ruolo fondamentale non solo nella fertilità naturale, ma anche nell'intero trattamento di Fecondazione in Vitro (FIVET). Capire come funziona il ciclo e come può essere influenzato dalla stimolazione ormonale è essenziale per il successo della preparazione e del corso del trattamento. Un ciclo mestruale regolare dura circa 28 giorni, sebbene possano esserci variazioni considerate normali di tre giorni per parte. Questo ciclo si articola in diverse fasi ben distinte, ognuna con funzioni specifiche che culminano nella possibilità di una gravidanza.
La fase follicolare, che rappresenta l'inizio del ciclo, inizia il primo giorno delle mestruazioni e si protrae fino all’ovulazione. Durante questa fase cruciale, i follicoli all'interno delle ovaie, ciascuno contenente un ovocita immaturo, maturano progressivamente sotto l’influenza di un ormone chiave, l'FSH (ormone follicolo-stimolante). L'obiettivo della fase follicolare è selezionare e far crescere un follicolo dominante, o in alcuni casi più di uno, che sarà pronto per il rilascio.
Per ovulazione, che si verifica all’incirca il quattordicesimo giorno del ciclo in un ciclo tipico di 28 giorni, si intende il momento in cui l’ovulo maturo viene rilasciato dall’ovaio. Una volta rilasciato, l'ovulo inizia il suo viaggio attraverso la tuba di Falloppio, dirigendosi verso l’utero, dove può incontrare lo spermatozoo e avvenire la fecondazione. L’ovulazione è seguita da una fase altrettanto importante, la fase luteale, che dura fino all’inizio del successivo sanguinamento mestruale. Durante questo periodo, il rivestimento uterino si prepara meticolosamente ad accogliere un eventuale ovulo fecondato, un processo reso possibile dall'aumento dei livelli di progesterone e di estrogeni. Questi ormoni sono cruciali per rendere l'utero un ambiente ospitale per l'annidamento dell'embrione. Infine, la mestruazione è la fase finale del ciclo, quando il rivestimento uterino viene espulso insieme all’ovulo non fecondato, e l’intero ciclo ricomincia, segnando l'inizio di un nuovo potenziale opportunità.
È quindi più che evidente che il ciclo mestruale ha un effetto profondo sulla fertilità della donna. La sua regolarità e il suo andamento influenzano in modo fondamentale la capacità di concepire. In questo contesto, la preparazione al trattamento di fecondazione in vitro prevede diverse fasi che di solito sono sincronizzate con il ciclo mestruale della donna, proprio per ottimizzare le condizioni di partenza. Tuttavia, esistono situazioni eccezionali, come ad esempio nel caso di un trattamento oncologico urgente, in cui è necessario procedere con i cosiddetti avvii casuali o accidentali. In questi scenari, l’avvio della stimolazione avviene indipendentemente dal ciclo mestruale della donna, per non ritardare interventi vitali.
La Fecondazione in Vitro Convenzionale: Procedure e Aspetti Cruciali
Il procedimento completo della Fecondazione in Vitro (FIVET) ha una durata che varia, a seconda dei casi specifici della paziente, generalmente da 8 a 12 giorni circa. Il trattamento FIVET inizia tipicamente con la stimolazione ormonale, che di solito prende il via il secondo giorno delle mestruazioni e si estende per un periodo di 10-12 giorni. Questo processo può essere descritto, in parole povere, come l’applicazione regolare di stimolanti il cui scopo primario è far maturare un numero ottimale di ovuli all'interno delle ovaie. Presso alcuni centri, come Repromeda, si utilizzano principalmente preparati come il Gonal F per la stimolazione ormonale, il quale viene applicato sotto forma di penna, rappresentando un preparato ricombinante di alta qualità prodotto in laboratorio.
Questa stimolazione è considerata fondamentale per l’esito futuro del trattamento. Durante la fase di stimolazione, le pazienti vengono monitorate regolarmente con esami ecografici per assicurarsi che il processo proceda come previsto e che i follicoli si sviluppino in maniera adeguata. Raggiungere il maggior numero di ovociti è indubbiamente importante, ma lo è ancora di più garantirne la qualità. Per questo motivo, si segue con frequenza la loro evoluzione con controlli ecografici e ormonali, permettendo di calibrare al meglio la dose ormonale più adeguata per ottimizzare la loro qualità e maturazione.
Quando i follicoli, contenenti gli ovociti, hanno raggiunto le dimensioni desiderate e gli ovociti stessi sono maturi, si procede al prelievo ovocitario. Questo avviene attraverso un'ecografia vaginale, eseguita sotto un’anestesia locale o una leggera sedazione, rendendo l'intero processo assolutamente indolore per la paziente. Dopo il prelievo, gli ovociti vengono fecondati in laboratorio. Il risultato della fecondazione, che segna il primo giorno di vita embrionaria, viene osservato dopo circa 18 ore. Inizia poi il processo di sviluppo degli embrioni in incubatrice, dove un mezzo di coltura specifico fornisce tutto il necessario per una crescita corretta e ottimale. È importante tener presente, tuttavia, che non tutti gli ovociti verranno fecondati e non tutti daranno origine a embrioni validi. Accade spesso che crescano embrioni di buona e cattiva qualità, e altri ancora possono bloccarsi e smettere di crescere, un fenomeno naturale nello sviluppo embrionale.
Come funziona e quando si fa il transfer degli embrioni
Una volta che gli embrioni hanno raggiunto la fase di blastocisto, si procede con il trasferimento dell’embrione. Questo rappresenta un momento cruciale del trattamento. Il trasferimento avviene mediante ecografie addominali, durante le quali si deposita direttamente nell’utero materno il mezzo di coltura che contiene l’embrione selezionato. Gli embrioni che non sono stati trasferiti e si desidera conservarli, dopo la loro vitrificazione, vengono posti in custodia; dopo la loro identificazione, si depositano in una posizione esclusiva nei contenitori criogenici dei laboratori, garantendo la loro conservazione per futuri utilizzi.
Dopo 13/14 giorni dall’inizio della somministrazione del progesterone, si programma un prelievo del sangue per confermare o meno la gravidanza. In questa fase, i livelli dell'ormone beta-hCG, che viene prodotto dall’embrione e passa nel sangue della madre, determineranno se l'embrione si è annidato con successo nell’utero. In caso di risultato negativo, i medici che hanno partecipato al trattamento analizzeranno attentamente le cause per studiare come proseguire il percorso. Viceversa, dopo un test di gravidanza positivo, verrà effettuata un’ecografia dopo circa due settimane per confermare la presenza e la vitalità della gravidanza.
La FIVET è un procedimento estremamente versatile. Gli ovuli utilizzati possono provenire dalla stessa paziente o, qualora necessario, da una donatrice di ovuli. Allo stesso modo, il seme può provenire dal partner o da un donatore di seme. Questa flessibilità tecnica ha reso possibile gravidanze a donne single od omosessuali, attraverso procedure come la ROPA (Reception of Oocytes from Partner). La Fecondazione in Vitro si attesta come il trattamento più frequente in medicina riproduttiva, grazie alla sua efficacia e adattabilità. Generalmente, il giorno successivo all’estrazione degli ovuli o al trasferimento, la donna può riprendere la propria vita normale, anche se si raccomanda riposo relativo. Tuttavia, tra gli svantaggi, è importante ricordare che esiste un rischio, sebbene basso, di complicazioni legate alla procedura.
Le Tecniche Complementari: ICSI e Criotrasferimento
Nel percorso della procreazione medicalmente assistita, alcune tecniche complementari sono state sviluppate per aumentare le probabilità di successo e per affrontare sfide specifiche. Tra queste, l'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI) e il criotrasferimento degli embrioni rivestono un'importanza particolare.
L’ICSI è stata una vera rivoluzione nelle tecniche di riproduzione assistita, in quanto risolve la maggior parte dei problemi di sterilità maschile. Questa tecnica viene impiegata per la fecondazione quando il seme presenta una bassa quantità di spermatozoi, una morfologia alterata, una mobilità ridotta o quando il seme è incapace di fecondare attraverso una FIVET convenzionale. La selezione dello spermatozoo per l'ICSI si basa sulle sue caratteristiche morfologiche e, in certi casi, può avvalersi dell'uso di metodi complementari avanzati come MACS (Magnetic Activated Cell Sorting), IMSI (Intracytoplasmic Morphologically Selected Sperm Injection) e PICSI (Physiological ICSI). Questi metodi permettono di selezionare gli spermatozoi con le migliori caratteristiche funzionali e morfologiche, migliorando le probabilità di successo. Ad esempio, una paziente si chiedeva se fosse possibile passare al ciclo spontaneo senza ormoni pur avendo il marito con spermatozoi molto gravi e scarsi, il che necessita comunque dell'ICSI. Questa situazione evidenzia come la tecnica ICSI sia spesso indispensabile indipendentemente dal protocollo di stimolazione ovarica scelto.
Per quanto riguarda il trasferimento degli embrioni, di solito, quelli risultanti dal processo di fecondazione in vitro vengono trasferiti nello stesso ciclo di stimolazione, dopo il loro sviluppo. Tuttavia, in alcune pazienti può essere indicato congelare gli embrioni e rimandare il loro trasferimento a un ciclo successivo, in un processo noto come criotrasferimento. Questa strategia viene adottata specialmente quando l’endometrio ha bisogno di tempo per riprendersi dalla stimolazione ormonale del ciclo di recupero ovocitario, o per ottimizzare la sua ricettività. Il ciclo sostituito o “artificiale” per il criotrasferimento consiste nel realizzare il trasferimento una volta ottimizzata la ricettività endometriale con la somministrazione di estrogeni e progesterone. Questo approccio è particolarmente indicato nelle pazienti anovulatorie, con cicli irregolari o senza funzione ovarica. In certi casi, può essere appropriato anche in alcuni pazienti normoovulatori.
Un vantaggio significativo del criotrasferimento in un ciclo successivo, non gravato dalla stimolazione ormonale, è la maggiore percentuale di successo del trattamento. Ciò è attribuibile alla migliore disponibilità della mucosa uterina a ricevere l’embrione, ma soprattutto alla possibilità di utilizzare il test genetico preimpianto degli embrioni (PGT), che permette di selezionare embrioni geneticamente sani prima dell'impianto, aumentando così le probabilità di una gravidanza a termine. La possibilità di crioconservare gli embrioni offre flessibilità e aumenta le opportunità di gravidanza accumulata nel tempo, senza dover ripetere l'intera procedura di stimolazione ogni volta.
La FIVET su Ciclo Spontaneo: Un Approccio Minimale e Le Sue Specificità
Accanto alla Fecondazione in Vitro (FIVET) convenzionale, che prevede una stimolazione ormonale intensiva per ottenere più ovociti, esiste un approccio alternativo, la FIVET su ciclo spontaneo, talvolta denominata FIV in ciclo naturale. Questa forma di fecondazione in vitro si basa sull'ottenimento di un unico ovocita di grande qualità, perseguendo una filosofia di trattamento più vicina alla fisiologia naturale della donna.
La FIVET su ciclo spontaneo è un trattamento più semplice che si realizza, così come indica il nome, durante il ciclo spontaneo della paziente, senza alcuna terapia ormonale esogena. Per la sua attuazione, è necessario fare dei controlli ecografici e ormonali molto precisi per programmare il prelievo ovocitario subito prima che cominci l’ovulazione naturale. In un ciclo spontaneo "puro", non viene assunto nessun farmaco durante il processo di ovulazione. Si faranno solo dei controlli ecografici e ormonali per seguire attentamente lo sviluppo follicolare fino all'ovulazione, e il prelievo ovocitario viene programmato nel momento in cui ci si rende conto che l'ovulazione sta per iniziare, spesso monitorando il diametro dell'endometrio, il diametro del follicolo o l'eventuale valore di E2.
Esiste anche una variante, il ciclo spontaneo modificato. In questo caso, lo sviluppo follicolare avviene naturalmente con tutti i suoi vantaggi, ma viene introdotto un farmaco a basso dosaggio alla fine del processo per evitare l'ovulazione spontanea prematura. In questo modo, si è in grado di controllare il momento dell'ovulazione, ottenendo dei risultati migliori in termini di recupero ovocitario programmato.

La FIVET su ciclo spontaneo è considerata una sorta di eccezione e viene consigliata in specifici contesti clinici. Ad esempio, può essere un'opzione per pazienti con età superiore ai 40 anni, o per quelle donne che non hanno risposto adeguatamente alla stimolazione ormonale convenzionale. Allo stesso modo, è un'alternativa per pazienti con una bassa riserva ovarica che non desiderano ricorrere alla donazione di ovociti. Alcuni specialisti raccomandano questo approccio anche quando, nonostante la stimolazione, si sviluppa solo un ovulo, perché così si evitano gli effetti collaterali di una stimolazione e i risultati possono essere equivalenti o persino migliori. In generale, se una paziente non produce mai più di un ovulo, tentare un ciclo spontaneo "fa senso", mentre se ne produce di più, è meglio optare per una stimolazione.
Tuttavia, questo approccio comporta anche dei rischi e delle considerazioni importanti. Il rischio di ovulare spontaneamente prima del prelievo ovocitario è altissimo, e vi è anche una probabilità non trascurabile di non trovare l'ovocita al momento del prelievo stesso. È normale, infatti, che non ogni follicolo contenga un ovulo; questo fenomeno è talvolta chiamato "follicolo cistico degeneratico". Inoltre, sebbene il prelievo possa essere fatto senza anestesia in alcuni casi, in altri si richiede comunque una leggera sedazione che espone a dei rischi. Questi fattori portano a una probabilità di gravidanza generalmente ridotta rispetto ai cicli stimolati. Un esperto, rispondendo a una paziente che pensava fosse un "colpaccio" da tentare ogni mese, ha sconsigliato tale approccio proprio a causa di questi rischi e dell'esposizione all'anestesia. Sebbene le possibilità di gravidanza possano essere simili se si realizza il transfer embrionale, il numero di ovociti ottenuti con la stimolazione ormonale classica è maggiore, il che influisce sulle probabilità cumulative.
Un'ulteriore considerazione importante è l'utilizzo di ICSI in combinazione con il ciclo spontaneo. Come evidenziato da una paziente, anche in assenza di stimolazione ormonale, se il marito ha spermatozoi molto gravi e scarsi, l'ICSI rimane una necessità imprescindibile per la fecondazione, indipendentemente dal protocollo di stimolazione scelto per l'ovocita.
Varianti della Stimolazione Ovarica: Dalla Convenzionale alla "Soft FIV"
La stimolazione ovarica, cuore pulsante di molti trattamenti di Fecondazione in Vitro (FIVET), è un processo attentamente studiato e personalizzato per favorire la crescita e la maturazione di un numero ottimale di ovociti. L'obiettivo primario è duplice: raggiungere il maggior numero di ovociti possibile e, ancora più cruciale, garantirne la qualità. La risposta alla stimolazione e il controllo della terapia sono fondamentali per la buona riuscita del ciclo di terapia. I farmaci necessari in questa fase del programma vengono selezionati in base alle specifiche condizioni della coppia e alle esigenze del ciclo, un approccio che mira a favorire la risposta ovarica per incrementare le possibilità di gravidanza.
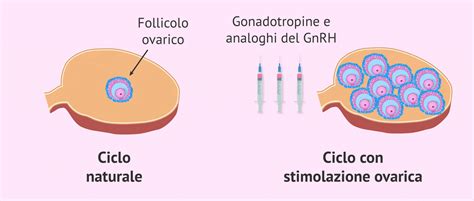
Esistono diverse categorie di farmaci utilizzati nella stimolazione ovarica, ognuna con un meccanismo d'azione specifico e indicazioni precise:
- Analoghi del GnRH (Gonadotropin-Releasing Hormone): Questi possono essere utilizzati in formulazioni “deposito” per le pazienti in cui è attesa una normale risposta ovarica, oppure in formulazioni “giornaliere”. Vengono in genere impiegati nelle procedure che prevedono la soppressione dell’ipofisi prima di iniziare la stimolazione, al fine di prevenire un’ovulazione prematura.
- Antagonisti del GnRH: Questi farmaci possono essere proposti alle pazienti che presentano una previsione di risposta ridotta o, al contrario, eccessiva alla terapia di somministrazione. Vengono spesso associati a un estroprogestinico per la sincronizzazione del ciclo e, generalmente, rendono più breve il periodo di induzione della multiovulazione, offrendo un controllo più agile sulla tempistica del ciclo.
- Gonadotropine (FSH ed LH): L’introduzione delle gonadotropine, come l'ormone follicolo-stimolante (FSH) e l'ormone luteinizzante (LH), ha rappresentato una vera rivoluzione nelle possibilità terapeutiche. Sono fondamentali sia nell’induzione dell'ovulazione nelle pazienti anovulatorie, sia come terapia per la stimolazione della multiovulazione nelle procedure di procreazione assistita. Tra i vantaggi resi possibili dalle nuove molecole ricombinanti, si annoverano una maggiore omogeneità dei farmaci, una maggior efficacia clinica e la possibilità di ricorrere a dosi inferiori di farmaco per gravidanza ottenuta. Ciò riflette anche un basilare principio di precauzione che ha orientato gli specialisti verso questa categoria di molecole, privilegiando l'efficacia con il minor dosaggio possibile. I dosaggi giornalieri di gonadotropine possono variare ampiamente, da 75-100 UI in pazienti giovani con eccellente riserva ovarica, sottopeso e con tratto policistico, fino a un massimo di 450 UI/die. Questo limite non viene in genere superato, anche in pazienti con riserva ovarica compromessa, perché ritenuto inefficace oltre tale soglia. Il monitoraggio ecografico e ormonale costante ha lo scopo di definire con precisione la risposta ovarica e, contemporaneamente, di ridurre per quanto possibile la quantità di gonadotropine somministrate e il rischio di iperstimolazione ovarica.
Accanto alla stimolazione convenzionale, sono state sviluppate varianti per minimizzare l'impatto sul corpo della donna. La SOFT FIV (una FIVET leggera) rappresenta un’alternativa alla stimolazione ovarica convenzionale. L’obiettivo di questo approccio è quello di limitare il numero di ovuli da ottenere con un dosaggio di medicinali inferiore per la paziente, senza compromettere le possibilità di gravidanza cumulativa. La SOFT-FIV richiede una quantità inferiore di farmaci rispetto alla stimolazione classica, e non tutti sono iniettabili, rendendo il trattamento meno invasivo e più tollerabile. In questo caso, si sceglie un ciclo di fecondazione in vitro con una stimolazione minima, in cui viene somministrata una quantità inferiore di farmaci stimolanti rispetto al solito. Questo approccio è particolarmente indicato per pazienti che desiderano evitare i disagi e i rischi associati a una stimolazione più intensiva, pur mantenendo buone prospettive di successo.
Rischi, Complicazioni e Attento Monitoraggio nel Percorso FIVET
Nonostante l'enorme progresso e i successi della Fecondazione in Vitro (FIVET), è fondamentale essere consapevoli dei potenziali rischi, delle complicazioni e dell'importanza di un monitoraggio scrupoloso durante l'intero percorso terapeutico. L'informazione completa e trasparente su questi aspetti è cruciale per la preparazione fisica e psicologica della paziente.
Uno dei rischi più gravi, sebbene la sua incidenza sia descritta come rara anche in donne non sottoposte a terapie di procreazione assistita, è la Sindrome da Iperstimolazione Ovarica (OHSS). Questa condizione è una conseguenza della risposta eccessiva delle ovaie alla stimolazione ormonale e comporta un discreto aumento volumetrico delle ovaie stesse. Questa espansione può portare alla produzione di liquido all’interno dell’addome e alla comparsa di sintomi soggettivi, a volte importanti, come dolore addominale, senso di peso, difficoltà alla respirazione e una diminuzione della diuresi. La severità dei sintomi può variare da lieve a grave, richiedendo in alcuni casi un intervento medico. Il monitoraggio ecografico e ormonale costante durante la stimolazione è progettato proprio per prevenire o gestire tempestivamente l'OHSS, riducendo per quanto possibile la quantità di gonadotropine somministrate quando si osservano segni di una risposta eccessiva.
Un'altra potenziale complicazione è la mancanza di risposta alla stimolazione. È possibile che la terapia di induzione non induca la crescita di un numero adeguato di follicoli o che il monitoraggio condotto sui livelli ormonali faccia ritenere di non poter prelevare ovociti maturi. In questi scenari, il ciclo di stimolazione potrebbe essere annullato o modificato. Le "pesanti cure" ormonali, sebbene efficaci per la produzione di ovociti, possono talvolta creare problemi di salute a livello gastroenterologico, come diarrea, che possono debilitare la paziente. Una paziente ha sollevato la questione di come la terapia ormonale influenzasse il malfunzionamento dell'intestino, notando che i sintomi (diarrea) peggioravano nel corso della somministrazione di progesterone e miglioravano una volta sospese le cure. Questo suggerisce che gli ormoni possono influenzare il funzionamento intestinale e sottolinea l'importanza di discutere e gestire tali effetti collaterali con il proprio medico.
La stimolazione ormonale può anche influenzare la durata e l’intensità dei cicli mestruali successivi al trattamento. Questi possono essere più lunghi o più brevi del solito, oppure il sanguinamento mestruale può essere più forte o più debole rispetto a quanto la paziente sia abituata. Dopo il trasferimento dell’embrione, se la gravidanza non si verifica, le mestruazioni iniziano solitamente da 10 a 14 giorni dopo. Tuttavia, è possibile che si verifichi un leggero sanguinamento prima dell’inizio della mestruazione vera e propria. Non c’è da preoccuparsi eccessivamente, poiché si tratta di una normale reazione del corpo ai cambiamenti ormonali. È importante notare, tuttavia, che questo leggero sanguinamento può anche essere un segno del successo dell’annidamento dell’embrione, pertanto è consigliabile non attribuirgli grande importanza diagnostica immediata e attendere l'esito del test di gravidanza.
Nel contesto del ciclo spontaneo, sebbene si evitino molti dei rischi legati alla stimolazione, altri fattori di rischio emergono. È noto che il rischio di ovulazione spontanea prima del prelievo ovocitario è altissimo, e vi è anche il rischio di non trovare l'ovocita al momento del prelievo. Inoltre, anche per il prelievo ovocitario nel ciclo spontaneo, si può essere sottoposti ad anestesia, che espone a dei rischi intrinseci. Questi elementi sottolineano la necessità di una valutazione attenta e personalizzata per ogni paziente, bilanciando i benefici e i rischi di ciascun approccio.
Tassi di Successo, Personalizzazione e Persistenza nel Percorso FIVET
Il percorso della Fecondazione in Vitro (FIVET) è caratterizzato da un'attenzione profonda alla personalizzazione del trattamento, poiché ogni coppia e ogni individuo presentano un profilo unico di fertilità. Presso centri specializzati, come l’Instituto Bernabeu, lo studio della fertilità viene eseguito personalmente per poter individualizzare il trattamento e ottenere così un ottimo risultato. È importante comprendere che la statistica generale mostra dati globali e non applicabili a casi specifici, per cui è fondamentale tener presente la necessità di personalizzare il pronostico e le aspettative per ogni paziente.
L'esperienza clinica ha dimostrato l'esistenza di un rapporto diretto tra il numero di ovociti recuperati e la probabilità di successo, intesa come numero di bambini nati. Questo rapporto si mantiene significativo anche senza considerare le gravidanze ottenute tramite crioconservazione, e contribuisce a ridurre l’effetto negativo dell’età sulla fertilità. Centri come l'Humanitas Fertility Center hanno riscontrato che circa il 30% delle coppie ottiene una gravidanza alla conclusione di un ciclo di trattamento. Tuttavia, è essenziale considerare che, per le tecniche di assistenza riproduttiva, viene sempre considerato un ciclo di trattamenti e non il singolo tentativo isolato. Questa prospettiva è realistica se si pensa che, anche dopo un mese di rapporti liberi, una coppia giovane e fertile non ha più del 20% di probabilità di concepire. Con le tecniche di assistenza riproduttiva, si supera un ostacolo al concepimento, senza però poter modificare in modo sostanziale il potenziale di fertilità intrinseco della coppia. Di conseguenza, un eventuale insuccesso della metodica è valutabile solo dopo aver completato almeno 4 tentativi che siano giunti al trasferimento embrionario.
Qualora, dopo il primo tentativo, non si verifichi una gravidanza, è prassi valutare attentamente le varie fasi della procedura e decidere eventuali modificazioni della terapia e/o del tipo di procedura per i tentativi successivi. Questo approccio proattivo e di apprendimento continuo è cruciale per ottimizzare le possibilità di successo. Nel caso di ripetuti insuccessi, come dopo 7 ICSI fallite, un professionista ha suggerito che potrebbe esistere una problematica genetica degli ovuli, e in tali situazioni, se si ripete un'ICSI, potrebbe essere necessario fare una diagnosi preimpianto al livello del globulo polare, per indagare la costituzione genetica degli ovociti stessi.
Come funziona e quando si fa il transfer degli embrioni
La Fecondazione in Vitro è un procedimento estremamente versatile, che può adattarsi a diverse situazioni. Gli ovuli utilizzati possono provenire dalla stessa paziente o da una donatrice di ovuli, offrendo soluzioni in caso di scarsa qualità o assenza di ovociti propri. Allo stesso modo, il seme può provenire dal partner o da un donatore di seme, affrontando i casi di sterilità maschile grave o assenza di partner maschile. La tecnica ha inoltre reso possibile gravidanze a donne single od omosessuali, attraverso approcci come la ROPA (Reception of Oocytes from Partner), ampliando le possibilità di formare una famiglia. Questa versatilità e l'approccio personalizzato, uniti alla perseveranza attraverso più tentativi, sono fattori chiave che contribuiscono al successo complessivo dei trattamenti di Fecondazione in Vitro.