In Italia, la decisione di intraprendere un percorso di Procreazione Medicalmente Assistita (PMA) rappresenta un momento cruciale e spesso delicato per molte coppie. Gennaio, in particolare, è un mese decisivo per numerose donne che, dopo oltre un anno di tentativi di concepimento naturale falliti, iniziano a considerare seriamente la riproduzione assistita. È anche un periodo chiave per le donne over 37, per le quali il tempo gioca un ruolo determinante nel successo del trattamento. Il dilemma principale che si pone è se affidarsi al Servizio Sanitario Nazionale (SSN) in Italia o scegliere un trattamento in una clinica privata, anche all’estero, per esempio in Spagna. Le differenze tra i due sistemi sono evidenti e possono influire direttamente sulle possibilità di successo, rendendo fondamentale una comprensione approfondita di ogni aspetto coinvolto.
L’obiettivo di questa analisi è aiutare a capire le vere differenze tra l’accesso alla PMA tramite la sanità pubblica italiana e il percorso in una clinica privata, prendendo in considerazione tutti gli elementi chiave che influenzano questa importante scelta.
I Criteri di Accesso: Un Confine Ben Definito
L'accesso ai trattamenti di PMA in Italia e nelle cliniche private, soprattutto quelle estere, presenta significative differenze, spesso determinanti per molte coppie.
PMA tramite SSN in Italia: Restrizioni della Legge 40/2004
In Italia, la Procreazione Medicalmente Assistita (PMA) è regolata dalla stringente Legge 40/2004, che impone criteri specifici per l'accesso ai trattamenti. Tali criteri limitano l'accesso solo a coppie eterosessuali, conviventi o sposate. È fondamentale che entrambi i partner siano vivi, maggiorenni e in età fertile. Inoltre, è obbligatorio dimostrare una infertilità medica documentata. Le donne, in genere, devono avere meno di 43-46 anni, con il limite preciso che può variare in base alla regione di residenza.
Queste regolamentazioni comportano un'esclusione per diverse categorie di pazienti. Non possono accedere alla PMA tramite il sistema pubblico le donne single e le coppie omosessuali. Anche le vedove che hanno congelato gameti del partner deceduto si trovano spesso impossibilitate a proseguire il percorso in Italia. La Legge 40/2004 è stata oggetto di diverse modifiche nel tempo, che hanno rimosso il divieto di produzione di più embrioni, così come l’obbligo di contemporaneo impianto di tutti gli embrioni prodotti. Inoltre, per le coppie fertili portatrici di malattie genetiche trasmissibili è stato rimosso il divieto di diagnosi preimpianto e, infine, è stato eliminato il divieto di fecondazione eterologa, cioè con donazione di gameti, al cui utilizzo in Italia ha dato il via libera la sentenza della Corte Costituzionale del 9 aprile 2014. Nonostante questi cambiamenti, il quadro normativo italiano rimane più restrittivo rispetto ad altri Paesi.
La Dott.ssa Marta Zermini risponde chiaramente che, in Italia, la Legge 40/2004 permette l’accesso alla PMA solo alle coppie eterosessuali, sposate o conviventi, e in età fertile. Purtroppo, le donne single non possono accedere al trattamento nel sistema pubblico né in molte strutture private italiane. Allo stesso modo, le coppie omosessuali non possono accedere alla PMA attraverso il SSN, e nonostante alcuni cambiamenti giuridici, l’accesso resta limitato. Inoltre, il SSN impone che entrambi i partner siano residenti in Italia e iscritti al servizio sanitario nazionale. Se un partner vive all’estero, si potrebbero incontrare ostacoli burocratici significativi.
L'Approccio Inclusivo delle Cliniche Private e all'Estero (Spagna come esempio)
Le cliniche private, in particolare quelle all’estero come Vida Fertility in Spagna, adottano un approccio molto più inclusivo e flessibile rispetto al sistema pubblico italiano. Presso Vida Fertility, l’accesso è consentito a donne single o in coppia, anche omosessuale, a coppie eterosessuali sposate o conviventi, e a pazienti con pregressa sterilizzazione (ad esempio, legatura delle tube). Anche donne con figli precedenti e quelle con più di 43 anni possono accedere, valutate caso per caso. Non ci sono liste d’attesa, e vengono offerte soluzioni avanzate come la selezione spermatica o il monitoraggio embrionale con time-lapse.
Come sottolineato dalla Dott.ssa Zermiani, la legge spagnola sulla Riproduzione assistita è molto più inclusiva: cliniche come Vida Fertility accolgono donne single, coppie lesbiche e tutte le persone che desiderano diventare genitori, indipendentemente dallo stato civile o dall'orientamento sessuale. Questo è uno dei motivi per cui sempre più coppie italiane scelgono la Spagna per iniziare il loro percorso genitoriale. Nelle cliniche private, inoltre, non si pongono barriere di residenza, accettando coppie internazionali con percorsi flessibili e supporto logistico per chi vive fuori dalla Spagna. In generale, in molti centri di PMA privati non esiste un limite di età per le donne, a condizione che la paziente abbia un ciclo mestruale e follicoli antrali sufficienti. Esiste tuttavia un limite massimo di 45 anni per la prescrizione di ormoni per la stimolazione e i pazienti che richiedono la donazione di ovociti dovrebbero essere al di sotto dei 50 anni, come indicato dalle linee guida nazionali.
Liste d'Attesa e Fattore Tempo: L'Orologio Biologico
Il tempo è un fattore critico nel percorso della procreazione medicalmente assistita, specialmente per le donne, dove l'età gioca un ruolo fondamentale nelle probabilità di successo.
I Lunghi Tempi del Servizio Sanitario Nazionale
Le liste d’attesa del sistema pubblico italiano rappresentano uno dei principali ostacoli per le coppie che desiderano accedere alla PMA. I tempi possono variare da mesi a, in alcuni casi, oltre un anno di attesa, a seconda della Regione, del centro e della domanda. Questa dilazione comporta il rischio significativo di superare il limite d’età previsto per l'accesso al trattamento mentre si è in attesa, un aspetto particolarmente problematico per le donne che si avvicinano o hanno già superato i 37 anni. Oltre ai tempi iniziali, anche i tempi tra un ciclo e l’altro possono essere più lunghi nel sistema pubblico, rallentando ulteriormente il percorso. Alcune pazienti iniziano il percorso diagnostico ma non arrivano mai al trattamento effettivo. La Dott.ssa Marta Zermini ribadisce che se si supera il limite d’età previsto dal proprio centro mentre si è in lista, si potrebbe perdere il diritto al trattamento, anche dopo mesi (o anni) di attesa. Questo rende il tempo un fattore che gioca contro le pazienti nel sistema pubblico.
Immediatezza e Personalizzazione nel Privato
Nelle cliniche private, come Vida Fertility, l'approccio è radicalmente diverso in termini di tempistiche. Iniziare il percorso è immediato. Dopo la prima consulenza, gli esami di fertilità e il protocollo personalizzato vengono organizzati nel giro di pochi giorni. Questo significa che le pazienti possono iniziare il loro percorso già dal prossimo ciclo mestruale, con tutta la documentazione pronta, senza lunghe attese.
La Dott.ssa Zermini sottolinea che per le donne con più di 37 anni, il tempo è un fattore critico. In questi casi, investire in un trattamento personalizzato e tempestivo fa spesso la differenza tra riuscire o non riuscire a diventare madre. La rapidità e la personalizzazione offerte dal settore privato sono quindi un valore aggiunto significativo, permettendo di agire con prontezza di fronte all'avanzare dell'età riproduttiva.
Trattamenti Disponibili e Tecnologie All'Avanguardia
La gamma di trattamenti e le tecnologie utilizzate sono altri elementi che distinguono in modo sostanziale l'offerta pubblica da quella privata nella PMA.
Offerta Limitata nel SSN Italiano
Il Servizio Sanitario Nazionale in Italia offre una serie di trattamenti di PMA, ma con alcune limitazioni. Sono coperti l'Inseminazione Intrauterina (IUI), la FIVET e l'ICSI, ma queste ultime sono spesso limitate a 3 cicli in molte regioni. La donazione di ovociti è prevista solo in casi gravi e selezionati, risultando nella pratica molto limitata e disponibile solo in alcune Regioni, con tempi di attesa che possono superare i 2 anni. La Diagnosi Genetica Preimpianto (PGT) è offerta solo se esiste un rischio genetico documentato e in pochi centri pubblici, non essendo generalmente disponibile per migliorare l'impianto o ridurre il rischio di aborto. La Dott.ssa Marta Zermini conferma che il PGT per migliorare l’impianto o ridurre il rischio di aborto non è generalmente offerto dal SSN.
In termini di infrastrutture, la tecnologia dei laboratori pubblici può essere più limitata: mancano spesso strumenti come Embryoscope, time-lapse, hatching assistito, che invece sono comuni nelle cliniche private. Inoltre, come specificato dalla Dott.ssa Zermini, se la risposta ovarica di una donna è troppo bassa, nel sistema pubblico il trattamento può essere sospeso o non offerto.
Ampia Gamma di Soluzioni e Innovazione Tecnologica nelle Cliniche Private
Le cliniche private, al contrario, offrono una gamma molto più ampia di soluzioni personalizzate e si avvalgono di tecnologie all'avanguardia. Presso Vida Fertility, ad esempio, quando una paziente ha una riserva ovarica bassa o ha avuto aborti ricorrenti, il trattamento può essere adattato con soluzioni personalizzate che spesso non sono accessibili nel pubblico. La donazione di ovociti in Spagna è ampiamente praticata e regolamentata, con database di donatrici ampie e tempi di attesa quasi nulli. Presso Vida Fertility, l'accesso a questo trattamento è immediato e garantisce una compatibilità fenotipica ottimale, con donatrici selezionate con rigidi criteri medici e psicologici. In clinica privata, ogni tentativo è valutato su misura, e in Vida Fertility si studiano sempre strategie personalizzate per aumentare le possibilità di successo.
Inoltre, il PGT-A è parte integrante del trattamento in casi selezionati, specialmente in pazienti con aborti ricorrenti o fallimenti d’impianto, come confermato dalla Dott.ssa Zermini. Le cliniche private lavorano con tecnologie avanzate che permettono di migliorare la selezione embrionaria e personalizzare ogni trattamento, includendo strumenti come Embryoscope, time-lapse e hatching assistito. Il CFA-Italia, Centro Fecondazione Assistita, nato nel 1985, è il più grande centro di procreazione medicalmente assistita in Italia e uno dei più famosi in Europa, offrendo procedure con tecniche di fecondazione eterologa dal 2013 ed essendo un grande centro per la donazione di ovociti e liquido seminale nel sud Italia. Il CFA collabora con banche spagnole di donatrici di ovociti e una banca danese di spermatozoi, a cui i pazienti stessi si rivolgono per richiedere gameti donati compatibili con la coppia.

FIVET e ICSI: Differenze, Indicazioni e Tassi di Successo
La fecondazione in vitro (FIVET) è una tecnica di riproduzione assistita altamente complessa, che consiste nel prelevare gli ovuli dalle ovaie della donna tramite una procedura nota come pick-up follicolare. Una volta ottenuti, gli ovuli vengono fecondati in laboratorio con lo sperma del partner o di un donatore. Dopo la fecondazione, lo sviluppo degli embrioni viene osservato in laboratorio e, infine, gli embrioni vengono trasferiti nell’utero della donna. Esistono due tipi di FIVET: la FIVET convenzionale, dove ovuli e spermatozoi vengono posti nella stessa piastra di coltura per fecondarsi naturalmente, e l'ICSI (Iniezione Intracitoplasmatica di Spermatozoi), in cui un singolo spermatozoo viene inserito direttamente nell’ovulo mediante microiniezione.
La FIVET è indicata in casi di infertilità maschile (oligozoospermia, astenozoospermia, teratozoospermia, criptozoospermia, oligoastenoteratozoospermia) e femminile (fattore tubarico, endometriosi, bassa riserva ovarica, età avanzata, precedenti fallimenti con l'inseminazione artificiale). Per la FIVET, la donna deve avere la capacità di ovulazione, non presentare anomalie uterine che impediscano l'impianto e avere una riserva ovarica adeguata. Per l'uomo, la qualità dello sperma determina se si opta per la FIVET convenzionale o l'ICSI.
Il processo di FIVET include diverse fasi: stimolazione ovarica controllata con farmaci ormonali per circa 10 giorni, puntura ovarica o follicolare per prelevare gli ovuli maturi, raccolta e preparazione dello sperma, fecondazione in laboratorio (FIVET o ICSI), coltura degli embrioni, preparazione endometriale, trasferimento degli embrioni nell'utero (in Italia è consentito il trasferimento di massimo 3 embrioni), congelamento degli embrioni non trasferiti e, infine, il test di gravidanza dopo circa 14 giorni.
I tassi di successo della FIVET dipendono fortemente dall’età della donna:
- Meno di 35 anni: circa 40%
- Tra 35 e 37 anni: 27-36%
- Tra 38 e 40 anni: 20-26%
- Oltre 40 anni: 10-13%
Tuttavia, il vero successo si misura con la nascita di un bambino sano, non solo con il raggiungimento della gravidanza.I vantaggi della FIVET includono elevati tassi di successo, la possibilità di utilizzare ovuli e spermatozoi di donatori e l'adattabilità a donne in età avanzata o con bassa riserva ovarica. Gli svantaggi riguardano l'invasività (richiede un intervento chirurgico per il prelievo degli ovuli) e il costo più elevato rispetto ad altre tecniche.
La differenza tra FIVET e ICSI è una decisione che si prende in laboratorio dopo il pick-up. La FIVET riproduce più fedelmente il processo naturale e consente l'ingresso dello spermatozoo senza microtraumi, lasciando che la natura selezioni lo spermatozoo fecondante. È efficace quando il campione seminale presenta parametri adeguati (almeno 15 milioni/ml con motilità almeno del 30% sul seme di partenza, e una motilità superiore al 90% dopo trattamento). L’ESHRE e la HFEA invitano a non usare routinariamente la ICSI, ma a riservarla ai casi di fattore maschile grave e di precedenti fallimenti di fertilizzazione in FIVET.
La ICSI è l'unica tecnica possibile quando il danno seminale è grave o gli spermatozoi devono essere recuperati direttamente dal testicolo. Assicura che, anche in presenza di problemi di penetrazione dello spermatozoo nella parete ovocitaria, la fecondazione avvenga tramite microiniezione. È anche l'unica tecnica che feconda gli ovociti se si utilizzano ovociti decongelati. La ICSI ha rivoluzionato il mondo della procreazione assistita, permettendo la fecondazione con liquidi seminali molto danneggiati, e può raggiungere tassi di fecondazione anche superiori al 70-80 per cento. Tuttavia, un’elevata percentuale di fecondazione non corrisponde necessariamente a una maggiore probabilità di gravidanza clinica.
TECNICHE DI FECONDAZIONE IN VITRO - FIVET E ICSI
La Fecondazione Eterologa: Accessibilità e Donazione di Gameti
In Italia, la fecondazione eterologa, ovvero l'utilizzo di sperma o ovociti donati, è consentita alle coppie eterosessuali dopo che la Corte Costituzionale ha pronunciato incostituzionali alcuni articoli della Legge 40 nel 2013. Tuttavia, la donazione di gameti deve essere anonima secondo la legge italiana. I centri pubblici, nella Regione Campania e in generale in Italia, spesso non offrono PMA eterologa a causa dei costi più alti delle procedure rispetto alle tecniche omologhe e delle difficoltà nel reperire donatori. Il problema principale è che la legge italiana non ammette nessun rimborso spese per le donne che donano gli ovociti, pertanto poche accettano di sottoporsi a cicli di stimolazione ormonale e all'intervento per prelevarli.
In Spagna, invece, la legge sulla donazione di ovuli stabilisce che la donazione è anonima e regolamentata per legge. Sebbene la donazione sia un atto compiuto senza motivi di lucro, sono previsti rimborsi per i giorni persi e i disagi collegati alle cure, che variano tra 600 e 1000 euro. Questo, unito a una diversa cultura della donazione, rende le donatrici molto più numerose. Pertanto, chi necessita di sottoporsi alla fecondazione eterologa deve valutare bene se rivolgersi a un centro estero, tenendo conto che alcune banche di ovociti, per andare incontro alle coppie italiane, hanno iniziato ad aprire succursali nel nostro Paese o inviano gli ovociti crioconservati a Centri Italiani.
La Crioconservazione di Gameti ed Embrioni: Un'Opportunità per il Futuro
La crioconservazione di ovociti e spermatozoi, e di embrioni, è una pratica fondamentale nella PMA che offre flessibilità e maggiori possibilità di successo. In un ciclo di fecondazione assistita vengono prelevati dalla donna, dopo la stimolazione ovarica, un certo numero di ovociti. In caso di fallimento delle tecniche “a fresco” (in cui si utilizzano ovociti o embrioni non congelati), esiste la possibilità di crioconservare parte di questi per tentare successive fecondazioni. Non tutti i centri in Italia, tuttavia, la effettuano. Secondo il 10° report sull'attività svolta dal Registro nazionale della PMA nel 2014, i centri italiani in cui non è stato effettuato alcun tipo di congelamento, né di ovociti né di embrioni, sono stati 19 (10,9% del totale), in diminuzione rispetto ai 30 centri del 2013. La maggior parte (73,7%) adotta entrambe le tecniche, ed è meglio verificare che il centro prescelto sia tra questi.
La Legge 40 del 2004, nella sua formulazione originaria, aveva proibito la crioconservazione degli embrioni, ma modifiche successive hanno permesso questa pratica. Oggi, gli embrioni non possono essere soppressi, ma la crioconservazione è consentita. L'unica eccezione alla crioconservazione era l’impossibilità per gravi motivi di salute della donna di eseguire un trasferimento in utero, ma ora è pratica comune. I gameti, invece, possono essere crioconservati.
Sempre più si sta diffondendo il Social Freezing, ovvero il congelamento di ovociti per motivi personali o di salute. Il CFA ha offerto dal 2007 la possibilità di ricorrere a questa tecnica. La donna che, per vari motivi di salute o scelta, desidera rimandare un figlio fino a più tardi nella vita, può sottoporsi a una stimolazione per produrre diversi ovociti, che vengono poi vetrificati e crioconservati fino a quando la paziente non decide di essere pronta ad avere un bambino. Il processo di congelamento chiamato vetrificazione è altamente efficiente, con un successo di scongelamento che può raggiungere il 95%, ma naturalmente l’efficienza dipende dall’età della paziente. Più giovane è la paziente, più facile è la vetrificazione con conseguente successo della fecondazione assistita. Il congelamento sociale è ottimale per le pazienti che hanno intorno ai 30 anni o anche più giovani.
Aspetti Economici: Costi Diretti e Valore Indiretto
La componente economica è un fattore significativo nella scelta del percorso di PMA, con nette differenze tra il sistema pubblico e le cliniche private.
I Costi Contenuti del SSN
Nel Servizio Sanitario Nazionale in Italia, il trattamento di PMA ha un costo quasi zero per il paziente, salvo i ticket sanitari. I medicinali sono spesso parzialmente coperti. Questa accessibilità economica è, per molte coppie, un vantaggio decisivo. Tuttavia, come già evidenziato, a fronte di questi costi contenuti, si presentano tempi lunghi e un accesso limitato, che possono incidere sulle possibilità di successo, soprattutto in relazione all'età della donna.
Per le prestazioni di PMA con donazione di gameti, quasi tutte le Regioni hanno recepito la tariffa convenzionale definita dalla Conferenza Stato Regioni e Provincie Autonome di Trento e Bolzano. Ad esempio, per la fecondazione con seme da donatore con inseminazione intrauterina il costo è di 1.500 € (compresi 500 € per i farmaci); per la fecondazione con seme da donatore in vitro è di 3.500 € (compresi 500 € per i farmaci); e per la fecondazione con ovociti da donatrice è di 4.000 € (compresi 500 € per i farmaci). Questi costi, seppur più elevati rispetto ai trattamenti omologhi nel SSN, rimangono generalmente inferiori rispetto al privato non convenzionato.
L'Investimento nelle Cliniche Private: Trasparenza e Servizi Aggiuntivi
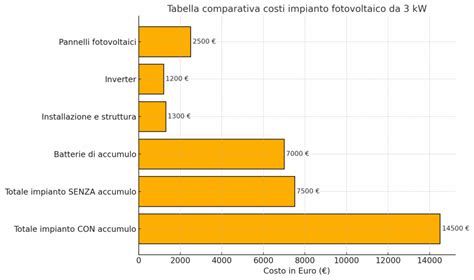
In una clinica privata, il costo varia a seconda del tipo di trattamento e degli esami di fertilità necessari. Sebbene la struttura privata comporti un costo, il valore del tempo, la rapidità e la personalizzazione fanno la differenza, spesso giustificando l'investimento. In Italia, se eseguita privatamente, le tariffe per la fecondazione in vitro (FIVET) vanno in genere dai 3mila ai 5mila euro sia per la fecondazione omologa che per quella eterologa.
È importante notare che i farmaci per la stimolazione ovarica non sono solitamente inclusi nel costo base, poiché variano molto a seconda del dosaggio e del protocollo. I farmaci per la stimolazione costano solitamente tra i 1.000 e i 1.200 euro, e quelli per la preparazione dell'endometrio circa 300 euro. È fondamentale informarsi fin dall'inizio del costo stimato e verificare quali servizi sono inclusi. Alcune cliniche private offrono programmi di garanzia personalizzati che includono diversi tentativi o cicli cumulativi e forniscono sempre informazioni chiare sulle possibilità e sulle alternative disponibili, un aspetto che può mitigare la paura di non rimanere incinta al primo tentativo. Tecniche complementari come la diagnosi genetica preimpianto (PGD) o la coltura a lungo termine hanno un costo aggiuntivo. Pertanto, è molto importante esaminare attentamente le spese che sono o non sono incluse nel prezzo indicato dallo specialista.
Supporto Emotivo e Qualità dell'Esperienza del Paziente
Il percorso della PMA è intensamente emotivo e la qualità del supporto e dell'esperienza complessiva del paziente possono influenzare significativamente il benessere della coppia e l'esito del trattamento.
Il Percorso Standardizzato nel Sistema Pubblico
Nel Servizio Sanitario Nazionale, il percorso della PMA è spesso impersonale e standardizzato. Le pazienti possono riscontrare cambi frequenti di medico o di équipe, il che può rendere difficile costruire un rapporto di fiducia e continuità con i professionisti. L'assistenza psicologica, pur essendo di fondamentale importanza in un percorso così delicato, non è sempre disponibile o adeguatamente integrata nel sistema pubblico. Come ha osservato il professor Carlo Flamigni, ginecologo che ha tracciato la storia della medicina riproduttiva in Italia, questo è un ambito in cui i pazienti hanno bisogno di lunghe conversazioni, perché è un luogo dove impera la delusione, fatto di tecniche poco generose. Nella sanità pubblica i tempi sono spesso stretti e il contatto personale è limitato, influenzando la qualità del protocollo medico.
L'Approccio Umano e Continuativo nel Privato
Nelle cliniche private, come Vida Fertility, l'esperienza del paziente è al centro dell'attenzione. Viene messo a disposizione un team dedicato che accompagna la coppia in ogni fase del percorso. Il trattamento è sempre seguito dalla stessa dottoressa, dalla prima visita fino alla conferma della gravidanza, garantendo continuità e un rapporto di fiducia. Questo avviene "senza fretta, senza 'numero di visita'". Il supporto psicologico e il coordinamento medico costante sono elementi distintivi. Inoltre, in cliniche che accolgono pazienti internazionali, come Vida Fertility, la comunicazione avviene nella lingua madre del paziente, un fattore fondamentale per affrontare il percorso con serenità.
La Dott.ssa Zermini afferma che la fiducia e la continuità sono fondamentali per affrontare un percorso di fertilità con serenità e successo. La differenza principale rispetto al pubblico è il tempo e la dedizione: in una clinica privata ci si prende il tempo di ascoltare, spiegare e accompagnare. Ogni visita è un momento per costruire fiducia, risolvere dubbi e affrontare insieme questo percorso con il supporto che merita, non trattando numeri, ma persone che si affidano alla clinica per realizzare il loro sogno più importante: diventare genitori. Questo approccio umano e individuale è un grande vantaggio per le coppie che si sentono spesso stressate e ansiose.
TECNICHE DI FECONDAZIONE IN VITRO - FIVET E ICSI
Quando Optare per una Clinica Privata: Scenari Specifici
La scelta tra SSN e clinica privata dipende da vari fattori, ma ci sono situazioni specifiche in cui l'opzione privata diventa particolarmente vantaggiosa o addirittura necessaria.
Necessità di Flessibilità e Urgenza
Le lunghe liste d'attesa e i rigidi criteri di accesso del SSN italiano spingono molte coppie a considerare l'opzione privata quando il tempo è un fattore critico. Se si desidera congelare i propri ovuli per motivi personali, idealmente prima dei 37 anni, le cliniche private offrono la possibilità di procedere immediatamente, sfruttando la maggiore efficacia della vetrificazione in età più giovane. Similmente, se si vuole evitare lunghi tempi d’attesa per iniziare un trattamento di FIVET, che nel pubblico possono variare da 6 mesi a oltre 1 anno, la clinica privata permette di iniziare il percorso già dal prossimo ciclo mestruale. Questo è fondamentale per le donne che si avvicinano ai limiti di età (43-46 anni nel pubblico), dove ogni mese di attesa può ridurre le probabilità di successo.
Casi Complessi e Percorsi Personalizzati
Le cliniche private sono spesso la scelta preferenziale per chi ha affrontato cicli falliti nel sistema pubblico o presenta condizioni mediche che richiedono un approccio più personalizzato e tecnologie avanzate non sempre disponibili nel SSN. Questo include donne con bassa riserva ovarica, per le quali il sistema pubblico potrebbe sospendere o non offrire il trattamento. Presso cliniche specializzate come Vida Fertility, si analizza ogni caso con attenzione e si propongono protocolli specifici per donne con riserva ovarica ridotta.
Inoltre, per le donne single o le coppie omosessuali, che incontrano barriere significative nell'accesso alla PMA tramite il SSN in Italia, le cliniche private, in particolare all'estero, offrono un percorso senza ostacoli. Anche per i casi di aborti ricorrenti, che non sono sempre considerati infertilità secondo la definizione ufficiale del SSN, rendendo difficile l'accesso al trattamento, le cliniche private specializzate in casi complessi offrono protocolli personalizzati, analisi immunologiche e genetiche, e un approccio multidisciplinare per aumentare le chance di successo. Infine, chi desidera un percorso umano e professionale, con una struttura moderna e tecnologie all'avanguardia, troverà nel settore privato un team multidisciplinare composto da ginecologi, infermieri, embriologi, psicologi, specialisti in immunologia riproduttiva, nutrizione e genetica, tutti con una vasta esperienza nel campo della fertilità.
L'Importanza di Scegliere Bene: Orientarsi nel Panorama della PMA
La scelta del centro specialistico è un passo cruciale e richiede un'attenta valutazione di diversi fattori, al di là del semplice confronto tra pubblico e privato.
Il Ruolo del Registro Nazionale PMA e l'Influenza dell'Età
Un buon punto di riferimento per orientarsi è il Registro Nazionale della Procreazione Medicalmente Assistita presso l’Istituto Superiore di Sanità. Sul portale, per ogni centro di fecondazione assistita autorizzato, è disponibile una scheda che raccoglie diverse informazioni: dalla tipologia della struttura al livello, alle tecniche applicate, alle problematiche alla base delle diagnosi di infertilità, al numero di cicli effettuati in un anno. Il numero di cicli, in particolare, è un elemento cui prestare attenzione quando si deve operare una scelta, come suggerisce Paolo Emanuele Levi-Setti, Direttore dell'Humanitas Fertility Center di Rozzano.
È essenziale considerare che i tassi di successo della PMA variano notevolmente in base all’età della donna. Secondo i dati 2018 del Registro nazionale PMA, con le tecniche più complesse (FIVET e ICSI), la percentuale di gravidanze ottenute per ciclo iniziato è del 16-20 per cento. Ma ci sono forti differenze: si passa dal 22-25 per cento al di sotto dei 34 anni a un drastico 5 per cento sopra i 43. Con l’aumentare dell’età, il rapporto tra gravidanze ottenute e cicli iniziati subisce una progressiva flessione, mentre il rischio che la gravidanza ottenuta non esiti in un parto aumenta. Un centro pubblico, rispetto a uno privato, è più economico o totalmente gratuito, ma ha tempi di attesa più lunghi. Questo è un fattore di cui tener conto specialmente se la donna ha già compiuto 34 anni, poiché a quest'età le probabilità di concepire iniziano a diminuire di anno in anno, anche ricorrendo alla fecondazione assistita.
Consigli per la Scelta del Centro: Oltre i Numeri
Per scegliere un centro, il professor Carlo Flamigni avvisava di stare alla larga da «chi non fa che propagandare il proprio centro. È una medicina commerciale che tende a sfruttare la sofferenza». Sottolineava inoltre di non sottovalutare l’importanza di un buon laboratorio e di buoni biologi, che lavorano dietro le quinte ma fanno la differenza in termini di riuscita. Raccomandava di consultare il parere del medico di fiducia e delle associazioni di pazienti, e di usare internet «purché si mantenga sempre il senso critico e si comprenda chi sta dietro alle informazioni lette».
Operare un confronto tra i centri non è semplice perché i dati sono facilmente manovrabili, ad esempio considerando solamente i cicli eseguiti in giovani donne per dare una falsa impressione di migliori risultati. Anche affidarsi al passaparola non è una buona strategia perché sono troppi i fattori in gioco che possono determinare un particolare esito. La vicinanza a casa è sicuramente un aspetto da non trascurare perché può semplificare molto la vita e consente di ridurre i giorni di lavoro persi. Il medico di famiglia o il ginecologo possono dare indicazioni preziose alla coppia.
Considerazioni Aggiuntive: Residenza, Patologie Infettive e Impatto di Eventi Esterni
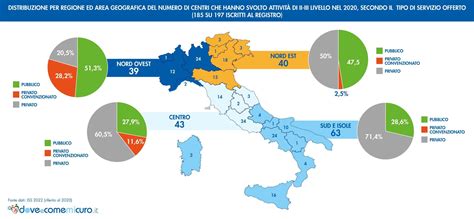
In Italia, il numero dei centri di fecondazione assistita è in continuo aumento: oggi se ne contano più di 260 tra pubblici, privati e privati convenzionati, con una concentrazione maggiore soprattutto nel Nord-Ovest. Tuttavia, l’esistenza sul territorio di differenze significative si deve al fatto che, nonostante tutte le prestazioni di PMA siano state inserite nei LEA (Livelli Essenziali di Assistenza) con il DPCM del 12 gennaio 2017, la loro applicazione dipende ancora oggi dall’organizzazione sanitaria regionale. Nel 2020, il 26% dei cicli iniziati con tecniche a fresco e il 37,7% dei cicli che utilizzano gameti donati è stato effettuato su pazienti che non risiedono nella regione di appartenenza del centro, evidenziando la disomogeneità dell'offerta.
È legale per un’italiana fare un trattamento di PMA in Spagna, ed è possibile fare i controlli dall’Italia e viaggiare solo per il trattamento chiave.Altro elemento importante è il tipo di tecniche diagnostiche offerte e l’esperienza acquisita dal team di una struttura riguardo a una patologia specifica, che si può cogliere osservando la concentrazione di coppie con particolari problemi di infertilità in quel determinato centro.
Chi sia affetto da HIV (sieropositività), HBV (epatite B) o HCV (epatite C) è in grado di trasmettere il virus ai propri figli, pertanto in caso di ricorso alle tecniche della PMA è necessario tener conto di questa importante criticità al fine di preservare la salute dei potenziali nascituri. La prima fase è naturalmente di tipo valutativo. La coppia viene seguita dai medici del Centro di riferimento (tra cui esperti infettivologi) che, dopo accurata anamnesi, stabiliranno se e come procedere per ottenere un concepimento e una gravidanza che non pregiudichino la salute del feto. Se il portatore del virus è il partner maschile, si procede a un trattamento per abbattere la carica virale del seme. Se è la donna ad essere portatrice, si dovrà prestare particolare attenzione a tutto il processo che precede e segue la gravidanza fino al parto (che si esegue con il taglio cesareo), perché il rischio di contagio è sempre presente fino alla nascita del bambino. Le tecniche di PMA sono spesso utilizzate anche da coppie fertili in cui uno dei partner sia sieropositivo per evitare di contagiare, oltre all’embrione, anche il compagno/a durante il rapporto sessuale.
Eventi esterni, come la pandemia di Covid-19, hanno dimostrato quanto il sistema sanitario possa essere influenzato. L’Italia è stato il primo paese Europeo a dover fronteggiare la diffusione dell’infezione Covid-19 a partire da fine gennaio 2020. Con un Decreto del Governo emanato il 9 marzo 2020, tutte le procedure mediche non ritenute urgenti, per non gravare sul Sistema Sanitario Nazionale, sono state sospese o procrastinate: tra queste anche i trattamenti di PMA (solo la preservazione della fertilità nei pazienti oncologici con tecniche di crioconservazione di gameti e tessuto gonadico sono proseguite in quanto non differibili). Sebbene verso giugno 2020 l’attività dei centri di PMA sia gradualmente ripresa, durante tutto l’arco dell’anno in alcune regioni l’attività è stata frequentemente sospesa soprattutto nelle strutture pubbliche. Nei diversi contesti assistenziali però la ripresa dell'attività è avvenuta in maniera diversa.
Infine, è importante prendersi cura della propria salute: l’infertilità dipende in ugual misura dall’uomo e dalla donna. Non fumare e non usare sostanze stupefacenti o anabolizzanti, e prestare attenzione alle sostanze inquinanti come pesticidi, altri agenti chimici, radiazioni e campi elettromagnetici, può contribuire a preservare la fertilità.
tags: #fivet #fecondazione #assistita #privata #meglio #della