L'ecografia è una tecnica di imaging non invasiva che riveste un ruolo cruciale nel monitoraggio dello sviluppo fetale durante la gravidanza. Uno degli aspetti che ha generato grande interesse e discussioni, soprattutto online, riguarda l'osservazione del tubercolo genitale fetale tramite ecografia per la precoce determinazione del sesso del nascituro. Sebbene questa pratica sia soggetta a interpretazioni e limiti ben definiti, è fondamentale comprendere la sua natura embrionale, i meccanismi della differenziazione sessuale e la reale affidabilità degli strumenti diagnostici. Questo articolo si propone di esplorare in dettaglio il tubercolo genitale, le sue caratteristiche ecografiche, le tempistiche di visualizzazione e le implicazioni diagnostiche, distinguendo nettamente questo concetto dalla, seppur rara ma importante, tubercolosi genitale, una patologia infettiva completamente differente che può anch'essa essere oggetto di indagine ecografica.
Il Tubercolo Genitale: Origine e Sviluppo Embrionale
Con tubercolo genitale si intende la struttura primordiale che porterà alla formazione del pene o della clitoride. È una protuberanza embrionale presente in entrambi i sessi nelle prime fasi dello sviluppo. Fino alla sesta-ottava settimana di gestazione, l'embrione non ha le caratteristiche sessuali maschili o femminili, tanto che l'Associazione Italiana per l'Educazione Demografica (AIED) riporta come tutti gli embrioni all'inizio siano “femmine”. Durante questo periodo precoce della gravidanza, tra la sesta e la nona settimana, non è ancora possibile distinguere chiaramente i caratteri sessuali.
La differenziazione sessuale genitale si ha per effetto di una serie di eventi, durante i quali l'embrione sessualmente indistinto acquisisce le caratteristiche maschili o femminili non solo nei genitali esterni, ma anche nelle gonadi e nel tratto genitale. Nelle femmine, il tubercolo genitale è sempre situato appena sotto l'attaccatura della coda, mentre nei maschi è sempre situato immediatamente dietro il cordone ombelicale. Questa differenziazione, guidata dai cromosomi sessuali e dall'azione degli ormoni, inizia a manifestarsi intorno alla nona settimana di gestazione, diventando più evidente nelle settimane successive.
La mascolinizzazione dei genitali esterni avviene in risposta al diidrotestosterone che provoca la crescita e l'allungamento del tubercolo genitale, portando alla formazione del pene. Nelle femmine, infatti, l'assenza del testosterone porta il tubercolo genitale ad allargarsi per formare la clitoride. L'attenzione verso la differenziazione sessuale è importante anche perché i genitali esterni, sia maschili che femminili, sono fondamentali non solo per la riproduzione, ma anche per la continenza urinaria e la funzione renale.
La Nub Theory e la Predizione del Sesso Fetale tramite Ecografia
La curiosità di conoscere il prima possibile se il proprio bambino sarà un maschio o una femmina è una prerogativa della maggior parte dei genitori, desiderosi di anticipare una vita futura in rosa o in celeste, con tutte le conseguenze del caso, non ultimo la scelta del nome. Questa legittima curiosità ha portato alla diffusione di diverse teorie e metodi, tra cui la "Nub Theory". La Nub Theory, o teoria del tubercolo genitale, è quella teoria per cui si può conoscere il sesso del nascituro già dalla prima ecografia eseguita tra la sesta e la quattordicesima settimana di gravidanza.
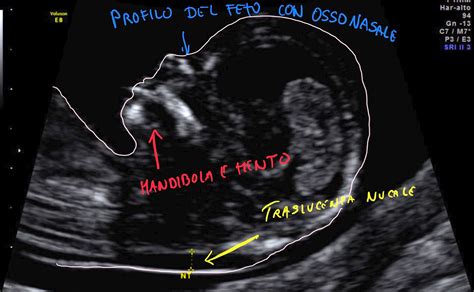
Questa teoria è basata sull'osservazione che i tubercoli genitali delle femmine tendono a essere più piccoli e a puntare verso il basso, o ad essere paralleli alla colonna vertebrale, mentre quelli dei maschi tendono a essere più grandi e a puntare verso l'alto. La grande differenza, nel tubercolo genitale nei maschi e nelle femmine, risiede nell'angolo che questo realizza con l'asse del corpo fetale. Nel dettaglio, il principio funziona così: se il tubercolo crea un angolo superiore ai 30 gradi, si tratta di un maschio; se l'angolo è inferiore ai 10 gradi, è femmina. Esiste una "fascia grigia" fra 10-30 gradi in cui non si riesce a predire il sesso con accuratezza.
Per visualizzare correttamente questa piccola sporgenza e valutarne l'angolazione, è necessario che l’ecografia mostri il bambino di profilo e che la colonna vertebrale sia ben visibile. L’attendibilità della Nub Theory è attestata intorno al 91.5% ma solo quando la misura della lunghezza del feto (il CRL) è maggiore di 60 mm in un’epoca gestazionale superiore alle dodici settimane. Secondo le statistiche, la Nub Theory è affidabile al 75% dalla 12esima settimana e al 95% dalla 13esima. Tuttavia, è importante sottolineare che questa "nub theory" è attendibile solo se applicata da personale esperto e in una fase gestazionale più avanzata, generalmente dopo l'11a settimana.
Le discussioni online sono numerose e dettagliate. Molte future mamme si confrontano su ciò che il ginecologo ha detto durante la TN, ricordando che "quel coso che sporge in tutti (maschi e femmine) non è un pistolino!" ma è proprio il tubercolo genitale. Se è orizzontale, si trasformerà in "patata", mentre se è inclinato verso l'alto sarà un "vero pisello". Commenti come "I miei lo avevano diritto diritto in mezzo alle gambe… Che sarà???", "Ho visto un puntino bianco…. Non era né verticale né orizzontale… Quindiiiiiiii????", o "Bello in pole position tra le gambe!" riflettono la curiosità e talvolta la confusione generate da queste osservazioni precoci. Alcuni medici, di fronte all'insistenza, potrebbero dire "POTREBBE essere maschietto ma non mi prendo la responsabilità", riconoscendo la difficoltà di una previsione accurata così presto. Anche se in questo studio si precisa che nelle femmine il tubercolo genitale è sempre situato appena sotto l’attaccatura della coda, mentre nei maschi è sempre situato immediatamente dietro il cordone ombelicale, la distinzione angolare rimane il cardine della teoria.
it's a baby girl 🤱by 'Nub Theory' !! Ultrasound
L'Ecografia della Translucenza Nucale (TN): Obiettivi e Limitazioni nella Determinazione del Sesso
L'ecografia dei tubercoli genitali non è un esame di routine eseguito specificamente per la determinazione del sesso. Solitamente viene eseguita nell'ambito di un'ecografia ostetrica standard tra l'11a e la 14a settimana di gravidanza, conosciuta anche come ecografia di translucenza nucale (TN). La translucenza nucale è un’ecografia che viene eseguita tra la 11a e la 13a settimana di gravidanza, più precisamente tra la 11a e la 13a settimana + 6 giorni.
L’obiettivo principale di questo esame è quello di misurare la quantità di liquido che si trova nella parte posteriore del collo del neonato. Un valore alto rappresenta un campanello d’allarme per alcune anomalie cromosomiche come la sindrome di Down o Trisomia 21, la sindrome di Edwards e la sindrome di Patau. La TN è un esame non invasivo, ovvero non comporta rischi per la futura mamma o il bambino. È un’ecografia molto accurata ed importante, che rientra tra gli screening prenatali, poiché si esegue per valutare il rischio di anomalie cromosomiche. È parte integrante del cosiddetto “tri test” o “test combinato”, che comprende anche il dosaggio delle beta-HCG e della PAPP-A (proteina associata alla gravidanza).
Quando è indicata la translucenza nucale? Poiché si tratta di un’indagine diagnostica non invasiva, può essere fatta da tutte le donne in gravidanza, anche se è particolarmente consigliata ad alcune gestanti con caratteristiche specifiche. L’ecografia può essere eseguita tramite un’ecografia addominale o vaginale, a seconda della posizione del feto e delle esigenze mediche.
Sempre più diffusa è l’idea che questo test non invasivo possa indicare il sesso del nascituro, ovvero indicare precocemente se si tratterà di un maschio o una femmina. Nello specifico, durante l’ecografia della translucenza nucale, il medico esamina il feto in via di sviluppo per misurare lo spessore della zona della nuca, ma è possibile anche l’osservazione di altre caratteristiche anatomiche. Tuttavia, l'affidabilità della TN per la determinazione del sesso varia in base a diversi fattori, come l’esperienza dell’ecografista, ma in generale è considerata come un test di screening e quindi non offre una diagnosi definitiva, ma solo una valutazione del rischio. In realtà non esiste alcuna prova scientifica che la translucenza nucale da sola, o la Nub Theory in questa fase precoce, abbia un'accuratezza del 50% nell'identificare il sesso del nascituro: in pratica la stessa che fare testa o croce con una moneta! È importante ricordare che la determinazione del sesso del feto non è uno degli obiettivi di questo esame. Ne consegue che tutte le discussioni rintracciabili online al riguardo non sono affidabili al 100%.
Affidabilità dell'Ecografia per la Determinazione del Sesso Fetale: Tempi e Fattori Influenzanti
Le strutture genitali del feto in via di sviluppo sono ancora in evoluzione e non diventano chiaramente distinguibili fino a una fase più avanzata della gravidanza, generalmente dopo la 16ª settimana. Pertanto, qualsiasi affermazione al riguardo in fasi precoci va considerata speculativa. La conferma definitiva del sesso avviene solitamente con l'ecografia morfologica intorno alla 20a settimana.
L'accuratezza della previsione del sesso basata sull'osservazione dei tubercoli genitali aumenta con l'età gestazionale. Prima dell'11a settimana, la previsione è molto poco affidabile. Anche dopo l'11a settimana, esiste un margine di errore. L'accuratezza dell'ecografia per la determinazione del sesso fetale varia a seconda dell'epoca gestazionale. Prima della 14a settimana, l'affidabilità è inferiore rispetto alle ecografie successive. Dopo la 18a-20a settimana, l'accuratezza può superare il 95%, a condizione che le immagini siano di buona qualità e che l'ecografista abbia esperienza. È fondamentale ribadire che l'ecografia non è infallibile e che in rari casi può verificarsi un'errata identificazione del sesso.
Diversi fattori tecnici possono influenzare la qualità delle immagini ecografiche, rendendo difficile o meno accurata l'osservazione del tubercolo genitale. Questi includono la posizione del feto, la quantità di liquido amniotico e lo spessore dei tessuti materni. Immagini di scarsa qualità possono rendere difficile l'osservazione accurata del tubercolo genitale. In rari casi, la presenza di anomalie nello sviluppo degli organi genitali può rendere difficile o impossibile la determinazione del sesso tramite ecografia.
La preparazione per un'ecografia che prevede l'osservazione dei tubercoli genitali è simile a quella per qualsiasi altra ecografia ostetrica del primo trimestre. Generalmente, si consiglia di bere abbondante acqua (circa 500 ml) un'ora prima dell'esame per riempire la vescica. Una vescica piena facilita la visualizzazione degli organi pelvici, compreso l'utero e il feto. L'ecografia viene eseguita da un medico specializzato, chiamato ecografista. Si sdraierà su un lettino e l'ecografista applicherà un gel trasparente sull'addome. Questo gel aiuta a trasmettere le onde sonore dall'ecografo alla pelle. L'ecografista farà scorrere una sonda sull'addome, esercitando una leggera pressione. Le onde sonore emesse dalla sonda rimbalzano sui tessuti interni e vengono elaborate da un computer per creare un'immagine sullo schermo. L'esame è generalmente indolore, anche se alcune donne possono avvertire un leggero fastidio a causa della pressione della sonda sulla vescica piena. L'ecografista osserverà diverse strutture anatomiche, tra cui il tubercolo genitale, misurandone l'angolazione rispetto alla colonna vertebrale del feto. La durata dell'esame è variabile, ma solitamente non supera i 30 minuti.
L'interpretazione dei risultati dell'ecografia dei tubercoli genitali richiede l'esperienza di un medico specializzato. Come accennato, l'angolazione del tubercolo genitale può suggerire il sesso del bambino, ma è importante ricordare che questa previsione è soggetta a un margine di errore, soprattutto nelle prime settimane di gravidanza. Un'angolazione verso l'alto è più spesso associata al sesso maschile, mentre un'angolazione verso il basso è più spesso associata al sesso femminile. Tuttavia, l'ecografista terrà conto di diversi fattori, tra cui l'età gestazionale, la posizione del feto e la qualità delle immagini, per formulare una stima del sesso più accurata possibile. È fondamentale discutere i risultati dell'ecografia con il proprio medico curante, che saprà fornire un'interpretazione completa e rispondere a eventuali domande.
Altri Metodi per la Determinazione del Sesso Fetale
L'ecografia non è l'unico strumento disponibile per la determinazione del sesso fetale, né il più accurato nelle prime fasi. Esistono altri test che offrono una certezza maggiore, sebbene con diverse implicazioni.
Se la coppia decide di eseguire dei test di diagnosi prenatale (ossia particolari esami che servono a individuare eventuali anomalie del feto), la certezza può arrivare anche nel primo trimestre.
Il Test del DNA fetale o NIPT (Non-Invasive Prenatal Testing) è un esame che viene eseguito prelevando il DNA del futuro bambino dal sangue materno, ovvero con un semplice prelievo ematico, come quello per l’emocromo o la glicemia. Si può fare a partire dalla decima settimana di gestazione, preferibilmente dall’11esima, per avere maggiori concentrazioni in circolo, e serve a valutare la presenza di anomalie cromosomiche, e con elevata affidabilità anche il sesso.
L'Amniocentesi è un esame invasivo che viene eseguito prelevando del liquido amniotico dall’utero e determina il sesso del nascituro in modo inequivocabile. Trattandosi di una procedura invasiva, comporta un rischio, seppur minimo, di complicanze e viene generalmente proposta solo in presenza di indicazioni mediche specifiche per la diagnosi di anomalie cromosomiche o genetiche.
Accanto a questi metodi scientificamente validati, la fantasia dei genitori ha sempre cercato di predire il sesso in epoche gestazionali precoci, o addirittura al concepimento. Dalla notte dei tempi, anche i cinesi, con il loro famoso calendario, avevano provato a dare una risposta sistematica a questa domanda. Questo metodo prevede di incrociare il mese del concepimento con l’età della mamma al concepimento. Statistiche non ufficiali riportano una capacità di azzeccare il sesso prossima al 90%. Tuttavia, tali metodi non hanno alcun fondamento scientifico e rientrano nel campo delle credenze popolari.

La Tubercolosi Genitale Femminile: Un Contesto Clinico Distinto
È fondamentale distinguere tra il "tubercolo genitale" (la struttura embrionale che si sviluppa negli organi genitali esterni) e la "tubercolosi genitale," una patologia infettiva causata dal Mycobacterium tuberculosis che può colpire l'apparato genitale femminile. Sebbene l'ecografia dei tubercoli genitali si concentri principalmente sullo sviluppo fetale, è importante accennare alla possibilità, seppur rara, di tubercolosi genitale, che può colpire sia uomini che donne e può essere diagnosticata tramite ecografia e altri esami specifici.
Nelle donne, la tubercolosi genitale può interessare le tube di Falloppio, l'utero e le ovaie, causando infertilità e dolore pelvico. Negli uomini, può colpire l'epididimo, i testicoli e la prostata, causando dolore, gonfiore e infertilità. La diagnosi precoce e il trattamento antibiotico sono fondamentali per prevenire complicazioni a lungo termine.
Sintomi della Tubercolosi Genitale
I sintomi della tubercolosi genitale possono variare a seconda degli organi coinvolti e della gravità dell'infezione. Alcuni dei sintomi più comuni includono:
- Infertilità: La tubercolosi genitale è una delle cause di infertilità femminile, in quanto può danneggiare le tube di Falloppio, impedendo il trasporto dell'ovulo.
- Dolore pelvico cronico: Il dolore pelvico può essere costante o intermittente e può essere associato a infiammazione degli organi pelvici.
- Irregolarità mestruali: La tubercolosi genitale può causare alterazioni del ciclo mestruale, come amenorrea (assenza di mestruazioni), menorragia (sanguinamento mestruale abbondante) o metrorragia (sanguinamento tra i cicli mestruali).
- Perdite vaginali anomale: Le perdite vaginali possono essere di colore, odore o consistenza insoliti.
- Febbre: La febbre può essere presente, soprattutto nelle fasi acute dell'infezione.
- Perdita di peso: La perdita di peso può essere un sintomo generale di tubercolosi.
Diagnosi della Tubercolosi Genitale
La diagnosi di tubercolosi genitale si basa su una combinazione di fattori, tra cui anamnesi, esame fisico, test di laboratorio ed esami di imaging.
- Anamnesi: Il medico raccoglierà informazioni sulla storia medica del paziente, inclusa l'esposizione alla tubercolosi e la presenza di sintomi come febbre, sudorazioni notturne e perdita di peso.
- Esame fisico: Il medico eseguirà un esame fisico per valutare la presenza di segni di infezione, come gonfiore o dolore agli organi genitali.
- Test di laboratorio: Verranno eseguiti test di laboratorio per rilevare la presenza del Mycobacterium tuberculosis, come l'esame dell'espettorato, il test di Mantoux e il test dell'interferone gamma (IGRA). Gli esami microbiologici sono fondamentali per confermare la diagnosi di tubercolosi. I campioni possono essere prelevati dall'endometrio, dalle tube di Falloppio o da altri tessuti sospetti. Gli esami includono la ricerca del bacillo di Koch (tramite colorazione di Ziehl-Neelsen o esame colturale) e il test PCR (reazione a catena della polimerasi) per identificare il DNA del Mycobacterium tuberculosis.
- Esami di imaging: Oltre all'ecografia, possono essere eseguiti altri esami di imaging, come la radiografia del torace, la tomografia computerizzata (TC) e la risonanza magnetica (RM), per valutare l'estensione dell'infezione. L'ecografia, in questo contesto, può essere utilizzata come strumento diagnostico ausiliario, ma non è sufficiente per confermare la diagnosi. La tubercolosi genitale può manifestarsi con diverse alterazioni ecografiche, come ispessimento delle tube di Falloppio, presenza di liquido nelle tube (idrosalpinge), ascessi ovarici o alterazioni dell'endometrio. L'ecografia transvaginale, che consente una visualizzazione più dettagliata degli organi pelvici, può essere utile nella valutazione della tubercolosi genitale. Può evidenziare alterazioni strutturali a livello dell'utero, delle tube di Falloppio e delle ovaie, suggerendo la presenza dell'infezione. L'ecografia pelvica, sia transaddominale che transvaginale, e l'isterosalpingografia con ultrasuoni (HyCoSy) possono essere utilizzati come strumenti diagnostici ausiliari nella valutazione della tubercolosi genitale. L'HyCoSy, in particolare, consente di valutare la pervietà delle tube di Falloppio, che possono essere ostruite dalla tubercolosi.
- Biopsia: In alcuni casi, può essere necessaria una biopsia degli organi genitali per confermare la diagnosi.
L'endometrite, un'infiammazione dell'endometrio (il rivestimento interno dell'utero), può essere causata da diverse infezioni, tra cui la tubercolosi. La tubercolosi uterina, o genitale, rappresenta una delle forme più frequenti di endometrite, soprattutto dopo un aborto o il parto. L'ecografia può evidenziare un ispessimento dell'endometrio, la presenza di liquido nella cavità uterina o altre alterazioni suggestive di endometrite. Tuttavia, la diagnosi di tubercolosi uterina richiede l'esecuzione di esami microbiologici per identificare il bacillo di Koch.
È fondamentale riconoscere le limitazioni dell'ecografia nella diagnosi di tubercolosi genitale. Le alterazioni ecografiche associate alla tubercolosi non sono specifiche e possono essere riscontrate anche in altre patologie infiammatorie o infettive. Pertanto, l'ecografia non può essere utilizzata come unico strumento diagnostico. La diagnosi definitiva richiede l'esecuzione di esami microbiologici per identificare il bacillo di Koch.
Trattamento della Tubercolosi Genitale
Il trattamento della tubercolosi genitale si basa sulla terapia farmacologica con antibiotici specifici, chiamati farmaci antitubercolari. La terapia dura solitamente da 6 a 9 mesi e prevede l'assunzione di una combinazione di farmaci, come isoniazide, rifampicina, pirazinamide ed etambutolo. È fondamentale seguire scrupolosamente le indicazioni del medico e completare l'intero ciclo di terapia per eradicare completamente l'infezione e prevenire la comparsa di resistenze ai farmaci. In alcuni casi, può essere necessario un intervento chirurgico per rimuovere ascessi, riparare danni alle tube di Falloppio o rimuovere tessuti infetti. La chirurgia può essere eseguita per via laparoscopica o con un'incisione addominale più ampia, a seconda della gravità della situazione.
Tubercolo Genitale e Differenziazione Sessuale: Meccanismi Genetici e Ormonali
La differenziazione sessuale, che porta alla formazione degli organi genitali maschili o femminili, è un processo complesso che coinvolge l'interazione di fattori genetici e ormonali. Il tubercolo genitale è una struttura chiave in questo processo, in quanto rappresenta il precursore degli organi genitali esterni. Comprendere i meccanismi che regolano la differenziazione del tubercolo genitale è fondamentale per capire le basi dello sviluppo sessuale e le cause di eventuali anomalie.
Il Ruolo dei Cromosomi Sessuali
Il sesso genetico è determinato dai cromosomi sessuali. Le femmine hanno due cromosomi X (XX), mentre i maschi hanno un cromosoma X e un cromosoma Y (XY). Il cromosoma Y contiene il gene SRY (Sex-determining Region Y), che è il principale determinante del sesso maschile. Il gene SRY codifica per una proteina che attiva una cascata di eventi che portano allo sviluppo dei testicoli.
Il Ruolo degli Ormoni
Gli ormoni sessuali, prodotti dalle gonadi (testicoli nei maschi e ovaie nelle femmine), svolgono un ruolo cruciale nella differenziazione degli organi genitali. Nei maschi, i testicoli producono testosterone, un ormone androgeno che stimola lo sviluppo del pene e dello scroto dal tubercolo genitale. Nelle femmine, in assenza di testosterone, il tubercolo genitale si differenzia nel clitoride e le pieghe urogenitali si fondono per formare le labbra vaginali.
Anomalie della Differenziazione Sessuale
Le anomalie della differenziazione sessuale possono essere causate da alterazioni genetiche o da esposizione ad ormoni durante la gravidanza. Alcune delle anomalie più comuni includono:
- Sindrome di Turner: Le femmine con sindrome di Turner hanno un solo cromosoma X (XO). Questa sindrome può causare una varietà di problemi di salute, tra cui ipogonadismo (funzione ovarica ridotta) e infertilità.
- Sindrome di Klinefelter: I maschi con sindrome di Klinefelter hanno due cromosomi X e un cromosoma Y (XXY). Questa sindrome può causare ipogonadismo, infertilità e altri problemi di salute.
- Iperplasia surrenale congenita (CAH): La CAH è un gruppo di disturbi genetici che causano una produzione eccessiva di ormoni androgeni da parte delle ghiandole surrenali. Nelle femmine con CAH, l'eccesso di androgeni può causare virilizzazione degli organi genitali esterni, con conseguente ingrossamento del clitoride e fusione delle labbra vaginali.
- Insensibilità agli androgeni (AIS): L'AIS è una condizione genetica in cui le cellule del corpo non rispondono agli ormoni androgeni. Nei maschi con AIS, il corpo non risponde al testosterone prodotto dai testicoli, con conseguente sviluppo di organi genitali esterni femminili o ambigui.
Considerazioni Etiche e Psicologiche sulla Determinazione del Sesso
La determinazione del sesso fetale solleva importanti considerazioni etiche e psicologiche. La conoscenza del sesso del nascituro può influenzare le aspettative dei genitori, le decisioni relative alla pianificazione familiare e, in rari casi, può portare a scelte basate sul sesso, pratiche eticamente discutibili. È fondamentale che i professionisti sanitari forniscano informazioni accurate e complete, supportando i genitori nella gestione delle loro emozioni e aspettative.
L'ecografia è una tecnica di imaging ampiamente utilizzata e considerata sicura durante la gravidanza, poiché non utilizza radiazioni ionizzanti. Tuttavia, è importante ricordare che l'interpretazione delle immagini ecografiche richiede l'esperienza di un medico specializzato e che i risultati devono essere sempre valutati nel contesto clinico del paziente. L'ecografia non è sempre in grado di rilevare tutte le anomalie fetali e, in alcuni casi, può fornire risultati falsi positivi o falsi negativi.
In sintesi, l'ecografia del tubercolo genitale rappresenta uno strumento utile, seppur non infallibile, per la valutazione del sesso fetale. La sua accuratezza varia a seconda dell'epoca gestazionale e dell'esperienza dell'ecografista. È fondamentale considerare le limitazioni dell'ecografia e interpretare i risultati con cautela. Nel contesto della tubercolosi genitale, l'ecografia può essere utilizzata come strumento diagnostico ausiliario, ma la diagnosi definitiva richiede l'esecuzione di esami microbiologici. È essenziale una corretta interpretazione dei risultati ecografici, tenendo conto delle limitazioni e delle potenziali fonti di errore.
tags: #femminuccia #tubercolo #genitale #femmina #ecografia