La Procreazione Medicalmente Assistita (PMA) rappresenta un ambito cruciale della medicina moderna, offrendo speranza e soluzioni a numerose coppie che incontrano difficoltà nel concepimento naturale. La tecnologia e la scienza, infatti, offrono oggi a numerose coppie che non riescono a concepire un bambino in modo naturale delle risposte efficaci con la PMA, sia attraverso il servizio sanitario nazionale, e dunque con un ticket, che presso centri accreditati all’avanguardia. Questo complesso settore, tuttavia, è intrinsecamente legato a un dettagliato quadro normativo che ne disciplina ogni aspetto, dai requisiti di accesso alle tecniche specifiche, fino alle implicazioni etiche e legali più profonde. L’Italia, in particolare, si è dotata di una legislazione specifica che ha subito significative evoluzioni nel corso del tempo, principalmente a seguito di pronunce della Corte Costituzionale che hanno adeguato la legge originaria alle mutate esigenze sociali e ai progressi scientifici. Comprendere appieno la normativa, i requisiti e gli adempimenti legali relativi alla fecondazione in vitro è fondamentale per le coppie che intraprendono questo percorso.
La Procreazione Medicalmente Assistita (PMA): Definizioni e Contesto Storico
Le origini della fecondazione assistita risalgono agli anni '70, con i primi tentativi di superare le barriere che causavano la sterilità umana e migliorare le possibilità di concepimento. Da allora, questo campo ha visto una rapida evoluzione, portando allo sviluppo di tecniche sempre più sofisticate. A prescindere dalla tecnica utilizzata, la fecondazione artificiale può essere omologa o eterologa, a seconda che i gameti utilizzati derivino entrambi oppure non derivino dalla coppia sterile/infertile la quale desideri un figlio. Ad esempio, l’inseminazione artificiale risulta omologa se il liquido seminale è del marito/convivente della donna, eterologa se esso appartiene a un uomo estraneo alla coppia, donatore anonimo del seme. Questa distinzione tra PMA omologa ed eterologa è un pilastro fondamentale nel contesto giuridico e medico, influenzando i requisiti di accesso e le modalità operative.
La riproduzione assistita gioca un ruolo specifico in caso di infertilità di coppia nelle prime fasi del processo riproduttivo, per superare eventuali difficoltà ostative, una volta considerate di difficile soluzione. Le principali indicazioni per il ricorso a queste tecniche sono l’infertilità di origine evidente, come l’endometriosi, l’oligospermia grave, le patologie tubariche o uterine, oltre alle situazioni di sterilità idiopatica dopo tentativi ripetuti non riusciti. La fertilità maschile, in particolare, può essere influenzata da fattori genetici, ambientali e stile di vita, rendendo la PMA una soluzione indispensabile in molti casi.

Il Quadro Normativo Italiano: La Legge 40/2004 e le sue Evoluzioni
La regolamentazione della fecondazione assistita in Italia è stata storicamente ancorata alla Legge n° 40 del 2004. Questa legge ha rappresentato un punto di svolta, introducendo un complesso sistema di norme volte a disciplinare la PMA nel territorio italiano. Tuttavia, fin dalla sua promulgazione, la Legge 40/2004 è stata oggetto di numerosi interventi da parte della Corte Costituzionale, che ne hanno modificato e ampliato significativamente la portata e l'applicabilità. Per rispondere a tali quesiti occorre far riferimento alla Legge 40/2004 e alle sue successive modifiche stabilite per lo più da sentenze della Corte Costituzionale.
Inizialmente, la legge presentava restrizioni notevoli. Ad esempio, l’art. 14 al comma 2 affermava che non poteva essere prodotto un numero di embrioni superiore a quello strettamente necessario ad un unico impianto (cioè tre al massimo), e tutti gli embrioni prodotti dovevano essere impiantati in utero. Questa disposizione è stata poi dichiarata incostituzionale, rimuovendo il limite di tre embrioni. La sentenza della Corte Costituzionale si è pronunciata anche contro l’obbligo dell’unico e contemporaneo impianto di tutti gli embrioni prodotti, riconoscendo maggiore autonomia decisionale ai medici e alle coppie.
Un altro punto cruciale di modifica ha riguardato l'accesso alla PMA. L’art. 4, comma 1, legge n. 40/2004, limitava originariamente l'accesso a coppie affette da sterilità o infertilità accertate. Tuttavia, la Corte Costituzionale ha esteso il ricorso alle tecniche di procreazione medicalmente assistita anche alle coppie fertili portatrici di malattie genetiche trasmissibili, rispondenti ai criteri di gravità che consentono l’accesso all’aborto terapeutico (art. 6, lett. b, l. n. 194/1978), accertate da apposite strutture pubbliche (Corte Cost. n. 151/2009). Questa importante pronuncia ha aperto la strada a nuove possibilità per le coppie con specifiche condizioni di salute.
Inoltre, la Corte Cost. con sentenza n. 162/2014 ha dichiarato l’illegittimità costituzionale dell’art. 4 comma 3, L. 40/2004, che inizialmente proibiva la fecondazione eterologa. Pertanto, attualmente sono ammesse entrambe le forme di procreazione medicalmente assistita, omologa ed eterologa, nei casi di coppie sposate o conviventi affette da sterilità o infertilità non curabili o di coppie fertili ma portatrici di gravi malattie genetiche trasmissibili. Queste decisioni hanno profondamente rimodellato il panorama della PMA in Italia, allineandolo maggiormente ad altri paesi europei.
La normativa è in continua evoluzione. Un esempio recente di questo dinamismo è dato dal fatto che il 20 Marzo 2024 sono state approvate con decreto ministeriale nuove linee guida al riguardo della fecondazione assistita. Questo rappresenta un atto di regolamentazione necessario per accogliere e recepire le varie pronunce giudiziarie susseguitesi all’ultimo aggiornamento normativo del 2015. La pubblicazione del decreto in Gazzetta Ufficiale il 9 maggio 2024 (GU n. 107), le ha rese effettive, fornendo chiarezza e aggiornamenti operativi per tutti gli attori coinvolti.
La Legge 40 del 2004 e il pronunciamento della Consulta: intervista a Francesco D'Agostino
Tipologie di PMA: Omologa ed Eterologa
Come già accennato, la distinzione tra PMA omologa ed eterologa è centrale. La fecondazione omologa implica l'utilizzo di gameti (ovuli e spermatozoi) della stessa coppia che desidera avere un figlio. L’inseminazione artificiale risulta omologa se il liquido seminale è del marito/convivente della donna. Questa modalità è la più comune e la prima ad essere stata pienamente accettata e normata.
La fecondazione eterologa, invece, prevede il ricorso a ovulo o seme di donatori esterni alla coppia. Storicamente, la fecondazione eterologa era vietata in Italia dalla Legge 40/2004. Tuttavia, a seguito della sentenza della Corte Costituzionale n. 162/2014, questa pratica è stata reintrodotta e regolamentata. Le linee guida ministeriali del 5 luglio 2015 (Linee guida contenenti le indicazioni delle procedure e delle tecniche di procreazione medicalmente assistita, art. 7, legge n. 40/2004), insieme a un documento della Conferenza delle Regioni e delle Province Autonome del 4 settembre 2014, hanno contribuito a definire il quadro operativo per la fecondazione eterologa. L'ammissione della fecondazione eterologa ha rappresentato una svolta significativa, offrendo nuove possibilità a coppie con gravi problemi di infertilità legati alla qualità o assenza dei propri gameti.
Un aspetto fondamentale da sottolineare è lo status giuridico dei bambini nati attraverso queste tecniche. Infatti, i bambini nati a seguito delle tecniche di procreazione medicalmente assistita hanno lo stato di figli nati nel matrimonio o di figli riconosciuti nella coppia che ha espresso la volontà di ricorrere alle tecniche medesime (art. 8, L. 40/2004). Questo garantisce piena tutela legale e riconoscimento filiale, indipendentemente dalla modalità di concepimento assistito.
Requisiti di Accesso alla PMA in Italia
L'accesso alla PMA in Italia è soggetto a criteri specifici, che sono stati ampliati e affinati nel corso degli anni grazie agli interventi della giurisprudenza costituzionale. La Legge 40/2004, nella sua formulazione attuale e con le modifiche apportate, stabilisce chi può intraprendere un percorso di procreazione medicalmente assistita.
Il requisito primario è che la pratica nel territorio italiano è consentita alle coppie maggiorenni sterili di sesso diverso, coniugate o conviventi, in età potenzialmente fertile, entrambi viventi. L’articolo 4 della legge 40/2004, specifica che per l’accesso alle tecniche di fecondazione assistita la coppia deve essere affetta da infertilità accertata e certificata, previo un iter clinico-diagnostico, da un medico che attesti anche l’impossibilità di un concepimento naturale (ovvero le cause della sterilità non possono essere rimosse con una terapia). Questa si stabilisce con un iter diagnostico che viene avviato in seguito a mancato concepimento dopo 6-12 mesi di tentativi senza successo. In base ai risultati, lo specialista potrà proporre la tecnica più adeguata.
Oltre a questi requisiti oggettivi legati alla diagnosi di infertilità, la normativa prevede anche altri requisiti soggettivi con l’art.5 L. 40/2004, che impone un'attenta valutazione delle condizioni psicofisiche della coppia e del loro consenso informato.
I nuovi aggiornamenti nella normativa hanno comunque ampliato il ventaglio dei requisiti, consentendo l'accesso a categorie di coppie inizialmente escluse. Oggi possono accedere alla PMA anche coppie fertili portatrici di patologie genetiche trasmissibili, come stabilito dalla sentenza della Corte Costituzionale n° 96/2015, che ha aperto la strada alla diagnosi preimpianto e alla possibilità di trasferire nell’utero materno solo embrioni risultati sani. Un'altra categoria ammessa è quella delle coppie sierodiscordanti (ad esempio HIV+, HBV, HCV), per le quali la PMA offre un modo sicuro di concepire, minimizzando il rischio di trasmissione. Infine, anche le persone che hanno effettuato crioconservazione preventiva di gameti o tessuti gonadici, ad esempio per ragioni oncologiche, possono accedere alla PMA.
Un discorso a se stante va fatto sull’età fertile: non è indicato nella legge un limite effettivo e preciso. Per sopperire a tale mancanza occorre far riferimento alle singole Regioni in cui si trova in centro per la sterilità a cui la coppia si rivolge. Laddove anche questo ente non fornisca indicazioni, l’idoneità della coppia sarà stabilita dal medico specialista. Generalmente, il limite d’età femminile per l'accesso ai trattamenti coperti dal Servizio Sanitario Nazionale è fino a 46 anni.

Le Tecniche di Procreazione Medicalmente Assistita: Livelli e Procedure
Prima di entrare nel merito della normativa e dei requisiti per accedere ai percorsi di PMA, è utile distinguere le tecniche e le procedure a cui si può ricorrere, classificate in base al loro grado di invasività e complessità.
Tecniche di I Livello: Sono considerate le meno invasive. Un esempio è la IUI (Inseminazione Intra Uterina). In questa procedura, la fecondazione avviene nell’apparato riproduttivo femminile. Dopo un'accurata selezione, gli spermatozoi vengono introdotti direttamente nell'utero della donna, aumentando le probabilità di incontro con l'ovulo.
Tecniche di II Livello: In questi casi, la fecondazione avviene in provetta, in un laboratorio sterile. Contempla due tecniche principali (ma non solo):
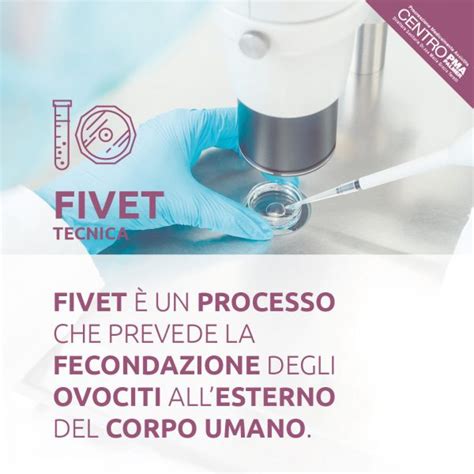
- FIVET (Fecondazione in Vitro con Trasferimento dell’Embrione): Consiste nel prelevare previa stimolazione ovarica gli ovociti dalla donna, successivamente fertilizzati in laboratorio con spermatozoi prelevati e selezionati. Dopo lo sviluppo dell’embrione, questo viene impiantato nell'utero. Questa metodologia si applica generalmente in situazioni di sterilità dovuta a tube ostruite, endometriosi severa o infertilità da causa ignota.
- ICSI (Iniezione Intracitoplasmatica dello Spermatozoo): È una variante più avanzata della FIVET, indicata in caso di infertilità maschile, in particolare da oligoastenospermia severa. In questi casi un singolo spermatozoo viene iniettato mediante puntura nell'ovocita, aumentando significativamente la possibilità di fecondare.
Tecniche di III Livello: Sono le procedure più complesse e specializzate. Esempi ne sono la IMSI (Intracytoplasmic Morphologically Selected Sperm Injection) e la GIFT (Gamete Intra Fallopian Transfer). Queste tecniche sono riservate a casi specifici in cui le procedure di livello inferiore non sono risultate efficaci o non sono applicabili.
In tutti i casi di primo e secondo livello si procede preventivamente con il prelievo dei gameti e poi con il trasferimento in utero degli embrioni al 3°-5° giorno, a seconda della loro fase di sviluppo e delle specifiche condizioni cliniche della paziente. Le probabilità di successo della fecondazione assistita dipendono da molti fattori, in particolare dall’età della donna, dalla tecnica utilizzata e dalla qualità dei gameti.
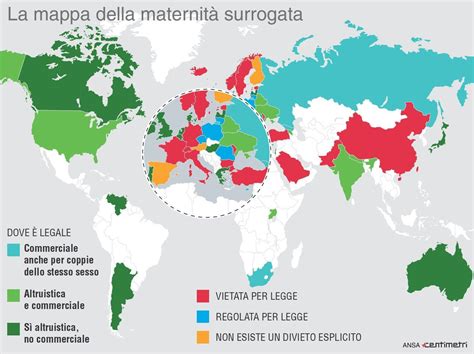
Maternità Surrogata: Il Divieto in Italia e le Questioni Internazionali
Accanto alle tecniche di fecondazione assistita tradizionali, si sviluppano alternative particolari come la surrogacy, ovvero l'utero in affitto. Il fenomeno più noto ed attuale è quello della cd. “maternità surrogata” che vede una donna assumersi l’obbligo di portare a termine una gravidanza per conto di una coppia sterile alla quale, poi, si impegna a consegnare il bambino. La donna che si presta a condurre a termine la gravidanza può essere fecondata artificialmente con il seme del marito della coppia committente, oppure può ricevere il trasferimento di un embrione già concepito in vitro. Questa pratica, sebbene offra un'opportunità a coppie con infertilità accertata non modificabile, di ottenere un figlio mediante il coinvolgimento di una madre appunto surrogata, solleva complesse questioni etiche, sociali e legali.
In Italia, la posizione è chiara: la legge n. 40/2004 fa espresso divieto di ricorrere alle discusse figure della maternità surrogata e dell’utero in affitto. Questo divieto è stato ribadito e confermato di recente da Corte Costituzionale, che ha dichiarato inammissibile la questione di legittimità costituzionale delle norme che vietano tale modalità di procreazione. La Corte ha argomentato che ‘‘il compito di adeguare il diritto vigente alle esigenze di tutela degli interessi dei bambini nati da maternità surrogata non può che spettare in prima battuta, alla discrezionalità del legislatore, al quale deve essere riconosciuto un significativo margine di manovra nell’individuare una soluzione che si faccia carico di tutti i diritti e principi in gioco’’ (Corte Cost. n. 33/2021). Questo suggerisce che un eventuale superamento del divieto di maternità surrogata, contenuto nella L. 40/2004, sembra potersi prospettare solo in futuro e solo attraverso un intervento legislativo specifico.
Sotto il profilo strettamente civilistico, il contratto di maternità surrogata è radicalmente nullo in Italia, in quanto l’atto dispositivo del proprio corpo implicato dal contratto di maternità è contrario alla legge, all’ordine pubblico e al buon costume. Mancano inoltre, a norma degli artt. 1343, 1346 c.c., causa, oggetto e forma, elementi essenziali per la validità di un contratto.
Nonostante il divieto in Italia, la maternità surrogata è consentita in altri Paesi, nei quali molte coppie italiane si recano per accedere a questa forma di fecondazione assistita. Questo crea una complessa dinamica di "turismo procreativo" e solleva questioni delicate riguardo al riconoscimento, nell’ordinamento interno, di atti adottati all’estero. A tal proposito, la Suprema Corte recentemente ha confermato l’indirizzo giurisprudenziale maggioritario che ‘‘non ritiene punibile la coppia che si sia recata all’estero per realizzare un progetto di genitorialità in Paesi nei quali il ricorso a questa tecnica è consentito’’ (Sent. Corte Cass. n. 12193/2019).
Con particolare riferimento all’efficacia, nell’ordinamento interno, di atti adottati all’estero, gli Ermellini hanno affermato che ‘‘non contrasta con i principi di ordine pubblico internazionale il riconoscimento degli effetti del provvedimento giurisdizionale straniero di adozione di un minore da parte di una coppia omoaffettiva maschile che attribuisca lo status di genitoriale secondo il modello dell’adozione piena, non costituendo elemento ostativo il fatto che il nucleo familiare sia omogenitoriale, purché sia esclusa la preesistenza di un accordo di surrogazione di maternità a fondamento della filiazione’’ (Sent. Corte Cass. n. 38162/2022). Questa pronuncia evidenzia la complessità nel bilanciare il divieto interno con il riconoscimento di situazioni legalmente create all'estero, ponendo al centro l'interesse superiore del minore.
Il meccanismo più immediato per tutelare tutti i soggetti coinvolti nella pratica della maternità surrogata sarebbe, previo vaglio del giudice sul best interest del minore, la trascrizione dell’atto di nascita formato all’estero e recante l’indicazione di entrambi i genitori, quello biologico e quello internazionale; tuttavia, allo stato attuale, risulta consentito, per il genitore internazionale, soltanto l’accesso all’adozione in casi particolari ex art. 44, lett. d), L. 184/1983. Questo percorso, pur offrendo una soluzione, è più articolato e non equipara immediatamente lo status giuridico del genitore internazionale a quello biologico riconosciuto all'estero.
La Diagnosi Preimpianto e la Crioconservazione degli Embrioni
Due aspetti particolarmente dibattuti e soggetti a significative modifiche legali all'interno della PMA sono la diagnosi preimpianto (PGD) e la crioconservazione degli embrioni.
La Diagnosi Genetica Preimpianto (PGD): Inizialmente, la Legge 40/2004 presentava forti restrizioni sulla diagnosi preimpianto. Tuttavia, l’effetto immediato della sentenza della Corte Costituzionale è stato la riapertura alla diagnosi genetica preimpianto (PGD). Adesso, infatti, i pazienti hanno il diritto di essere “informati, su loro richiesta, sullo stato di salute degli embrioni prodotti e da trasferire nell’utero”, ai sensi dell’art. 14, comma 5 della Legge 40/2004. Questa possibilità è cruciale per le coppie che sono portatrici di gravi malattie genetiche trasmissibili. Un’altra importante sentenza della Corte Costituzionale, la n. 96/2015, nel ribadire la legittimità della diagnosi preimpianto, ha dichiarato incostituzionale la legge 40/2004 nella parte in cui non prevede la facoltà di ricorrere alla PMA alle coppie portatrici di malattie genetiche trasmissibili. Questo ha permesso la selezione di embrioni sani prima dell'impianto, riducendo il rischio di trasmissione di patologie ereditarie e offrendo maggiori garanzie alle future famiglie.
La Crioconservazione degli Embrioni: La Legge 40/2004 sulla fecondazione assistita non consentiva il congelamento degli embrioni se non in casi molto limitati. In deroga al principio generale di divieto di crioconservazione, il congelamento era ammesso solo nei casi in cui non risultasse possibile trasferire gli embrioni per grave e documentato stato di salute della donna non prevedibile al momento della fecondazione. Questo limite è stato successivamente mitigato. A seguito di pronunce giurisprudenziali, in particolare la Sentenza della Corte Costituzionale n. 229/2015, possono essere crioconservati gli eventuali embrioni soprannumerari ove il loro trasferimento risulti contrario o alle esigenze di procreazione o all’interesse alla salute del paziente. Questo ha introdotto una maggiore flessibilità e sicurezza per le coppie, permettendo di conservare embrioni per futuri tentativi o per tutelare la salute della donna in determinate circostanze.
La Legge 40 del 2004 e il pronunciamento della Consulta: intervista a Francesco D'Agostino
Accesso ai Servizi e Copertura Economica: PMA nel Servizio Sanitario Nazionale
Un aspetto di grande rilevanza per le coppie che intraprendono il percorso della PMA è l'accessibilità ai servizi e la loro copertura economica. In Italia, per accedere alla fecondazione assistita, è possibile rivolgersi a centri pubblici (con il ticket), convenzionati o privati autorizzati.
La buona notizia è che, a differenza che in passato, sia l’omologa che l’eterologa sono da tempo inserite nei LEA (Livelli Essenziali di Assistenza) e come tali rientrano nelle prestazioni del Servizio Sanitario Nazionale con ticket o esenzione a seconda dei casi. Questo significa che la PMA -con queste modalità- è inclusa nei Livelli Essenziali di Assistenza (LEA), e le regioni devono fornire i trattamenti gratuitamente o con ticket. A differenza che in passato è mutuabile tutto l’iter di procreazione medicalmente assistita, a partire dalla specialistica ambulatoriale, rendendo il percorso economicamente più sostenibile per molte famiglie.
È previsto un tetto massimo di sei tentativi per coppia per i trattamenti coperti dal SSN e, come accennato, un limite d’età femminile fino a 46 anni. Questi parametri sono gestiti a livello regionale, e pertanto possono esserci leggere variazioni tra una regione e l'altra. Nel nomenclatore del SSN sono altresì state inserite le spese connesse alla raccolta e conservazione dei gameti o embrioni finalizzata all’eterologa; il ticket cambia a seconda della Regione, evidenziando ancora una volta la specificità delle normative regionali all'interno del quadro nazionale.
Per aiutare le coppie a orientarsi, un elenco pubblico a cui fare riferimento per tutte le strutture è presente nel Registro Nazionale PMA, gestito dall’Istituto Superiore di Sanità, e accessibile tramite un sito internet dedicato (qui il Registro nazionale PMA). Qui è possibile consultare l’elenco completo suddiviso per Regione, con la tipologia di livello autorizzato per ciascun centro. Questo strumento è fondamentale per garantire trasparenza e fornire informazioni accurate e aggiornate alle coppie alla ricerca di supporto.

Gli Aspetti Psicosociali e le Complicanze della PMA
Il percorso della Procreazione Medicalmente Assistita non è solo un processo medico-scientifico, ma coinvolge profondamente la sfera emotiva e psicologica delle coppie. Le implicazioni psicologiche associate alla fecondazione assistita rappresentano una questione da non trascurare, spesso influenzano il benessere emotivo e la stabilità relazionale della coppia che affronta tale percorso. L’ansia e la pressione sociale possono intensificare lo stress psicologico, portando, in alcuni casi, a difficoltà comunicative tra le coppie. È importante considerare l’impatto della fecondazione assistita sul substrato emozionale della coppia, sulle attese e speranze sull’equilibrio psicologico, cercando di mantenere un approccio realistico. Per garantire un adeguato supporto all'uomo e alla donna, la comunicazione deve essere chiara, sensibile e rispettosa delle diverse condizioni emotive e psicologiche con cui ci si confronta, aiutando la coppia a superare eventuali ansie, frustrazioni o sensi di colpa.
Accanto agli aspetti psicologici, è fondamentale essere consapevoli delle potenziali complicanze mediche associate ai trattamenti di PMA. Tra le complicanze più comuni si evidenziano le reazioni avverse alla stimolazione ovarica, come la sindrome da iperstimolazione ovarica (OHSS), che richiede un monitoraggio tempestivo e idoneo supporto terapeutico. Sebbene rari, possono verificarsi anche altri rischi legati alle procedure, come infezioni o sanguinamenti. Per questo, un'accurata valutazione pre-trattamento, un monitoraggio costante e un team medico esperto sono essenziali per minimizzare i rischi e massimizzare la sicurezza delle pazienti.
La Legge 40 del 2004 e il pronunciamento della Consulta: intervista a Francesco D'Agostino
Prospettive Future e Innovazioni Tecnologiche nella PMA
Il campo della Procreazione Medicalmente Assistita è in continua evoluzione, grazie ai progressi scientifici e tecnologici che aprono costantemente nuove frontiere e opportunità. Questa nuova opportunità è in continua evoluzione, grazie ai progressi scientifici e tecnologici e rappresenta un’opportunità per molte coppie che affrontano il problema della infertilità di coppia in un panorama in crescente aumento.
Una delle aree più promettenti è l'integrazione di intelligenza artificiale e big data. Questa si sta affermando e permette di ottimizzare la selezione degli embrioni, con il raggiungimento di performance in termini di successo e contrazione dei rischi di anomalie genetiche prima non immaginabili. L'IA può analizzare grandi quantità di dati relativi a morfologia embrionaria, parametri di crescita e risposte ai trattamenti, fornendo ai medici strumenti predittivi più accurati per identificare gli embrioni con le migliori probabilità di successo nell'impianto e di sano sviluppo.
In parallelo, la genetica predittiva offre la possibilità di identificare precocemente la presenza di patologie ereditarie. Attraverso tecniche avanzate di screening genetico, è possibile individuare specifici marcatori o mutazioni che potrebbero essere trasmessi al nascituro, permettendo alle coppie di prendere decisioni informate e, dove possibile, di prevenire la trasmissione di malattie gravi. La manipolazione genetica e la selezione degli embrioni, se da un lato offrono opportunità terapeutiche, dall'altro suscitano preoccupazioni sul rischio di eugenetica e di modifica dell'essenza stessa dell'umanità. Questo rende il dibattito etico e normativo sempre più rilevante in un settore in così rapida trasformazione.
Queste innovazioni non solo migliorano le percentuali di successo della PMA, ma contribuiscono anche a rendere i percorsi più sicuri e personalizzati, affrontando le sfide dell'infertilità con strumenti sempre più efficaci e mirati.
L'Importanza della Consulenza Specializzata e dei Centri Accreditati
Data la complessità del percorso di PMA, sia dal punto di vista medico che legale e psicologico, l'affidamento a esperti e a centri accreditati è di fondamentale importanza. Se una coppia non riesce a concepire in modo naturale può rivolgersi ad un centro per la fertilità al fine di effettuare tutte le indagini diagnostiche per individuare con certezza l’infertilità ed il suo grado di gravità.
È importante a tal fine il primo colloquio conoscitivo con gli specialisti del centro di riferimento per eseguire anche una dettagliata anamnesi e prendere consapevolezza di tutto il percorso eventuale da intraprendere. Questo colloquio iniziale è l'occasione per la coppia di esprimere le proprie aspettative, comprendere le opzioni disponibili e chiarire ogni dubbio.
In Italia, esistono centri di eccellenza, sia pubblici che privati autorizzati, che offrono percorsi di PMA conformi alla normativa vigente. Un esempio citato è Raprui, che rappresenta un’eccellenza italiana, non solo perché è in grado di offrire alle coppie tutte le procedure mediche necessarie, anche le più complesse, ma soprattutto per i suoi tassi di successo. Raprui si distingue inoltre per l’approccio personalizzato, grazie ad un team multidisciplinare che comprende ginecologi, endocrinologi, biologi della riproduzione e psicologi, che lavorano insieme secondo gli standard previsti dalla normativa vigente, per accompagnare le coppie verso l’obiettivo della genitorialità. In pratica questa struttura garantisce: valutazione e diagnosi completa e personalizzata dell’infertilità della coppia, accesso a tutte le tecniche di PMA, anche di III livello, assistenza alla crioconservazione e PGT‑M ove necessario.
Affidarsi ad esperti significa non solo accedere a tecniche all'avanguardia, ma anche ricevere un supporto completo che tenga conto di tutti gli aspetti del benessere della coppia. Le normative variano considerevolmente tra i diversi Paesi, influenzando l'accesso alle tecniche, le condizioni per l'utilizzo di tecnologie come la maternità surrogata o la crioconservazione di gameti, e quindi la scelta di un centro che opera in piena conformità con la legge italiana è cruciale. Solo un team specializzato e multidisciplinare può guidare la coppia attraverso un percorso così delicato, offrendo le migliori probabilità di successo e il massimo supporto in ogni fase.

tags: #fecondazione #vitro #adempimenti