L'infertilità di coppia è una sfida che interessa un numero crescente di individui, spingendo la ricerca medica a sviluppare soluzioni sempre più avanzate. Tra le opzioni più efficaci per superare l’ostacolo al concepimento dovuto all’infertilità di coppia, spiccano le tecniche di Procreazione Medicalmente Assistita (PMA). Fivet, ICSI e IUI sono tre delle tecniche più note e utilizzate in questo ambito, ognuna con le proprie peculiarità, indicazioni e modalità operative. La scelta della tecnica più appropriata non è mai casuale; ogni tecnica viene scelta dopo specifici accertamenti prescritti dalla ginecologa, in base allo studio di una serie di indagini approfondite, sia nell’uomo che nella donna. Questo approccio personalizzato è fondamentale per massimizzare le probabilità di successo e per offrire alla coppia il percorso più adeguato alle proprie esigenze.
Questo articolo si propone di esplorare in dettaglio le differenze tra queste procedure, chiarendo come funzionano e in quali contesti vengono preferite, fornendo un quadro esaustivo per chiunque stia affrontando o desideri comprendere meglio il complesso mondo della fecondazione assistita.
Fecondazione Assistita: Cos'è e Quando Farla
La fecondazione assistita, comunemente chiamata anche fecondazione artificiale, rappresenta un insieme di procedure mediche e biologiche volte a facilitare l'incontro tra gameti maschili e femminili in situazioni di infertilità. Prevede la manipolazione e l’incontro tra ovociti e spermatozoi, al fine di ottenere una gravidanza dopo un caso accertato di infertilità. Si ricorre alla PMA quando, nonostante i tentativi di concepimento naturale per un periodo significativo (solitamente 12 mesi per le coppie sotto i 35 anni, 6 mesi per quelle sopra i 35), la gravidanza non si instaura. Le cause dell'infertilità possono essere molteplici, riguardando fattori maschili, femminili o una combinazione di entrambi, e in alcuni casi possono rimanere inspiegate.

La PMA si divide in 3 livelli, in base al grado di invasività degli interventi, ciascuno pensato per rispondere a specifiche problematiche e gradualmente più complesso. Comprendere questa classificazione è essenziale per inquadrare correttamente le diverse tecniche disponibili.
Livello 1 della PMA: Tecniche a Bassa Invasività
Il primo livello della Procreazione Medicalmente Assistita comprende metodiche considerate a bassa invasività, ideali per affrontare forme di infertilità meno gravi o quando altri trattamenti più semplici non hanno sortito l'effetto desiderato. In questo livello rientrano il monitoraggio ecografico dell’ovulazione, un processo attraverso il quale si segue attentamente la maturazione del follicolo ovarico per individuare il momento più fertile; il monitoraggio ecografico con induzione all’ovulazione, che prevede la somministrazione di farmaci per stimolare la crescita follicolare e la successiva ovulazione in donne con cicli irregolari o anovulatori; e l’inseminazione intrauterina (IUI), che rappresenta la tecnica più avanzata di questo livello. Queste tecniche mirano a ottimizzare le condizioni naturali per il concepimento, intervenendo solo minimamente sui processi fisiologici.
Livello 2 della PMA: Tecniche ad Alta Complessità
Il secondo livello della PMA è caratterizzato da interventi che prevedono una manipolazione dei gameti maschili e femminili al di fuori del corpo della donna, in ambiente di laboratorio. Questa categoria racchiude le tecniche di Fecondazione in Vitro (FIVET) e la Microiniezione Intracitoplasmatica (ICSI), che rappresentano le procedure più comuni e conosciute di fecondazione assistita. Queste tecniche sono indicate quando le cause dell'infertilità sono più complesse, come occlusione delle tube di Falloppio, endometriosi severa, o problemi significativi legati alla qualità o quantità degli spermatozoi. L'approccio di secondo livello richiede una preparazione più intensiva e procedure più complesse rispetto al primo livello.
Livello 3 della PMA: Interventi Chirurgici Spermatici
Il terzo livello della PMA, meno comune e più specifico, riguarda solo l’uomo e prevede una manipolazione chirurgica dello sperma dalle vie seminali. Questo tipo di intervento è necessario in casi di azoospermia ostruttiva o non ostruttiva, ovvero quando gli spermatozoi sono prodotti ma non presenti nell'eiaculato a causa di un'ostruzione o di un problema di produzione. Vi sono tre tecniche principali di prelievo: MESA (Microepididymal Sperm Aspiration), TESA (Testicular Sperm Aspiration) e TESE (Testicular Sperm Extraction). Queste procedure chirurgiche permettono di recuperare spermatozoi direttamente dall'epididimo o dai testicoli, che potranno poi essere utilizzati in tecniche di fecondazione assistita di secondo livello, come l'ICSI.
IUI: Inseminazione Intrauterina - La PMA di 1° Livello
L’inseminazione intrauterina (IUI) è, fra le tecniche di PMA, quella meno invasiva e rientra nel primo livello di complessità. È spesso il primo approccio terapeutico considerato per coppie con cause di infertilità meno gravi o idiopatiche (senza causa apparente), in cui le tube della donna sono pervie e la qualità del liquido seminale maschile è nella norma o leggermente compromessa.
Come Funziona l'IUI: Dalla Preparazione alla Procedura
La IUI consiste in un processo relativamente semplice e meno oneroso rispetto alle tecniche di secondo livello. Il primo passo è solitamente il monitoraggio dell'ovulazione della donna. Questo può avvenire sia in un ciclo spontaneo, seguendo la naturale maturazione follicolare, sia in un ciclo stimolato farmacologicamente. In quest'ultimo caso, vengono somministrati farmaci per indurre la crescita di uno o due follicoli, aumentando le probabilità di rilascio di un ovocita maturo. Il monitoraggio ecografico è fondamentale per identificare il momento preciso del picco dell'ovulazione, che è cruciale per la tempistica della procedura.
Quando l'ovulazione è imminente, si procede con il prelievo di un campione di liquido seminale dal partner maschile. Questo campione, una volta raccolto, viene trattato in laboratorio attraverso un processo di "capacitazione". La capacitazione è una fase di preparazione che permette di selezionare gli spermatozoi migliori in termini di motilità e morfologia, rimuovendo il plasma seminale e altre sostanze che potrebbero essere dannose per l'utero. Questo processo concentra gli spermatozoi più vitali e funzionali, aumentando le loro capacità fecondanti.

Successivamente, gli spermatozoi preparati vengono introdotti direttamente nell’utero della donna tramite un piccolo e sottile catetere. Questa procedura è indolore e non richiede anestesia, assomigliando a un normale esame ginecologico. L'obiettivo è di ridurre la distanza che gli spermatozoi devono percorrere, aumentando così il numero di spermatozoi che raggiungono le tube di Falloppio e, di conseguenza, le probabilità di incontro con l'ovocita. La procedura viene svolta nel picco dell’ovulazione, sia essa spontanea o indotta con terapia farmacologica, per massimizzare le possibilità di successo.
Indicazioni e Vantaggi dell'IUI
L'inseminazione intrauterina è indicata in diversi scenari:
- Infertilità inspiegata: Quando tutte le indagini non rivelano una causa specifica di infertilità.
- Infertilità maschile lieve: Oligoastenospermia lieve (ridotto numero o motilità degli spermatozoi).
- Disfunzioni ovulatorie: In donne che non ovulano regolarmente o che hanno cicli anovulatori, dopo induzione dell'ovulazione.
- Fattore cervicale: Quando il muco cervicale della donna è ostile agli spermatozoi o la cervice uterina presenta anomalie che impediscono il passaggio degli spermatozoi.
- Endometriosi lieve: In alcuni casi di endometriosi non severa.
I principali vantaggi dell'IUI includono la sua bassa invasività, i costi inferiori rispetto ad altre tecniche di PMA e il fatto che non richieda anestesia. Tuttavia, i tassi di successo per ciclo sono generalmente più bassi rispetto a FIVET o ICSI, attestandosi intorno al 10-20% per ciclo, variando significativamente in base all'età della donna e alla causa di infertilità. Per questo motivo, spesso si consigliano più cicli di IUI prima di passare a tecniche più complesse.
FIVET: Fecondazione in Vitro ed Embro-Transfer - La PMA di 2° Livello
La Fecondazione in Vitro ed Embryo Transfer (FIVET) è una delle tecniche più conosciute e applicate nel campo della PMA di secondo livello. Rappresenta una svolta significativa nel trattamento dell'infertilità, offrendo speranza a molte coppie che altrimenti non avrebbero avuto la possibilità di concepire. La Fivet è la madre delle tecniche avanzate di PMA, rappresentando il punto di partenza per lo sviluppo di metodologie ancora più sofisticate.
Il Processo della FIVET: Un Percorso Strutturato
Il percorso della FIVET è più complesso e articolato rispetto all'IUI, coinvolgendo diverse fasi ben definite:
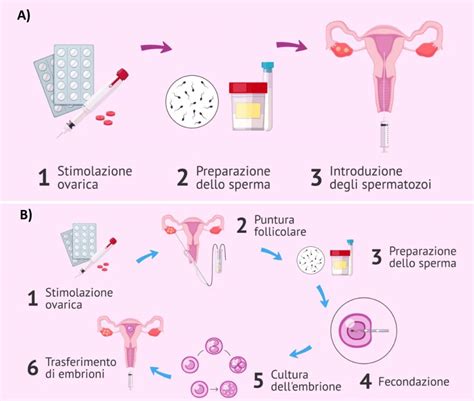
Stimolazione Ovarica Controllata: Il primo passo prevede la somministrazione di farmaci ormonali alla donna per stimolare le ovaie a produrre più ovociti maturi in un singolo ciclo. L'obiettivo è ottenere un numero sufficiente di ovociti per aumentare le probabilità di successo della fecondazione. Questo processo viene attentamente monitorato tramite ecografie transvaginali e dosaggi ormonali per seguire la crescita dei follicoli.
Prelievo Ovocitario (Pick-up): Quando i follicoli raggiungono una dimensione adeguata, gli ovociti vengono prelevati dall’utero (più precisamente dalle ovaie, attraverso la parete vaginale) tramite una procedura chirurgica minimamente invasiva, sotto sedazione o anestesia locale. Si utilizza un ago sottile guidato ecograficamente per aspirare il liquido follicolare contenente gli ovociti. Questa fase è cruciale e richiede precisione.
Preparazione del Liquido Seminale: Contemporaneamente al prelievo ovocitario, viene raccolto e preparato un campione di liquido seminale maschile. Anche qui, si procede con un lavaggio e una capacitazione degli spermatozoi per selezionare quelli più vitali e mobili.
Fecondazione in Vitro: Questa è la fase distintiva della FIVET. Gli ovociti e gli spermatozoi, dopo essere stati prelevati e preparati, vengono inseriti in una capsula di coltura in laboratorio, in un ambiente che riproduce le condizioni fisiologiche del corpo umano. A differenza della ICSI, nel caso della Fivet, spermatozoi e ovociti vengono inseriti nel liquido di coltura senza alcun ulteriore intervento umano: si aspetta che la natura faccia il suo corso, permettendo agli spermatozoi di fecondare spontaneamente gli ovociti. Si osserva la fecondazione, che avviene di solito entro 16/20 ore. Il risultato sarà uno zigote, composto da 23 cromosomi maschili e 23 cromosomi femminili, che inizia a dividersi.
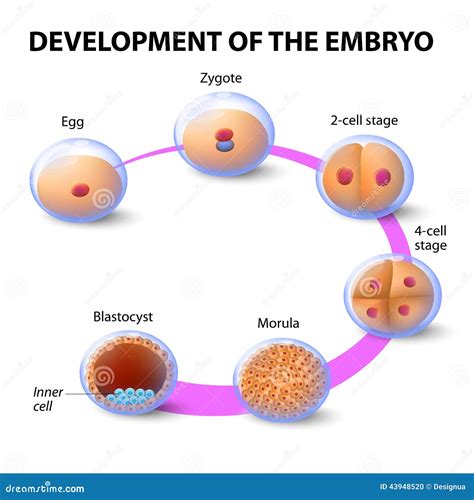
Coltura Embrionaria: Gli ovociti fecondati (zigoti) vengono poi coltivati in laboratorio per 2-5 giorni, monitorandone lo sviluppo fino a raggiungere lo stadio di embrione o blastocisti. Durante questo periodo, si valuta la qualità degli embrioni.
Embryo Transfer (ET): Gli embrioni ottenuti dall’incontro di spermatozoi e ovociti vengono poi trasferiti nella donna. Uno o più embrioni, a seconda della loro qualità e dell'età della paziente, vengono delicatamente depositati nell'utero attraverso un sottile catetere, simile alla procedura IUI, ma questa volta sotto guida ecografica addominale. È una procedura solitamente indolore che non richiede anestesia.
Supporto della Fase Luteale e Test di Gravidanza: Dopo il trasferimento, alla donna vengono spesso prescritti farmaci, come il progesterone, per sostenere la fase luteale e preparare l'endometrio all'impianto. Il successo della Fivet può essere confermato o meno dopo pochi giorni dall’impianto, solitamente tramite un test di gravidanza sul sangue circa 10-14 giorni dopo il transfer.
21 Differenza tra FIVET e ICSI
Indicazioni per la FIVET
La FIVET è particolarmente indicata in una serie di situazioni complesse di infertilità:
- Infertilità tubarica: Donne con tube di Falloppio ostruite o danneggiate, che impediscono l'incontro naturale tra ovociti e spermatozoi.
- Endometriosi moderata-severa: Quando l'endometriosi ha compromesso la fertilità.
- Fattore maschile grave: Quando il numero, la motilità o la morfologia degli spermatozoi sono significativamente compromessi, ma ancora sufficienti per una fecondazione spontanea in vitro.
- Infertilità inspiegata: Dopo il fallimento di cicli di IUI o quando le tecniche di primo livello non sono considerate appropriate.
- Età materna avanzata: L'età avanzata della donna può ridurre la qualità degli ovociti e la FIVET può ottimizzare le possibilità.
- Fallimento di altre tecniche: Dopo diversi tentativi non riusciti con IUI.
La FIVET ha tassi di successo superiori rispetto all'IUI, ma è anche più costosa e invasiva, con maggiori rischi legati alla stimolazione ovarica (come la sindrome da iperstimolazione ovarica, OHSS) e alle procedure.
ICSI: Microiniezione Intracitoplasmatica - Una Tecnica Avanzata di FIVET
La Microiniezione Intracitoplasmatica (ICSI) è una tecnica avanzata di Fivet. Sebbene condivida molte fasi con la FIVET tradizionale, da cui si differenzia per le procedure in laboratorio, la ICSI rappresenta un'evoluzione significativa, particolarmente indicata per affrontare problemi di infertilità maschile severa e altre condizioni specifiche.
Il Funzionamento della ICSI: L'Intervento Mirato
Il processo iniziale della ICSI è identico a quello della FIVET per quanto riguarda la stimolazione ovarica controllata, il prelievo degli ovuli e la preparazione del liquido seminale. Il prelievo degli ovuli e degli spermatozoi avviene allo stesso modo. Tuttavia, ciò che cambia è l’incontro dei gameti in vitro e l'approccio alla fecondazione.
Stimolazione Ovarica e Prelievo Ovocitario: Come per la FIVET, la donna viene sottoposta a un ciclo di stimolazione ormonale per produrre più ovociti, che vengono poi recuperati tramite pick-up ovocitario sotto sedazione.
Preparazione degli Spermatozoi e degli Ovociti: Il campione di liquido seminale viene preparato per selezionare gli spermatozoi più sani e mobili. Gli ovociti recuperati vengono "denudati", ovvero vengono rimosse le cellule che li circondano (cumulo ooforo) per permettere la visualizzazione dell'ovocita e valutarne la maturità.
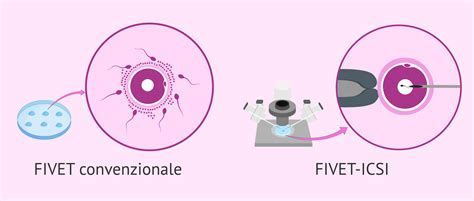
Microiniezione (la differenza chiave): Questa è la fase cruciale che distingue la ICSI dalla FIVET. Mentre nella FIVET gli spermatozoi vengono lasciati fecondare spontaneamente gli ovociti in una piastra di coltura, nella ICSI, invece, vengono isolati i migliori spermatozoi per iniettarli in ogni ovocita a disposizione. Utilizzando un microscopio ad alta risoluzione e micromanipolatori, un singolo spermatozoo viene accuratamente selezionato e iniettato direttamente nel citoplasma di ogni ovocita maturo. Questo bypassa completamente le barriere naturali che lo spermatozoo dovrebbe superare per fecondare l'ovocita, rendendo la ICSI estremamente efficace anche in presenza di gameti maschili con problemi significativi.
- Coltura Embrionaria e Embryo Transfer: Dopo la microiniezione, gli ovociti vengono monitorati per verificare l'avvenuta fecondazione (formazione dello zigote entro 16/20 ore). Il risultato sarà uno zigote, composto da 23 cromosomi maschili e 23 cromosomi femminili, che verrà impiantato nella donna per completare il suo ciclo e dare l’avvio alla gravidanza. Gli embrioni risultanti vengono coltivati in laboratorio e, una volta raggiunto lo stadio appropriato, vengono trasferiti nell'utero della donna, esattamente come nella FIVET.
Quando si Ricorre all'ICSI? Indicazioni Specifiche
L'ICSI è diventata la tecnica di riferimento per molte forme di infertilità, in particolare quelle legate a gravi fattori maschili:
- Infertilità maschile severa: Oligoastenospermia grave (numero molto basso di spermatozoi), teratozoospermia (spermatozoi con morfologia anomala), o azoospermia (assenza di spermatozoi nell'eiaculato, ma recuperabili tramite MESA, TESA o TESE).
- Precedenti fallimenti di FIVET: Coppie che hanno avuto un basso tasso di fecondazione o nessun embrione ottenuto con FIVET tradizionale.
- Ovociti di scarsa qualità: In alcuni casi, quando gli ovociti hanno una zona pellucida ispessita o altre anomalie che rendono difficile la penetrazione dello spermatozoo.
- Necessità di Diagnosi Genetica Preimpianto (PGD/PGS): Spesso associata a queste tecniche per evitare la contaminazione da spermatozoi non fertilizzanti.
- Uso di spermatozoi crioconservati: Spermatozoi congelati, spesso con ridotta motilità dopo scongelamento.
L'ICSI offre un tasso di fecondazione più elevato rispetto alla FIVET in specifici contesti, ma non necessariamente un tasso di gravidanza più alto in tutte le situazioni. I rischi sono simili a quelli della FIVET, con l'aggiunta di un leggero aumento del rischio di anomalie cromosomiche rare o difetti congeniti, sebbene il rischio complessivo rimanga basso.
21 Differenza tra FIVET e ICSI
Le Differenze Cruciali tra Inseminazione Intrauterina, FIVET e ICSI
Comprendere le differenze fondamentali tra IUI, FIVET e ICSI è essenziale per apprezzare l'approccio stratificato alla cura dell'infertilità e per capire perché ogni tecnica viene scelta in circostanze specifiche.
Differenza tra IUI e le Tecniche di 2° Livello (FIVET/ICSI)
La distinzione più netta si ha tra l'IUI e le procedure di secondo livello (FIVET e ICSI) in termini di invasività, luogo della fecondazione e complessità:
- Invasività e Livello: La IUI è una tecnica di PMA meno invasiva, di primo livello. Non richiede il prelievo degli ovociti e l'intervento chirurgico è minimo, limitato all'introduzione di un catetere nell'utero. FIVET e ICSI sono tecniche di secondo livello, che comportano una stimolazione ovarica più intensa, un prelievo chirurgico degli ovociti e manipolazioni più complesse dei gameti in laboratorio.
- Luogo della Fecondazione: Nella IUI, la fecondazione avviene all'interno del corpo della donna, nelle tube di Falloppio, in modo naturale dopo che gli spermatozoi selezionati sono stati introdotti nell'utero. Nelle tecniche di FIVET e ICSI, la fecondazione avviene "in vitro", ovvero al di fuori del corpo, in una capsula di coltura in laboratorio.
- Manipolazione dei Gameti: Mentre per la IUI gli spermatozoi vengono solo "lavati" e selezionati prima dell'introduzione, per FIVET e ICSI sia gli ovociti che gli spermatozoi subiscono una preparazione e manipolazione molto più sofisticata.
- Indicazioni: La IUI è adatta per problemi di infertilità meno gravi (es. infertilità inspiegata, lieve fattore maschile, fattore cervicale, anovulazione) con tube pervie. FIVET e ICSI sono riservate a situazioni più complesse come ostruzione tubarica, endometriosi severa, o fattore maschile grave.
Differenza Specifiche tra FIVET e ICSI
La distinzione tra FIVET e ICSI è più sottile, poiché la ICSI può essere considerata una variante avanzata della FIVET. La principale divergenza risiede nel metodo con cui avviene la fecondazione in laboratorio:
- Modalità di Fecondazione: Nel caso della Fivet, spermatozoi e ovociti vengono inseriti nel liquido di coltura senza alcun ulteriore intervento umano: si aspetta che la natura faccia il suo corso. Gli spermatozoi nuotano autonomamente e uno di essi penetra l'ovocita. Nella ICSI, invece, l'intervento è molto più diretto e mirato: vengono isolati i migliori spermatozoi per iniettarli in ogni ovocita a disposizione. Questo significa che un singolo spermatozoo viene manualmente selezionato e inserito direttamente nel citoplasma dell'ovocita, superando eventuali ostacoli naturali alla fecondazione.
- Indicazioni Principali: La FIVET standard è preferita quando non ci sono problemi significativi nella qualità dello sperma o quando la fecondazione spontanea degli ovociti è attesa. L'ICSI è specificamente indicata per gravi problemi di infertilità maschile (es. numero molto basso o scarsa motilità degli spermatozoi, spermatozoi recuperati chirurgicamente), per ovociti di scarsa qualità o in caso di precedenti fallimenti di fecondazione con FIVET tradizionale.
- Tasso di Fecondazione: L'ICSI garantisce generalmente un tasso di fecondazione più elevato rispetto alla FIVET in presenza di fattori maschili severi, perché la fecondazione è assistita attivamente. Tuttavia, un più alto tasso di fecondazione non si traduce automaticamente in un più alto tasso di gravidanza, poiché il successo dipende anche dalla qualità embrionaria e dall'impianto.
- Costi e Tecnicità: L'ICSI è una procedura più tecnica e laboriosa rispetto alla FIVET standard, richiedendo attrezzature di micromanipolazione e personale altamente specializzato, il che può influire sui costi.
In entrambi i casi di FIVET e ICSI, se la procedura ha successo, la fecondazione avviene in vitro entro 16/20 ore. Il risultato sarà uno zigote, composto da 23 cromosomi maschili e 23 cromosomi femminili, che verrà impiantato nella donna per completare il suo ciclo e dare l’avvio alla gravidanza.
Diagnosi e Scelta della Tecnica: Un Percorso Personalizzato
La complessità del trattamento dell'infertilità richiede un approccio altamente individualizzato. Ogni tecnica viene scelta dopo specifici accertamenti prescritti dalla ginecologa, in base allo studio di una serie di indagini, sia nell’uomo che nella donna. Questo iter diagnostico è fondamentale per identificare la causa o le cause dell'infertilità e per indirizzare la coppia verso la strategia terapeutica con le maggiori probabilità di successo.
Le Indagini Diagnostiche Preliminari
Prima di intraprendere qualsiasi percorso di PMA, è indispensabile eseguire una serie completa di esami diagnostici. Questi accertamenti mirano a valutare la fertilità di entrambi i partner e a escludere altre condizioni mediche che potrebbero interferire con il concepimento o con il buon esito della gravidanza.
Per la donna, le indagini comuni includono:
- Anamnesi approfondita: Raccolta di informazioni sulla storia clinica, ginecologica, ostetrica e familiare.
- Esami ormonali: Valutazione dei livelli di FSH, LH, estradiolo, progesterone, prolattina, TSH e AMH (Ormone Anti-Mulleriano), quest'ultimo indicatore della riserva ovarica.
- Ecografia pelvica transvaginale: Per valutare la morfologia dell'utero, delle ovaie e la presenza di eventuali patologie come fibromi, cisti ovariche o endometriosi.
- Isterosalpingografia (HSG) o Isterosonografia con contrasto (HyCoSy): Per verificare la pervietà delle tube di Falloppio, essenziale per la fecondazione naturale o l'IUI.
- Isteroscopia diagnostica: Per esaminare l'interno dell'utero e identificare eventuali anomalie come polipi, fibromi sottomucosi o setti uterini.
- Test per malattie infettive: Screening per HIV, epatite B e C, rosolia, toxoplasmosi, citomegalovirus, clamidia.
- Cariotipo: Analisi genetica per identificare eventuali anomalie cromosomiche.
Per l'uomo, gli accertamenti includono:
- Anamnesi approfondita: Raccogliere informazioni su malattie pregresse, interventi chirurgici, esposizione a tossine, stili di vita e storia riproduttiva.
- Spermiogramma: Analisi dettagliata del liquido seminale per valutare volume, concentrazione, motilità e morfologia degli spermatozoi. Questo è l'esame chiave per l'infertilità maschile.
- Spermicoltura: Ricerca di infezioni nel liquido seminale.
- Esami ormonali: Dosaggio di FSH, LH, testosterone e prolattina, se lo spermiogramma è alterato.
- Ecografia scrotale: Per escludere patologie come varicocele o anomalie testicolari.
- Test di frammentazione del DNA spermatico: Per valutare l'integrità genetica degli spermatozoi, soprattutto in caso di aborti ricorrenti o precedenti fallimenti di PMA.
- Cariotipo: Analisi genetica per identificare eventuali anomalie cromosomiche.
Criteri per la Scelta della Tecnica
Una volta ottenuti i risultati di queste indagini, la ginecologa o l'équipe medica del centro PMA valuterà attentamente il quadro clinico complessivo della coppia. La decisione sulla tecnica più appropriata sarà basata su diversi fattori:
Causa dell'Infertilità:
- IUI: Indicata per infertilità inspiegata, lieve fattore maschile, anovulazione (dopo induzione), fattore cervicale, endometriosi lieve, a condizione che le tube siano pervie e il liquido seminale non sia gravemente compromesso.
- FIVET: Scelta in caso di problemi tubarici (tube ostruite o assenti), endometriosi moderata-severa, fallimento di IUI, infertilità inspiegata di lunga data, età materna avanzata con buona riserva ovarica e fattore maschile non severo.
- ICSI: La scelta d'elezione per infertilità maschile severa (oligoastenoteratozoospermia grave, azoospermia con recupero chirurgico), precedenti fallimenti di fecondazione con FIVET, ovociti di scarsa qualità.
Età della Donna: L'età è un fattore cruciale, poiché la riserva ovarica e la qualità degli ovociti diminuiscono progressivamente con l'avanzare degli anni. Le donne più giovani possono avere più successo con tecniche meno invasive, mentre per le donne più anziane si tende a optare per FIVET o ICSI per massimizzare le probabilità.
Durata dell'Infertilità: Coppie che cercano un concepimento da molti anni, anche senza una diagnosi specifica, potrebbero essere indirizzate direttamente a tecniche di secondo livello.
Numero e Qualità dei Gameti: La quantità e la qualità degli ovociti e degli spermatozoi sono determinanti. Un numero esiguo di ovociti o spermatozoi di bassa qualità spesso orienta verso l'ICSI.
Risposta a Precedenti Trattamenti: Se una coppia ha già tentato cicli di IUI senza successo, è probabile che si passi a FIVET o ICSI.
Fattori Aggiuntivi: Altre condizioni mediche, preferenze della coppia e considerazioni etiche o religiose possono influenzare la scelta. La consulenza genetica può essere necessaria in presenza di anomalie cromosomiche.
21 Differenza tra FIVET e ICSI
Il processo di selezione della tecnica è un dialogo continuo tra la coppia e il team medico. È fondamentale che la coppia sia pienamente informata su tutte le opzioni, sui potenziali rischi, sui tassi di successo e sulle implicazioni emotive e finanziarie di ciascun percorso. Solo attraverso una comprensione chiara e un supporto adeguato, si può intraprendere il cammino della PMA con consapevolezza e fiducia.
Aspetti Aggiuntivi e Considerazioni sulla PMA
Il percorso della Procreazione Medicalmente Assistita è un'esperienza complessa, che va oltre le mere procedure tecniche. Coinvolge aspetti emotivi, psicologici, etici e normativi che richiedono attenzione e supporto.
Tassi di Successo e Fattori Influenzanti
I tassi di successo delle tecniche di PMA variano notevolmente e dipendono da una moltitudine di fattori. È fondamentale che le coppie abbiano aspettative realistiche. I fattori principali che influenzano il successo includono:
- Età della donna: Questo è il fattore prognostico più importante. I tassi di gravidanza diminuiscono drasticamente dopo i 35 anni e in particolare dopo i 40 anni, a causa del calo della riserva ovarica e della qualità degli ovociti.
- Causa dell'infertilità: Alcune cause, come l'infertilità tubarica, possono avere tassi di successo più elevati con la FIVET, mentre altre, come l'infertilità maschile severa, beneficiano maggiormente dell'ICSI.
- Qualità dei gameti ed embrioni: La qualità degli ovociti, degli spermatozoi e degli embrioni sviluppati in vitro è cruciale.
- Numero di embrioni trasferiti: Sebbene il trasferimento di più embrioni possa aumentare le possibilità di gravidanza, aumenta anche il rischio di gravidanze multiple, con maggiori rischi per madre e feti.
- Numero di cicli tentati: Spesso, il successo si ottiene dopo più tentativi. La perseveranza, pur con le necessarie pause, può essere premiata.
- Centro PMA e esperienza del team: L'esperienza e la tecnologia del centro scelto possono fare la differenza.
In generale, i tassi di successo per l'IUI si attestano intorno al 10-20% per ciclo, mentre per FIVET e ICSI possono variare dal 20% al 50% o più per ciclo, a seconda dell'età della donna. È importante discutere questi tassi con il proprio medico, considerando i dati specifici del proprio caso.
Rischi e Complicanze delle Procedure di PMA
Sebbene le tecniche di PMA siano generalmente sicure, come ogni procedura medica, comportano alcuni rischi e potenziali complicanze:
- Sindrome da Iperstimolazione Ovarica (OHSS): È una complicanza della stimolazione ovarica, che può variare da lieve a grave. I sintomi includono gonfiore addominale, dolore, nausea e, nei casi più severi, accumulo di liquidi, squilibri elettrolitici e complicanze tromboemboliche. I protocolli moderni mirano a ridurre questo rischio.
- Gravidanza Multipla: Il trasferimento di più embrioni aumenta la probabilità di gravidanze gemellari o trigemine, che comportano maggiori rischi di parto pretermine, basso peso alla nascita e complicanze per la madre e i neonati. Le attuali linee guida tendono a limitare il numero di embrioni trasferiti.
- Gravidanza Ectopica: Sebbene gli embrioni vengano posizionati nell'utero, esiste una piccola possibilità che uno di essi si impianti al di fuori dell'utero, tipicamente nelle tube di Falloppio.
- Rischi legati al Prelievo Ovocitario: Sebbene raro, possono verificarsi sanguinamento, infezioni o lesioni a organi circostanti durante la procedura di pick-up.
- Ansia e Stress: Il percorso di PMA è emotivamente logorante, con alti e bassi che possono generare ansia, stress, depressione e tensioni di coppia.
Il Supporto Psicologico: Un Pilastro Fondamentale
Affrontare l'infertilità e il percorso di PMA è un'esperienza che può mettere a dura prova la resilienza emotiva di una coppia. Le aspettative, la speranza, la delusione e lo stress legati ai trattamenti possono avere un impatto significativo sulla salute mentale. Per questo motivo, il supporto psicologico è un pilastro fondamentale nell'assistenza alle coppie che intraprendono la PMA.
Un professionista della salute mentale (psicologo o psicoterapeuta) specializzato in infertilità può offrire:
- Gestione dello stress: Aiutare la coppia a sviluppare strategie di coping per affrontare l'ansia e lo stress del trattamento.
- Supporto decisionale: Facilitare la discussione su decisioni difficili, come la scelta della tecnica, il numero di cicli o l'eventualità di considerare l'adozione.
- Elaborazione del lutto: Supportare la coppia nell'elaborazione delle delusioni legate a cicli falliti o alla difficoltà di concepire naturalmente.
- Rafforzamento della relazione di coppia: Aiutare i partner a comunicare efficacemente e a sostenersi a vicenda durante questo periodo difficile.
- Preparazione emotiva: Fornire strumenti per affrontare le varie fasi del trattamento, dal monitoraggio alla fase di attesa del test di gravidanza.
Molti centri PMA integrano il supporto psicologico come parte integrante del loro programma, riconoscendo l'importanza del benessere emotivo per l'intera esperienza del paziente.
Aspetti Etici e Legali in Italia
In Italia, la Procreazione Medicalmente Assistita è regolamentata dalla Legge 40 del 2004, che ha subito diverse modifiche nel corso degli anni. Questa normativa stabilisce principi etici e limiti legali precisi. Tra i punti salienti:
- Accesso: La PMA è consentita solo a coppie maggiorenni, di sesso diverso, coniugate o conviventi, in età potenzialmente fertile e con diagnosi di infertilità o sterilità accertata e irrisolvibile con altri metodi.
- Divieto di fecondazione eterologa (inizialmente): Inizialmente vietata, è stata poi reintrodotta da una sentenza della Corte Costituzionale. Attualmente, è consentita l'eterologa, ovvero l'utilizzo di gameti (ovociti o spermatozoi) da donatori esterni alla coppia.
- Numero di embrioni: Le norme relative al numero massimo di embrioni che possono essere creati e trasferiti hanno subito variazioni. Attualmente, non vi è un limite massimo di embrioni producibili e si tende a trasferirne un numero limitato (spesso uno o due) per ridurre il rischio di gravidanze multiple. Gli embrioni non trasferiti possono essere crioconservati.
- Diagnosi genetica preimpianto (PGT): La possibilità di eseguire la PGT (precedentemente PGD/PGS) per identificare anomalie genetiche o cromosomiche negli embrioni prima dell'impianto è stata oggetto di dibattito e modifiche, ed è ora consentita in determinate circostanze.
- Divieto di maternità surrogata: La maternità surrogata è tuttora vietata in Italia.
È fondamentale che le coppie si informino sulla legislazione vigente e sulle normative specifiche del centro PMA scelto, poiché queste possono avere un impatto significativo sulle opzioni di trattamento disponibili e sulle decisioni etiche da affrontare.
In sintesi, il viaggio della PMA è un percorso olistico che richiede non solo l'eccellenza medica, ma anche un supporto completo a 360 gradi, che tenga conto delle molteplici sfide che le coppie si trovano ad affrontare.
tags: #fecondazione #assistita #icsi #iui