La ricerca di un figlio, per molte coppie, può configurarsi come un percorso articolato, talvolta costellato di sfide mediche e psicologiche. In questi casi, la Procreazione Medicalmente Assistita (PMA) emerge come un faro di speranza, una disciplina medica complessa e in continua evoluzione che mira a realizzare il desiderio più grande: quello di genitorialità. Secondo le linee guida dell'Organizzazione Mondiale della Sanità (OMS), in caso di mancato concepimento, si può ricorrere alla Procreazione Assistita dopo almeno 12/24 mesi di rapporti liberi e non protetti. La PMA è finalizzata alla diagnosi e alla terapia dell'infertilità di coppia.
Il Primo Incontro: Fondamento del Percorso
Il primo incontro tra il medico e le coppie è un momento di fondamentale importanza, poiché pone le basi per l'intero percorso del programma di PMA. Durante questa fase cruciale, si pianificano le varie fasi del trattamento, si esaminano tutta la documentazione medica disponibile, si definiscono i tempi previsti e si stabilisce la necessità e le modalità di accesso ai trattamenti. È un momento che richiede la partecipazione attiva di entrambi i partner, e portare con sé tutti gli accertamenti, le cartelle cliniche e, se del caso, i documenti relativi a trattamenti eseguiti in altre sedi, è fondamentale per una valutazione completa e personalizzata. La procreazione medicalmente assistita comprende metodiche impegnative per la coppia, sia dal punto di vista medico-biologico che psicologico.
Comprendere le Tecniche di PMA: Dalla FIVET all'ICSI
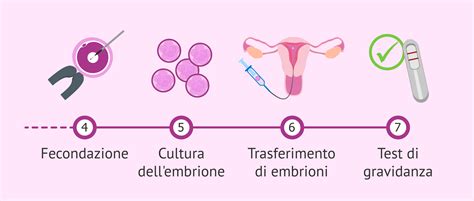
La PMA abbraccia diverse metodiche, ognuna con le proprie specificità e indicazioni. Tra le più diffuse troviamo la Fecondazione In Vitro con Embryo Transfer (FIVET) e l'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI).
FIVET (Fecondazione In Vitro con Embryo Transfer)
Con il termine FIVET si indica la fecondazione in vitro, ossia la fusione dell'ovulo con lo spermatozoo effettuata in laboratorio con l'obiettivo di ottenere embrioni già fecondati da trasferire nell'utero materno. La procedura inizia con l'induzione della crescita di più follicoli mediante la somministrazione di farmaci, le gonadotropine, allo scopo di ottenere più ovociti maturi invece di uno, come avviene naturalmente ogni mese. La risposta alla terapia viene attentamente monitorata mediante vari prelievi di sangue ed ecografie transvaginali, che consentono eventuali variazioni terapeutiche.
Il prelievo ovocitario, noto anche come "pick-up ovocitario", viene effettuato in regime di day hospital, generalmente in anestesia generale senza necessità di intubazione. La procedura dura all'incirca una decina di minuti e il risveglio è immediato. È importante sottolineare che il numero degli ovociti prelevati non sempre corrisponde al numero dei follicoli, e non sempre tutti gli ovociti prelevati risultano maturi e idonei per la fecondazione.
Il giorno del prelievo ovocitario si procede all'inseminazione. Il numero degli ovociti che verranno inseminati dipenderà da due fattori principali: in primo luogo, il numero di embrioni che la coppia richiede di trasferire/impiantare e, in secondo luogo, se la coppia ha firmato o meno il consenso per l'eventuale congelamento degli embrioni in esubero. Questo perché la legge in vigore non permette di sopprimere gli embrioni se sono vitali. Gli ovociti maturi che non vengono inseminati possono essere crioconservati per un futuro trattamento, se la donna ha scelto tale opzione.
Non sempre tutti gli ovociti inseminati fecondano. L'avvenuta fecondazione si verifica il giorno dopo. A volte la fecondazione può essere anomala e gli embrioni che ne conseguono vengono scartati. È necessario ancora un giorno per verificare la formazione o meno degli embrioni. Quindi, a partire dal secondo giorno, gli embrioni sono pronti per poter essere inseriti nella cavità uterina. Il transfer viene eseguito senza anestesia. Il ginecologo inserisce lo speculum e deterge l'ambiente vaginale. Il catetere molto sottile contenente gli embrioni viene poi inserito nella cavità uterina dove vengono rilasciati gli embrioni. Successivamente, il biologo verifica che nessun embrione sia rimasto all'interno del catetere. Se ciò dovesse verificarsi, viene ripetuto il transfer per inserire l'o gli embrione/i rimasto/i. Mediamente, si ottiene un tasso di gravidanza del 20-30% dopo il transfer.
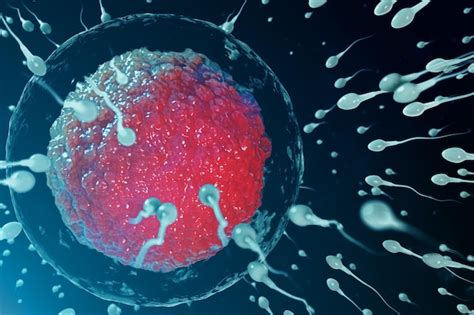
ICSI (Iniezione Intracitoplasmatica dello Spermatozoo)
L'ICSI è una terapia evoluta, introdotta nella prima metà degli anni '90, specificamente sviluppata per trattare l'infertilità maschile. La fecondazione FIVET con ICSI consiste nella micro-iniezione di un singolo spermatozoo direttamente all'interno della cellula uovo. Questa tecnica è solitamente riservata ai casi in cui si teme che, con la fecondazione in vitro convenzionale, possano esserci problemi nell'ottenere la fecondazione.
La stimolazione ovarica avviene con la somministrazione alla donna di farmaci ormonali che permettono alle ovaie di produrre più ovociti. Quando i follicoli raggiungono una maturità adeguata, il ginecologo procede al loro prelievo con la punzione follicolare. Dopo 3-5 giorni in laboratorio, gli ovociti fecondati (zigoti) generano dei pre-embrioni, successivamente trasferiti nell'utero materno in attesa del successivo sviluppo in feto. Anche con la tecnica ICSI, mediamente si ottiene un tasso di gravidanza del 20-30% dopo il transfer.
Il transfer degli embrioni viene eseguito senza anestesia. La procedura prevede che il ginecologo, attraverso un catetere molto sottile, inserisca gli embrioni nella cavità uterina. Successivamente, il biologo verifica che nessun embrione sia rimasto all'interno del catetere impiegato per l'intervento. Se ciò si verifica, viene ripetuto il transfer per inserire gli embrioni rimasti. Con la fecondazione ICSI, vi è inoltre un notevole risparmio di spermatozoi, in quanto ne basta solo uno per ogni ovocita. Con la tecnica ICSI è possibile crioconservare sia gli ovociti che gli embrioni vitali in esubero per un ulteriore tentativo. L'ICSI ha una procedura e relativi tempi di sviluppo che durano tra i 10 e i 20 giorni, a seconda del protocollo utilizzato e della risposta di ciascuna paziente.
Inseminazione Intrauterina (IUI)
L'inseminazione intrauterina è una metodica di primo livello, considerata una procedura totalmente ambulatoriale. Consiste nell'inserire gli spermatozoi selezionati e trattati in laboratorio direttamente all'interno dell'utero materno, nei giorni prossimi all'ovulazione, al fine di favorire l'incontro con i gameti femminili (ovociti).
Il liquido seminale, una volta prelevato, viene opportunamente trattato in laboratorio con un procedimento chiamato "capacitazione", in modo da selezionare gli spermatozoi più mobili e resistenti. Questi vengono poi inseriti direttamente all'interno della cavità uterina con l'ausilio di un sottile catetere, senza procurare alcun dolore.
La fecondazione intrauterina è indicata per le coppie in cui non viene evidenziato alcun problema apparente (cosiddetto "fattore idiopatico") e per quei casi in cui l'uomo presenta lievi problematiche come oligozoospermia (numero di spermatozoi basso) e/o astenozoospermia (motilità bassa). La IUI prevede un monitoraggio attento del ciclo mestruale con ecografie e spesso l'ovulazione viene indotta attraverso farmaci.
Se il ciclo di inseminazione intrauterina fallisce, la donna avrà la mestruazione circa 14 giorni dopo. In caso contrario, dovrà effettuare un dosaggio plasmatico quantitativo dell'hCG. Se il valore del secondo dosaggio plasmatico dell'hCG è almeno raddoppiato rispetto al primo, si esegue un'ecografia pelvica con sonda vaginale bidimensionale 2-3 settimane dopo la IUI. Con la sonda transvaginale si può visualizzare la camera gestazionale già alla quarta settimana di amenorrea. La localizzazione del sacco gestazionale all'interno dell'utero è fondamentale per escludere la presenza di una gravidanza ectopica o extrauterina.
IUI - L'inseminazione intrauterina : IL PROF CLAUDIO MANNA DI BIOFERTILITY SPIEGA
La Crioconservazione: Un Ponte Verso il Futuro
La crioconservazione degli ovociti e degli embrioni rappresenta una componente fondamentale delle moderne tecniche di PMA. Le pazienti accettate nel programma di crioconservazione degli ovuli vengono sottoposte a induzione farmacologica di un'ovulazione multipla. L'induzione della ovulazione multipla viene attentamente monitorata con valutazioni ecografiche e ormonali, e al termine della stimolazione si effettua il prelievo degli ovociti per via transvaginale, una procedura di chirurgia ambulatoriale eseguita in sedoanalgesia.
La durata dell'intera procedura, dall'inizio della stimolazione al prelievo degli ovociti, varia a seconda della fase del ciclo in cui la paziente si trova al momento dell'inizio della stimolazione, ma di massima non è superiore ai 14 giorni. Al momento del loro utilizzo, che può avvenire anche dopo molti anni, gli ovociti crioconservati potranno essere inseminati mediante la tecnica di iniezione dello spermatozoo nel citoplasma dell'ovocita (ICSI).
La possibilità di crioconservare embrioni vitali in esubero, sia con la FIVET che con la ICSI, offre alle coppie un'ulteriore opportunità di tentare la gravidanza, evitando la necessità di nuove procedure di stimolazione e prelievo ovocitario. Questa opzione è particolarmente preziosa per le donne che desiderano preservare la propria fertilità per motivi di salute, come nel caso di trattamenti oncologici, o per quelle che desiderano posticipare la maternità.
Fattori da Considerare e Aspetti Legali
La scelta di intraprendere un percorso di PMA comporta la considerazione di numerosi fattori, che spaziano dagli aspetti medici e biologici a quelli psicologici ed etici. Le procedure chirurgiche necessarie sono generalmente interventi minimamente invasivi e poco dolorosi, considerati a basso rischio chirurgico, con complicanze gravi molto rare. Per permettere alla donna di affrontare un ciclo di PMA in tutta serenità, è sempre consigliato dagli specialisti condurre una vita normale prima, durante e anche dopo il trattamento; infatti, stare a letto giorni e giorni dopo il trattamento non ha alcun valore nell'instaurarsi o meno di una gravidanza.
La legislazione in materia di PMA varia significativamente tra i diversi paesi europei e non solo. In Italia, la procreazione assistita è disciplinata dalla legge 40/2004, che stabilisce criteri specifici per l'accesso alle tecniche. Nel 2015 in Europa, secondo i dati della Società europea di riproduzione umana e di embriologia (ESHRE), 157.500 bambini sono nati da una procreazione medicalmente assistita.
Alcuni paesi limitano l'accesso alle tecniche di PMA imponendo criteri relativi all'età delle donne. La maggior parte dei paesi europei ammette il ricorso ai gameti di un donatore, sebbene le posizioni possano differire per quanto riguarda gli ovociti o gli spermatozoi.
Speranze e Realismo: Le Probabilità di Successo
Le probabilità di ottenere una gravidanza con le tecniche di PMA dipendono da una moltitudine di fattori, tra cui l'età della donna, la causa dell'infertilità, la qualità dei gameti e degli embrioni, e la risposta individuale ai trattamenti. Mediamente, si ottiene un tasso di gravidanza del 20-30% dopo il transfer embrionario.
Tuttavia, è fondamentale approcciare questi percorsi con realismo. Statisticamente, solo un embrione su tre può raggiungere la data del parto. Per questo motivo, si possono impiantare più embrioni in utero al fine di aumentare le possibilità di ottenere almeno una gravidanza. La capacità ricettiva dell'utero umano, però, è limitata a un solo individuo, quindi una gravidanza gemellare o multigemellare rappresenta sempre un rischio, con potenziali complicanze sia per la madre che per i neonati. A causa di queste potenziali complicazioni, i medici trasferiscono nell'utero solo un embrione o un numero limitato di embrioni.
Alcune coppie potrebbero avere difficoltà a interrompere il trattamento nonostante una prognosi sfavorevole, con il risultato di terapie potenzialmente inutili. La riflessione su questi aspetti, supportata da un dialogo aperto con il team medico, è essenziale per un percorso sereno e consapevole.
Un Legame Storico: Dalla Nascita di Louise Brown all'Innovazione Continua
La storia della fecondazione in vitro affonda le sue radici nel 1978 con la nascita di Louise Brown, la prima bambina concepita tramite questa tecnica rivoluzionaria. Patrick Steptoe e Robert Edwards, con il loro lavoro pionieristico, hanno aperto la strada a un nuovo capitolo nella lotta all'infertilità. Da allora, la ricerca e l'innovazione hanno portato allo sviluppo di tecniche sempre più sofisticate, come l'ICSI, che ha permesso di superare ostacoli precedentemente insormontabili.
L'Ospedale Santa Maria, ad esempio, vanta un'esperienza decennale nel campo della PMA, essendo stato uno dei primi Centri in Italia ad applicare la tecnica ICSI. Dal 1991 ad oggi, la struttura ha effettuato oltre 10.000 prelievi ovocitari, ottenendo circa 2.500 gravidanze e altrettanti bambini nati, a testimonianza del costante impegno nel sostenere le coppie nel loro desiderio più grande.
La continua ricerca scientifica e l'evoluzione tecnologica promettono ulteriori progressi nel campo della PMA, offrendo nuove speranze e soluzioni per le coppie che affrontano difficoltà nel concepimento.
tags: #fecondazione #assistita #e #esperimenti