La procreazione medicalmente assistita (PMA) rappresenta un insieme di tecniche e metodiche finalizzate alla diagnosi e alla terapia dell’infertilità di coppia. Si tratta di un ambito che comprende procedure sofisticate, con l'obiettivo di supportare le coppie nel desiderio di avere un figlio. Secondo le linee guida dell’Organizzazione Mondiale della Sanità (OMS), in caso di mancato concepimento, si può ricorrere alla procreazione assistita dopo almeno 12/24 mesi di rapporti liberi e non protetti. Il primo incontro tra il medico e le coppie è fondamentale per pianificare l’intero percorso del programma, comprendere quali sono le sue fasi, esaminare tutta la documentazione, pianificare i tempi e definire la necessità e le modalità di accesso ai trattamenti. È un momento importante: per questo è utile che siano presenti entrambi i partner ed è fondamentale portare con sé tutti gli accertamenti, le cartelle cliniche e, se il caso, i documenti relativi ai trattamenti eseguiti in altra sede. Le tecniche di procreazione assistita (ART) comportano la manipolazione degli spermatozoi e degli ovuli o degli embrioni in laboratorio (in vitro) allo scopo di ottenere la gravidanza.
L'Inseminazione Intrauterina (IUI)
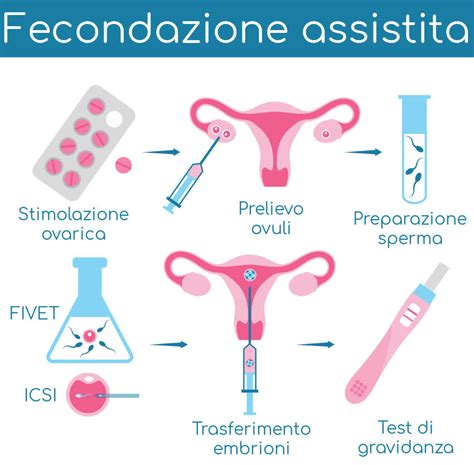
L’inseminazione intrauterina (IUI) è una metodica di primo livello, spesso considerata la forma più semplice di fecondazione assistita e, di conseguenza, il primo metodo suggerito quando una coppia non riesce a concepire un figlio naturalmente. L’inseminazione intrauterina consiste nell’inserire gli spermatozoi direttamente all’interno dell’utero materno nei giorni prossimi all’ovulazione. Il liquido seminale, una volta prelevato, viene opportunamente trattato in laboratorio con un procedimento chiamato capacitazione, in modo da selezionare gli spermatozoi più mobili e resistenti che vengono poi inseriti direttamente all’interno della cavità uterina con l’ausilio di un tubicino di plastica e senza procurare alcun dolore.
La IUI viene proposta in caso di infertilità inspiegata (fattore idiopatico), problemi di eiaculazione, lievi problemi di fertilità maschile come l’oligozoospermia (numero di spermatozoi bassi) e/o astenozoospermia (motilità bassa), disordini ovulatori ed endometriosi lieve in presenza di almeno una tuba pervia. Prima di procedere, è spesso necessaria la Sonoisterosalpingografia con mezzo di contrasto, una metodica ecografica per la valutazione della pervietà tubarica, eseguita con la modalità di un’ecografia ginecologica transvaginale. La IUI ha una procedura in cui il ciclo mestruale viene monitorato attentamente con ecografie e spesso l'ovulazione viene indotta attraverso farmaci. È una procedura totalmente ambulatoriale.
La Fecondazione in Vitro (FIVET)
Con il termine FIVET (fertilizzazione in vitro con embryo transfer) si indica la fecondazione in vitro, ossia la fusione dell’ovulo con lo spermatozoo effettuata in laboratorio con l’obiettivo di ottenere embrioni già fecondati da trasferire nell’utero materno. La fecondazione in vitro può essere utilizzata per trattare l’infertilità a prescindere dalla causa, anche quando è non identificata. La procedura richiede ricoveri in una struttura di Day Hospital per prelevare gli ovociti e per il successivo trasferimento in utero degli embrioni.
Il percorso inizia con il controllo e la stimolazione delle ovaie: la preparazione avviene attraverso la somministrazione di ormoni (gonadotropine) che stimolano le gonadi affinché producano più ovociti maturi, invece di uno solo come avviene naturalmente ogni mese. La risposta alla terapia viene monitorata mediante vari prelievi di sangue ed ecografie transvaginali (monitoraggio follicolare) che consentono eventuali variazioni terapeutiche. Il percorso ecografico termina quando il medico ginecologo valuta i follicoli ovocitali pronti per essere aspirati.
Il prelievo degli ovociti, chiamato pick-up, viene effettuato presso il centro in regime ambulatoriale, in sedazione con la presenza di un anestesista. Il prelievo avviene tramite aspirazione e gli ovociti vengono successivamente conservati in un mezzo di cultura. Contestualmente, in laboratorio avviene la preparazione del liquido seminale e si creano le condizioni di “incontro” tra ovocita e spermatozoo. Dopo 24 ore si potrà verificare l’avvenuto processo della fecondazione. Il periodo di coltura degli embrioni in laboratorio dura in genere dai due ai cinque giorni, permettendo di selezionare quello ritenuto di qualità più alta per poi procedere al suo trasferimento.

La tecnica ICSI (Iniezione Intracitoplasmatica dello Spermatozoo)
L’ICSI (Intra-Cytoplasmatic Sperm Injection) è una tecnica di procreazione assistita simile alla FIVET, con la differenza che un unico spermatozoo viene iniettato all'interno di ogni ovocita da un operatore del Laboratorio IVF. È una terapia evoluta per trattare l'infertilità maschile, utilizzata in casi di grave infertilità in cui, a causa della mancanza di un numero sufficiente di spermatozoi (meno di 1.500.000 per millilitro) o della loro ridotta capacità di movimento, non può avvenire una fecondazione spontanea.
Con la fecondazione ICSI c’è inoltre un risparmio notevole di spermatozoi, in quanto ne basta solo uno per ogni ovocita. Se non è possibile ottenere spermatozoi nell'eiaculato, si ricorre a tecniche chirurgiche di recupero: la TESA (Testicular Sperm Aspiration) o agoaspirato testicolare, e la MicroTese (MICROscopic Testicular Sperm Extraction), utile nel caso di pazienti idonei per ICSI con una diagnosi di azoospermia e precedente TESA risultata negativa.
Procedure di laboratorio e Trasferimento Embrionario
Dopo la procedura di ICSI in laboratorio e l'avvenuta fertilizzazione, gli zigoti vengono mantenuti in incubatori di ultima generazione che sfruttano la tecnologia Time Lapse. Questi permettono di mantenere le condizioni fisiche e atmosferiche necessarie allo sviluppo cellulare degli embrioni e di ottenerne immagini ogni dieci minuti. Il trasferimento degli embrioni nell’utero, o embrio-transfert, avviene da 2 a 7 giorni dopo il pick-up.
Il transfer viene eseguito senza anestesia: il ginecologo inserisce lo speculum e deterge l’ambiente vaginale, quindi, attraverso un catetere molto sottile, inserisce gli embrioni nella cavità uterina. Successivamente il biologo verifica che nessun embrione sia rimasto all’interno del catetere. Se ciò dovesse verificarsi, viene ripetuto il transfer. Infine, gli embrioni eventualmente in surplus, perché non trasferiti, vengono conservati in azoto liquido (vitrificazione) e stoccati nella banca degli embrioni.
Embryo Transfer
Considerazioni sulla Fecondazione Eterologa e Donazione di Gameti
La fecondazione eterologa è una tipologia di fecondazione assistita che utilizza gameti (ovociti o spermatozoi) che non appartengono alla coppia, ma provengono da donatori. Questa opzione è scelta quando la valutazione dell’infertilità indica che è improbabile che i trattamenti con i propri gameti abbiano successo, o dopo svariati cicli falliti. Per la donazione di ovuli, la donatrice viene sottoposta alle prime fasi della FIVET. Gli ovuli fecondati vengono poi trasferiti nell’utero della futura madre. Lo sperma di donatori anonimi viene spesso congelato e conservato nelle banche spermatiche per essere utilizzato al momento opportuno.
Aspetti clinici e gestione delle complicanze
La procreazione medicalmente assistita comprende metodiche impegnative per la coppia sia dal punto di vista medico-biologico che psicologico. Le procedure chirurgiche necessarie prevedono interventi minimamente invasivi e poco dolorosi, considerati a basso rischio chirurgico. Per permettere alla donna di affrontare un ciclo di PMA in tutta serenità, è sempre consigliato dagli specialisti condurre una vita normale prima, durante e anche dopo il trattamento. Infatti, stare a letto giorni e giorni dopo il trattamento non ha alcun valore nell’instaurarsi o meno di una gravidanza.
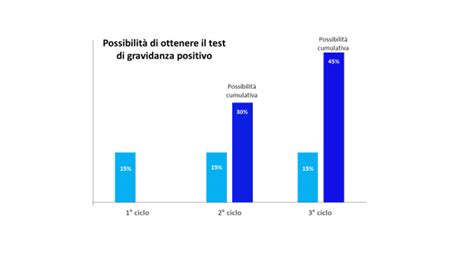
Tra le opzioni avanzate, talvolta, se il rischio di anomalie genetiche è alto, durante la FIVET è possibile esaminare l’embrione prima dell’impianto nell’utero con una procedura chiamata diagnosi genetica preimpianto. È importante sottolineare che il tasso di successo dipende da molti fattori, tra cui l'età della donna. Il rischio principale associato a queste tecniche è la gestazione multipla, che comporta più rischi per la donna e il feto. A causa di queste potenziali complicanze, i medici tendono oggi a trasferire nell’utero solo un embrione o un numero limitato di embrioni, preferendo la crioconservazione per gli altri.
tags: #fecondazione #assistita #articoli