L'esperienza di una gravidanza è, per molte coppie, un percorso di gioia e attesa, ma può essere anche segnata da momenti di profonda ansia e dolore, in particolare quando si verificano perdite gestazionali. L'aborto spontaneo è una delle complicanze più frequenti della gravidanza, avendo come conseguenza l'interruzione di essa prima che il feto sia in grado di sopravvivere al di fuori dell'utero materno. Questa situazione si manifesta in circa il 15-20% di tutte le gravidanze, generalmente nelle prime settimane di gestazione, dopo un test positivo. Tuttavia, un singolo episodio abortivo è un’evenienza molto frequente e, per fortuna, non pregiudica la possibilità di avere future gravidanze regolari.
La situazione si complica quando questi eventi si ripetono. Si parla di aborto ripetuto o poliabortività quando si verificano più perdite gestazionali consecutive. Il concetto di aborti ripetuti si riferisce a quelle situazioni in cui una donna subisce più perdite gestazionali consecutive. In genere, si ritiene che questa condizione esista quando si sono verificati tre o più aborti spontanei prima della ventesima settimana di gravidanza. Queste interruzioni possono verificarsi in diversi momenti della gestazione ed essere correlate a molteplici fattori. È fondamentale comprendere che gli aborti ricorrenti non costituiscono una malattia in sé, ma sono spesso un segnale della presenza di un fattore, noto o meno, che sta compromettendo la capacità riproduttiva. La poliabortività richiede un’attenta analisi attraverso una consulenza mirata, volta a identificare i fattori di rischio, indagare le cause con gli esami diagnostici appropriati e, infine, correggere le alterazioni riscontrate, proponendo alla coppia il percorso più adatto.
Che cos'è la Poliabortività? Definizioni e Classificazioni
L'aborto ricorrente è generalmente definito come la perdita di ≥ 2 gravidanze, ma le definizioni possono variare. L'American Society for Reproductive Medicine (ASRM) ha usato il termine perdita di gravidanza ricorrente e ha raccomandato la valutazione clinica dopo due perdite cliniche di gravidanza del primo trimestre. Altri criteri definiscono la poliabortività come la presenza di tre o più aborti spontanei consecutivi. Questa condizione, se considerata a partire da tre aborti, colpisce tra il 2% e il 5% delle coppie in età riproduttiva, mentre se la si considera a partire da due aborti, l'incidenza arriva fino al 10%. Solo nel 2% delle donne si verificano due aborti, e nello 0.5-1% dei casi 3 o più aborti. In questo caso si parla di abortività ricorrente (o poliabortività), una condizione che necessita di approfondimenti diagnostici specialistici.
Ogni perdita di gravidanza merita un'attenta revisione per determinare se la valutazione della donna o della coppia possa essere appropriata. È importante sottolineare che l'aborto ricorrente non è classificato come infertilità. Le interruzioni possono verificarsi in diversi momenti della gestazione. In base all’epoca gestazionale, l’aborto spontaneo può essere suddiviso in precoce (se avviene entro la dodicesima settimana di gravidanza) e tardivo (se avviene fra la tredicesima e la ventiquattresima settimana di gravidanza o, secondo altri autori, tra la tredicesima e la ventiseiesima). Il tempo di intraprendere una serie completa di indagini è sempre stato oggetto di dibattito tra i medici. Negli ultimi anni si utilizza genericamente il termine “poliabortività” per indicare aborti ripetuti e ricorrenti ed è importante ricercare le cause predisponenti ad aborto a partire dal secondo evento.
Il susseguirsi di tale evento non significa necessariamente una consecuzione: può trattarsi infatti anche di episodi distribuiti nel tempo, con nascite riuscite in mezzo. Le patologie legate all'aborto ricorrente hanno un fortissimo impatto psicologico sulle pazienti, le quali manifestano ansia, angoscia, senso di colpa e depressione. La stabilità del rapporto di coppia potrebbe risultare inoltre fortemente minata da tale situazione come anche l'efficienza lavorativa e il benessere generale della donna. Le coppie che hanno fatto esperienza di poliabortività seguono percorsi diagnostici e terapeutici molto lunghi ed impegnativi anche dal punto di vista economico ed i frequenti insuccessi contribuiscono ad accentuare il senso di frustrazione e lo stress psicologico. Per questo motivo è fondamentale comprendere le possibili cause - molte delle quali sono identificabili e, spesso trattabili - per aumentare le probabilità di ottenere in futuro una gravidanza a termine.
Le Cause Sottostanti degli Aborti Ricorrenti: Un Panorama Completo
Le cause di aborti ricorrenti possono essere materne, paterne, fetali o placentari. Gli aborti ricorrenti possono avere molteplici origini ed è fondamentale esplorare tutte le possibili cause.
Fattori Fetali e Anomalie Genetiche
Le anomalie cromosomiche nel feto causano il 50% degli aborti ricorrenti; gli aborti dovuti ad anormalità cromosomiche sono più frequenti all'inizio della gravidanza. L'aneuploidia è implicata fino nell'80% di tutti gli aborti spontanei che si verificano a < 10 settimane di gestazione ma nel < 15% di quelli che si verificano a ≥ 20 settimane. La causa più frequente di aborto spontaneo è una anomalia cromosomica che si riscontra nel 50-70% degli aborti spontanei del primo trimestre. Da alcune indagini effettuate tramite il cariotipo dei feti abortiti spontaneamente è risultato che nel 60% dei casi vi è un assetto cromosomico aneuploide. Le anomalie cromosomiche fetali rimangono tuttavia la causa più comune sia di aborto spontaneo sporadico che di aborto spontaneo ricorrente.
I cromosomi possono presentare alterazioni che riguardano il numero (per esempio, trisomia 21 o sindrome di Down) o la struttura (traslocazioni sbilanciate, delezioni o duplicazioni), e possono essere il risultato di uno sbilanciamento di una anomalia cromosomica presente in un genitore. La principale causa di anomalia cromosomica fetale è l’età materna avanzata (età superiore a 35 anni), poiché l'avanzare dell'età materna è associato a un declino sia del numero che della qualità degli ovociti rimanenti, con conseguente aumento dei tassi di aneuploidia negli embrioni fecondati. L’età materna avanzata rappresenta un ulteriore fattore che aumenta il rischio di anomalie cromosomiche e dunque di aborto, a causa della scarsa qualità degli ovociti, ma questo può capitare in determinate condizioni anche con gli spermatozoi. Anche anomalie cromosomiche materne (o paterne) (p. es., traslocazioni bilanciate) possono essere alla base di aborti ricorrenti. Come vedremo più avanti, lo studio genetico rappresenta un test chiave per risolvere gli aborti ricorrenti.
Le malformazioni anatomiche fetali possono anch'esse essere una causa di aborto. Nel caso delle gravidanze gemellari, l'aborto è un fenomeno che si realizza più frequentemente nel corso delle prime settimane di gestazione. La camera gestazionale con il piccolo embrione viene riassorbita, per cui si parla di “vanishing twin”, cioè di gemello che scompare. Diversamente, se la morte in utero avviene nel corso del secondo/terzo trimestre, ci possono essere dei problemi, soprattutto nel caso di gemelli monocoriali. Infatti i gemelli monocoriali condividono la placenta e sono collegati tra loro da anastomosi vascolari. La morte di un gemello crea un sequestro di sangue verso il suo territorio placentare, per cui il gemello restante può andare incontro a una emorragia acuta, che comporta in circa la metà dei casi morte o danno cerebrale da ipovolemia (riduzione della massa ematica con riduzione dell’apporto di ossigeno al cervello). Una delle cause principali di morte in utero nelle gravidanze monocoriali è rappresentata dalla sindrome da trasfusione feto-fetale. Nelle gravidanze bicoriali, il problema dell’emorragia non esiste, infatti ogni gemello ha il suo territorio placentare. Possibili rischi legati alla morte in utero di un gemello nella gravidanza bicoriale sono dovuti principalmente alla prematurità: infatti la presenza di tessuto fetale e placentare in necrosi, può determinare il rilascio di sostanze che attivano le contrazioni uterine.
Fattori Materni: Anomalie Strutturali e Patologie Uterine
Anomalie uterine o cervicali (p. es., polipi, miomi, aderenze, insufficienza cervicale) sono cause materne frequenti. Le anomalie nella struttura dell’utero possono interferire con l’impianto o lo sviluppo dell’embrione, rendendo la gravidanza instabile. Tra queste troviamo: utero setto, utero bicorne, malformazioni congenite o esiti di patologie/acquisizioni che alterano la cavità uterina. Un ruolo negativo può essere giocato anche da fibromi, polipi, aderenze ed alterazioni della cervice (come in caso di insufficienza cervicale). L’incontinenza cervicale, dove la cervice risulta debole e si apre sotto il peso dell’utero anche in assenza di contrazioni, è un'altra condizione da considerare. È noto che la presenza di miomi, polipi endometriali e aderenze intrauterine influisce sulla fertilità in vari gradi.
Fattori Materni: Squilibri Ormonali e Malattie Croniche
I disturbi endocrini materni sistemici come il diabete mellito e le malattie della tiroide sono stati associati ad aborto spontaneo. Anomalie nella funzione della tiroide, come ipotiroidismo e ipertiroidismo mal controllati, o la presenza di autoanticorpi tiroidei, possono interferire con l’impianto o lo sviluppo embrionale. Anche il diabete mellito, in particolare con alti livelli di emoglobina A1c nel primo trimestre, espone a rischio di aborto spontaneo e malformazione fetale. Malattie croniche mal controllate come l'ipertensione e la malattia renale cronica sono anch'esse fattori di rischio.
Alterazioni del sistema endocrino possono compromettere la gravidanza ed essere frequentemente associate a poliabortività. È il caso della scarsa produzione di progesterone nella fase luteale, essenziale per il mantenimento dell’impianto e lo sviluppo iniziale dell’embrione. La sindrome dell'ovaio policistico (PCOS) è frequentemente correlata a poliabortività e comporta squilibri ormonali, ovulazioni irregolari o assenti, ma anche alterata sensibilità insulinica e quindi un aumentato rischio di perdita gestazionale.
Fattori Materni: Disordini Trombotici e Immunologici
I disturbi trombotici acquisiti, in particolare quelli relativi alla sindrome antifosfolipidica (APS) con anticoagulante lupico, anticardiolipina (IgG o IgM), o anti-beta2 glicoproteina I (IgG o IgM), sono associati a ≥ 3 ricorrenti aborti dopo 10 settimane, dopo che altre cause materne e genetiche sono state escluse. La perdita di una o più gravidanze apparentemente normali dopo 10 settimane può sollevare il sospetto di una sindrome antifosfolipidica. Il sistema immunitario normalmente produce anticorpi contro materiale estraneo all'organismo, come batteri, virus e altre proteine. La sindrome da anticorpi antifosfolipidi (APS) è stata in origine riscontrata in persone affette da LES (Lupus Eritematoso Sistemico), e si pensava che si manifestasse soprattutto in questi pazienti. La sindrome spesso coesiste con malattie del collagene, ma è importante verificare la presenza di una sindrome da anticorpi antifosfolipidi (APS) anche in persone che hanno avuto trombosi, aborti o piastrinopenia senza ragione apparente. Donne con sola storia di insuccessi ostetrici (senza episodi tromboembolici) come aborto ricorrente, morti fetali oltre la 10° settimana, parto pretermine a meno di 34 sett. (associato molto spesso a pre-eclampsia e/o insufficienza placentare con IUGR).
Originariamente si pensava che gli anticorpi trovati nei pazienti con APS fossero diretti contro i fosfolipidi, specialmente la cardiolipina; da qui i termini "anticorpi antifosfolipidi" e "sindrome da antifosfolipidi". Recenti ricerche hanno rivelato che questi anticorpi sono, in realtà, diretti contro proteine del plasma legate ai fosfolipidi come la cardiolipina. La più conosciuta ed importante di queste proteine plasmatiche è chiamata beta2-glicoproteina I. I termini: anticorpi antifosfolipidi e anticorpi anticardiolipina sono quindi impropri; in modo più preciso si dovrebbe parlare di anticorpi anti-beta2-glicoproteina I, o anticorpi anti-proteine associate ai fosfolipidi. Alcuni individui possono presentare anticorpi diretti contro la cardiolipina "nativa" e cioè anticorpi che si legano alla sola cardiolipina, senza l'intervento di proteine del plasma. Questa è una delle ipotesi eziopatogenetiche di aborto ricorrente e/o MEF, cioè con quale meccanismo patogenetico la sindrome anticorpi antifosfolipidi può comportare una perdita fetale. Le persone per risultare affette da questa sindrome dovrebbero presentare almeno un criterio clinico più uno di laboratorio nel corso della loro malattia.
L'associazione con disturbi trombotici ereditari è meno chiara, ma non sembra essere forte, fatta eccezione per l'eventuale mutazione del fattore V di Leiden. Le trombofilie ereditarie, tra cui la mutazione del fattore V di Leiden, i deficit di proteina C e S, il deficit di antitrombina e la mutazione del gene della protrombina, sono cause accertate di trombosi sistemica. Il fattore V di Leiden è la più comune alterazione genetica che predispone alla trombosi, la sua frequenza è del 3/45 nella popolazione.
Il sistema immunitario materno gioca un ruolo delicato durante la gravidanza: deve accettare l’embrione - che è “diverso” - senza attaccarlo come un corpo estraneo. In alcuni casi, secondo i punti di vista dei diversi clinici, vi è la comunanza degli antigeni HLA e una patologia endocrina come diabete o ipotiroidismo. C’è stato molto dibattito sull’associazione di diversi fattori immunitari come gli alleli HLA, le citochine e la densità delle cellule NK con aborto spontaneo ricorrente. Un altro 30-40% delle pazienti con aborto ricorrente presentano autoanticorpi anticardiolipina, i più coinvolti nel determinare l’aborto, o altri autoanticorpi, quali gli anti-nucleo, anti-tiroide, anti-muscolo liscio e anti-mitocondriali. Molto spesso questi anticorpi più che essere la diretta causa dell’aborto, possono essere la spia di un problema del sistema immunitario che potrebbe promuovere il “rigetto” del prodotto del concepimento.
Sindromi da anticorpi anti-fosfolipidi, terapia e prevenzione
Fattori di Stile di Vita e Ambientali
Abitudini di vita poco salutari (fumo, uso di droghe, consumo eccessivo di alcool ecc.) e le variazioni dell’indice di massa corporea (BMI), sia in eccesso che in difetto, sono fattori di rischio. Anche l’eccessiva magrezza, l'eccesso di caffeina e lo stress possono contribuire. Le infezioni sono un altro fattore: agenti infettivi che attraversano la placenta, infettando il feto e causandone la morte (per esempio toxoplasma, rosolia, citomegalovirus) oppure infezioni vaginali non trattate (“vaginosi batterica”), che possono scatenare un processo infiammatorio con produzione di mediatori che innescano contrazioni uterine e che portano ad aborti tardivi o parto pretermine. La presenza di vaginosi batterica nel primo trimestre di gravidanza è stata riportata come fattore di rischio per aborto spontaneo e parto pretermine. Una meta-analisi ha mostrato un aumento statisticamente significativo degli aborti spontanei del secondo trimestre. L’endometrite cronica è stata anche implicata nell’aborto spontaneo ricorrente, sebbene i criteri diagnostici rimangano controversi. Virus, batteri, diabete, patologie renali, cardiache o autoimmuni, ma anche l’esposizione a tossine ambientali possono aumentare il rischio di perdita gestazionale. È importante mantenere uno stile di vita sano, controllare le condizioni mediche preesistenti ed evitare sostanze nocive e determinati farmaci.
Fattori Paterni
Le cause paterne sono meno chiare, ma il rischio di aborto spontaneo è più alto se l'uomo ha alcune anomalie dell'analisi del liquido seminale. L'età paterna > 35 anni è stata studiata, ma i dati sull'aumento del rischio di aborto spontaneo erano contrastanti. Diversi parametri spermatici sono risultati inferiori negli uomini che soffrono di aborti ricorrenti rispetto ai controlli. Le anomalie cromosomiche strutturali dei genitori sono associate ad aborto spontaneo ricorrente.
Fattori Placentari
Le cause placentari comprendono i disturbi cronici preesistenti che sono mal controllati (p. es., lupus eritematoso sistemico, ipertensione cronica). Disturbi della coagulazione, come le trombofilie, possono causare problematiche a livello placentare, compromettendo l'apporto di sangue e nutrienti al feto.
Il Percorso Diagnostico: Identificare le Cause degli Aborti Ricorrenti
La diagnosi di aborto ricorrente è clinica, basata sull'anamnesi di 2 o più precedenti aborti spontanei. La valutazione per l'aborto ricorrente deve includere quanto segue per aiutare a determinare la causa. Il primo passo consiste nel rivedere in dettaglio la storia clinica per orientare gli studi da effettuare.
Analisi Genetiche per la Coppia e i Prodotti del Concepimento
La valutazione genetica (cariotipo) di entrambi i genitori e di ogni prodotto del concepimento secondo le indicazioni cliniche è fondamentale per escludere possibili cause genetiche. Le anomalie cromosomiche sono le cause più frequenti. La consulenza genetica e lo studio degli embrioni mediante diagnosi genetica preimpianto (PGD) permettono oggi di identificare le alterazioni cromosomiche e aumentare le possibilità di ottenere una gravidanza sana. Il medico genetista durante la consulenza genetica, attraverso lo studio dell’albero genealogico, dell’anamnesi personale e familiare, e di una serie di analisi genetiche può identificare i fattori cromosomici o genici che possono predisporre a aborto ripetuto. Alle donne con aborto spontaneo ricorrente non dovrebbe essere offerto di routine lo screening delle infezioni al di fuori del contesto di ricerca. Alle coppie con aborto spontaneo ricorrente non dovrebbe essere offerto di routine il test del DNA spermatico al di fuori del contesto di ricerca. L’analisi citogenetica deve essere offerta sul tessuto della gravidanza del terzo e dei successivi aborti spontanei e in qualsiasi aborto spontaneo del secondo trimestre. In caso di aborto spontaneo ricorrente, il cariotipo del sangue periferico dei genitori deve essere eseguito per le coppie in cui il test del tessuto della gravidanza riporta un’anomalia cromosomica strutturale squilibrata.

Screening per i Disordini della Coagulazione
Lo screening per i disturbi trombotici acquisiti comprende: anticorpi anticardiolipine (IgG e IgM), anti-beta2 glicoproteina (IgG e IgM) e anticoagulante lupico. Questi sono esami per individuare gli anticorpi che interferiscono con il sistema di coagulazione. La valutazione degli anticorpi anticardiolipina è abbastanza affidabile e facile da eseguirsi ed è oggi largamente applicata, con più frequente valutazione delle classi IgG e IgM. Gli esami per il lupus anticoagulante e quelli immunoenzimatici per gli anticorpi anticardiolipina sono analoghi, ma non del tutto equivalenti. Alle donne con aborto spontaneo ricorrente dovrebbe essere offerto il test per la trombofilia acquisita, in particolare per gli anticorpi anticoagulanti e anticardiolipina lupus, prima della gravidanza.I test coagulativi includono Emocromo con conta piastrinica, Fibrinogeno, PT, PTT, antitrombina III, proteina C, proteina S, APC resistance. Lo screening per disturbi trombotici ereditari non è più raccomandato di routine se non sotto la supervisione di uno specialista di medicina materno-fetale.
Valutazione Ormonale e Metabolica
Per identificare squilibri ormonali o malattie metaboliche, vengono prescritti il TSH (Ormone Tireostimolante) e test per il diabete. Ulteriori controlli ormonali e un profilo endocrino completo possono essere necessari.
Esami per le Anomalie Uterine
Per valutare anomalie strutturali uterine, si ricorre all'isterosalpingografia o alla sonoisterografia con infusione di siero fisiologico. La diagnosi si effettua anche con ecografie, isteroscopia o altri test di imaging della cavità uterina. Questi esami consentono di visualizzare la cavità uterina e le tube, identificando miomi, polipi, setti o aderenze che potrebbero ostacolare l'impianto o lo sviluppo della gravidanza.
Indagini su Infezioni e Fattori Immunologici
Un esame microbiologico vaginale e cervicale (tampone vaginale con antibiogramma per Herpes, Chlamydia, Trichomonas, Candida) può essere utile per escludere infezioni non trattate che possono scatenare un processo infiammatorio. Tuttavia, lo screening di routine per le infezioni al di fuori di un contesto di ricerca non è sempre raccomandato per l'aborto ricorrente. La ricerca di autoanticorpi specifici può indagare su problematiche immunologiche.
Valutazione dello Stile di Vita
La consulenza per poliabortività permette innanzitutto di identificare i fattori di rischio della coppia. Tra questi si annoverano l’età della donna, abitudini di vita poco salutari (fumo, uso di droghe, consumo eccessivo di alcool ecc.) e le variazioni dell’indice di massa corporea (BMI), sia in eccesso che in difetto. Il cambiamento nello stile di vita è legato a risultati migliori.
Il Ruolo della Consulenza Specialistica e Multidisciplinare
Quando una donna subisce diversi aborti ripetuti, è fondamentale rivolgersi a una clinica specializzata in fertilità. Solo uno studio dettagliato, condotto da esperti in medicina riproduttiva, può far luce sulle possibili cause nascoste. Adottare un approccio multidisciplinare è essenziale, dato il gran numero di fattori di rischio e di cause che possono essere alla base della poliabortività. È importante ricordare che, in tutte le pazienti con minaccia d’aborto e camera gestazionale non visualizzata all’interno dell’utero, è consigliabile recarsi immediatamente dal medico se sopraggiungono forti dolori addominali, perdite ematiche abbondanti, senso di svenimento. È importante ricordare, infatti, che solo in una minoranza di casi la diagnosi di gravidanza extrauterina viene posta ecograficamente, e che i segni clinici sono fondamentali nel guidare verso la diagnosi corretta.
Opzioni Terapeutiche e Gestione delle Gravidanze Successive
Possono essere trattate alcune cause di aborti ricorrenti. Sulla base dei risultati ottenuti dagli esami diagnostici, si correggono le eventuali alterazioni riscontrate, al fine di programmare una nuova gravidanza in condizioni ottimali. Il trattamento, come è logico, sarà condizionato dai risultati ottenuti.
Terapie Farmacologiche
In caso di alterazioni metaboliche e ormonali, potrà essere necessaria la somministrazione di terapie farmacologiche. Il progesterone, per esempio, è efficace nei casi legati ad insufficienza del corpo luteo, e ha la funzione di rilassare l’utero. Per le trombofilie e la sindrome da anticorpi antifosfolipidi (APS), spesso vengono prescritti bassi dosaggi di aspirina e/o eparina in gravidanza, per ridurre il rischio di trombosi placentare e favorire un corretto flusso di sangue al feto. L’EPARINA A BASSO PESO MOLECOLARE (LMWH) è usata a dosi profilattiche (es. CLEXANE 1fl s.c.). Se si riscontra positività per anticorpi antifosfolipidi, ma non ci sono precedenti di trombosi o aborti, la maggior parte dei medici raccomanderà controlli periodici senza alcuna prescrizione di farmaci. Se c'è stato un episodio di trombosi, in genere viene intrapresa terapia anticoagulante (farmaci che contrastano la formazione di coaguli di sangue). L'aspirina e l'Eparina sono efficaci in molti casi e sono ritenuti a rischio relativamente basso per il feto. In alcune circostanze può essere presa in considerazione una terapia con cortisone o immunoglobuline endovena. I corticosteroidi sono stati usati spesso, ma recentemente il loro utilizzo sta diminuendo a causa degli effetti secondari, quali ipertensione, diabete mellito, osteoporosi e iperlipidemia.
La Warfarina ha un potente effetto anticoagulante ed è il prodotto di elezione in molti casi; comunque, l'azione anticoagulante differisce considerevolmente per ogni individuo, quindi è necessario un monitoraggio accurato durante la sua assunzione. Inoltre, possono comparire seri effetti collaterali, tra i quali la tendenza al sanguinamento. Alcuni dei farmaci usati nell'APS o in altre malattie autoimmuni non sono adatti per l'uso in gravidanza. Quindi, una volta in gravidanza, è necessaria un'immediata consultazione con il medico. In corso di terapia anticoagulante con warfarina è importante evitare i traumi cranici o corporei che potrebbero causare gravi emorragie interne. L'effetto degli anticoagulanti è diverso in ogni individuo e può essere influenzato dall'assunzione di determinati alimenti. Questi farmaci possono anche causare effetti collaterali, come tendenza al sanguinamento o disfunzioni epatiche per cui vanno seguite attentamente le raccomandazioni del medico.In caso di OMOCISTEINEMIA si impiega ACIDO FOLICO, vit. B6 e vit. B12.
Interventi Chirurgici
Per le malformazioni e anomalie uterine può essere proposta la chirurgia, spesso attraverso isteroscopia, in grado di ripristinare una cavità uterina favorevole all’impianto. Nei casi di incompetenza cervicale, si ricorre al cerchiaggio della cervice, ovvero l'inserimento per via vaginale di una “fettuccia” che tiene chiuso il collo dell’utero.
Tecniche di Riproduzione Assistita
A seconda dei casi, il trattamento può includere tecniche di riproduzione assistita con protocolli personalizzati, trasferimento embrionale in un momento specifico del ciclo, terapie immunologiche, uso di anticoagulanti, analisi genetica degli embrioni o persino la possibilità di ricorrere a gameti donati, tra le altre alternative. In caso di anomalie cromosomiche ereditarie (non casuali) ad esempio, può essere utile la fecondazione in vitro con una diagnosi genetica preimpianto (PGT), necessaria a selezionare embrioni “euploidi”, cioè con assetto cromosomico corretto.
Correzione degli Stili di Vita
Per il resto sarà sempre importante correggere gli stili di vita sbagliati: mantenere un peso corporeo adeguato, seguire una dieta equilibrata, evitare fumo, alcol o sostanze tossiche, ridurre stress e garantire un buon equilibrio psico-fisico. È anche molto importante evitare altri fattori di rischio trombotico, quali: fumo, iperlipidemia o contraccettivi orali. La migliore prevenzione è un’assistenza prenatale precoce e completa. È fondamentale anche evitare i fattori di rischio e garantire uno stato di salute ottimale prima della gravidanza.
Gestione dell'Aborto Spontaneo (se già avvenuto)
Quando si presenta un aborto spontaneo, esistono diverse opzioni di gestione. Una è la terapia chirurgica, detta anche “raschiamento”. L’intervento viene eseguito sotto sedazione (in pratica si dorme per 5-10 minuti, senza i rischi di una anestesia generale). Si effettua la dilatazione del canale cervicale e poi si inserisce uno strumento a forma di cannula che consente l’aspirazione del materiale residuo. Si controlla poi che l’utero sia “pulito” tramite uno strumento a forma di cucchiaio, che elimina gli ultimi residui del materiale placentare. Le complicanze del raschiamento, per fortuna piuttosto rare, sono: emorragia (5% dei casi), infezione (1-2%), perforazione uterina (0,5-1%).
Un'altra opzione è la condotta d’attesa, che consiste nell’attendere la spontanea evacuazione del materiale abortivo dall’utero, eventualmente aiutata dalla somministrazione di farmaci uterotonici (cioè farmaci che fanno contrarre l’utero). La condotta di attesa è applicabile soprattutto nei casi di aborto incompleto, mentre più raramente ha successo nel caso degli aborti interni, che possono impiegare anche diversi giorni prima che il materiale endouterino venga espulso. Possibili complicanze della condotta d’attesa sono soprattutto il sanguinamento, che può diventare abbondante soprattutto al momento dell’espulsione del materiale abortivo, e dolori pelvici.
In caso di morte in utero del feto, sebbene gli studi ci dicano che il naturale decorso dopo una morte intrauterina è una fisiologica spontanea attivazione del parto entro le due settimane dalla morte del bambino, solitamente si preferisce indurre il parto entro le 48 ore successive alla diagnosi, soprattutto per evitare possibili rischi per la salute della madre. Per questo, dopo la diagnosi di morte in utero, generalmente si induce il travaglio tramite la somministrazione di prostaglandine intravaginali, sotto copertura analgesica. A volte la risposta non è immediata, specie alle epoche gestazionali precoci. In questo caso, dopo un giorno di “riposo”, si riproverà l’induzione del travaglio. Dopo il parto, specialmente alle epoche gestazionali più avanzate si può verificare la comparsa della montata lattea. La morte in utero di uno dei feti solitamente non è un’indicazione ad anticipare il parto nelle gravidanze bicoriali. I casi di coagulopatia materna da morte in utero riportati in letteratura sono talmente rari, che non dovrebbe essere questa l’indicazione al parto, soprattutto alle epoche gestazionali più precoci, quando i rischi della prematurità sono ben superiori.
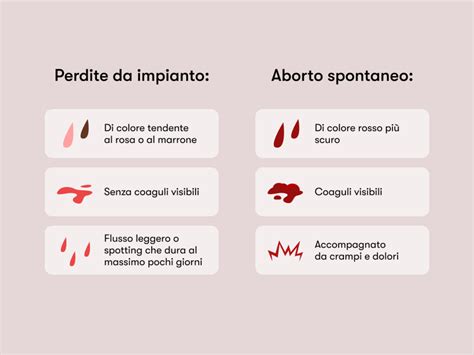
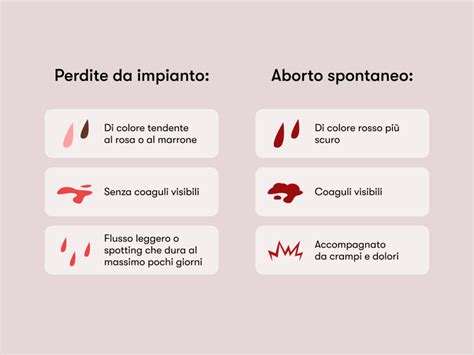
Si parla di minaccia d’aborto, quando si verifica sanguinamento in una gravidanza riconosciuta come vitale, prima della 24esima settimana. L’ecografia in questi casi talora mostra la presenza di aree di distacco amniocoriale (cioè tra il sacco amniotico e il sacco coriale, che forma la placenta) o ematomi sottocoriali. Questi aspetti ecografici non devono essere confusi con il “distacco di placenta”, un evento che si presenta generalmente nel terzo trimestre di gestazione, con sanguinamento abbondante, che può essere pericoloso per il feto e la gestante. Diversamente, la presenza di distacco amniocoriale o di ematoma, di per sé non pregiudica il normale proseguimento della gravidanza nella maggioranza dei casi. In molti casi può accadere che all’ecografia non si vedano segni ecografici che possano spiegare il sanguinamento in atto. In questi casi si pensa che: o esiste una piccola area di scollamento, da cui il sangue esce senza accumularsi in un ematoma visibile ecograficamente, o che talora il sanguinamento provenga dal collo uterino (ad esempio da un piccolo polipo del collo, che in gravidanza diventa particolarmente vascolarizzato). Purtroppo, in alcuni casi la minaccia d’aborto diventa aborto spontaneo, soprattutto quando il sanguinamento aumenta e compaiono intensi dolori uterini, legati alle contrazioni dell’utero che cerca di espellere il prodotto del concepimento. In questi casi è bene rivolgersi al pronto soccorso ginecologico, dove verrà valutata l’indicazione per un eventuale ricovero.
Poliabortività Idiopatica: Quando la Causa Rimane Sconosciuta
Nonostante un’indagine dettagliata, una percentuale significativa di casi di aborto spontaneo ricorrente rimane inspiegabile. La causa può non essere determinabile in fino al 50% delle donne. Si parla in tali frangenti di poliabortività inspiegata o idiopatica. Questa situazione non significa effettivamente che sussista un problema concreto, ma solo che le conoscenze scientifiche attuali, seppur molto avanzate, non sono in grado di individuare un fattore specifico. In questi casi, ogni terapia deve essere considerata empirica, in quanto non esistono al momento le evidenze scientifiche a favore di una o di un’altra terapia. Tutti i risultati dovrebbero essere interpretati da medici con competenze specifiche nell’area. Tuttavia, come già accennato, è altrettanto importante che la coppia riceva un adeguato supporto psicologico, dato il vissuto negativo alle spalle. Affrontare l’aborto ripetuto richiede un supporto medico esperto, un approccio multidisciplinare e una grande sensibilità nei confronti del dolore - fisico ed emotivo - che accompagna ogni perdita di questo tipo.
Prognosi e Speranze per il Futuro
È molto importante ricordare che avere avuto un singolo aborto è un’evenienza molto frequente, e che questo non pregiudica la possibilità di avere future gravidanze regolari. Per quanto riguarda la poliabortività, le indagini epidemiologiche hanno evidenziato come nel caso di due aborti spontanei consecutivi la probabilità di avere una gravidanza regolare a termine è dell’80%, in caso di tre aborti è circa del 70%, in caso di 4 aborti è del 55% e in caso di 5 aborti è del 20%. Inoltre, sempre da studi epidemiologici, si evidenzia che la casualità di due aborti consecutivi riguarda l’80% di queste donne, mentre quando si verificano tre aborti quelli dovuti al caso sono circa il 50%. La casualità riguarda il 20% in caso di quattro aborti e meno del 5% in caso di cinque o più aborti. Di conseguenza è chiaro che sussiste una reale patologia solo nel caso di pazienti con 4-5 aborti consecutivi.
Nell’esperienza clinica però il medico si troverà di fronte, nella maggior parte dei casi, a donne con uno o due aborti che richiedono di essere rassicurate per l’esito delle eventuali prossime gravidanze. Dare risposte esaurienti è un compito difficile, se non impossibile, visto che in circa il 50% dei casi di aborto ricorrente l’eziologia rimane inspiegata. Se la causa non può essere identificata, la probabilità di un nato vivo nella gravidanza successiva è compresa tra il 27-75%. Nonostante una percentuale significativa di casi di aborto spontaneo ricorrente rimanga inspiegabile, queste donne e i loro partner possono essere rassicurati sul fatto che la prognosi per una futura gravidanza di successo con la sola terapia di supporto è nella regione del 75%. Sebbene si sappia che le pazienti con APS sono ad alto rischio di aborti, per la maggioranza di esse ci sono buone possibilità, con una terapia adeguata, di generare un bambino sano. La storia di aborti ricorrenti aumenta il rischio di ritardo della crescita fetale e parto prematuro nelle gravidanze successive a seconda della causa delle perdite.