Introduzione: Il Distretto Cervicale C3-C7 e il Suo Ruolo Cruciale
Il rachide cervicale, composto dalle prime sette vertebre della colonna numerate da C1 a C7, rappresenta una porzione di fondamentale importanza del corpo umano, caratterizzata da elevata mobilità. Questa notevole flessibilità, tuttavia, espone i segmenti cervicali a particolari sollecitazioni e, di conseguenza, a specifiche problematiche. Tra questi, i segmenti C3-C7 rivestono un ruolo cruciale per la trasmissione degli impulsi nervosi verso gli arti superiori e altre regioni del corpo.
In questo distretto, condizioni patologiche come l'ernia cervicale, in particolare a livello C5-C6 o C6-C7, sono statisticamente le più comuni, manifestandosi a seguito dello schiacciamento di uno o più dischi intervertebrali. Tali condizioni possono comportare la compressione delle strutture nervose presenti nello spazio epidurale, una regione anatomica di vitale importanza. La comprensione approfondita dello spazio epidurale, con un'attenzione particolare alla sua componente anteriore nei segmenti C3-C7, è pertanto essenziale per la diagnosi e il trattamento di numerose affezioni neurologiche e dolorose.
L'Anatomia Dello Spazio Epidurale: Una Panoramica Dettagliata
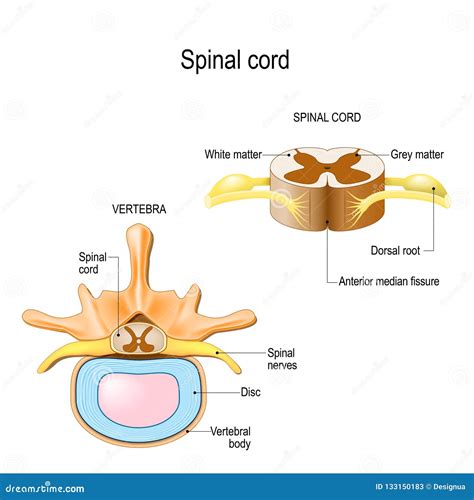
Lo spazio epidurale, noto anche come spazio peridurale, è una regione anatomica di fondamentale importanza clinica situata all'interno del canale vertebrale. Costituisce lo spazio compreso tra la superficie esterna della dura madre del midollo spinale - dove la dura madre è una delle tre meningi del sistema nervoso centrale - e la parete ossea interna del canale spinale, che è formato dai fori vertebrali. Il significato letterale di "epidurale" è, dunque, "sopra la dura madre".
Questo spazio è a differenza dello spazio epidurale cranico, che è solo potenziale in condizioni fisiologiche, uno spazio reale che contiene una varietà di strutture cruciali. Lo spazio epidurale si estende lungo l'intera colonna vertebrale, dalla base del cranio fino al coccige. È delimitato anteriormente dal legamento longitudinale posteriore e dai corpi vertebrali, posteriormente dal legamento giallo e dalle lamine vertebrali, e lateralmente dai peduncoli vertebrali.
Nello spazio epidurale risiedono vasi linfatici, radici dei nervi spinali, tessuto connettivo lasso, tessuto adiposo, piccole arterie e una rete di plessi venosi. Il tessuto adiposo presente in questo spazio svolge un ruolo importante come cuscinetto protettivo per le strutture nervose ed è distribuito in modo non uniforme lungo la colonna vertebrale, con una maggiore concentrazione nella regione lombare. I vasi sanguigni e i plessi venosi presenti sono cruciali per il drenaggio venoso della colonna vertebrale e del midollo spinale. Questi vasi possono variare significativamente tra gli individui, e la loro posizione e dimensione possono influenzare la sicurezza delle procedure invasive. Infine, lo spazio epidurale contiene anche radici nervose e gangli spinali, che sono responsabili della trasmissione degli impulsi nervosi tra il midollo spinale e il resto del corpo. La conoscenza dettagliata dello spazio epidurale è fondamentale per eseguire correttamente le procedure cliniche che lo coinvolgono. Errori nella localizzazione o nella gestione di questo spazio possono portare a complicazioni significative, inclusi danni neurologici permanenti.
Funzioni Cruciali dello Spazio Epidurale
Lo spazio epidurale svolge diverse funzioni cruciali nel mantenimento della salute e del funzionamento del sistema nervoso centrale. Una delle sue principali funzioni è quella di fornire un cuscinetto protettivo per il midollo spinale e le radici nervose, contribuendo ad assorbire gli urti e a proteggere queste delicate strutture da eventuali traumi meccanici.
Un'altra funzione importante dello spazio epidurale è quella di facilitare la somministrazione di farmaci direttamente al sistema nervoso centrale. Questo approccio è utilizzato in diverse procedure anestesiologiche e terapeutiche, come l'anestesia epidurale durante il parto e la gestione del dolore cronico. L'iniezione di anestetici locali e/o analgesici in questo spazio consente di bloccare (anestesia) o attenuare (analgesia) le stimolazioni dolorose che, attraverso i nervi periferici, giungono al midollo spinale e quindi al cervello.
Lo spazio epidurale gioca anche un ruolo cruciale nel drenaggio venoso della colonna vertebrale e del midollo spinale. I plessi venosi presenti in questo spazio aiutano a mantenere una corretta circolazione sanguigna, prevenendo l'accumulo di sangue e riducendo il rischio di complicazioni come l'edema spinale. Infine, lo spazio epidurale è coinvolto nella trasmissione degli impulsi nervosi tra il midollo spinale e il resto del corpo. Le radici nervose e i gangli spinali presenti in questo spazio sono responsabili della trasmissione degli impulsi sensoriali e motori, permettendo il corretto funzionamento del sistema nervoso periferico.
Lo Spazio Epidurale Anteriore e l'Impronta sul Sacco Durale nei Segmenti C3-C7
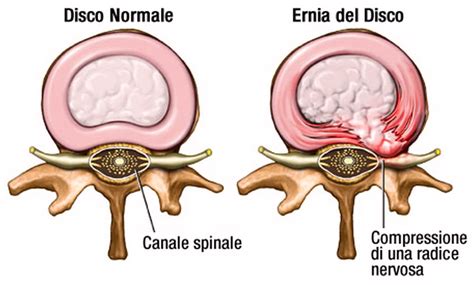
Il significato clinico dello spazio epidurale anteriore, in particolare nei segmenti cervicali C3-C7, è strettamente legato alla patologia dell'ernia cervicale e all'impronta sul sacco durale. Essendo la parte più esterna dei tre foglietti meningei che ricoprono il midollo spinale, l'impronta sul sacco durale non è altro che la compressione data da una protrusione discale o da una stenosi, ai danni di questa struttura. Queste due condizioni diminuiscono lo spazio dedicato al canale vertebrale e invadono lo spazio epidurale, generando una compressione del sacco durale. Limitando lo spazio dedicato al midollo spinale e alle radici, l'impronta causa diversi sintomi, associati alle due condizioni che la generano.
L'ernia in sé, sia cervicale che lombare, a differenza delle protrusioni discali, si verifica a seguito dello schiacciamento di uno o più dischi intervertebrali del collo. Questi dischi, che fungono da ammortizzatori tra le vertebre, subiscono una rottura dell'anello fibroso con conseguente fuoriuscita di materiale gelatinoso dal nucleo polposo del disco interessato. Questa fuoriuscita provoca la formazione di una sporgenza del disco che può comprimere radici nervose, nervi spinali o il midollo spinale stesso all'interno dello spazio epidurale anteriore.
I segmenti cervicali più frequentemente colpiti da discopatia sono il C5-C6 e il C6-C7. Gran parte dei soggetti colpiti da discopatia del tratto cervicale soffre di ernia cervicale C5-C6 o C6-C7. Ciò significa che l'ernia cervicale si manifesta più di frequente a livello di questi segmenti, a causa della loro maggiore mobilità e delle maggiori sollecitazioni cui sono sottoposti. Talvolta, queste condizioni possono essere asintomatiche. Se la lesione del disco è contenuta si parla di protrusione discale; in questo caso, l'anello fibroso del disco intervertebrale risulta indebolito, comincia a sfaldarsi ma si trova nella sua posizione fisiologica (quindi, non c'è fuoriuscita del nucleo polposo). L'ernia cervicale vera e propria, invece, è caratterizzata dalla fuoriuscita del nucleo polposo dovuta alla rottura dell'anello fibroso.
I sintomi tipici dell'ernia cervicale, e quindi della compressione nello spazio epidurale anteriore, includono dolore localizzato al collo (cervicalgia) che può irradiarsi alla scapola o al braccio, contrattura muscolare, rigidità e limitazione articolare. Possono presentarsi anche disturbi visivi indefiniti come fastidio alla luce, difficoltà di messa a fuoco o nel vedere oggetti in movimento. Un dolore al braccio e/o alla mano, formicolio, intorpidimento, sensazione di scosse o punture di spilli, debolezza muscolare e perdita di sensibilità sono spesso il risultato della compressione di una radice nervosa.
Specifici segni neurologici sono associati all'ernia cervicale C5-C6 e C6-C7. L'ernia cervicale C5-C6 coinvolge più di frequente la radice nervosa C6 e presenta dolore e disturbi della sensibilità che dal collo possono estendersi fino al margine radiale della mano (la parte del pollice), accompagnati da debolezza del muscolo bicipite omerale e dei muscoli estensori del polso. L'ernia cervicale C6-C7, statisticamente la più comune, colpisce solitamente la radice nervosa C7 provocando dolore e disturbi della sensibilità che dal collo possono irradiarsi lungo il braccio fino al dorso della parte centrale della mano e del terzo dito, con debolezza del tricipite (preposto alla funzione di estendere il gomito) e dei muscoli estensori delle dita. Altri segmenti cervicali possono presentare sintomatologie differenti: in caso di ernia cervicale C4-C5, il dolore è localizzato a livello della spalla (regione scapolo omerale) e si avverte debolezza a carico del muscolo deltoide, ma non manifesta, solitamente, deficit di sensibilità. In caso di ernia cervicale C3-C4 il dolore viene avvertito alla regione scapolare.
Le cause responsabili dell'ernia cervicale includono l'usura, la disidratazione e la degenerazione di uno o più dischi intervertebrali dovuti, il più delle volte, all'avanzare dell'età. Altri fattori sono il trauma cervicale diretto (come il colpo di frusta, che esercita una forza di accelerazione e decelerazione estrema sulla parte superiore della colonna cervicale, potendo causare lesioni ai legamenti o l'estrusione del materiale discale), la predisposizione fisica/genetica, la contrattura muscolare prolungata, sovraccarichi funzionali sul rachide cervicale, posture errate, deficit muscolari, debolezza dei legamenti, sforzi e microtraumi ripetuti nel tempo, fattori nervosi (ad esempio, stress emotivo) e la spondilosi cervicale.
Diagnosi delle Condizioni che Interessano lo Spazio Epidurale Anteriore C3-C7
Il percorso diagnostico per le patologie che interessano lo spazio epidurale anteriore nei segmenti cervicali C3-C7, come le ernie discali o le stenosi, inizia con un'accurata anamnesi e un esame obiettivo condotto da un medico specialista (fisiatra, ortopedico o neurologo). Durante la visita, il medico valuterà il range di movimento del collo, la forza muscolare, i riflessi e la sensibilità cutanea, raccogliendo la storia clinica del paziente. Il sospetto clinico deve essere immediato di fronte a un paziente con dolore spinale localizzato e deficit neurologici.
In seguito, per una diagnosi precisa, il medico potrà prescrivere i seguenti esami strumentali:
- Risonanza Magnetica Nucleare (RMN): È l'esame d'elezione per l'individuazione di un'eventuale ernia del disco, fornendo l'esatta localizzazione ed entità del conflitto con le strutture nervose o il midollo spinale. Grazie alla sua capacità di fornire immagini dettagliate dei tessuti molli, la RMN è particolarmente utile per identificare anomalie come ernie discali, tumori e infezioni. La RMN con mezzo di contrasto (gadolinio) permette di visualizzare con estrema precisione lo spazio epidurale, distinguendo tra ascessi, ematomi, tumori o ernie discali.
- Tomografia Computerizzata (TC): Offre immagini ad alta risoluzione della componente ossea e può essere utile per pazienti a cui è controindicata la Risonanza Magnetica Nucleare (es. portatori di pacemaker non compatibili). È impiegata per identificare fratture vertebrali e altre anomalie ossee.
- Radiografia (Rx) del collo: Nelle due proiezioni standard serve a verificare le condizioni del rachide cervicale e l'entità della lesione.
- Elettromiografia (EMG): Un esame neurofisiologico che verifica eventuali danni radicolari attraverso la misurazione dell'attività elettrica a livello di nervi e muscoli.
- Mielografia con mezzo di contrasto: Utilizzata per verificare le condizioni del midollo spinale, seguita da diverse proiezioni a raggi X.
In caso di sospetta infezione, come un ascesso epidurale, esami del sangue possono rivelare un aumento dei globuli bianchi (leucocitosi) e dei marker infiammatori come la Proteina C Reattiva (PCR) e la Velocità di Eritrosedimentazione (VES).
Ernia cervicale sintomi e cause - la guida alla scoperta
L'Infiltrazione Epidurale Cervicale: Un Approccio Terapeutico
Mentre l'anestesia epidurale è ampiamente nota per il suo utilizzo nel trattamento del dolore agli arti inferiori (sciatica) o come analgesia durante il parto, il suo impiego a livello cervicale, sebbene meno conosciuto, si rivela non meno efficace. L'infiltrazione o il blocco epidurale cervicale costituisce un'utile opzione terapeutica in diverse condizioni dolorose, in particolare quelle che implicano la compressione nello spazio epidurale anteriore.
È indicata nelle seguenti condizioni: ernia del disco con radicolopatia, stenosi del canale, nevralgia posterpetica e sindrome dolorosa regionale complessa. Nei pazienti con sintomi multilivello o sintomi dolorosi bilaterali, il blocco epidurale può essere particolarmente efficace.
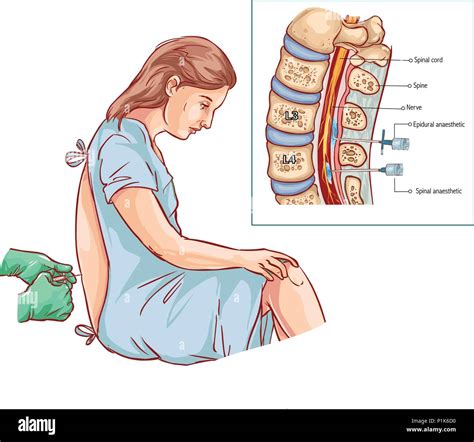
La tecnica consiste nell'individuare lo spazio epidurale e raggiungerlo utilizzando un ago di Tuohy, per poi somministrare anestetico locale e corticosteroidi a detto "bersaglio". È sconsigliato eseguire questa tecnica "alla cieca"; per garantire la massima sicurezza ed efficacia, la procedura viene eseguita sempre guidati dalla fluoroscopia nel nostro centro. Può essere effettuata con il paziente in posizione seduta o prona.
Il punto di accesso allo spazio epidurale è solitamente tra le vertebre C7 e T1 nel caso dello spazio cervicale, ma è possibile utilizzare qualsiasi altra posizione che sia più vicina al sito della lesione, come nel caso di patologie nei segmenti C3-C7. Sotto controllo radioscopico, un ago di Tuohy viene introdotto lentamente fino a verificare la corretta posizione dell'ago. Nel momento in cui si raggiunge lo spazio epidurale, si osserverà una perdita di pressione dovuta al sistema "a goccia pendente" o "siringa". Viene quindi iniettata una quantità minima di mezzo di contrasto, che dovrebbe disegnare una linea radiopaca nello spazio epidurale posteriore, confermando il corretto posizionamento. A quel punto vengono iniettati l'anestetico locale (come la levobupivacaina) e i corticosteroidi. Se si osserva una diffusione del contrasto intravascolare o subaracnoidea, la procedura deve essere sospesa per evitare complicanze.
Le possibili complicanze includono la puntura durale involontaria, lesioni alla colonna vertebrale, ematoma epidurale, puntura vascolare involontaria e, molto raramente, infarto del midollo spinale dovuto a steroidi particolati. Tuttavia, queste complicanze sono molto rare se la tecnica viene eseguita da mani esperte, seguendo le raccomandazioni indicate e sempre guidati dalla fluoroscopia. La procedura viene eseguita in anestesia locale e in regime ambulatoriale, richiedendo un periodo di osservazione dopo l'esecuzione.
L'Anestesia Epidurale Generale: Principi e Applicazioni
L'anestesia epidurale o peridurale è una tecnica di anestesia loco-regionale realizzata da un medico anestesista. Prevede la somministrazione di farmaci anestetici o analgesici attraverso un ago e/o un catetere posizionato nello spazio epidurale. L'esperienza e l'abilità manuale dell'anestesista nell'individuazione di questo spazio garantisce il buon risultato della procedura.
Questa metodica consente di anestetizzare ampie parti del corpo, come la regione addominale e gli arti inferiori, e permette l'esecuzione di interventi chirurgici anche molto invasivi a paziente sveglio o solo leggermente sedato. L'iniezione di anestetici locali e/o analgesici consente di bloccare (anestesia) o attenuare (analgesia) le stimolazioni dolorose che, attraverso i nervi periferici, giungono al midollo spinale e quindi al cervello.
L'anestesia epidurale viene eseguita sul paziente seduto o sdraiato su un fianco, con la schiena incurvata in avanti, per aprire gli spazi tra le vertebre e avere un migliore accesso. Dopo aver individuato lo spazio più idoneo all'inserimento dell'ago, l'anestesista, con un ago molto sottile, pratica un'anestesia locale, che consente di eseguire la tecnica senza provocare dolore. Il paziente avverte solo un leggero fastidio durante l'inserimento dell'ago.
Una delle applicazioni più note dell'epidurale è durante il parto, dove il posizionamento del catetere epidurale e l'uso appropriato di farmaci consentono in pochi minuti un ottimo controllo del dolore, senza interferire sulle altre sensibilità e mantenendo la capacità della gravida di percepire le contrazioni e partecipare attivamente alla progressione del parto. Non compromette la deambulazione e non condiziona l'allattamento nel post-parto. È importante sottolineare che l'analgesia epidurale non toglie sensibilità dal punto di vista motorio e sensitivo, per cui la donna è libera di muoversi in autonomia. Lo scopo dell'analgesia epidurale non è tanto quello di annullare completamente il dolore, ma di fare in modo che la donna riesca a gestirlo e controllarlo meglio.
Differenze con l'Anestesia Spinale
L'epidurale e quella spinale sono due tipi di anestesia locale differenti. L'anestesia spinale è una vera e propria anestesia: annulla temporaneamente la sensibilità dal tronco fino agli arti inferiori e in ostetricia viene utilizzata durante il taglio cesareo, che è un vero e proprio intervento chirurgico. In questo caso la donna è cosciente, ma perde la sensibilità della parte inferiore del corpo per permettere che l'intervento possa avvenire. Anche gli spazi dove i farmaci vengono iniettati sono differenti. Infatti gli anestetici utilizzati dal medico anestesista vengono iniettati più in profondità, ovvero nello spazio subaracnoideo, tra l'aracnoide e la dura madre.
Vantaggi, Durata, Rischi e Controindicazioni
Il vantaggio dell'epidurale, rispetto ad altri metodi di analgesia, è che questa permette un controllo ottimale del dolore, senza il rischio di depressione respiratoria, tipico degli anestetici oppiacei. Dopo aver iniettato i farmaci anestetici all'interno del cateterino, gli stessi produrranno l'effetto desiderato dopo circa 15/20 minuti. A quel punto la gestante percepirà la contrazione uterina come un indurimento della pancia, ma senza teoricamente sentire più dolore. La durata dell'anestesia epidurale dipende dal tipo di intervento per cui si è resa necessaria. L'effetto può durare da qualche ora a diversi giorni (dura di più in caso di interventi di chirurgia maggiore) e può essere modulata dall'anestesista.
L'anestesia epidurale è una procedura sicura e i rischi si verificano molto di rado. I più comuni effetti collaterali sono rappresentati dal dolore nella sede dell'iniezione, che si risolve spontaneamente in pochi giorni, e dall'ipotensione, che può essere facilmente risolta da un'adeguata infusione di liquidi. L'ipotensione è la principale complicanza dell'analgesia epidurale, a causa del possibile blocco delle terminazioni nervose dei vasi sanguigni, oltre quelle del dolore. Possono presentarsi parestesie, avvertite generalmente a livello dell'osso sacro e degli arti inferiori. Altri effetti includono ridotto controllo della vescica, prurito cutaneo (indotto dall'utilizzo di farmaci oppiacei), senso di nausea e vomito, mal di schiena e forte mal di testa (cefalea importante) che può sopraggiungere nel momento in cui l'anestesista inavvertitamente punge con l'ago oltre lo spazio epidurale, facendo verificare una fuoriuscita di liquor. Raramente si possono sviluppare infezioni nel sito d'iniezione (con possibile formazione di ascesso) o ematomi epidurali (raccolta di sangue nello spazio epidurale a seguito dell'involontaria puntura di un vaso sanguigno).
Come ogni pratica invasiva, anche l'anestesia epidurale presenta alcune controindicazioni. È controindicata principalmente in caso di alterazioni della coagulazione (anche terapie con anticoagulanti), presenza di una grave infezione generalizzata (setticemia, meningite) o locale (infezioni della cute nella zona circostante la puntura), allergie ai farmaci utilizzati, patologie neurologiche preesistenti, interventi alla colonna vertebrale o gravi problemi alla schiena. Prima di eseguire l'anestesia epidurale, lo specialista procede alla visita del paziente, spiegandogli lo svolgimento della procedura e i possibili rischi.
Gestione e Terapia delle Patologie Cervicali con Coinvolgimento Epidurale
Il trattamento delle patologie dello spazio epidurale, come le ernie discali o le stenosi che comprimono il sacco durale e le radici nervose nei segmenti C3-C7, dipende strettamente dalla causa sottostante e dalla gravità dei sintomi neurologici. Soltanto il 3-4% delle ernie cervicali necessita di rimozione tramite intervento chirurgico per compressione sul nervo o sul midollo spinale. La maggior parte dei pazienti con disturbi a questi livelli risponde positivamente ai trattamenti non chirurgici entro poche settimane. Il decorso dipende molto dallo stile di vita: i pazienti che adottano attivamente correzioni posturali e mantengono una muscolatura del collo tonica hanno una probabilità molto bassa di recidive.
In fase acuta, il medico prescriverà farmaci antinfiammatori non steroidei (FANS), antidolorifici, miorilassanti, corticosteroidi o, se necessario, l'utilizzo del collare per un breve periodo. Parallelamente alla terapia farmacologica, un ruolo cruciale è svolto dalla fisioterapia. Oltre alla diagnosi medica, risulta particolarmente importante la valutazione globale e distrettuale, che include i test più significativi per individuare la reale causa dei sintomi.
In base agli esiti della valutazione, il Fisioterapista programmerà un percorso terapeutico personalizzato che comprende terapie fisiche strumentali e manuali d'elezione, mirate a essere efficaci, rapide e risolutive. In una prima fase, per ridurre ed eliminare infiammazione e dolore, il Fisioterapista sceglierà tra terapie strumentali d'avanguardia come la Tecarterapia, il Laser Yag ad alta potenza, la Tens-Ionoforesi e la Magnetoterapia. Successivamente, per recuperare la mobilità, l'elasticità e la forza muscolare, si procederà con le migliori terapie manuali. Queste includono manovre e manipolazioni eseguite dall'Osteopata, trattamenti miofasciali dei trigger point, massoterapia ed esercizi terapeutici di allungamento (stretching), mobilizzazione, decompressione e potenziamento muscolare, da eseguire su indicazione ed in presenza del Fisioterapista.
Una volta concluso il ciclo riabilitativo, è importante controllare la condizione posturale attraverso l'Esame Baropodometrico. Se necessario, in caso di deficit posturali responsabili dell'ernia cervicale, esiste la possibilità di risolvere il problema con la Rieducazione Posturale Globale metodo Mezieres.
Intervento Chirurgico e Patologie Complesse
Procedure chirurgiche come la discectomia cervicale con fusione (ACDF) o la sostituzione del disco con una protese artificiale possono essere considerate nei casi più gravi o refrattari alla terapia conservativa.
Lo spazio epidurale è anche il sito di sviluppo di gravi patologie compressive o infettive che possono compromettere la funzione neurologica, come gli ascessi epidurali o gli ematomi epidurali. Le infezioni, che portano alla formazione di un ascesso epidurale, sono spesso causate dalla diffusione ematogena di batteri (specialmente Staphylococcus aureus) da siti distanti. Gli ematomi epidurali, invece, possono verificarsi a causa di traumi della colonna, disturbi della coagulazione (coagulopatie) o come complicanza di interventi chirurgici spinali.
La sintomatologia legata a queste patologie è spesso progressiva e può evolvere rapidamente in emergenza neurologica. In caso di processi infettivi come l'ascesso, il paziente presenta frequentemente febbre alta associata a brividi. Il trattamento, in questi casi, può richiedere l'avvio immediato di una terapia antibiotica endovenosa ad ampio spettro e, per ascessi ed ematomi che causano deficit neurologici, la laminectomia decompressiva è l'intervento di scelta per rimuovere la massa (pus o sangue) e alleviare la pressione sul midollo e sulle radici nervose. Se l'intervento (chirurgico o farmacologico) avviene prima della comparsa di gravi deficit motori o paralisi, le possibilità di un recupero funzionale completo sono elevate. Il decorso post-operatorio richiede spesso un periodo di riabilitazione intensiva per recuperare la forza muscolare e la coordinazione. È importante non sottovalutare i segnali del corpo.