La gravidanza è un momento speciale nella vita di una donna, ma può comportare anche alcune sfide significative. Le complicanze ostetriche sono problemi di salute che possono verificarsi durante la gravidanza, il parto o il periodo post-partum. Questi problemi possono influenzare la salute della madre, del bambino o di entrambi. Le complicanze possono variare da lievi a gravi e includono condizioni come preeclampsia, diabete gestazionale, placenta previa, parto prematuro e infezioni. Diversi fattori possono aumentare il rischio di sviluppare complicanze ostetriche. La prevenzione delle complicanze ostetriche inizia con una buona pianificazione e cura prenatale. Il monitoraggio regolare durante la gravidanza è essenziale per individuare precocemente eventuali complicanze ostetriche. In caso di complicanze ostetriche, sono disponibili diversi trattamenti e interventi per gestire la situazione. Le complicanze ostetriche possono rappresentare una sfida significativa durante la gravidanza, ma con una buona pianificazione, prevenzione e supporto medico, è possibile gestirle efficacemente. È importante seguire i consigli del proprio ginecologo, partecipare a tutti i controlli prenatali e adottare uno stile di vita sano.Le anomalie e le complicanze del travaglio e del parto devono essere diagnosticate e trattate il prima possibile. Le complicanze intrapartum possono essere causate da fattori di rischio noti che precedono o iniziano durante la gravidanza in corso. Se una complicanza è anticipata, la prevenzione o la preparazione possono minimizzare la morbilità. Alcune complicanze sono emergenze che richiedono che il parto sia accelerato mediante un parto vaginale operativo o un taglio cesareo. Lo stato emodinamico materno può dover essere supportato con la rianimazione con liquidi o la trasfusione di emoderivati.
Emergenze Ostetriche e la Loro Gestione
Le emergenze ostetriche sono situazioni critiche che possono verificarsi durante la gravidanza, il travaglio o il post-partum e che richiedono un intervento medico immediato per evitare gravi complicanze per la madre e il bambino. Queste emergenze possono svilupparsi in modo improvviso, anche in una gravidanza apparentemente normale, rendendo fondamentale un riconoscimento tempestivo e una gestione efficace. Le emergenze in sala parto rappresentano la componente più delicata del lavoro ostetrico. Si tratta infatti di eventi drammatici ma rari: per ottimizzare la preparazione del personale, è indispensabile una formazione ripetuta nel tempo e caratterizzata da un forte orientamento al “saper fare”. In tal modo il personale è sempre pronto a intervenire, come di fronte a situazioni più frequenti.
Tra le emergenze ostetriche più comuni si annoverano:
- Emorragia Post-Partum: è una delle principali cause di mortalità materna a livello globale e si verifica quando la madre perde più di 500 ml di sangue dopo un parto vaginale o più di 1000 ml dopo un cesareo. Le cause più comuni includono atonia uterina (l’utero non si contrae adeguatamente dopo il parto), lacerazioni del tratto genitale e ritenzione di tessuto placentare.
- Preeclampsia ed Eclampsia: La preeclampsia è una complicanza della gravidanza caratterizzata da pressione alta, presenza di proteine nelle urine e sintomi sistemici. Se non trattata, può evolvere in eclampsia, una forma grave che include convulsioni e può mettere in pericolo la vita della madre e del feto.
- Distacco di Placenta: È una condizione grave in cui la placenta si separa prematuramente dalla parete uterina prima del parto, riducendo l’apporto di ossigeno e nutrienti al feto e causando un sanguinamento massivo nella madre.
- Rottura Uterina: È una rara ma pericolosa emergenza ostetrica che si verifica quando la parete uterina si lacera, spesso durante il travaglio. È più frequente nelle donne con una cicatrice uterina preesistente (ad esempio da un precedente taglio cesareo).
- Prolasso del Cordone Ombelicale: Si verifica quando il cordone ombelicale scende attraverso la cervice prima del feto, interrompendo il flusso sanguigno e l’ossigenazione al bambino. Questa condizione richiede un intervento immediato per prevenire danni cerebrali al neonato.
- Infezione intra-amniotica.
- Distocia delle spalle.
- Embolia di liquido amniotico.
- Placenta accreta.
- Inversione uterina.
Emergenze ostetriche: che cosa sono, come affrontarle – Parte 1
Fattori di Rischio per Complicanze Ostetriche
I fattori di rischio per complicanze durante la gravidanza comprendono condizioni mediche e caratteristiche materne preesistenti, fattori di rischio modificabili (p. es., fumo, uso di sostanze) e precedenti complicanze ostetriche (p. es., un'anamnesi di preeclampsia).
Diabete
Un diabete mellito preesistente è presente in circa l'1% delle gravidanze (1, 2), e il diabete gestazionale si verifica in circa l'8% delle gravidanze (3). L'incidenza cresce con l'aumento dell'obesità.
Un diabete insulino-dipendente preesistente aumenta il rischio dei seguenti disturbi:
- Pielonefrite
- Chetoacidosi
- Preeclampsia
- Morte del feto
- Malformazioni fetali maggiori
- Macrosomia fetale (peso fetale > 4,5 kg)
- Se la vasculopatia è presente, ritardo di crescita fetale
- Necessità di parto pretermine, cesareo, o operativo
L'incidenza della macrosomia fetale è circa del 50% più alta nelle donne in gravidanza con diabete preesistente rispetto alle donne in gravidanza nella popolazione generale. Anche l'incidenza della mortalità perinatale fetale o neonatale è più alta. Le donne con diabete preesistente hanno maggiori probabilità di richiedere un parto prematuro per indicazioni ostetriche o mediche. L'esercizio fisico durante la gravidanza (con cambiamenti giudiziosi nella dieta) riduce la necessità di parto cesareo e di parti operativi in queste donne (4, 5). Un rigoroso controllo della glicemia prima del concepimento e durante le fasi iniziali della gravidanza è essenziale per prevenire malformazioni fetali. Di solito, le richieste di insulina aumentano durante la gravidanza.
Il diabete gestazionale aumenta il rischio dei seguenti:
- Disturbi ipertensivi in gravidanza
- Macrosomia fetale
- Necessità di parto cesareo
Lo screening per il diabete gestazionale si esegue di routine tra la 24a e la 28a settimana e, se una donna presenta fattori di rischio, durante il primo trimestre. I fattori di rischio comprendono: diabete gestazionale precedente, un bambino macrosomico in una precedente gravidanza, perdite fetali inspiegabili, indice di massa corporea prima della gravidanza > 30 kg/m2, età materna > 40 anni, anamnesi familiare di diabete, etnia non ispanica asiatica/delle isole del Pacifico e ispanica/latina.
Lo screening e la conferma della diagnosi di diabete gestazionale possono essere effettuati in 1 o 2 passaggi (6, 7):
- Test in 1 fase: un digiuno, 75 g di glucosio, un test di tolleranza al glucosio orale a 2 h. Risultati anormali sono i seguenti: digiuno (≥ 92 mg/dL [5,1 mmol/L]); 1 ora (≥ 180 mg/dL [10 mmol/L]); o 2 h (≥ 153 mg/dL [8,5 mmol/L).
- Test in 2 fasi: un test di tolleranza orale al glucosio non a digiuno, 50 g di glucosio, 1 ora; se anormale (≥ 130 mg/dL [7,5 mmol/L] a 140 mg/dL [7,8 mmol/L]), allora un test di tolleranza orale al glucosio di 100 g per 3 h.
L'American College of Obstetricians and Gynecologists (ACOG) raccomanda un test a 2 stadi per la diagnosi del diabete gestazionale. L'approccio a 1 stadio è stato utilizzato e promosso da altre organizzazioni, tra cui l'International Association of Diabetes and Pregnancy Study Group (IADPSG) (6).
Il trattamento ottimale del diabete gestazionale (con modificazioni della dieta, esercizio fisico, e un attento monitoraggio della glicemia e dell'insulina quando necessario) riduce il rischio di esiti avversi materni, fetali e neonatali. Le donne con diabete gestazionale sono più a rischio, nel corso della vita, di eventi cardiovascolari e, dopo il parto, devono sottoporsi a un'appropriata valutazione del rischio cardiovascolare e follow-up. Le donne con diabete mellito gestazionale possono aver avuto diabete non diagnosticato mellito prima della gravidanza. Pertanto, esse devono essere esaminate per il diabete mellito da 6 a 12 settimane dopo il parto, utilizzando lo stesso test e i criteri utilizzati per le pazienti che non sono incinte.
Ipertensione
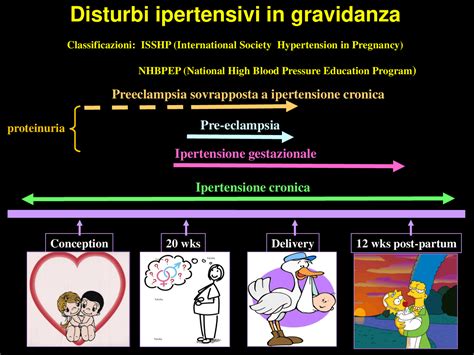
I disturbi ipertensivi della gravidanza sono classificati come (1):
- Ipertensione cronica: presente prima della gravidanza o che si sviluppa prima delle 20 settimane di gravidanza.
- Ipertensione gestazionale: nuova insorgenza di pressione arteriosa sistolica e/o diastolica ≥ 140/≥ 90 mmHg in 2 occasioni ad almeno 4 h di distanza dopo 20 settimane di gestazione.
- Preeclampsia: nuova insorgenza dopo 20 settimane di gestazione di pressione arteriosa sistolica e/o diastolica persistente (2 episodi entro 4 h) ≥ 140/≥ 90 mmHg O almeno 1 misurazione della pressione arteriosa sistolica e/o diastolica ≥ 160/≥ 110 mmHg PIÙ una nuova proteinuria inspiegabile (> 300 mg/24 h o un rapporto proteine/creatinina urinaria ≥ 0,3 o una lettura con striscia reattiva delle urine di 2+; in assenza di proteinuria, ipertensione di nuova insorgenza con nuova insorgenza di altri segni di danno d'organo (p. es., trombocitopenia [piastrine < 100 000/mcL], compromissione della funzionalità epatica, insufficienza renale, edema polmonare, cefalea di nuova insorgenza [non responsiva ai farmaci e non giustificata da diagnosi alternative], sintomi visivi).
- Preeclampsia con caratteristiche gravi: preeclampsia con persistente (2 episodi entro 4 h) pressione sistolica e/o diastolica ≥ 160/≥ 110 mmHg e/o altri segni di danno d'organo.
- Sindrome HELLP (emolisi, aumento degli enzimi epatici e trombocitopenia [hemolysis, elevated liver function tests, and low platelets]); una forma grave di preeclampsia con emolisi, aumento degli enzimi epatici e trombocitopenia.
- Ipertensione cronica più preeclampsia sovrapposte: ipertensione che si aggrava e proteinuria di nuova insorgenza o in peggioramento o altri segni di danno d'organo terminale dopo 20 settimane in una donna con ipertensione preesistente.
- Eclampsia: crisi tonico-cloniche di nuova insorgenza, focali o multifocali non giustificate da altre cause.
L'ipertensione cronica aumenta il rischio delle condizioni seguenti:
- Restrizione della crescita fetale (diminuendo il flusso di sangue utero-placentare)
- Preeclampsia ed eclampsia
- Risultati materni e fetali sfavorevoli
Prima di tentare una gravidanza, le donne con ipertensione devono essere informate dei rischi. La cura prenatale deve iniziare il prima possibile durante la gravidanza. Le donne in gravidanza con ipertensione cronica che richiedono una terapia antipertensiva devono essere iniziate o proseguite con farmaci appropriati e indirizzate a uno specialista di medicina materno-fetale (2). La gestione dell'ipertensione cronica durante la gravidanza comprende le misurazioni della funzionalità renale di base (p. es., la creatinina sierica, l'azotemia), l'esame del fondo oculare e una valutazione cardiovascolare mirata (auscultazione, a volte ECG, ecocardiografia, o ambedue). Ogni trimestre, si misurano la proteinuria delle 24 h, l'acido urico e la creatinina sierici e l'ematocrito. L'ecografia per il monitoraggio della crescita fetale viene eseguita intorno alle 28 settimane e successivamente ogni 4 settimane. Il ritardo di crescita fetale viene valutato con il doppler multivascolare da uno specialista in medicina materno-fetale.
Se le donne sono ad alto rischio di preeclampsia, i medici possono prescrivere basse dosi di aspirina (81-162 mg per via orale 1 volta/die) da assumere quotidianamente a partire dalle 12-28 settimane di gestazione e da assumere fino al parto (3, 4). Le donne con un'anamnesi positiva di preeclampsia o di ipertensione gestazionale sono a più alto rischio di eventi cardiovascolari nel corso della vita e, dopo il parto, devono essere indirizzate per un'appropriata valutazione del rischio cardiovascolare e un follow-up.
Disturbi Tiroidei
Le patologie della tiroide possono precedere o manifestarsi in gravidanza. La gravidanza non modifica la sintomatologia dell'ipotiroidismo e dell'ipertiroidismo. Gli effetti sul feto variano con la patologia e con i farmaci utilizzati per il trattamento. Ma in genere un ipertiroidismo non trattato o non adeguatamente trattato può portare a:
- Ritardo di crescita fetale
- Preeclampsia
- Natimortalità
L'ipotiroidismo non trattato può causare:
- Deficit intellettivi nei bambini
- Aborto spontaneo
Le cause più frequenti di ipotiroidismo materno sono la tiroidite di Hashimoto e il trattamento del morbo di Graves. Se le donne hanno o hanno avuto una patologia tiroidea, lo stato della tiroide deve essere attentamente monitorato durante e dopo la gravidanza nelle donne e dopo il parto nei neonati/lattanti. I gozzi e i noduli tiroidei scoperti durante la gravidanza devono essere valutati come in altre pazienti non incinte.
Infezioni a Trasmissione Sessuale (ITS)
Lo screening per le infezioni a trasmissione sessuale deve essere fatto durante la gravidanza per rendere possibile il trattamento e per prevenire gli effetti avversi delle infezioni trasmesse intrauterine o perinatali al feto o al neonato. Il tasso di sifilide congenita negli Stati Uniti aumenta costantemente. L'assistenza prenatale di routine comprende test di screening per infezione da HIV, epatite B, epatite C (1), e sifilide e, se < 25 anni, per infezione da clamidia e gonorrea durante la prima visita prenatale. Il test della sifilide viene ripetuto durante la gravidanza e al momento del parto se il rischio persiste o se la paziente risiede in una zona endemica (2). Le donne in gravidanza che hanno una di queste infezioni devono essere trattate con antimicrobici. La sifilide fetale in utero può provocare la morte fetale, malformazioni congenite e grave invalidità.
In assenza di trattamento, il rischio di trasmissione dell'HIV da madre a figlio è di circa il 30% prepartum e di circa il 25% intrapartum. Il trattamento antiretrovirale della donna incinta prima e durante la gravidanza e del neonato entro 6-12 h dalla nascita riduce il rischio di trasmissione dell'HIV al feto di due terzi; il rischio è inferiore (< 2%) con una combinazione di 2 o 3 antiretrovirali altamente attivi. Antiretrovirali altamente attivi sono somministrati alla madre durante la gravidanza e durante il parto per prevenire la trasmissione da madre a figlio.
Durante la gravidanza, l'epatite, la vaginosi batterica, la gonorrea e l'infezione genitale da clamidia aumentano il rischio di travaglio pretermine e di rottura pretravaglio delle membrane. Il trattamento della vaginosi batterica, della gonorrea o dell'infezione da clamidia può prolungare l'intervallo dalla rottura delle membrane al parto e può migliorare la prognosi fetale per riduzione della flogosi fetale.
Anomalie Uterine e Fibromi
Le anomalie uterine (p. es., utero setto, utero bicorne) determinano i seguenti problemi più frequenti:
- Aborto spontaneo durante il 2o trimestre
- Presentazione anomala del feto
- Travaglio pretermine o parto
- Travaglio distocico
- Necessità di parto cesareo
I fibromi uterini infrequentemente causano anomalie placentari (p. es., placenta previa), travaglio pretermine e aborti spontanei ricorrenti. I fibromi possono crescere rapidamente o degenerare durante la gravidanza; la degenerazione spesso causa grave dolore e segni di irritazione peritoneale e può anche causare un travaglio pretermine. L'insufficienza cervicale (incompetenza) rende il parto pretermine più probabile. Il rischio di insufficienza cervicale è più alto nelle donne che hanno avuto lacerazioni o lesioni della cervice durante una precedente procedura (p. es., aborto terapeutico, parti strumentali vaginali). L'insufficienza cervicale è trattata chirurgicamente (cerchiaggio).
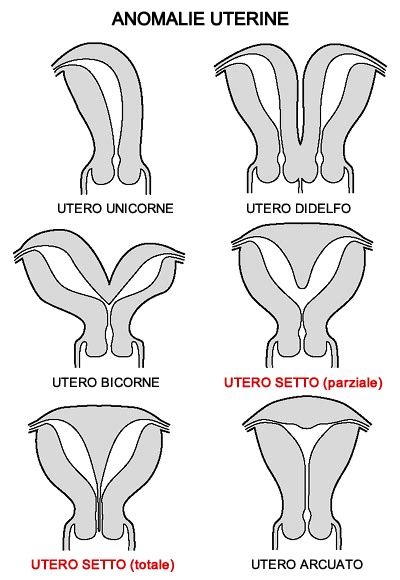
Se, prima della gravidanza, le donne hanno avuto una miomectomia che ha interessato la cavità uterina, è necessario il parto cesareo perché la rottura dell'utero è un rischio durante un successivo parto vaginale. Le anomalie uterine che portano a una cattiva prognosi ostetrica spesso richiedono una correzione chirurgica, che viene effettuata dopo il parto.
Uso di Sostanze
L'uso di sostanze durante la gravidanza, tra cui caffeina, alcol, tabacco e uso di droghe illecite, è associato a esiti avversi. A seconda della particolare sostanza, un suo uso improprio in gravidanza può portare a una serie di complicanze, tra cui travaglio pretermine, basso peso alla nascita e anomalie congenite.
Monitoraggio e Sorveglianza delle Complicanze Ostetriche
Il monitoraggio delle complicanze ostetriche è cruciale per la riduzione della mortalità e morbosità materna. Il periodo perinatale (che include la gravidanza, il parto o i 42 giorni successivi al termine della gravidanza) è un momento critico. L'organizzazione mondiale della sanità (OMS) ha riconosciuto l'importanza della sorveglianza delle complicanze in gravidanza. Il "near miss" materno, ovvero una grave complicanza ostetrica potenzialmente fatale, è un indicatore significativo della qualità dell'assistenza sanitaria. Il rapporto tra near miss e morte materna (MI = MM / (near miss + MM)) offre una prospettiva più completa rispetto al solo tasso di mortalità. Questa metodologia consente di identificare e studiare un numero maggiore di eventi avversi e di promuovere miglioramenti nell'assistenza.
La sorveglianza ostetrica mira a raccogliere informazioni sulla salute di madre e bambino in epoca perinatale, a valutare la qualità e l'equità dei servizi sanitari e a fornire dati comparabili a livello internazionale. Molteplici criteri sono stati proposti per la definizione di near miss materno, inclusi:
- Criteri basati su specifiche condizioni patologiche: ad esempio, emorragia del post partum grave, preeclampsia o eclampsia grave.
- Criteri basati su specifiche procedure/interventi: come isterectomia d'urgenza o trasfusione di sangue.
- Criteri basati su disfunzioni d'organo a livello sistemico: che indicano una disfunzione e insufficienza d’organo, come insufficienza renale o respiratoria.
L'eterogeneità dei criteri diagnostici utilizzati a livello internazionale per lo studio dei near miss è una sfida. Tuttavia, organizzazioni come l'International Network of Obstetric Survey Systems (INOSS), che include paesi come Italia (ItOSS), Regno Unito (UKOSS), Giappone e USA, lavorano per adottare metodologie condivise e migliorare la raccolta dati. Il sistema di sorveglianza delle complicanze ostetriche principali (ItOSS) in Italia, ad esempio, raccoglie dati su patologie gravi e rare che rappresentano la prima causa di mortalità e morbosità materna grave in Italia. I dati vengono diffusi tramite un report annuale e vengono utilizzate per formulare raccomandazioni cliniche per migliorare l'assistenza ostetrica.
Emergenze ostetriche: che cosa sono, come affrontarle – Parte 1
I casi di near miss materni e le morti materne condividono molte cause e analizzarli congiuntamente permette di promuovere miglioramenti dell'assistenza. I dati derivanti dagli studi sui near miss materni sono essenziali per la formazione, la ricerca e la pianificazione dei servizi sanitari, contribuendo a ridurre sia la morbosità grave che la mortalità materna.
tags: #epidmiologia #complicanze #in #ostetricia