Il percorso verso la genitorialità, specialmente attraverso le tecniche di Procreazione Medicalmente Assistita (PMA), può essere costellato di sfide, tra cui il fenomeno del mancato attecchimento embrionale. Nonostante il trasferimento di embrioni considerati di alta qualità, come quelli di grado A o blastocisti sane, la gravidanza non sempre si concretizza. Questo articolo si propone di esplorare in profondità le ragioni dietro questi insuccessi, le condizioni necessarie per un impianto di successo e le strategie diagnostiche e terapeutiche disponibili per affrontare questa complessa problematica.
Le Ragioni del Mancato Attaccamento Embrionale: Un Quadro Probabilistico
Le tecniche di Procreazione Medicalmente Assistita (PMA), pur essendo in costante evoluzione e offrendo risultati sempre più incoraggianti, presentano ancora un tasso di successo che si aggira intorno al 30-50% nei centri più qualificati, con variazioni significative legate all'età materna e ad altri fattori individuali. Comprendere le cause di questi esiti negativi è fondamentale per ottimizzare le strategie di trattamento.
Per determinare con esattezza se la causa del mancato attecchimento sia di origine embrionale o uterina, sarebbe ideale poter trasferire lo stesso embrione in tre uteri diversi. Tuttavia, questa sperimentazione è impraticabile. Pertanto, l'analisi si basa su stime probabilistiche. Le conoscenze attuali suggeriscono che circa il 70% dei fallimenti di impianto sia attribuibile a cause embrionali, mentre il restante 30% sia di origine uterina.
Migliorare l'Attaccamento Embrionale: Dalla Qualità Ovocitaria alla Selezione Spermatica
Le strategie volte a migliorare l'attecchimento embrionale sono ampie e abbracciano l'intero processo di fecondazione in vitro, dalla stimolazione ovarica alla fase post-transfer.
Una delle cause primarie di fallimento può risiedere nella qualità degli ovociti, un fattore strettamente correlato all'età materna. Una stimolazione ormonale attentamente modulata, che combini gonadotropine ricombinanti e di origine urinaria, come spesso si adotta in alcuni centri specializzati, può contribuire a ottenere ovociti di qualità superiore.
Allo stesso modo, la qualità dello spermatozoo gioca un ruolo cruciale. Tecniche di selezione spermatica avanzate, come la Mobile Sperm Selection (MACS), permettono di individuare spermatozoi con una ridotta frammentazione del DNA. Questo processo di selezione mira a ottenere gameti maschili migliori, riducendo il rischio di anomalie che potrebbero compromettere la formazione di un embrione di buona qualità e, di conseguenza, l'ambiente uterino ideale per l'impianto.
Ottenere un Endometrio Ricettivo: Condizioni Uterine Ottimali
L'ottenimento di un endometrio ricettivo è un passaggio chiave per il successo dell'impianto. Diverse condizioni devono essere attentamente monitorate e ottimizzate.
Un aspetto critico è il controllo dei livelli di progesterone nella fase immediatamente precedente al prelievo ovocitario (pick-up). Un aumento prematuro del progesterone può compromettere la qualità degli embrioni e la ricettività endometriale. In tali casi, la strategia più prudente può essere quella di congelare gli embrioni e procedere al trasferimento in un ciclo successivo, dopo aver ottimizzato sia la qualità embrionale che la preparazione endometriale.
Nella preparazione dell'endometrio, l'uso di estrogeni transdermici è una scelta strategica per minimizzare le interferenze con farmaci assunti per via orale, come gli antibiotici, che potrebbero ridurne l'assorbimento.
Lo studio approfondito della cavità uterina è altresì raccomandato. Sebbene le linee guida internazionali non sempre raccomandino l'isteroscopia o la sonoisterosalpingografia di routine prima della FIVET, la loro esecuzione è spesso consigliata, specialmente in casi di fecondazione eterologa o in pazienti con ripetuti fallimenti di impianto di embrioni di ottima qualità.
Isteroscopia diagnostica, cos’è, quando è indicata e come si esegue
Endometrite: Un Nemico Silenzioso dell'Impianto
L'individuazione e il trattamento dell'endometrite, un'infiammazione cronica dell'endometrio, rappresentano una frontiera importante nella gestione dei fallimenti di impianto. Tradizionalmente, l'utero era considerato sterile a causa della sua bassa carica batterica, difficile da rilevare con le colture tradizionali. Tuttavia, le tecniche moderne permettono di identificare la presenza di DNA batterico anche in basse concentrazioni.
L'alterazione del microbiota endometriale, ovvero dell'ecosistema microbico uterino, può influenzare negativamente l'impianto embrionale. Per affrontare questa problematica, sono state sviluppate analisi endometriali multi-fase che includono:
- Analisi istologica: per valutare la presenza di cellule infiammatorie.
- Analisi colturale dei batteri: per identificare specifici patogeni.
- Ricerca diretta del DNA batterico: per rilevare anche batteri non coltivabili.
La correzione di eventuali infezioni batteriche e il ripristino di un microbioma endometriale equilibrato sono considerate strategie promettenti per migliorare le probabilità di successo dell'impianto.
Il Processo di Impianto Embrionale: Tempistiche e Condizioni Favorevoli
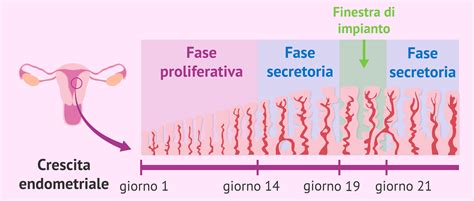
L'impianto embrionale è il processo attraverso cui l'embrione si lega all'endometrio, segnando l'inizio della gravidanza. Questo avviene tipicamente tra il settimo e il decimo giorno dopo la fecondazione. Durante questa fase, l'endometrio, ispessito e ricco di vasi sanguigni, accoglie l'embrione, innescando la produzione di beta-hCG e i primi segni di gravidanza.
Affinché l'impianto abbia successo, sia l'embrione che l'endometrio devono trovarsi nelle condizioni ottimali. L'embrione, in stadio di blastocisti, viene selezionato dall'embriologo per la sua vitalità, facilitando così l'adesione all'endometrio.
Fallimento dell'Impianto: Definizione e Cause Multifattoriali
Il fallimento dell'impianto, nel contesto della riproduzione assistita, si definisce generalmente come l'incapacità di ottenere una gravidanza dopo un numero definito di cicli di FIVET (tre cicli con ovuli propri o due con ovodonazione), nonostante il trasferimento di embrioni di alta qualità, l'assenza di problemi tecnici e apparenti anomalie uterine.
Le cause di questi fallimenti sono molteplici e possono essere suddivise in:
- Cause embrionali: Alterazioni genetiche nell'ovulo o nello spermatozoo, o disordini nella zona pellucida (lo strato che riveste l'embrione), che ne compromettono la capacità di schiusa e adesione.
- Cause uterine: Infezioni endometriali croniche, anomalie endocavitarie (polipi, setti, aderenze), o variazioni nella "finestra di impianto" (il periodo in cui l'endometrio è più ricettivo).
- Cause sistemiche: Disturbi che vanno oltre l'apparato riproduttivo, come le trombofilie (alterazioni della coagulazione) o disordini del sistema immunitario che possono portare al rigetto dell'embrione.
Strategie Diagnostiche e Terapeutiche per il Fallimento dell'Impianto
L'età materna avanzata è associata a un aumento dei fallimenti d'impianto, principalmente a causa dell'incremento delle alterazioni cromosomiche negli ovociti. Fortunatamente, esistono diverse opzioni diagnostiche e terapeutiche per affrontare questa problematica:
- Test Genetico Preimpianto (PGT): Questa tecnica permette di valutare il profilo genetico dell'embrione prima del trasferimento, selezionando quelli euploidi (geneticamente sani) e riducendo il rischio di insuccesso.
- Trattamento con Eparina: Nelle pazienti con trombofilia diagnosticata, l'eparina, un anticoagulante, può essere raccomandata per migliorare le probabilità di impianto e ridurre il rischio di aborti ripetuti.
- Test di Ricettività Endometriale (ERA): Questo test molecolare analizza l'espressione genica dell'endometrio per determinare la finestra di impianto ottimale e personalizzare il momento del trasferimento embrionale.
- Ecclosione Assistita (Assisted Hatching): Una piccola apertura viene creata nella zona pellucida dell'embrione per facilitarne la fuoriuscita e l'adesione all'endometrio, particolarmente utile in caso di zona pellucida ispessita.
- Coltura Prolungata fino allo Stadio di Blastocisti: Estendere la coltura embrionale fino allo stadio di blastocisti (giorno 5) permette una selezione più accurata degli embrioni con maggiore potenziale d'impianto e una migliore sincronizzazione con l'endometrio.
Il Trattamento Ideale: Un Approccio Personalizzato
Il trattamento più efficace per garantire un impianto embrionale di successo è quello che mira alla creazione di embrioni di buona qualità e alla preparazione ottimale dell'ambiente uterino. In casi di fallimenti ripetuti, l'ovodonazione può rappresentare una soluzione valida, poiché consente di ottenere embrioni di qualità superiore.
Le percentuali di successo con ovodonazione sono generalmente elevate, ma è fondamentale considerare le caratteristiche individuali dell'endometrio della ricevente. Nei casi di fattore maschile grave, la "doppia donazione" (ovuli e spermatozoi donati) può essere indicata.
L'Importanza di un Approccio Multidisciplinare
Affrontare il mancato impianto embrionale richiede un approccio integrato che consideri la madre, il padre e l'embrione. Studi approfonditi, che includono analisi genetiche, immunologiche e metaboliche, sono essenziali per identificare le cause sottostanti e sviluppare un piano di trattamento personalizzato.

La collaborazione tra specialisti, inclusi immunologi e ginecologi esperti in medicina riproduttiva, è cruciale per gestire casi complessi e offrire speranza alle coppie che affrontano queste sfide. La tempestività nella diagnosi e nell'inizio del trattamento è un fattore determinante, soprattutto per le pazienti che provengono da altre regioni o paesi.
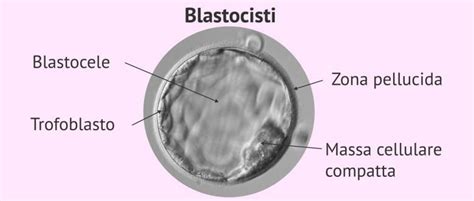
La Blastocisti: Un Embrione di Grande Potenziale
La blastocisti, uno stadio embrionale composto da circa 100-200 cellule, rappresenta il culmine dello sviluppo embrionale in vitro. La sua selezione per il trasferimento aumenta le probabilità di successo grazie alla sua maggiore vitalità e capacità d'impianto, simulando più da vicino il processo naturale.
Il mancato attecchimento di una blastocisti, anche se di buona qualità, può essere dovuto a fattori come endometriosi, polipi uterini, fibromi, o un endometrio non ottimale. Problemi immunologici, in cui il sistema immunitario materno riconosce l'embrione come estraneo, e squilibri ormonali, come bassi livelli di progesterone, possono anch'essi compromettere l'impianto.
Rimedi e Percorsi di Supporto
In presenza di mancati attecchimenti ripetuti, è fondamentale intraprendere un'indagine approfondita per identificare le cause e le possibili soluzioni. L'assistenza da parte di esperti qualificati in fertilità, l'utilizzo di tecnologie diagnostiche avanzate e l'adozione di procedure come il PGT sono passaggi cruciali.
Le opzioni terapeutiche includono:
- Selezione di blastocisti di alta qualità: Attraverso il PGT e tecniche di supporto come l'ICSI.
- Trattamenti ormonali: Per correggere eventuali squilibri.
- Interventi chirurgici: Per rimuovere anomalie uterine.
- Esami immunologici: Per identificare e trattare risposte immunitarie avverse.
È importante sottolineare che il fallimento dell'impianto embrionale, specialmente quando si ripete, non è un evento casuale e richiede un'analisi mirata per identificare il fattore determinante nel singolo caso. Una valutazione riproduttiva integrata e personalizzata è il primo passo per comprendere e affrontare efficacemente questa complessa sfida.