La nascita è un evento che da sempre incanta l'umanità, e la possibilità di dare vita a un nuovo essere è un desiderio profondo per molte coppie. Tuttavia, per alcuni, il percorso naturale può presentare ostacoli. In questi casi, la scienza offre soluzioni avanzate, tra cui la fecondazione in vitro (FIV), una delle tecniche di procreazione medicalmente assistita più consolidate ed efficaci. Questa procedura ha rivoluzionato il campo della medicina riproduttiva, offrendo speranza e realizzando sogni per milioni di famiglie in tutto il mondo.
La storia della fecondazione in vitro ha avuto un inizio memorabile. Alle 23.47 del 25 luglio 1978 venne alla luce Louise Joy Brown. Pesava 2.608 kg, era sana e aveva un viso bellissimo. Lesley e John Brown, dopo anni di tentativi falliti, riuscirono finalmente ad abbracciare il loro piccolo miracolo. Louise è stata, infatti, la prima bambina a nascere grazie alla fecondazione in vitro, segnando un punto di svolta nella medicina moderna e aprendo nuove frontiere nel trattamento dell'infertilità.

La Fecondazione In Vitro: Un Miracolo Scientifico
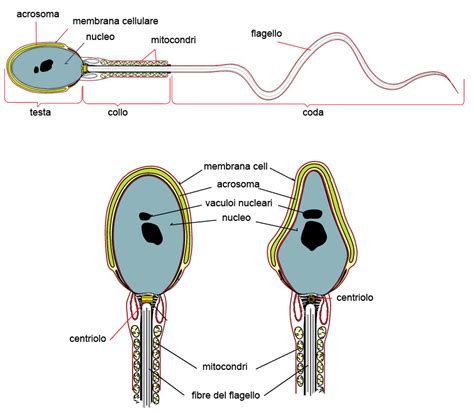
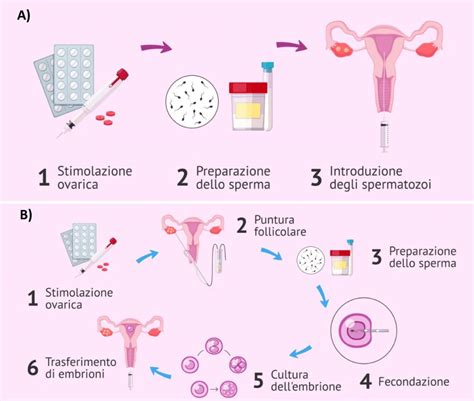
La fecondazione in vitro (FIV o IVF), il cui nome significa "in vitro fertilization", è una tecnica di riproduzione assistita che prevede l’unione dell’ovocita e dello spermatozoo al di fuori del corpo femminile, in laboratorio, per poi trasferire l’embrione così formato nell’utero. In sintesi, l’unione tra ovocita e spermatozoo avviene in laboratorio, ossia al di fuori del corpo della donna. La fecondazione in vitro è un trattamento avanzato di fertilità che prevede il prelievo degli ovuli dalle ovaie della donna attraverso una procedura nota come pick-up follicolare. Una volta ottenuti, gli ovuli vengono fecondati in laboratorio con lo sperma dell'uomo o, se necessario, di un donatore. Dopo la fecondazione, lo sviluppo degli embrioni viene osservato attentamente in laboratorio e, infine, essi vengono trasferiti nell’utero della donna per cercare di ottenere una gravidanza.
Per comprendere appieno la FIV, è utile confrontarla con il processo di fecondazione naturale. Nel corpo maschile adulto, i testicoli producono circa mezzo miliardo di spermatozoi al giorno. Di contro, le ovaie della donna sono stimolate affinché producano solo pochi ovuli al mese. Solitamente, solo uno di questi ovuli raggiunge la maturità e può essere fecondato. La fecondazione naturale può avvenire solamente durante l’ovulazione, il periodo del ciclo mensile della donna in cui l’ovulo maturo viene rilasciato dall’ovaio e si sposta attraverso le tube di Falloppio. Perché la fecondazione si verifichi, un unico spermatozoo deve fecondare l’ovulo maturo mentre si trova nelle tube di Falloppio. L’ovulo fecondato deve quindi impiantarsi nell’utero, dando così origine a un embrione. La FIV interviene quando uno o più di questi passaggi naturali sono compromessi.
Quando la Natura ha Bisogno di un Aiuto: Indicazioni per la FIV
Una coppia può parlare di infertilità solo dopo aver avuto rapporti intenzionalmente fertili per almeno un anno senza essere riuscita a concepire. Si definisce sterilità l’incapacità di produrre naturalmente un embrione nonostante i tentativi di concepimento durati almeno 1 anno. Tale condizione può essere determinata da fattori sia maschili sia femminili. In questi contesti, la fecondazione in vitro, o FIVET, è una tecnica estremamente sofisticata utilizzata per assistere le coppie sterili a ottenere una gravidanza. Sarà naturalmente il medico a indicare se il percorso di FIVET sia il più adeguato tra le varie tecniche di PMA oggi possibili.
La FIV è indicata in una vasta gamma di casi di infertilità, sia maschile che femminile.
Infertilità Maschile
Diverse condizioni maschili possono rendere necessaria la FIV, tra cui:
- Oligozoospermia: una bassa concentrazione di spermatozoi nel liquido seminale.
- Astenozoospermia: una ridotta motilità degli spermatozoi, che impedisce loro di raggiungere e fecondare l'ovulo.
- Teratozoospermia: la presenza di difetti nella forma degli spermatozoi, che ne compromette la funzionalità.
- Criptozoospermia: una presenza molto bassa, quasi assente, di spermatozoi nel liquido seminale.
- Oligoastenoteratozoospermia: una combinazione di tutte e tre le alterazioni spermatiche sopra menzionate.
Infertilità Femminile
Anche numerosi fattori legati alla donna possono portare a prendere in considerazione la FIV. Questi includono:
- Fattore tubarico: l'ostruzione o il danno alle tube di Falloppio, che impediscono all'ovulo di incontrare lo spermatozoo o all'embrione di raggiungere l'utero.
- Endometriosi: una condizione in cui il tessuto endometriale cresce al di fuori dell’utero, causando infiammazioni e alterazioni che possono compromettere la fertilità.
- Bassa riserva ovarica: una scarsa possibilità di ottenere ovuli maturi, che diminuisce le probabilità di concepimento naturale.
- Età avanzata: la qualità e la quantità degli ovuli diminuiscono con il tempo, riducendo la fertilità.
- Precedenti fallimenti con l’IA: quando altri trattamenti di riproduzione assistita, come l'inseminazione artificiale, non hanno avuto successo.
Differenza tra FIV e Inseminazione Artificiale (IA)
È importante distinguere la FIV da altre tecniche di riproduzione assistita. L’inseminazione artificiale (IA) è una tecnica più semplice rispetto alla FIV. Nell’IA, lo sperma viene introdotto direttamente nell’utero della donna, consentendo che la fecondazione avvenga in modo naturale all'interno del corpo. La FIV, invece, è più invasiva e richiede un intervento chirurgico, il pick-up follicolare, per estrarre gli ovuli. La FIV ha una maggiore probabilità di successo rispetto all’IA, poiché in questo trattamento la fecondazione avviene in laboratorio in condizioni controllate, aumentando le possibilità di gravidanza.
I Pilastri della FIV: Requisiti Essenziali
Per poter accedere alla fecondazione in vitro, sia la donna che l'uomo devono soddisfare specifici requisiti. Questi criteri sono fondamentali per massimizzare le probabilità di successo del trattamento e garantire la sicurezza dei pazienti.
Requisiti nella Donna
Per la donna, i principali requisiti includono:
- Capacità di ovulazione: la donna deve essere in grado di produrre ovuli vitali, anche se la quantità o la qualità possono essere migliorate attraverso la stimolazione ovarica.
- Assenza di anomalie uterine significative: la paziente non deve presentare problemi anatomici o patologici all'utero che possano impedire l’impianto dell’embrione o lo sviluppo della gravidanza.
- Riserva ovarica: se la riserva ovarica è bassa e la produzione di ovuli propri è insufficiente, si può optare per una FIV con ovuli donati, garantendo comunque una possibilità di gravidanza.
Requisiti nell’Uomo
Per l'uomo, il fattore determinante è la qualità dello sperma. A seconda della qualità dello sperma, si può optare per diverse tecniche di fecondazione in laboratorio:
- Qualità dello sperma: in caso di problemi gravi di mobilità, concentrazione o morfologia spermatica, sarà indicata l'ICSI (iniezione intracitoplasmatica di spermatozoi) piuttosto che la FIV convenzionale. La valutazione approfondita del liquido seminale è un passo cruciale per la scelta della tecnica più appropriata.
Il Percorso Dettagliato della Fecondazione In Vitro: Fase per Fase
La procedura di FIV è un processo articolato che si svolge attraverso diverse fasi attentamente monitorate. Ogni passaggio è progettato per ottimizzare le possibilità di successo, combinando competenza clinica e tecnologie avanzate.
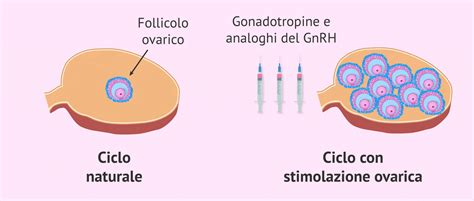
Stimolazione Ovarica Controllata
La prima fase consiste nella stimolazione farmacologica delle ovaie, con l’obiettivo di indurre la maturazione di più follicoli e, di conseguenza, di più ovociti nello stesso ciclo mestruale. La preparazione delle ovaie avviene attraverso la somministrazione di ormoni che stimolano le gonadi. In una tipica procedura FIVET, la donna viene dapprima trattata con farmaci per la fertilità finalizzati a stimolare la produzione di più ovuli maturi. Questi farmaci contengono ormoni simili a quelli naturalmente prodotti dall’organismo femminile, come il FSH (ormone follicolo-stimolante) e l'LH (ormone luteinizzante), e vengono somministrati quotidianamente sotto controllo medico. Con un piano terapeutico specifico, si mira ad ottenere una crescita multipla dei follicoli e dunque la possibilità di recuperare più ovociti. Come da progetto terapeutico personalizzato, la donna al suo domicilio inizia la terapia elaborata appositamente per lei e programma un primo controllo di monitoraggio follicolare attorno all’8° giorno del ciclo. Questo monitoraggio permette di seguire l'andamento della crescita follicolare e di adattare la terapia per ottenere la risposta ovarica desiderata.
Il Prelievo Ovocitario (Pick-Up Follicolare)
Quando i follicoli raggiungono la maturità adeguata, si procede con il prelievo degli ovociti, noto come pick-up ovocitario. Nella data stabilita, attorno al 12°/13° giorno del ciclo, si procede alla puntura dei follicoli ovarici e all’aspirazione del liquido follicolare per la ricerca degli ovociti. L’intervento viene eseguito in anestesia leggera o sedazione, è rapido e indolore, e avviene tramite iniezione transvaginale di un sottile ago ecoguidato che aspira il liquido follicolare contenente gli ovociti. Si tratta di una procedura che avviene in anestesia locale e blanda sedazione, quindi la donna non avverte nessun dolore e, dopo una degenza di un paio di ore, viene dimessa. Gli ovociti prelevati vengono immediatamente trasferiti al laboratorio per la valutazione del loro grado di maturazione e la decisione dei tempi e della possibilità di fertilizzazione.
Preparazione del Liquido Seminale
Parallelamente al prelievo ovocitario, il partner maschile fornisce un campione di liquido seminale. Intanto il partner maschile fornisce il campione di liquido seminale che in laboratorio viene trattato per essere utilizzato nella fecondazione in vitro. Questo campione viene sottoposto a un processo di preparazione e selezione degli spermatozoi migliori, ovvero quelli con maggiore motilità e morfologia ottimale. La raccolta e preparazione del seme è una fase cruciale per isolare gli spermatozoi più idonei alla fecondazione. Dopo il processo chiamato lavaggio degli spermatozoi, essi vengono uniti agli ovuli maturi.
La Fecondazione in Laboratorio: FIV Convenzionale e ICSI
Una volta raccolti ovociti e spermatozoi, in laboratorio si creano le condizioni di "incontro" tra ovocita e spermatozoo. Esistono due tipi principali di FIV a seconda della tecnica utilizzata per la fecondazione:
- FIV Convenzionale (o FIVET): sugli ovociti prelevati viene versata una goccia di liquido seminale. Così come avviene in natura, lo spermatozoo da solo attraverserà la membrana dell’ovulo per fecondarlo. In questo metodo, gli ovuli e gli spermatozoi vengono posti nella stessa piastra di coltura affinché si fecondino in modo naturale.
- ICSI (Iniezione Intracitoplasmatica di Spermatozoi): nell’ovocita maturo viene iniettato, tramite un ago sottilissimo, un solo spermatozoo. A selezionare il più adatto, dopo averne valutato mobilità e morfologia, sarà l’embriologo. Questa tecnica è particolarmente utile in caso di problemi significativi di qualità del seme.
Il fluido follicolare viene esaminato in laboratorio e gli ovociti presenti vengono preparati per la fertilizzazione mediante FIVET o ICSI/PICSI. 24 ore dopo aver fatto incontrare ovocita e spermatozoo, si potrà verificare l’avvenuto processo della fecondazione e scoprire il nuovo embrione. La visualizzazione dell’avvenuta fertilizzazione avviene al microscopio dopo 16-18 ore dall’inseminazione/iniezione degli ovociti. Il segnale che la fecondazione è avvenuta appare quando gli ovuli iniziano a scindersi o a ripartirsi in cellule multiple. È importante notare che in meno del 5% dei casi è possibile che non avvenga la fecondazione e/o la divisione dei gameti e non si possa quindi procedere al trasferimento. In qualche caso viene osservata una fertilizzazione anomala, la presenza cioè, nello zigote, di un numero alterato di pronuclei, che fisiologicamente è due.
La Coltura e lo Sviluppo Embrionale
Dopo la fecondazione, lo sviluppo degli embrioni viene osservato e monitorato costantemente in laboratorio per valutarne la progressione. La coltura degli embrioni può durare fino a sei giorni dalla fecondazione. Gli zigoti, ossia gli ovociti fecondati, vengono conservati in laboratorio a una temperatura e atmosfera controllate, in incubatori di ultima generazione che sfruttano la tecnologia Time Lapse. Questi incubatori mantengono le condizioni fisiche e atmosferiche necessarie allo sviluppo cellulare degli embrioni e permettono inoltre di ottenerne immagini ogni dieci minuti, fornendo ai biologi un monitoraggio continuo e dettagliato della crescita. Il periodo di coltura degli embrioni in laboratorio, che dura in genere dai due ai cinque giorni, è cruciale per permettere ai biologi di selezionare l'embrione o gli embrioni ritenuti di qualità più alta. Nei 3-5 giorni successivi alla fecondazione in vitro, il biologo segue lo sviluppo degli embrioni, valutandone la morfologia e il tasso di divisione cellulare.
Selezione e Preparazione per il Trasferimento
Dopo circa 3 o 5 giorni, a seconda del protocollo adottato, vengono selezionati gli embrioni con le migliori caratteristiche morfologiche e di crescita. Questa selezione è fondamentale per massimizzare le probabilità di successo dell'impianto. Una volta selezionati, si procede alla preparazione dell'utero per l'impianto. In alcuni casi, per aumentare le possibilità che l'organismo femminile non rigetti l'embrione e anzi ne accetti l'impianto, è stata messa a punto una innovativa tecnica biofisica che permette la trasmissione del segnale bioenergetico maschile al corpo della donna. È possibile somministrare ulteriori farmaci che aumentino le probabilità che l’embrione si impianti nell’utero.
Il Trasferimento Embrionale
Il trasferimento degli embrioni nell’utero è la fase successiva. A seguito della selezione degli embrioni che presentano le migliori caratteristiche di sviluppo, questi vengono depositati all’interno dell’utero, e più precisamente nell’endometrio, con l’ausilio di un sottile catetere. L’embryo-transfer è lo step finale del percorso di fecondazione in vitro: è una procedura non fastidiosa e non dolorosa, che le donne vivono come una comunissima visita ginecologica. Per la procedura di trasferimento dell’embrione, si inserisce in vagina una sonda flessibile chiamata catetere, attraverso la cervice e dentro l’utero. Gli embrioni vengono deposti nell’utero mediante il catetere.
Generalmente, è trasferito un solo embrione per ridurre il rischio di gravidanze gemellari e favorire un impianto naturale. Come da normativa, vengono trasferiti in utero al massimo 3 embrioni, ma nella maggior parte dei casi si effettua il transfer di 1-2 embrioni. L’embrione deve essere inserito nell’utero circa 72 ore dopo la fecondazione, o in stadi di sviluppo successivi, come la blastocisti (5-6 giorni).
La Crioconservazione degli Embrioni
Un aspetto importante del processo di FIV è la possibilità di crioconservazione. Gli embrioni eventualmente in surplus, ovvero quelli non trasferiti durante il ciclo corrente, vengono conservati in azoto liquido tramite un processo chiamato vitrificazione. Questi embrioni vengono poi stoccati nella banca degli embrioni. La crioconservazione permette di avere embrioni disponibili per futuri tentativi di gravidanza senza dover ripetere l'intero processo di stimolazione ovarica e prelievo ovocitario, aumentando l'efficienza e riducendo il disagio per la paziente. Si procede quindi alla crioconservazione degli eventuali embrioni soprannumerari.
Il Test di Gravidanza
Dopo il trasferimento degli embrioni, segue un periodo di attesa prima di poter verificare l'esito del trattamento. Dopo circa 10-14 giorni dal trasferimento, viene eseguito un test di gravidanza su sangue (beta-hCG) per verificare l’avvenuto impianto embrionale. Questo test rileva la presenza dell'ormone della gonadotropina corionica umana, prodotto dall'embrione una volta impiantato.
21 Differenza tra FIVET e ICSI
I Risultati: Tassi di Successo, Vantaggi e Svantaggi
La fecondazione in vitro offre elevate probabilità di successo, ma i risultati possono variare significativamente a seconda di numerosi fattori individuali.
Tassi di Successo e Fattori Influenzanti
I tassi di successo della FIV dipendono da diversi fattori, principalmente dall’età della donna, ma anche dalla riserva ovarica, dalla qualità degli embrioni e dallo stato generale di salute della coppia. In media, i tassi di gravidanza si attestano intorno al 35-40% per ciclo nelle donne sotto i 35 anni.Le percentuali medie di successo, basate sull'età della donna, sono le seguenti:
- Meno di 35 anni: circa il 40%
- Dai 35 ai 37 anni: tra il 27% e il 36%
- Dai 38 ai 40 anni: tra il 20% e il 26%
- Oltre i 40 anni: tra il 10% e il 13%
Cliniche come Rainbow Fertility vantano tassi di successo superiori alla media, grazie a team medici specializzati e protocolli personalizzati. Allo stesso modo, presso SISMER - Gruppo Nefrocenter, l’adozione di protocolli personalizzati, incubatori di ultima generazione e sistemi di selezione embrionale avanzata ha permesso di ottenere percentuali di successo tra le più alte a livello nazionale.
Vantaggi della Fecondazione In Vitro
I vantaggi della fecondazione in vitro sono numerosi, rendendola una soluzione preziosa per molte coppie:
- Elevati tassi di successo: soprattutto nei casi gravi di infertilità, la FIV offre una delle migliori probabilità di concepimento.
- Flessibilità nell'uso dei gameti: consente l’uso di ovuli e spermatozoi di donatori, ampliando le possibilità per coppie con gravi problemi di fertilità o per donne single.
- Idoneità per età avanzata o bassa riserva ovarica: è adatta alle donne in età avanzata o con bassa riserva ovarica, offrendo un percorso verso la maternità anche in condizioni più complesse.
Svantaggi e Possibili Rischi Associati
Nonostante i suoi benefici, la FIV comporta anche alcuni svantaggi e possibili rischi che le coppie devono considerare:
- Intervento chirurgico: la procedura richiede un intervento chirurgico per il prelievo degli ovuli, che, sebbene minimamente invasivo, porta con sé i rischi associati a qualsiasi procedura chirurgica e anestesiologica.
- Costo elevato: il prezzo del trattamento è più elevato rispetto ad altre tecniche di riproduzione assistita, rendendolo non sempre accessibile a tutti.
- Effetti collaterali dei farmaci ormonali: i farmaci utilizzati per la stimolazione ovarica possono causare effetti collaterali come sbalzi d’umore, distensione addominale, nausea e sensibilità al seno.
- Sindrome da iperstimolazione ovarica (SHO): una risposta eccessiva ai farmaci ormonali può portare a questa sindrome, che in casi rari può essere grave.
- Gravidanza multipla: il rischio di gravidanza multipla è maggiore se vengono trasferiti più embrioni, il che può comportare maggiori rischi per la madre e per i bambini.
- Aborto spontaneo: circa il 20% delle gravidanze ottenute con la fecondazione in vitro termina con un aborto spontaneo, una percentuale simile a quella delle gravidanze naturali.
- Gravidanza ectopica: può verificarsi nel 2-5% dei casi, quando l'embrione si impianta al di fuori dell'utero, solitamente nelle tube di Falloppio.
Aspetti Pratici ed Emotivi: Costi e Supporto
Intraprendere un percorso di fecondazione in vitro non è solo una sfida medica, ma anche un viaggio che coinvolge aspetti emotivi e finanziari significativi.
Costo della FIV
Il costo di una FIV varia generalmente tra 3.500 € e 5.500 €, a seconda della clinica e dei trattamenti aggiuntivi che possono essere necessari, come le tecniche di diagnosi preimpianto o la crioconservazione. I farmaci ormonali, essenziali per la stimolazione ovarica, costano solitamente tra 1.000 € e 1.200 €, a seconda del protocollo terapeutico specifico per la paziente. Alcune cliniche, come Rainbow Fertility Barcelona, offrono prezzi trasparenti e soluzioni di finanziamento personalizzate per aiutare le coppie ad affrontare l'investimento.
Il Supporto Emotivo e Professionale
Affrontare un percorso di fecondazione assistita comporta un impatto emotivo notevole. Durante il nostro lavoro abbiamo visto le lacrime delle donne, versate per un corpo che non funziona, trasformarsi in sorrisi, e la preoccupazione sul loro viso lasciare spazio alla felicità. Ogni giorno si lavora per aiutare le coppie a realizzare il loro sogno più grande: avere una famiglia. Per questo, centri come SISMER - Gruppo Nefrocenter offrono un servizio di supporto psicologico dedicato, che accompagna la coppia o la donna lungo tutte le fasi del trattamento per ridurre lo stress e migliorare la serenità mentale.
Scegliere di intraprendere un percorso di fecondazione in vitro significa affidarsi a un’équipe di professionisti in grado di unire competenza clinica, tecnologia e umanità. Gli specialisti di queste cliniche seguono ogni paziente con attenzione personalizzata, sicurezza e trasparenza, fornendo ovviamente informazioni chiare e aggiornate sulle diverse fasi del trattamento e sulle possibilità reali di successo. L’obiettivo è quello di accompagnare ogni donna e ogni coppia in un cammino di consapevolezza e speranza. Cliniche come EUGIN, inoltre, spesso non presentano liste d'attesa, permettendo di iniziare il trattamento senza ritardi quando la coppia si sente pronta.

Questo articolo è stato redatto per fornire informazioni dettagliate e accurate sul processo di fecondazione in vitro, attingendo alla competenza di team medici specializzati in fertilità, composti da ginecologi, embriologi e specialisti in riproduzione assistita.