La scoperta di una gravidanza è spesso accompagnata da un misto di gioia e attesa. Tuttavia, in alcune circostanze, questo percorso può prendere una direzione inaspettata e dolorosa, come nel caso di un embrione fermo a 7 settimane, una situazione che porta con sé interrogativi e incertezze. Comprendere cosa significhi questa diagnosi, quali siano le sue cause, come si manifesti e quali siano le opzioni a disposizione, è fondamentale per affrontare un momento così delicato. Questo articolo si propone di fare chiarezza, attingendo alle informazioni mediche disponibili e alle esperienze personali, per fornire un quadro esaustivo di questa evenienza.
Il Ritrovamento Inaspettato: Embrione Fermo a 7 Settimane
La diagnosi di un embrione fermo a 7 settimane è spesso un momento di grande smarrimento per i futuri genitori, soprattutto quando arriva inaspettatamente dopo le prime rassicuranti visite. Una situazione tipica, che molte donne vivono con profondo dolore, può essere descritta attraverso l'esperienza di chi si trova a fronteggiare questa realtà: dopo una prima visita ginecologica in cui si è visualizzata una camera gestazionale di 4 settimane e 4 giorni, si potrebbe tornare per un controllo successivo circa un mese dopo, ricevendo la notizia che non c’è battito e che l’embrione è fermo alla settima settimana e 3 giorni. Secondo i calcoli, a quel punto la gravidanza avrebbe dovuto essere di 8 settimane e 6 giorni, rendendo evidente che si è verificato un aborto interno.
Questo tipo di scoperta può essere particolarmente traumatico perché, molto spesso, non si sono manifestati sintomi premonitori. La donna può continuare a sperimentare i tipici segnali della gravidanza, come nausea, vomito e tensione al seno, quasi come se il corpo non si fosse ancora "accorto" dell'interruzione. Anche i livelli di beta-hCG, l'ormone della gravidanza, possono essere ancora elevati, alimentando un senso di confusione e dubbio sulla diagnosi stessa. Questa discordanza tra i sintomi fisici e la realtà ecografica rende la situazione ancora più difficile da accettare.
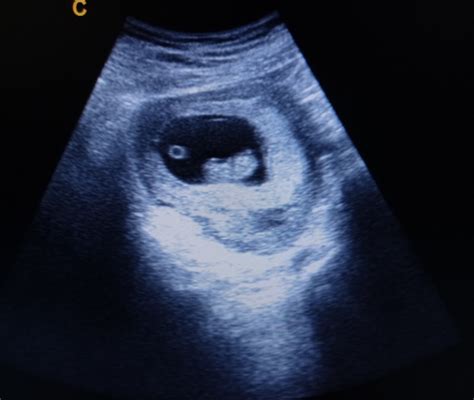
A sette settimane di epoca gestazionale, se il calcolo delle settimane di gravidanza è stato effettuato correttamente, generalmente si dovrebbe essere in grado di osservare l’embrione all’interno del sacco gestazionale, e solitamente, in condizioni fisiologiche, si dovrebbe rilevare la sua attività cardiaca. Quando questo non accade, e l'embrione non mostra segni di sviluppo ulteriore o non è visibile affatto, si configura la diagnosi di embrione fermo o aborto interno.
La Camera Gestazionale e il Suo Ruolo Fondamentale
Per comprendere meglio il contesto di un embrione fermo, è essenziale partire dalla comprensione della camera gestazionale. La camera gestazionale è il primo segnale di gravidanza che si rivela all’ecografia e rappresenta una struttura fondamentale per lo sviluppo embrionale. Si tratta di una sacca contenente liquido amniotico che si forma all’interno dell’utero per ospitare, fin dalle primissime fasi, l’embrione che diventerà feto.
Questa sacca è circondata dal trofoblasto, un tessuto cellulare da cui si formerà la placenta. Il trofoblasto ha una funzione cruciale, servendo inizialmente a nutrire l’embrione. All'interno della camera gestazionale è contenuta la cavità amniotica, la quale è essenziale per schermare il feto da urti fisici, grazie alla presenza del liquido amniotico che la riempie.
La camera gestazionale si forma circa 3-5 settimane dopo l’ovulazione, se c’è stato un concepimento ed è rilevabile in questo periodo gestazionale tramite una semplice ecografia. In genere, la camera gestazionale diventa visibile a un esame ecografico transaddominale attorno alla quinta settimana di epoca gestazionale. Con una sonda transvaginale è possibile visualizzarla già dalla quarta settimana, apparendo come un cerchio chiaro con un bordo più bianco, con un diametro di circa 2-3 millimetri. È, in pratica, una struttura che si forma con l’impianto dell’embrione nell’endometrio.
Successivamente al suo interno si svilupperà anche il cosiddetto sacco vitellino, utile a fornire nutrimento all’embrione fino a quando la placenta non si sviluppa adeguatamente per adempiere in toto a questo compito e ad altri. Il sacco vitellino di solito diventa visibile ecograficamente tra le 5 settimane e mezzo e le 6 settimane di gestazione, insieme al polo fetale, ovvero all’embrione al primo stadio, quando la camera gestazionale raggiunge i 10 millimetri. Queste tappe di sviluppo sono cruciali e la loro assenza o interruzione sono indicatori di un problema.
Embriologia 02 - Spermatogenesi, fecondazione e prima settimana
Quando la Camera Gestazionale è Vuota: La Gravidanza Anembrionica
Il concetto di "camera gestazionale vuota" è un'espressione che fa crollare il sogno di una gravidanza al momento della prima ecografia e che è opportuno comprendere fino in fondo per riuscire a superare la delusione che ne consegue. Questa condizione non implica automaticamente che vi siano problemi con il progresso della gravidanza in ogni caso, tuttavia, quando al suo interno non è visibile il sacco vitellino o non si riscontra la presenza di un embrione in un'epoca gestazionale in cui dovrebbe essere presente, si parla di camera gestazionale vuota.
In pratica, si è in presenza di un aborto spontaneo precoce. Il concepimento e l’annidamento sono avvenuti, ma poi l’embrione ha smesso di crescere o non si è mai sviluppato. La circostanza in cui si ha un’interruzione dello sviluppo embrionale prende il nome di gravidanza anembrionica. Questo tipo di aborto è anche noto come "uovo chiaro", ed è un problema relativamente frequente. Un tempo era definito anche come ovulo danneggiato o sacco vuoto. Nonostante l'embrione non si sviluppi, gli ormoni in circolo continuano a favorire lo sviluppo dell’ambiente idoneo, del nido per il cucciolo, nell’utero della donna, il che spiega perché la donna può continuare ad avere i sintomi tipici della gravidanza, come assenza della mestruazione, test di gravidanza positivo, aumento della sensibilità mammaria e nausea.
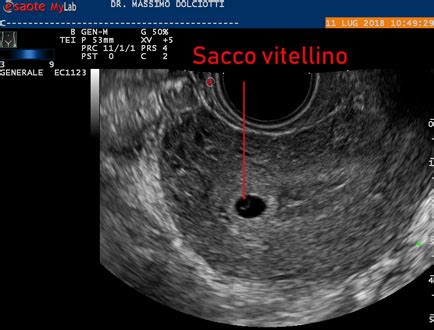
La diagnosi di una gravidanza anembrionica si stabilisce in caso di sacco vitellino circondato dal trofoblasto, di oltre 3 centimetri, e al cui interno non vi è embrione. Se esiste un dubbio riguardo alla data dell’ultima mestruazione, è consigliabile ripetere l‘ecografia dopo 7-10 giorni prima di affermare con certezza l’esistenza di un uovo chiaro, per escludere un errore di datazione. Una camera gestazionale vuota di per sé non dà sintomi specifici. Se qualche disturbo si presenta, in genere si tratta di eventi lievi e trascurabili, come leggeri crampi alla parte bassa del ventre e/o spotting.
Sintomi Silenti e Segnali d'Allarme: Riconoscere l'Aborto Mancato
Un aspetto particolarmente difficile da affrontare in caso di embrione fermo, o più in generale di aborto spontaneo precoce, è l'assenza di sintomi evidenti che possano suggerire un problema. Nella maggioranza dei casi, una camera gestazionale vuota o un aborto interno non danno luogo a sintomi specifici, o questi sono talmente lievi da passare inosservati. Molto spesso, infatti, la gravidanza si è interrotta ma possono passare anche settimane prima che compaiano i classici sintomi di aborto. Questo fenomeno è noto come "aborto mancato", dove il feto smette di svilupparsi senza che ci sia alcun segnale apparente di interruzione. Il medico può sospettare un aborto mancato se l’utero non si espande progressivamente o durante un’ecografia prenatale di routine.
Tuttavia, a volte potrebbero manifestarsi segnali come perdite di sangue o crampi addominali. I sintomi più classici di un aborto del primo trimestre sono il sanguinamento ed i crampi pelvici. È importante tenere presente che un sanguinamento scarso che poi scompare e dei leggeri crampi passeggeri possono essere comuni nei primi mesi di gravidanza e non necessariamente indicano un aborto. In alcuni casi, infatti, le perdite di sangue in gravidanza non determinano la perdita della gravidanza, e talvolta la gravidanza prosegue normalmente anche in seguito a questi sintomi.
Quando la gravidanza si è interrotta, anche se l’embrione o il feto è presente e non ha attività cardiaca, si parla di aborto interno. La minaccia d’aborto, invece, è una condizione in cui i sintomi (dolore pelvico e lombare, perdita di sangue dall’utero) si presentano pur essendo il collo uterino chiuso e il feto vitale.
Se si manifestassero perdite di sangue e/o dolori, è importante contattare la propria ginecologa. La donna può rimanere malissimo perché non ha avuto nessun sintomo e ancora adesso ha nausea, vomito e tensione al seno, come se il suo corpo non si fosse accorto di nulla. Viene quasi da dubitare della diagnosi della ginecologa, come se fosse stato solo un brutto sogno, ma purtroppo il corpo, in queste situazioni, può continuare a produrre gli ormoni della gravidanza, mantenendo i sintomi tipici, mentre lo sviluppo embrionale si è già fermato.
Embriologia 02 - Spermatogenesi, fecondazione e prima settimana
Il Processo Diagnostico: Ecografia e Dosaggio delle Beta-hCG
La diagnosi di un embrione fermo o di una gravidanza anembrionica è fondamentale e si basa su un attento monitoraggio medico, in particolare attraverso l'ecografia e il dosaggio dei livelli ormonali. Se una donna in stato di gravidanza presenta sanguinamento e crampi nel corso delle prime 20 settimane di gravidanza, il medico la deve visitare per verificare se ci siano minacce di aborto.
Durante un esame pelvico, il medico esamina la cervice per stabilire se si stia dilatando. Se ciò non avviene, la gravidanza può proseguire. In caso di dilatazione prima di 20 settimane di gestazione, un aborto è molto probabile. Talvolta, il medico utilizza un dispositivo per auscultare il battito cardiaco fetale. L’ecografia endovaginale è lo strumento più accurato per la diagnosi precoce. Con l'ecografia transvaginale è possibile identificare embrioni di sole 6 settimane di gestazione. L’ecografia ci fa vedere cosa sta succedendo nell’utero: c’è il sacco gestazionale in utero? Il sacco gestazionale è grande a sufficienza o è piccolo? Si vede l’embrione? E se l’embrione si vede, ha il battito cardiaco? Ci sono raccolte di sangue nell’utero?
L’ecografia viene eseguita anche mediante l’inserimento in vagina di una sonda ecografica (la cosiddetta ecografia transvaginale). Può essere utilizzata per stabilire se l’aborto spontaneo si sia già verificato o, in caso contrario, se il feto sia ancora vivo. Se la donna ha subito un aborto, l’ecografia può mostrare se il feto e la placenta sono stati espulsi completamente.
Oltre all'ecografia, si eseguono esami del sangue per misurare i livelli di un ormone prodotto dalla placenta all’inizio della gravidanza, chiamato gonadotropina corionica umana (hCG), comunemente note come beta-hCG. La beta-hCG si esegue mediante un prelievo di sangue che valuta l’ormone prodotto dal trofoblasto, la piccola placenta che si forma inizialmente. I risultati di questi esami confermano la gravidanza. Di solito, l’esame viene ripetuto ogni qualche giorno o una volta alla settimana per stabilire se la donna abbia una gravidanza in sede anomala (ectopica), che può anch’essa causare sanguinamento, nonché per assicurarsi che il processo dell’aborto spontaneo sia completo. Un livello scarso o decrescente di beta-hCG possono significare la perdita della gravidanza.
La diagnosi può essere semplice nei casi evidenti, ma a volte è complicata e richiede l’esecuzione di più controlli ravvicinati per chiarire se la gravidanza si sia realmente interrotta. Se l’utero non si espande progressivamente, si sospetta un aborto mancato, cioè che il feto è deceduto ma non è stato espulso dall’utero pur senza causare sintomi (sanguinamento vaginale o dolore addominale).
Le Molteplici Cause dell'Aborto Spontaneo: Dalla Selezione Naturale ai Fattori di Rischio
Dopo aver affrontato la dolorosa esperienza di un aborto spontaneo, è più che giusto voler sapere perché è successo. Purtroppo, elencare tutte le possibili cause richiederebbe la stesura di un intero manuale, poiché la causa dell’aborto spontaneo è sconosciuta nella maggior parte dei casi. Si verifica un aborto spontaneo in circa il 10-15% delle gravidanze conclamate. Un numero ben maggiore di aborti non viene riconosciuto, in quanto si verifica quando la donna non sa ancora di essere in stato interessante. Circa l’85% degli aborti spontanei si verifica nelle prime 12 settimane di gestazione, il rimanente 15% avviene fra le 13 e le 20 settimane di gestazione.
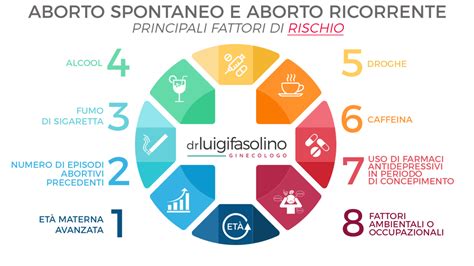
La risposta su cosa possa essere successo è spesso difficile da dare con certezza, e si possono azzardare solo delle ipotesi. Il più delle volte, comunque, succede perché il bimbo è portatore di un’anomalia genetica non compatibile con la sopravvivenza. Questa è la causa più comune di aborto spontaneo precoce. A volte la Natura non lascia proseguire quelle gravidanze in cui i bimbi sono portatori di malattie genetiche così gravi da non essere compatibili con la sopravvivenza, un fenomeno definito selezione naturale. Gli aborti spontanei che si verificano nelle prime 10-11 settimane di gestazione sono spesso causati da una malattia cromosomica. Ciò avviene più spesso nelle donne di età inferiore ai 20 anni o dai 35 anni in poi, implicando chiaramente l'età materna avanzata come fattore di rischio. La possibilità che avvenga un aborto spontaneo aumenta con l’aumentare dell’età sia materna che paterna.
In altri casi, le cause possono essere legate a patologie materne sottostanti che non erano state finora diagnosticate. Tra queste, si annoverano disturbi della funzione tiroidea, celiachia, diabete, solo per fare degli esempi clamorosi. Anche le malattie autoimmuni possono essere una causa. Se una donna presenta un disturbo che facilita la coagulazione (come la sindrome da anticorpi antifosfolipidi) può subire aborti spontanei ripetuti consecutivi (chiamati perdita ricorrente della gravidanza) che si verificano nelle prime 10 settimane di gestazione.
Le infezioni rappresentano un'altra categoria di possibili cause. Queste possono essere a carico dell’apparato riproduttivo (endometrite, salpingite, cervicite a seconda che siano coinvolti l’endometrio uterino, le tube o il collo dell’utero) o anche sistemiche (ad esempio un’influenza stagionale o anche intestinale o ancora infezioni quali la mononucleosi, la toxoplasmosi o il citomegalovirus). Alcune infezioni virali, come un’infezione da citomegalovirus o la rosolia, possono anch'esse causare un aborto spontaneo.
Anomalie anatomiche dell’apparato riproduttivo della donna possono anch'esse influenzare l'andamento della gravidanza. Per esempio, un utero con fibromi o, più raramente, due camere o cicatrizzazione interna, possono causare la perdita della gravidanza nel periodo fino a 20 settimane di gestazione.
Ci sono anche fattori di rischio legati allo stile di vita o a condizioni preesistenti che aumentano il rischio di un disturbo. Questi includono: madre più giovane o più vecchia (di età inferiore a 20 anni o di almeno 35 anni), aborti spontanei in gravidanze precedenti (aborti ripetuti), fumo di sigaretta, uso di sostanze come cocaina e alcol. Alcune malattie della madre, come il diabete, l’ipertensione arteriosa o gravi disturbi della tiroide, se non vengono adeguatamente trattati e controllati durante la gravidanza, possono aumentare il rischio.
È importante sfatare alcuni comuni luoghi comuni. Un trauma fisico importante può causare un aborto spontaneo, mentre è improbabile che l’aborto sia causato da uno sforzo o da una lesione minima (come scivolare e cadere o fare attività fisica). Allo stesso modo, uno shock emotivo improvviso (ad esempio ricevere cattive notizie) non è collegato all’aborto spontaneo. Né lavorare, o fare esercizio fisico, o avere rapporti sessuali, né aver preso la pillola contraccettiva prima di avere la gravidanza possono causare un aborto spontaneo. La nausea, sebbene sia un sintomo comune di gravidanza, non può causare aborti spontanei.
Classificazione degli Aborti Spontanei: Una Terminologia Necessaria
Nel contesto medico, il termine "aborto" può essere utilizzato per indicare un aborto spontaneo. È fondamentale distinguere questa terminologia dall'interruzione intenzionale della gravidanza, il cui termine medico è aborto indotto o interruzione volontaria della gravidanza. Per una comprensione più approfondita e precisa, i medici classificano gli aborti spontanei in diverse categorie, a seconda delle circostanze e dei sintomi che li caratterizzano.
Queste le principali definizioni:
- Aborto spontaneo: si riferisce alla perdita della gravidanza prima di 20 settimane di gestazione.
- Aborto spontaneo precoce: specificamente, la perdita della gravidanza che avviene prima di 12 settimane di gestazione. Questa è la tipologia più comune.
- Aborto spontaneo tardivo: indica la perdita della gravidanza che si verifica tra 12 e 20 settimane di gestazione.
- Minaccia di aborto: è una condizione in cui si manifestano sanguinamento o crampi durante le prime 20 settimane di gestazione, ma senza che vi sia apertura (dilatazione) della cervice. In questi casi, la gravidanza può ancora proseguire.
- Aborto mancato (missed miscarriage): è la morte del feto rilevata con un’ecografia prima di 20 settimane di gestazione, senza sintomi (sanguinamento o dolore) che suggerissero un problema della gravidanza. È la situazione in cui l'embrione è "fermo" ma il corpo non l'ha ancora espulso e non manifesta sintomi evidenti.
- Aborto interno: è una condizione in cui la gravidanza si è interrotta, l’embrione o il feto è presente ma non ha attività cardiaca. Questa definizione è strettamente correlata all'aborto mancato.
- Aborto incompleto: si verifica quando il materiale abortivo non è stato completamente espulso dall'utero, e residui del concepimento rimangono all'interno.
- Aborto completo: in questo caso, il materiale abortivo è stato completamente espulso spontaneamente dall'utero.
- Aborto spontaneo ricorrente: è una diagnosi che si pone in presenza di un'anamnesi di almeno tre aborti spontanei consecutivi. Questa situazione richiede indagini più approfondite per individuarne le cause.
- Aborto settico: rappresenta una complicanza grave, ovvero un’infezione del contenuto dell’utero che si sviluppa prima, durante o dopo un aborto spontaneo o indotto. Questa infezione può essere molto grave e persino potenzialmente letale.
- Morte in utero: questo termine è utilizzato per indicare la morte del feto e il parto dopo 20 settimane o più di gestazione, distinguendolo dall'aborto spontaneo che avviene prima delle 20 settimane.
Queste classificazioni sono fondamentali per i professionisti sanitari per formulare una diagnosi accurata e pianificare il trattamento più appropriato, oltre a fornire alle donne e ai loro partner un linguaggio più chiaro per comprendere la propria condizione.
Embriologia 02 - Spermatogenesi, fecondazione e prima settimana
Cosa Fare Dopo la Diagnosi: Le Opzioni di Gestione
Una volta confermata la diagnosi di aborto spontaneo, inclusa la condizione di embrione fermo o gravidanza anembrionica, la donna e il suo partner si trovano di fronte a diverse opzioni per la gestione della situazione. La scelta del trattamento dipende da vari fattori, tra cui l'epoca gestazionale, la presenza di sintomi (come sanguinamento abbondante o segni di infezione) e le preferenze personali della donna, sempre in accordo con il parere medico.
Se l’aborto spontaneo è stato eliminato spontaneamente e il feto e la placenta sono stati espulsi completamente (aborto completo), non è necessario alcun ulteriore trattamento. L’ecografia documenta l’assenza di materiale nella cavità uterina e i sintomi regrediscono nel giro di pochi giorni.
Nella maggior parte dei casi, però, l’aborto può essere incompleto, cioè nella cavità uterina rimangono residui di materiale abortivo. La rottura del sacchetto gestazionale e le contrazioni uterine possono aver parzialmente espulso i residui, ma spesso parte del materiale placentare rimane adeso alle pareti dell’utero. Anche nel caso di aborto interno è necessario, dopo aver dilatato il collo dell’utero, effettuare l’estrazione del materiale abortivo.
Per gli aborti spontanei precoci (prima di 12 settimane di gestazione), se la donna non presenta sanguinamento abbondante o segni di infezione, i medici di solito spiegano le diverse opzioni, e la donna può scegliere tra:
- Monitoraggio e attesa (gestione conservativa): Consiste nel monitorare attentamente i sintomi e attendere che l’utero espella il tessuto spontaneamente. Questo processo può richiedere fino a due settimane, ma in alcuni casi anche più tempo. Durante questo periodo, la donna deve ricevere istruzioni chiare su cosa aspettarsi, come gestire il dolore (spesso con l'uso di antidolorifici), come riconoscere se il tessuto della gravidanza è stato espulso e quando chiamare un medico (se il sanguinamento o il dolore sono diversi da quanto previsto per un aborto spontaneo o in caso di febbre). Ci sarà del sanguinamento abbondante e più prolungato rispetto a una normale mestruazione, e possono manifestarsi crampi addominali, diarrea e nausea. Si possono spesso notare dei frammenti di tessuto e coaguli.
- Assunzione di farmaci (gestione farmacologica): Si assumono farmaci, solitamente misoprostolo, talvolta in combinazione con mifepristone, per aiutare l’utero a espellere la gravidanza. Questi farmaci stimolano le contrazioni uterine e la dilatazione del canale cervicale, facilitando l'espulsione del materiale. Anche in questo caso, è fondamentale una stretta supervisione medica.
- Intervento chirurgico (gestione chirurgica): Si esegue un intervento per rimuovere il tessuto della gravidanza dall’utero. Se l’epoca gestazionale non è molto avanzata, il materiale viene rimosso con una cannula aspiratrice, un processo chiamato isterosuzione o dilatazione e raschiamento (D&R) con aspirazione, solitamente in anestesia locale e leggera sedazione. Successivamente, si esegue un controllo dell’utero con l’ecografia per vedere che non siano rimasti residui. L’opzione chirurgica è raccomandata nel caso compaiano segni di infezione, emorragia o altre complicanze.
Se il tessuto della gravidanza non viene eliminato spontaneamente dopo l'attesa, è necessario assumere farmaci o effettuare un intervento. Se l’aborto spontaneo è stato eliminato spontaneamente, i medici di solito eseguono esami del sangue per l’ormone della gravidanza hCG una volta alla settimana, fino a quando il livello diventa non rilevabile, per confermare che nell’utero non rimanga tessuto del feto o della placenta.
In caso di aborto spontaneo tardivo (tra le 12 e le 20 settimane di gestazione), i medici consigliano di non attendere che la gravidanza venga eliminata spontaneamente, perché ciò può causare dolore o sanguinamento intensi e la gravidanza può non venire eliminata completamente, causando infezione. Gli aborti spontanei tardivi vengono trattati mediante una o più delle seguenti opzioni:
- Un intervento per rimuovere il tessuto della gravidanza dall’utero: questo intervento è chiamato dilatazione e raschiamento (D&R) o dilatazione ed evacuazione (D&E) ed è eseguito con strumenti chirurgici per l’aspirazione e/o di altro tipo inseriti nell’utero attraverso la vagina.
- Farmaci per indurre il travaglio e quindi espellere il contenuto dell’utero: questi farmaci possono includere il misoprostolo, talvolta con mifepristone (di solito utilizzati nelle fasi iniziali della gravidanza) o l’ossitocina (di solito utilizzata nelle fasi più avanzate della gravidanza).
Indipendentemente dall'opzione scelta, si somministrano analgesici al bisogno per gestire il dolore. È importante notare che tutte le donne con sangue Rh negativo che subiscono un aborto spontaneo ricevono immunoglobuline Rho(D) per prevenire la malattia emolitica del feto (eritroblastosi fetale) in future gravidanze, in caso di incompatibilità Rh (quando il sangue della donna in gravidanza è Rh-negativo mentre quello del feto è Rh-positivo). Per prevenire le infezioni, per 1-2 settimane dopo un aborto spontaneo vanno evitati i rapporti sessuali ed è importante evitare di usare tampax o altri prodotti intravaginali. Le opzioni terapeutiche hanno rischi simili tra loro, che includono il rischio di emorragie o di infezione. Il rischio di complicanze gravi, indipendentemente dal tipo di trattamento, è molto basso.
Il Percorso Emotivo e le Prospettive per il Futuro
La perdita di una gravidanza, in particolare di un embrione fermo a 7 settimane, è un'esperienza profondamente dolorosa e un vero e proprio lutto che può lasciare un segno significativo sulla donna e sul suo partner. Dopo un aborto spontaneo, è naturale e più che giusto che la donna e il suo partner possano sentirsi in lutto, tristi, in collera, colpevoli o ansiosi per le successive gravidanze.
Il dolore dovuto a una perdita è una risposta naturale e, pertanto, non deve essere soppresso o negato. Dare sfogo ai propri sentimenti con un’altra persona, sia essa il proprio compagno, un amico fidato o un professionista, può aiutare la donna a gestire le proprie emozioni e ad aumentare i sentimenti positivi. Molte donne possono sentirsi in colpa, pensando di aver fatto qualcosa che abbia indotto l’aborto, ma nella stragrande maggioranza dei casi, questo non è vero. La donna può ricordare di aver assunto un farmaco da banco all’inizio della gravidanza, di aver bevuto un bicchiere di vino prima di aver scoperto di essere incinta o di aver fatto un’altra cosa banale. Tutto questo il più delle volte non è la causa dell’aborto, quindi la donna non deve sentirsi in colpa.
L’ansia per le future gravidanze è un'altra emozione comune. Le donne che hanno avuto un aborto possono desiderare di confrontarsi con il proprio medico circa l’eventualità di altri aborti nelle gravidanze successive e di sottoporsi a esami se necessario. È importante rassicurare che, sebbene l’aver avuto un aborto possa leggermente aumentare il rischio di averne altri, la maggior parte delle donne può avere una nuova gravidanza e portarla a termine senza problemi. L’ampia maggioranza delle donne, infatti, ha poi delle gravidanze normali. Un aborto spontaneo è un evento che succede a molte donne, ma capita spesso solo una volta. Di solito non sono necessari ulteriori esami, a meno che la donna non abbia subito due o più aborti spontanei. In questi casi, è utile rivolgersi ad uno specialista della fertilità per individuarne la causa. Il medico può eseguire controlli per eventuali anomalie genetiche o strutturali o altri disturbi che aumentano il rischio di aborto. Se identificate, alcune cause di aborto spontaneo ricorrente possono essere trattate, rendendo possibile portare a termine una gravidanza in futuro.
I medici offrono il proprio supporto e, nel caso, rassicurano le pazienti di non avere alcuna colpa nell’aborto. Una consulenza formale è raramente necessaria, ma è disponibile per le donne che la desiderano. Se tu o il tuo partner vi sentite in difficoltà nel gestire le emozioni che sentite dopo questa perdita, parlate con la vostra ginecologa o con l'équipe di un EPU (Emergency Pregnancy Unit, se disponibile). Può essere utile spesso parlarne con una psicologa che utilizza un approccio post-traumatico, per elaborare il lutto e affrontare le emozioni complesse che ne derivano.
Nonostante il dolore, è importante sapere che un aborto non significa avere problemi di fertilità. Molto spesso l’aborto spontaneo, anche quello di tipo anembrionico, non comporta implicazioni riproduttive future. Il corpo recupera rapidamente, e si tornerà ad ovulare e poter concepire già due settimane dopo un aborto spontaneo, anche se il consiglio medico potrebbe essere quello di attendere un ciclo mestruale completo prima di riprovare. La speranza di una nuova gravidanza è concreta e reale per la maggior parte delle coppie.