Il percorso verso la genitorialità è spesso intriso di speranze e, talvolta, di sfide inattese. Negli ultimi anni, il tema dell’infertilità è diventato sempre più rilevante, coinvolgendo un numero crescente di coppie in tutto il mondo. Le cause di tale condizione sono molteplici e possono variare da fattori femminili a maschili, ma ciò che è certo è che affrontare l’infertilità può essere un’esperienza emotivamente e fisicamente sfidante. Con l’aumento dell’età media alla quale le donne decidono di avere figli, la necessità di ricorrere a tecniche di riproduzione assistita è aumentata significativamente. In questo contesto, la stimolazione ovarica gioca un ruolo cruciale, rappresentando la parte iniziale del trattamento di fecondazione in vitro. L’obiettivo primario di questa procedura è quello di raccogliere quante più uova mature possibili, fondamentali per il successo delle tecniche di procreazione medicalmente assistita. A supporto di questa stimolazione, e come elemento imprescindibile per il suo successo e la sicurezza della paziente, si colloca il monitoraggio ecografico. Questo strumento diagnostico offre una visione dettagliata e in tempo reale dell'evoluzione del ciclo ovarico, guidando le decisioni cliniche e personalizzando il trattamento per ogni donna.
Comprendere la Fertilità Femminile e il Ciclo Ovarico
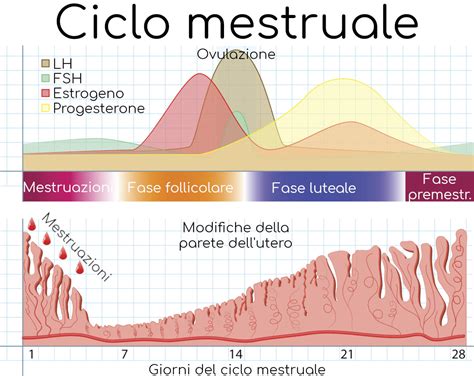
La fertilità femminile è un processo complesso e sofisticato, regolato da una sequenza di eventi ormonali che si verificano nella donna in età fertile per un periodo di circa 28 giorni. All’interno delle ovaie ci sono centinaia di migliaia di follicoli, ognuno dei quali contiene un ovocita, ovvero la cellula uovo femminile. Durante ogni ciclo mestruale, iniziano a svilupparsi diversi follicoli, ognuno in grado di rilasciare un uovo maturo durante l’ovulazione. Normalmente, uno solo di questi, chiamato follicolo dominante, crescerà più velocemente degli altri.
Questo processo è regolato da ormoni chiave come l’ormone follicolo-stimolante (FSH) e l’ormone luteinizzante (LH). In tale contesto avviene la maturazione di più follicoli ovarici e di uno in particolare - definito come dominante - che rilascerà il gamete da fecondare. Ciò avviene solitamente intorno al 14° giorno di un ciclo regolare: questo è il momento dell’ovulazione. Al contempo, si modifica la struttura dell’endometrio, ovvero il rivestimento uterino, al fine di accogliere l’eventuale embrione. Il follicolo è dunque la struttura che contiene l’ovocita. Durante l’ovulazione, il follicolo maturo si rompe, rilasciando l’ovocita che percorre le tube di Falloppio, dove potrebbe avvenire la fecondazione. La qualità e il numero dei follicoli sono indicatori importanti della fertilità femminile. Normalmente, i follicoli non dominanti si arrestano prima dell’ovulazione quando i livelli di FSH diminuiscono. Poco prima dell’ovulazione, livelli più alti di estrogeni innescano un picco di LH, che provoca l’ovulazione.
La Stimolazione Ovarica: Obiettivi e Processo
La stimolazione ovarica è una procedura cruciale nel campo della medicina riproduttiva, soprattutto per le coppie che si sottopongono a trattamenti di fecondazione in vitro. Essa permette di indurre la produzione di più follicoli ovarici, aumentando così le possibilità di concepimento.
Prima di iniziare la stimolazione ovarica, vengono richiesti esami del sangue per verificare che la donna non abbia problemi di tipo genetico, ormonale, immunologico o infettivo, assicurando così un approccio sicuro e personalizzato. La fase di stimolazione prevede l’iniezione sottocute (generalmente nella pancia o nella coscia) di una sostanza naturale come l’FSH (ormone follicolo stimolante), prodotta dall’ipofisi, per un periodo che può variare dagli 8 ai 14 giorni. Questa sostanza stimolerà le ovaie a produrre più ovociti. È importante notare che, come suggerisce il nome, l’FSH (Follicle Stimulating Hormone, che a dispetto del nome non è un ormone!) stimola lo sviluppo dei follicoli durante il ciclo mestruale. Contemporaneamente all'FSH, viene utilizzato un inibitore dello scoppio follicolare spontaneo per prevenire un'ovulazione precoce e non controllata.
La stimolazione ovarica comporta l’utilizzo di farmaci ormonali per indurre le ovaie a produrre più follicoli. Questi farmaci possono essere assunti tramite iniezioni o compresse, a seconda del protocollo personalizzato stabilito dal medico. Il processo di stimolazione ovarica richiede un buon tempismo e rigore nel rispetto dei tempi. Una volta iniziata l’assunzione dei farmaci per stimolare le ovaie, potranno essere prescritti dosaggi ormonali per misurare la risposta ovarica, permettendo al medico di adattare la terapia in tempo reale.
Cos'è e come funziona la stimolazione ormonale
L'Importanza del Monitoraggio dell'Ovulazione
Il monitoraggio dell’ovulazione rappresenta una componente fondamentale nel percorso di conoscenza della propria fertilità e salute riproduttiva. Questa pratica consente di individuare con precisione la finestra fertile di una donna, ovvero quel periodo del ciclo mestruale in cui è maggiormente possibile concepire un figlio. Questa conoscenza è cruciale non solo per le coppie che cercano di avere un bambino, ma anche per chi desidera evitare gravidanze non pianificate mediante metodi naturali di controllo delle nascite.
Oltre a questi scopi, il monitoraggio dell’ovulazione riveste un ruolo importante nella diagnosi e gestione di disordini della fertilità. Attraverso l’analisi dei pattern ovulatori, i medici possono identificare potenziali anomalie come l’ovulazione irregolare o l’assenza di ovulazione (anovulazione), spesso associate a condizioni come la sindrome dell’ovaio policistico (PCOS) o l’insufficienza ovarica primaria. Il più rilevante è la sindrome dell’ovaio policistico, una condizione molto comune (una donna su quattro ce l’ha), ma curabile, la cui gestione beneficia enormemente del monitoraggio accurato. Un monitoraggio accurato, pertanto, può guidare la scelta di trattamenti specifici per migliorare le possibilità di concepimento o per gestire condizioni sottostanti.
Il monitoraggio dell’ovulazione è indicato per una vasta gamma di donne, rispondendo a esigenze diverse che vanno dal desiderio di concepire alla necessità di monitorare la salute riproduttiva. In primo luogo, è particolarmente utile per quelle coppie che stanno cercando di avere un bambino, poiché fornisce informazioni preziose sui momenti più propizi per il concepimento. Questa pratica è raccomandata anche per le donne che hanno cicli mestruali irregolari o sintomi di sindromi ovariche, come la PCOS, che possono influenzare l’ovulazione e la fertilità. Allo stesso modo, il monitoraggio è benefico per le donne che si avvalgono di tecniche di procreazione assistita, come l’inseminazione intrauterina (IUI) o la fecondazione in vitro (IVF), poiché permette di ottimizzare i tempi e le modalità degli interventi. Comprendere il ciclo ovulatorio è fondamentale per diversi motivi: serve in primis per pianificare una gravidanza identificando il periodo fertile per il concepimento, aiuta ad identificare problemi di salute sottostanti, anche legati alla fertilità, ed infine ad affrontare i sintomi legati alle irregolarità mestruali.
Metodi Tradizionali di Monitoraggio dell'Ovulazione
Esistono diversi metodi per effettuare il monitoraggio ovulatorio, alcuni dei quali possono essere eseguiti comodamente a casa, offrendo un primo approccio alla conoscenza del proprio ciclo. Generalmente, i metodi più semplici per valutare lo stato di ovulazione di una donna includono:
- Test di Ovulazione Urinari: Questi test rilevano l’aumento dell’ormone luteinizzante (LH), che precede l’ovulazione. Forniscono un segnale quando è più probabile che l’ovulazione si verifichi nelle successive 24-36 ore.
- Misurazione della Temperatura Basale del Corpo (TBC): Tenere traccia della TBC può aiutare a identificare l’aumento leggero della temperatura corporea che segue l’ovulazione, indicando che quest'ultima è avvenuta.
- Monitoraggio dei Cambiamenti del Muco Cervicale: Il muco cervicale cambia consistenza e quantità durante il ciclo, diventando più chiaro, elastico e abbondante vicino all’ovulazione, un segnale che indica l'avvicinarsi della finestra fertile.
Questi metodi, pur essendo accessibili, possono essere a volte inefficaci o insufficienti, specialmente per le donne con cicli irregolari o con problemi di fertilità che stanno cercando di concepire un bambino. In tali casi, il monitoraggio medico diventa fondamentale e questo può avvenire con analisi del sangue che valutano i livelli degli ormoni, o con maggiore precisione tramite ecografia. In quest'ultimo caso, si parla più specificamente di monitoraggio follicolare, che offre una visione più diretta e dettagliata del processo ovulatorio.
Il Monitoraggio Ecografico: Una Panoramica Dettagliata
Il monitoraggio ecografico dell’ovulazione rappresenta uno dei metodi più accurati e affidabili per osservare il processo ovulatorio. Il ginecologo esperto di infertilità è in grado di monitorare l’ovulazione di una donna tramite l’ecografia transvaginale e il dosaggio ormonale, combinando così informazioni visive e biochimiche. L'ecografia per il monitoraggio dell'ovulazione è una tecnica diagnostica che permette di studiare l’ovulazione andando a osservare l’evoluzione e la crescita dei follicoli ovarici e dell’endometrio.
Questa tecnica consente di visualizzare direttamente le ovaie e i follicoli in essi contenuti, fornendo immagini dettagliate che permettono di monitorare la crescita follicolare e il momento esatto dell’ovulazione. Il parametro fondamentale per monitorare l’ovulazione è, infatti, l’osservazione dei follicoli ovarici. Questi, infatti, crescono fino a una certa dimensione che indica la maturazione dell'ovocita al loro interno. Il loro sviluppo suggerisce che l'ovulazione è imminente o che si è già verificata. L’ecografia permette di valutare la presenza di uno o più follicoli dominanti, che cresceranno fino alle dimensioni di circa 2 cm per poi rilasciare l’ovocita all’esterno.
Insieme alla crescita dei follicoli, viene esaminato anche lo spessore dell'endometrio, per determinare se le condizioni uterine siano ottimali per l'eventuale impianto di un embrione. Lo scopo è quello di individuare il momento esatto dell’ovulazione e quindi aumentare le probabilità di concepimento.
Il monitoraggio ecografico dell’ovulazione per rimanere incinta è una procedura molto importante: aiuta a comprendere il momento della finestra fertile per cercare di concepire in modo naturale o per tenere sotto controllo un percorso di fecondazione assistita. È un processo semplice, che non richiede una particolare preparazione o sedazione: si tratta di una comune ecografia, solitamente transvaginale, da effettuare più volte nell’arco del ciclo mestruale. L’ecografia è uno strumento fondamentale nella valutazione della salute riproduttiva femminile. Essa consente di visualizzare in tempo reale le ovaie e i follicoli, oltre ad esaminare lo spessore dell’endometrio. Inoltre, le moderne tecnologie ecografiche hanno reso questa pratica sempre più efficiente. Le ecografie ad alta risoluzione, insieme a software avanzati, consentono conteggi rapidi, precisi e automatizzati dei follicoli, migliorando l'efficacia del monitoraggio follicolare con misurazione automatizzata dei follicoli ovarici. Un ulteriore aspetto innovativo nel monitoraggio ecografico è la capacità di trasmettere i referti in maniera telematica. Molte donne che affrontano trattamenti di procreazione medicalmente assistita (PMA) possono trovarsi a dover percorrere lunghe distanze per recarsi ai centri specializzati, e questa tecnologia facilita la gestione del percorso.
Preparazione e Svolgimento del Monitoraggio Ecografico
Il monitoraggio ecografico dell’ovulazione si svolge generalmente in più fasi, a partire dalla fase follicolare precoce del ciclo mestruale. Le pazienti vengono sottoposte a ecografie transvaginali ripetute, tipicamente ogni 1-3 giorni, per seguire l’evoluzione dei follicoli ovarici fino al rilascio dell’ovocita. Attraverso l’ecografia, è possibile misurare le dimensioni dei follicoli e prevedere l’imminenza dell’ovulazione quando questi raggiungono una dimensione ottimale, generalmente intorno ai 18-24 mm di diametro. Oltre a monitorare la crescita follicolare, l’ecografia permette anche di valutare lo spessore e la qualità dell’endometrio, fattori cruciali per il successo dell’impianto embrionale.
La preparazione per un monitoraggio ecografico dell’ovulazione è generalmente semplice, ma essenziale per garantire l’affidabilità dei risultati. Prima di sottoporsi all’esame, è consigliabile seguire alcune indicazioni fornite dallo specialista, le quali possono variare leggermente in base alle procedure del centro medico o alle specifiche necessità della paziente. È importante comunicare al medico eventuali farmaci assunti regolarmente, poiché alcuni possono influenzare i livelli ormonali o la risposta ovarica. Anche la storia medica personale e familiare può fornire informazioni preziose per personalizzare il monitoraggio. Spesso viene consigliato di astenersi da rapporti sessuali per un breve periodo prima dell’ecografia, per permettere una valutazione chiara e non influenzata della situazione ovarica e follicolare. Alcuni centri suggeriscono di limitare l’assunzione di caffeina o di evitare cibi particolarmente gonfi e gasogeni nei giorni precedenti l’esame, per ridurre il rischio di immagini ecografiche poco chiare.
Come viene eseguito il monitoraggio follicolare? Consiste in una serie di ecografie, in genere transvaginali, che vengono eseguite da un ginecologo specializzato, ad intervalli regolari durante tutto il mese. L’ovulazione, ovvero il rilascio dell’ovulo potenzialmente fecondabile da parte delle ovaie, è innescata da un’ondata di ormoni luteinizzanti prodotti dalla ghiandola pituitaria. Il loro picco si manifesta circa 24 ore prima. Il monitoraggio ecografico, dunque, è solitamente abbinato anche a dosaggi ormonali. Nello specifico, le ecografie consentono di osservare la crescita dei follicoli, cioè delle sacche che contengono gli ovuli, e la produzione di muco cervicale.
Il monitoraggio follicolare avviene solitamente per via transvaginale. Il ginecologo inserisce all'interno della vagina della paziente una sonda transvaginale da cui sono emessi ultrasuoni. In alternativa, l‘esame può essere eseguito per via transaddominale. Nella maggior parte dei casi, come già detto, l’approccio ecografico è transvaginale: in questo caso è bene sottoporsi all’esame con la vescica vuota. Qualora il monitoraggio follicolare sia svolto per via transaddominale, invece, è fondamentale avere la vescica piena, poiché arrivare con la vescica moderatamente piena può migliorare la visibilità degli organi pelvici. Questo esame non necessita di nessuna particolare preparazione che sia dolorosa o invasiva. Il monitoraggio follicolare è un esame sicuro, non invasivo e non doloroso. A seguito del monitoraggio follicolare non bisogna prestare nessuna particolare attenzione.
Il monitoraggio ecografico viene effettuato con diverse visite ad intervalli regolari lungo tutto il ciclo mestruale. In genere, si inizia il terzo o quarto giorno e si ripete ogni due fino al momento dell’ovulazione o si riprende dopo una settimana. Le tempistiche possono comunque cambiare a seconda dei casi e dell’andamento dello sviluppo dei follicoli della paziente. Il monitoraggio follicolare viene richiesto ed eseguito da un medico che ha conseguito la specializzazione in ginecologia e trova diversi impieghi in particolar modo nella medicina riproduttiva, anche per la valutazione della riserva ovarica, attraverso la conta dei follicoli antrali, che forniscono appunto una stima della riserva ovarica.
Farmaci Utilizzati nella Stimolazione e nel Monitoraggio
La gestione farmacologica è un pilastro fondamentale della stimolazione ovarica e del monitoraggio, essenziale per ottimizzare la risposta delle ovaie e minimizzare i rischi. Una volta iniziata l’assunzione dei farmaci per stimolare le ovaie, potranno essere prescritti dosaggi ormonali per misurare la risposta ovarica. I farmaci necessari in questa fase del programma vengono selezionati in base alle specifiche condizioni della coppia e alle esigenze del ciclo. Favorire la risposta ovarica è fondamentale per incrementare le possibilità di gravidanza.
Gli analoghi del GnRH (Ormone di rilascio delle gonadotropine) possono essere utilizzati in formulazioni “deposito” (nelle pazienti in cui è attesa una normale risposta ovarica) o “giornaliere” e vengono in genere impiegati nelle procedure che prevedono la soppressione dell’ipofisi prima di iniziare la stimolazione. Questa soppressione è utile per prevenire l'ovulazione spontanea e prematura, consentendo un maggiore controllo sul timing del ciclo.
Gli antagonisti del GnRH possono essere proposti alla paziente che presenta una previsione di risposta ridotta o, al contrario, eccessiva alla terapia di somministrazione. Vengono associati a un estroprogestinico per la sincronizzazione del ciclo e generalmente rendono più breve il periodo di induzione della multiovulazione, rappresentando un'opzione flessibile per protocolli di stimolazione personalizzati.
Le gonadotropine (FSH ed LH) sono state una rivoluzione nelle possibilità terapeutiche sia nell’induzione nelle pazienti anovulatorie, sia come terapia per la stimolazione della multiovulazione delle procedure di procreazione assistita. Tra i vantaggi resi possibili dalle nuove molecole ricombinanti, ci sono una maggiore omogeneità dei farmaci, una maggior efficacia clinica e la possibilità di ricorrere a dosi inferiori di farmaco per gravidanza ottenuta. Ciò tiene conto anche di un basilare principio di precauzione che ha orientato in modo sempre più deciso verso questa categoria di molecole. I dosaggi giornalieri variano da 75-100 UI in pazienti giovani con eccellente riserva ovarica, sottopeso e con tratto policistico a un massimo di 450 UI/die, limite che non viene in genere superato, anche in pazienti con riserva ovarica compromessa, perché ritenuto inefficace. Il monitoraggio ecografico e ormonale ha lo scopo di definire la risposta e ridurre per quanto possibile la quantità di gonadotropine somministrate e il rischio di iperstimolazione ovarica.

Obiettivi e Benefici del Monitoraggio Follicolare
Il monitoraggio follicolare è fondamentale nel corso della stimolazione ovarica per migliorare le possibilità di successo riproduttivo. Si tratta di una serie di ecografie che permettono di monitorare il numero e la crescita dei follicoli ovarici, oltre a valutare lo spessore e l’aspetto dell’endometrio, il rivestimento interno dell’utero. Durante il ciclo mestruale, le ovaie sviluppano diverse cellule uovo, note come follicoli. Ogni mese, solitamente uno di questi follicoli riesce a maturare completamente, mentre gli altri regrediscono. Inoltre, l’endometrio deve essere in buone condizioni per accogliere un potenziale embrione.
L’obiettivo principale del monitoraggio follicolare è dunque quello di identificare il momento preciso dell’ovulazione, ovvero quello migliore per avere rapporti intimi mirati al concepimento. Poiché l’ovulo rilasciato mensilmente ha una vita di sole 24 ore, ma gli spermatozoi possono sopravvivere negli organi riproduttivi femminili fino anche a 5 giorni circa (la durata dipende da diversi fattori), è possibile individuare il periodo di massima fertilità nei 3-4 giorni prima del rilascio dell’ovulo e nel giorno dopo l’ovulazione. Questa è quella che viene definita comunemente come “finestra fertile”, ovvero il periodo in cui è utile programmare rapporti mirati al fine del concepimento.
Il monitoraggio follicolare e i rapporti mirati possono essere utili per le coppie che cercano di concepire da diversi mesi senza successo, oppure per le donne che manifestano mestruazioni irregolari o problemi di ovulazione. Allo stesso modo il monitoraggio follicolare è prezioso nei casi di trattamenti per la fertilità come la stimolazione ovarica (al fine del prelievo ovocitario) o l’inseminazione intrauterina (per valutare il miglior momento per eseguirla). È utile sia per chi cerca di concepire in modo naturale sia per chi si affida alla fecondazione assistita e si basa sostanzialmente sull’osservazione del ciclo mestruale. Tale monitoraggio ha una duplice funzione: verificare se avviene o no l’ovulazione, ma anche aumentare le probabilità di un concepimento, consentendo alla coppia di avere rapporti sessuali in coincidenza dell’ovulazione.
Questo tipo di monitoraggio è particolarmente utile per massimizzare le possibilità di concepimento, sia naturale che assistito, e per controllare che i trattamenti farmacologici siano ben tollerati. È importante ricordare che il monitoraggio follicolare e i rapporti mirati non garantiscono il successo del concepimento e della gravidanza. Tuttavia, queste tecniche possono aumentare significativamente le possibilità di avere un bambino, ottimizzando anche i tempi. È fondamentale però lavorare a stretto contatto con un medico specializzato in fertilità per garantire che il monitoraggio follicolare sia eseguito correttamente e per ricevere una consulenza personalizzata. Talvolta il concepimento non arriva per problemi legati ai gameti maschili, magari non considerati fino a quel momento, allo stato di salute generale della donna, cisti ovariche, alterazioni della morfologia delle tube, o a fattori che possono influenzare il monitoraggio stesso, come l’assunzione di alcuni farmaci. Farsi seguire da un ginecologo esperto in problemi di fertilità significa individuare precocemente queste problematiche, risolvere il problema con specifiche terapie o optare per soluzioni di PMA (Procreazione Medicalmente Assistita).
Rischi e Complicazioni della Stimolazione Ovarica e del Monitoraggio
Nonostante i numerosi benefici, la stimolazione ovarica e il suo monitoraggio comportano alcuni rischi e possibili complicazioni che è fondamentale conoscere e gestire attentamente. I rischi più gravi sono sostanzialmente concentrati nella sindrome da iperstimolazione ovarica (OHSS). Questo fenomeno, descritto raramente anche in donne non sottoposte alle terapie di procreazione assistita, comporta un discreto aumento volumetrico delle ovaie, con produzione di liquido all’interno dell’addome e comparsa di sintomi soggettivi a volte importanti, come dolore, senso di peso, difficoltà alla respirazione e diminuzione della diuresi. Nelle donne più giovani, esiste un rischio maggiore di sviluppare questa sindrome, che può causare ingrossamento delle ovaie, dolore addominale e gonfiore.
Un'altra possibile complicanza è la risposta assente o insufficiente alla stimolazione. È possibile, infatti, che la terapia di induzione non induca la crescita di un numero adeguato di follicoli o che il monitoraggio condotto sui livelli ormonali faccia ritenere di non poter prelevare ovociti maturi. In questi casi, il monitoraggio accurato consente al medico di intervenire: di contro, se non si stanno sviluppando follicoli, il ciclo di trattamento può essere interrotto per nuove valutazioni e per aggiustare il protocollo terapeutico. La risposta alla stimolazione e il controllo della terapia sono, infatti, fondamentali per la buona riuscita del ciclo di terapia. Il monitoraggio ecografico e ormonale ha lo scopo di definire la risposta e ridurre per quanto possibile la quantità di gonadotropine somministrate e il rischio di iperstimolazione ovarica.
Durante il percorso, possono essere presenti sia lievi stress che sbalzi d’umore, a causa delle fluttuazioni ormonali e dell'impatto emotivo del trattamento. È importante che le pazienti siano consapevoli di questi aspetti e che ne discutano apertamente con il proprio medico.
Cos'è e come funziona la stimolazione ormonale
Tassi di Successo e Prospettive Future
Il percorso di procreazione assistita è spesso concepito come un ciclo di trattamenti, piuttosto che come un singolo tentativo isolato. Questo approccio è motivato dalla realtà fisiologica: dopo un mese di rapporti liberi, anche una coppia giovane e fertile non ha più del 20% di probabilità di concepire. Mediante le tecniche di assistenza riproduttiva, si supera un ostacolo al concepimento senza poter modificare in modo sostanziale il potenziale di fertilità intrinseco. Un eventuale insuccesso della metodica, dunque, è valutabile solo dopo almeno 4 tentativi giunti al transfer, consentendo di affinare il trattamento e aumentare le possibilità di successo complessive.
L'esperienza degli specialisti del settore, come quella maturata da Humanitas Fertility Center, evidenzia un rapporto diretto tra il numero di ovociti recuperati e la probabilità di successo (bambini nati), anche senza considerare le gravidanze da crioconservazione, il che giunge a ridurre l’effetto negativo dell’età materna. Sulla base dell’esperienza di Humanitas Fertility Center, circa il 30% delle coppie ottiene una gravidanza alla conclusione del ciclo di trattamento. Qualora, dopo il primo tentativo, non si verifichi una gravidanza, verranno valutate le varie fasi della procedura e decise eventuali modificazioni della terapia e/o del tipo di procedura.
La crescita del monitoraggio follicolare e l’uso di tecnologie avanzate offrono nuove speranze e possibilità a tutte quelle donne che desiderano diventare madri. La comprensione del processo, il monitoraggio attento e l’appropriata stimolazione ovarica sono un passo fondamentale per affrontare il percorso della fertilità. Mantenere una comunicazione aperta con il proprio medico e sfruttare le risorse tecnologiche disponibili può fare la differenza nel realizzare il sogno di avere un bambino. Nel corso degli oltre 30 anni di lavoro, molti professionisti hanno costantemente rivalutato il processo dall’inizio alla fine, apportando miglioramenti che semplificano la vita dei pazienti, massimizzando le possibilità di un ciclo di successo.
Considerazioni Pratiche per le Pazienti
Affrontare un percorso di stimolazione ovarica e monitoraggio richiede non solo un impegno medico, ma anche una particolare attenzione al proprio benessere fisico ed emotivo. Durante questo periodo, è consigliabile adottare alcune pratiche per supportare il proprio corpo e la propria mente.
È importante non fare un’attività sportiva eccessivamente pesante. Camminare è un buon esercizio, se moderato, per mantenersi in forma durante l’attesa, che dura circa due settimane. Inoltre, è fondamentale non rinunciare al sonno, poiché un riposo adeguato è essenziale per il recupero fisico. Si raccomanda di non sollevare oggetti pesanti per evitare sforzi eccessivi. Non dimenticarsi di bere molto per prevenire la stitichezza, un disagio comune che può essere accentuato in questo periodo.
Per qualsiasi informazione o dubbio, è cruciale mantenere una comunicazione aperta con il proprio medico. Se si sta cercando di ottenere informazioni sul monitoraggio follicolare e sulla salute riproduttiva, è importante consultare un professionista. Ogni percorso di fertilità è unico e personalizzato, e solo un esperto può fornire le indicazioni migliori per raggiungere i propri obiettivi. Affidarsi a specialisti con esperienza nel campo della fertilità è essenziale per il monitoraggio ovulatorio, soprattutto se si hanno difficoltà a concepire.
Domande Frequenti sul Monitoraggio Ecografico dell'Ovulazione
Per chiarire ulteriori dubbi e fornire risposte concise, di seguito sono riportate alcune delle domande più frequenti riguardo il monitoraggio ecografico dell'ovulazione.
Cosa devo fare per prepararmi all'esame?Generalmente, il monitoraggio follicolare è un esame sicuro, non invasivo e non doloroso che non richiede una preparazione particolarmente complessa. Tuttavia, alcune indicazioni specifiche possono migliorare la qualità dell'esame. Per le ecografie transvaginali, è consigliabile sottoporsi all’esame con la vescica vuota. Qualora il monitoraggio follicolare sia svolto per via transaddominale, invece, è fondamentale avere la vescica piena. È sempre buona norma comunicare al medico eventuali farmaci assunti regolarmente.
L'esame è doloroso? Quanto dura l'esame?L'esame non è doloroso. Si tratta di una comune ecografia, e le sensazioni avvertite sono generalmente di lieve pressione. La durata di ogni singola ecografia è di solito breve, pochi minuti, ma il monitoraggio completo prevede diverse visite ad intervalli regolari.
Posso avere rapporti sessuali durante il monitoraggio follicolare? È possibile rimanere incinta durante il monitoraggio follicolare?Sì, è possibile avere rapporti sessuali durante il monitoraggio follicolare, soprattutto se l'obiettivo è il concepimento naturale. Il monitoraggio follicolare e i rapporti mirati sono proprio tecniche impiegate per aumentare le possibilità di un concepimento naturale in coppie che incontrano difficoltà e hanno bisogno di un supporto, basandosi sull'individuazione della cosiddetta “finestra fertile” attraverso controlli ecografici e analisi del sangue.
tags: #ecografia #per #stimolazione #ovarica #monitoraggio #modena