La scoperta di una gravidanza è un momento carico di emozioni, un misto di gioia, speranza e talvolta apprensione. Questa emozione è ancora più palpabile dopo percorsi di fecondazione in vitro (FIVET) o donazione di ovuli (ovodonazione), dove la prima ecografia assume il ruolo di una rivelazione fondamentale. È in questa fase iniziale, infatti, che si gettano le basi della comprensione dello sviluppo gestazionale, fornendo informazioni cruciali che vanno dalla semplice conferma della gravidanza alla complessa valutazione di una potenziale gestazione multipla e delle sue specificità.
La Camera Gestazionale: Il Primo Segnale Ecografico della Vita che Germoglia
La camera gestazionale rappresenta il primo segno visibile e inequivocabile di una gravidanza che si rivela all'ecografia. Si tratta di una sacca contenente liquido amniotico che si forma all'interno dell'utero materno, precisamente nell'endometrio, subito dopo l'impianto dell'embrione. Il suo ruolo è fondamentale: ospitare l'embrione fin dalle prime fasi e proteggerlo. Questa struttura, delimitata dalla membrana amniotica, è essenziale per schermare il feto da urti fisici e dalla forza di gravità, grazie alla presenza del liquido amniotico che la riempie.
La camera gestazionale è inoltre circondata dal trofoblasto, un tessuto cellulare primordiale da cui si formerà la placenta. Inizialmente, il trofoblasto serve a nutrire l'embrione, svolgendo un ruolo vitale nelle primissime fasi di sviluppo. Già dalla quarta settimana di gestazione, la camera gestazionale può essere visualizzata tramite una sonda ecografica transvaginale, offrendo un'immagine scura, o anecogena, circondata da un alone ecorrefringente, o bianco, all'interno dell'utero. Questa è la struttura più precoce che può essere osservata.
In condizioni fisiologiche, attorno alla quinta settimana di epoca gestazionale, la camera gestazionale diventa visibile anche con un esame ecografico transaddominale. Tuttavia, in una donna sana e senza fattori di rischio particolari, non c'è una necessità clinica di sottoporsi precocemente a un esame ecografico in un'epoca così precoce.
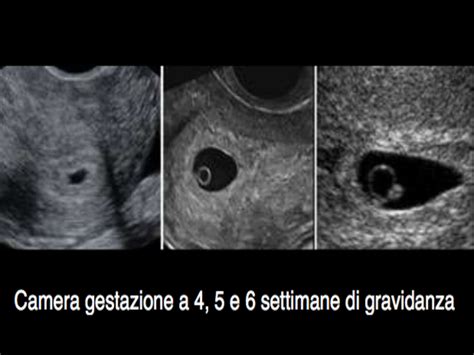
Successivamente alla sua comparsa, all'interno della camera gestazionale, si sviluppano altre strutture significative. Il sacco vitellino è una di queste: si tratta di una struttura vestigiale che compare nelle prime fasi dello sviluppo embrionario. La sua forma, una circonferenza di color bianco, ricorda i follicoli osservati durante la stimolazione ovarica. Questo sacco, visibile ecograficamente tra le 5 settimane e mezzo e le 6 settimane di gestazione, precede la visualizzazione dell'embrione stesso, agendo come una sorta di paracadute a cui è attaccato e fornendo alle prime cellule i nutrienti essenziali. Successivamente, il bottone embrionale, una massa di cellule da cui si origineranno tutti gli organi dell'embrione, appare come una struttura aderita alla vescicola vitellina. Tra la sesta e la settima settimana, è possibile apprezzare il battito cardiaco, che di solito si rileva a partire dalla s6ª settimana, con una frequenza media compresa tra i 90 e 110 battiti al minuto, destinata ad aumentare nelle settimane successive. In questa fase, l'embrione cresce molto rapidamente, circa 1 mm al giorno.
Ecografia precoce della gravidanza: un'analisi approfondita del primo trimestre #ecografiagravidanza
La Prima Ecografia dopo Trattamenti di Fecondazione Assistita: Un Momento Cruciale
Per le donne che hanno affrontato trattamenti di riproduzione assistita, come la FIVET o l'Ovodonazione, la prima ecografia è uno dei momenti più emotivi. Dopo aver comunicato il risultato positivo del test di gravidanza, l'ansia rimane spesso elevata fino a quando l'ecografia non verifica che la gestazione sta progredendo correttamente.
È consigliabile eseguire la prima ecografia tra la 5ª e la 7ª settimana di gravidanza, ovvero dopo 3-5 settimane dal transfer embrionario. Questo intervallo, che corrisponde a circa un mese dopo il transfer, è considerato un momento ideale per apprezzare con chiarezza se la gravidanza è evolutiva. L'ecografia deve essere realizzata per via transvaginale, poiché questa metodica consente di apprezzare le immagini con maggiore nitidezza, permettendo così di essere più precisi nel confermare che tutto si stia sviluppando adeguatamente.
Questa ecografia precoce è di fondamentale importanza per diverse ragioni:
- Confermare la localizzazione della gravidanza: Permette di accertare che la gravidanza si trovi correttamente all'interno dell'utero, scartando così la possibilità di una gravidanza ectopica, ovvero una gravidanza che si impianta al di fuori dell'utero e che può essere estremamente pericolosa per la salute materna.
- Identificare la singolarità o la pluralità della gestazione: Consente di stabilire se si tratta di una gestazione unica o multipla, informazione di grande rilevanza per il monitoraggio successivo.
- Valutare l'evoluzione corretta della gravidanza: Permette di osservare la presenza del sacco gestazionale, del sacco vitellino e, in molti casi, dell'embrione con il suo battito cardiaco, offrendo una prima valutazione della vitalità embrionale e della crescita. Anche se non è sempre possibile rilevare il battito cardiaco dell'embrione in ogni caso, è un ottimo momento per valutare il progresso della gravidanza.
Durante la gravidanza, le ecografie rappresentano il principale strumento di controllo, consentendo di valutare costantemente la crescita del feto e di verificare il corretto sviluppo di tutte le sue strutture, sia in termini di morfologia che di funzionalità.
Il Fenomeno delle Due Camere Gestazionali: Scenari Possibili e Aspetti Diagnostici
In alcuni casi, l'ecografia iniziale può rivelare la presenza di due distinte camere gestazionali all'interno dell'utero. Questo scenario, pur non essendo la norma, non implica automaticamente una problematica. La presenza di due camere gestazionali può suscitare speranze di una gravidanza gemellare, ma è fondamentale comprendere le diverse possibilità che possono presentarsi e le loro implicazioni. La scoperta di due camere gestazionali all'inizio della gravidanza può sollevare interrogativi e preoccupazioni, specialmente quando una di esse appare vuota o non si sviluppa come previsto.
Gravidanza Gemellare Dizigota: Due Embrioni da Due Eventi di Fecondazione Distinti
Una delle spiegazioni per la presenza di due camere gestazionali è la gravidanza gemellare dizigota, più comunemente nota come gemelli "fraterni". Questo evento si verifica quando due ovociti vengono rilasciati durante l'ovulazione e fecondati da due spermatozoi distinti. Ogni ovulo fecondato si impianta nell'utero, dando origine a due embrioni separati, ognuno con la propria camera gestazionale, il proprio sacco vitellino e, potenzialmente, la propria placenta. Tutti i gemelli dizigoti sono bicoriali, il che significa che ogni feto ha una propria placenta e due sacchi amniotici distinti, una configurazione che generalmente presenta una prognosi più favorevole rispetto alle gravidanze monocoriali.
La gemellarità dizigota è più frequente nelle donne di età superiore a 35 anni, a causa dell'aumento dei livelli di gonadotropine che si verifica in questa fase della vita, e sembra avere anche una componente ereditaria in alcune famiglie. Studi genetici hanno identificato varianti che compaiono più frequentemente nelle madri di gemelli dizigoti, legate alla produzione di ormoni che stimolano la maturazione dei follicoli ovarici e possono portare al rilascio di più ovociti. Questo spiega la maggiore incidenza di gravidanze gemellari in alcune famiglie e le differenze tra le varie etnie, con tassi più alti in alcune popolazioni africane e più bassi in quelle asiatiche, dove è stata dimostrata una correlazione con l'elevata concentrazione plasmatica di FSH ed LH, derivante da una peculiare costituzione ipotalamo-ipofisaria.
Gravidanza Gemellare Monozigota: La Scissione di un Singolo Embrione
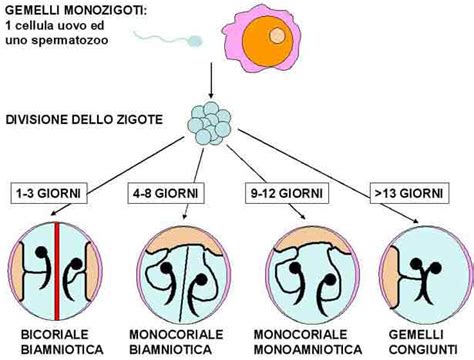
Un altro scenario che può portare alla presenza di due camere gestazionali, o a strutture simili, è la gravidanza gemellare monozigota, o gemelli "identici". In questo caso, un singolo ovulo fecondato si divide in due embrioni distinti. La tempistica di questa scissione è cruciale e determina la configurazione della gravidanza in termini di corionicità (numero di placente) e amnionicità (numero di sacchi amniotici):
- Gravidanza gemellare monozigota bicoriale biamniotica: Se la scissione dello zigote avviene entro il quarto giorno post-concezionale (quindi entro il quinto giorno dal concepimento), ogni gemello avrà la sua placenta e il suo sacco amniotico. Questa configurazione si verifica nel 18-36% dei casi di gemellarità monozigota e, come i dizigoti, offre una prognosi migliore. In questa fase, l'inner cell mass o embrioblasto non si è ancora formato, così come le cellule destinate a formare il trofoectoderma non sono ancora definite.
- Gravidanza gemellare monozigota monocoriale biamniotica: Se la scissione avviene tra il quarto e l'ottavo giorno di sviluppo (tra il quinto e il decimo giorno dal concepimento), i gemelli condivideranno una sola placenta (monocoriale) ma avranno due sacchi amniotici distinti (biamniotica). Questa è la configurazione più comune tra i gemelli monozigoti, verificandosi nel 60-70% dei casi. In questo caso, l'inner cell mass si è formato, le cellule destinate a formare il trofoectoderma sono ben definite ed è presente la cavità blastocelica. I gemelli monocoriali presentano spesso una prognosi peggiore rispetto ai gemelli bicoriali, con una morbilità e mortalità perinatale da 3 a 5 volte più elevata.
- Gravidanza gemellare monozigota monocoriale monoamniotica: Se la scissione dell'embrione avviene dopo l'ottavo giorno di sviluppo (dopo il decimo giorno dal concepimento), i gemelli condivideranno sia la placenta che il sacco amniotico. Questa è la situazione più rara, rappresentando il 5% di tutte le gravidanze monocoriali, e comporta maggiori rischi. In questo caso, è presente il disco embrionario didermico e il celoma extraembrionario, e si osserva una cavità amniotica singola con una singola placenta da cui originano due cordoni ombelicali inseriti molto vicini l'uno all'altro.
La gemellarità monozigotica si verifica sporadicamente e non ha una chiara ereditarietà come quella dizigota.
La Camera Gestazionale "Vuota": Quando lo Sviluppo non Progredisce
La situazione più preoccupante che può emergere dall'ecografia iniziale è la presenza di una o due camere gestazionali, ma con una o entrambe che appaiono "vuote", ovvero prive di un embrione visibile o di un sacco vitellino ben definito. Questo fenomeno, noto anche come "uovo cieco" o gravidanza anembrionica, richiede un'attenta valutazione e può generare profonda delusione.
Interruzione dello Sviluppo Embrionale
Nella maggior parte dei casi, una camera gestazionale vuota indica un'interruzione dello sviluppo embrionale. Fattori genetici, cromosomici o altre anomalie possono impedire la normale formazione e crescita dell'embrione fin dalle prime fasi. Quando l'embrione non si sviluppa o smette di crescere precocemente, la camera gestazionale può rimanere vuota o il suo contenuto può essere riassorbito dal corpo materno. Questa circostanza in cui si ha un'interruzione dello sviluppo embrionale, portando a una camera gestazionale vuota, è definita gravidanza anembrionica. Questo significa che la gravidanza si è instaurata a livello biochimico e visivo della camera gestazionale, ma non si è mai sviluppato un embrione vitale. Il concepimento e l'annidamento sono avvenuti, ma poi l'embrione ha smesso di crescere. Gli ormoni in circolo continuano a favorire lo sviluppo dell'ambiente idoneo, del nido per il cucciolo, nell'utero della donna, ma questo non crescerà più. Si è in presenza di un aborto spontaneo precoce, uno dei tipi più comuni di aborto spontaneo, noto anche come ovulo danneggiato o sacco vuoto.
Ritardo nella Visualizzazione dell'Embrione e Variabilità
È fondamentale considerare l'epoca gestazionale al momento dell'ecografia. La grande variabilità nello sviluppo normale dell'embrione, unita alle differenze con la qualità dell'immagine dipendente dalla paziente, possono influenzare l'interpretazione. In condizioni fisiologiche, l'embrione diventa visibile all'ecografia transvaginale intorno alla quinta settimana e il suo battito cardiaco può essere rilevato poco dopo. Tuttavia, in presenza di cicli irregolari o di una data dell'ultima mestruazione incerta, un'ecografia eseguita troppo precocemente potrebbe non mostrare ancora l'embrione, anche se presente. Se il calcolo delle settimane di gravidanza è stato effettuato correttamente, a sette settimane generalmente si dovrebbe essere in grado di osservare l'embrione all'interno del sacco gestazionale, dotato di attività cardiaca. Un ritardo nella crescita dell'embrione o un'anomalia nel suo sviluppo possono anche contribuire a una mancata visualizzazione nelle fasi iniziali. Riscontrare una camera gestazionale vuota o irregolare o piccola per l’epoca gestazionale è un evento molto comune.
Sintomi e Diagnosi di una Camera Gestazionale Vuota
La presenza di una camera gestazionale vuota non sempre si accompagna a sintomi specifici. Tuttavia, in alcuni casi, possono manifestarsi segnali d'allarme come perdite di sangue, che possono variare da lievi spotting a sanguinamenti più abbondanti, e crampi addominali, simili a dolori mestruali, ma potenzialmente più intensi. Nella maggior parte dei casi, una camera gestazionale vuota non dà luogo a sintomi specifici. Se qualche disturbo si presenta, in genere si tratta di eventi lievi e trascurabili.
La diagnosi definitiva si basa sull'esame ecografico, spesso ripetuto a distanza di alcuni giorni o una settimana per confermare l'assenza di sviluppo embrionale o battito cardiaco. Rilevare le misure della camera gestazionale può essere utile per capire l'evoluzione della gravidanza quando questa sembra a rischio, per esempio in presenza di perdite di sangue o dolori addominali anomali. Le misurazioni della camera gestazionale vengono valutate insieme all'epoca di amenorrea; tuttavia, è possibile che l'epoca gestazionale non sia corretta, e quindi è normale riscontrare misurazioni più piccole rispetto al previsto. Per questo, ciò che bisogna valutare è l'evoluzione della misurazione a distanza di una settimana. Quando si rileva una camera gestazionale che misura 25 mm, ci si aspetta di vedere anche l'embrione al suo interno.
I livelli di Beta-hCG (gonadotropina corionica umana), l'ormone della gravidanza, possono essere monitorati, ma il loro valore da solo non è sempre risolutivo. Se un test di gravidanza è positivo ma la camera gestazionale non è visibile, può trattarsi di un errore nel calcolo dei giorni dell'ovulazione o, alternativamente, di una gravidanza extrauterina, specialmente se i livelli di hCG sono normali per l'epoca gestazionale. Se il sacco non è visibile e i livelli di hCG sono in calo, può infine trattarsi di un aborto spontaneo precoce o gravidanza chimica.
Cosa succede quando una camera gestazionale rimane vuota?
Quando una camera gestazionale risulta vuota, le conseguenze possono variare:
- Aborto Spontaneo: Nella maggioranza dei casi, una gravidanza anembrionica porta a un aborto spontaneo. Il corpo materno, riconoscendo l'assenza di un embrione vitale, espelle il contenuto della camera gestazionale. Questo può avvenire spontaneamente, manifestandosi con perdite di sangue e crampi addominali, spesso più intensi di quelli mestruali. Il prodotto del concepimento viene espulso spontaneamente tramite perdite ematiche.
- Riasorbimento della Camera Gestazionale: In alcuni rari casi, la camera gestazionale vuota potrebbe essere riassorbita dal corpo materno senza causare sanguinamenti o espulsioni significative. Questo scenario può portare a un ritardo nella diagnosi e richiede un monitoraggio ecografico per confermare la risoluzione della situazione.
- Persistenza della Camera Gestazionale: La persistenza di una camera gestazionale vuota senza segni di sviluppo richiede un attento follow-up medico.
Una camera gestazionale vuota è un evento abbastanza comune. Spesso la donna ha un aborto spontaneo talmente precoce da non rendersi neppure conto di essere incinta. In altri casi, quando si cerca una gravidanza, se ne assume consapevolezza, dati i test ormonali positivi. Una camera gestazionale vuota, quindi, può essere fonte di una grande delusione e dolore, ma non significa che non si possa riprovare subito dopo. Certamente, nel caso di aborti spontanei ripetuti, è utile rivolgersi ad uno specialista della fertilità per individuarne la causa.
Gestione e Monitoraggio delle Gravidanze Multiple: Tra Speranza e Complessità
Le gravidanze multiple, sebbene spesso accolte con gioia, comportano un rischio aumentato di complicanze sia per la madre che per i feti, tra cui la prematurità, il ritardo di crescita intrauterino e altre problematiche ostetriche. Per questo motivo, richiedono un monitoraggio più stretto e frequente. Per le gravidanze dizigote sono consigliati controlli ecografici mensili, mentre per quelle monozigote si raccomandano controlli ogni 15 giorni, data la maggiore complessità e i rischi intrinseci.
Diagnosi di Corionicità e Amnionicità: Il Dettaglio che Fa la Differenza
La diagnosi di corionicità, amnionicità e zigosità non sempre è di agevole determinazione, poiché le difficoltà sono legate all'epoca di gestazione, all'apparecchio e alla metodica ecografica utilizzata, oltre che allo spessore del pannicolo adiposo della paziente. Tuttavia, l'elevato potere di risoluzione delle moderne apparecchiature ecografiche consente di conoscere con largo anticipo il tipo di placentazione nelle gravidanze multiple, fornendo informazioni decisive sotto il profilo clinico e prognostico. L'approccio ecografico alla diagnosi prenatale di corionicità raggiunge attualmente un'affidabilità del 95% circa, con il vantaggio di essere innocuo, incruento e ripetibile.
Ciò avviene grazie al riconoscimento di markers specifici quali il numero delle placente, il numero delle membrane amniocoriali, lo spessore del setto interamniotico e la ricerca del segno "lambda". Quest'ultimo corrisponde alla duplicazione dei foglietti coriali nel punto di inserzione placentare, un chiaro indicatore di gravidanza bicoriale. Nel primo trimestre è relativamente facile differenziare la gestazione bicoriale da quella monocoriale perché il sepimento che differenzia i due sacchi è ben visibile. Non è altrettanto semplice, invece, differenziare la gestazione monocoriale biamniotica da quella monocoriale monoamniotica.
Se le camere gestazionali sono separate da un setto spesso è chiaro che ognuna di queste è dotata di una sua autonoma corionicità, indicando una gravidanza bicoriale. L'esame ecografico inizierà dall'osservazione dei genitali. Se i genitali fetali sono dello stesso genere, bisogna osservare la placenta. Se le placente sono due ben separate, la gemellarità è bicoriale biamniotica. Se la placenta sembra essere unica, si devono valutare le caratteristiche del setto che divide le camere gravidiche. Se il setto interamniotico esiste ed è spesso, si tratta di gravidanza bicoriale biamniotica, e in tal caso non si tratta di placenta unica, ma di placente contigue o fuse. Se il setto non esiste, si deve essere molto cauti prima di asserire che si tratta di gravidanza monocoriale monoamniotica, in quanto uno dei feti potrebbe essere affetto da oligoidramnios e in tal caso le membrane amniotiche, essendo adese al feto, non sono visibili.
In conclusione, prima di porre diagnosi di gemellarità monocoriale monoamniotica, la paziente deve essere valutata accuratamente e, se necessario, ripetutamente tenendo conto dell'iter diagnostico descritto. Nel secondo e nel terzo trimestre, per riconoscere l'amnionicità di una gravidanza gemellare in presenza di placente fuse, si deve ricorrere alla determinazione del sesso fetale. In caso di sesso concordante, bisogna valutare lo spessore del setto amniotico. La mancata visualizzazione della membrana che separa i feti in questi trimestri non deve far porre diagnosi di monoamnionicità se questa non è stata già evidenziata nel primo trimestre.
Il Fenomeno del "Gemello che Scompare" (Vanishing Twin Syndrome)
L'uso sempre più esteso dell'esame ecografico nel primo trimestre di gravidanza, e in particolare la metodica transvaginale, hanno consentito di osservare le gravidanze gemellari in epoca gestazionale molto precoce. L'arresto dello sviluppo e il conseguente riassorbimento di uno o più feti nel primo trimestre di gestazione è quindi un fenomeno frequente in caso di gravidanza multipla, con un'incidenza stimata tra il 20% e il 50%. Questo fenomeno, noto come "vanishing twin", può manifestarsi clinicamente con sanguinamento genitale. Ecograficamente è possibile osservare la camera gestazionale in via di espulsione o ritenuta in utero. La prognosi per i feti superstiti è solitamente favorevole.
Recenti ricerche ipotizzano che il fenomeno del vanishing twin possa essere una forma precocissima di sindrome trasfuso-trasfusore da anastomosi placentari non bilanciate. Pharoah e Cooke hanno ipotizzato l'esistenza di un rapporto causale tra il fenomeno del vanishing twin e la paralisi cerebrale spastica infantile, evidenziando la complessità delle interazioni anche in queste fasi iniziali. Anche se in sesta settimana l'ecografia evidenzia uno solo dei due embrioni, è poco probabile che la gravidanza prosegua come gemellare; tuttavia, in simili casi è opportuno effettuare un'ecografia di secondo livello.
Morte Intrauterina di un Gemello: Rischi e Gestione
La morte intrauterina di un gemello si verifica nel 2-5% delle gravidanze gemellari e nel 14-17% delle gravidanze trigemine. Colpisce i gemelli monocoriali con una frequenza 3-4 volte maggiore rispetto ai bicoriali ed è più comune quando uno dei feti presenta anomalie anatomiche. La preoccupazione maggiore in caso di morte intrauterina di un gemello riguarda l'elevata incidenza di morbilità e mortalità del feto superstite, che va dal 20 al 47% delle diverse casistiche ed è in rapporto alla corionicità. Infatti, oltre il 12% dei gemelli monocoriali superstiti alla morte del co-gemello presenta danni neurologici ed extraneurologici di varia entità.
I danni neurologici possono comprendere la necrosi cerebellare, l'idranencefalia, l'idrocefalia, l'infarto cerebrale, la microcefalia, l'encefalomalacia multicistica, la porencefalia e la quadriplegia spastica. I danni extraneurologici includono l'atresia intestinale, la necrosi renale e polmonare, l'infarto epatico e splenico. L'esatto meccanismo etiopatogenetico alla base del danno d'organo nel gemello superstite non è stato completamente determinato.
Il management varia in relazione all'epoca gestazionale in cui si verifica la morte fetale, alla causa della morte e alla corionicità dei gemelli. In caso di gemellarità bicoriale, la mancanza di anastomosi placentari rende favorevole la prognosi per il gemello superstite, consentendo di continuare la gravidanza fino all'epoca di maturità polmonare fetale. In caso di gemellarità monocoriale, invece, importanti interrogativi riguardano l'outcome del gemello superstite in relazione al possibile danno d'organo, cui potrebbe aggiungersi il danno arrecato dal parto pretermine. La scelta di far proseguire la gravidanza o di provocare il parto è funzione dell'epoca gestazionale nella quale si verifica la morte fetale e deve essere esaurientemente discussa con la coppia. Il rischio materno è rappresentato dalla ritenzione di materiale abortivo che può determinare l'insorgenza di coagulopatia da consumo. Nelle gravidanze dizigotiche il rischio per ogni feto è identico a quello della gestazione singola, mentre la percentuale di malformazioni è alta nelle gravidanze monocoriali biamniotiche ed è altissima in quelle monocoriali monoamniotiche, sia perché la gemellarità monozigotica è essa stessa il risultato di un'anomalia dello sviluppo embrionale, sia perché alcuni fattori endogeni ed esogeni responsabili della gemellarità possono essere, al tempo stesso, causa di anomalie congenite. La diagnosi ecografica delle malformazioni congenite in corso di gravidanza gemellare non è sempre agevole.
Sindrome da Trasfusione Feto-Fetale (TTTS): Una Complicazione Specifica della Gravidanza Monocoriale
I gemelli monocoriali, oltre alle complicazioni ostetriche comuni a tutte le gravidanze gemellari, presentano una prognosi peggiore rispetto ai bicoriali, in gran parte a causa della presenza di anastomosi vascolari placentari. Le anastomosi artero-arteriose e veno-venose sono comunicazioni superficiali bidirezionali, situate alla superficie del piatto coriale. Esse rappresentano comunicazioni dirette tra le arterie o le vene delle due circolazioni fetali e permettono il flusso in entrambe le direzioni, in rapporto al gradiente pressorio esistente. Le anastomosi veno-venose, ad esempio, si riscontrano solo nel 20% delle placente monocoriali.
Le anastomosi artero-venose placentari realizzano un flusso ematico unidirezionale con trasfusione interfetale. Più numerose sono le anastomosi placentari, minore è la probabilità che si sviluppi la Sindrome da Trasfusione Feto-Fetale (TTS). Nella classica sindrome trasfuso-trasfusore, descritta per la prima volta nel 1947 da Herlitz, il gemello donatore diventa progressivamente anemico, ipoteso ed ipovolemico, mentre il gemello ricevente sviluppa policitemia. L'esordio della sindrome può verificarsi a diverse epoche gestazionali, più frequentemente tra la 16ª e la 25ª settimana, conducendo spesso alla perdita di entrambi i feti, oppure nel terzo trimestre, dove l'evidenza clinica è caratterizzata dalla sola crescita discordante dei gemelli.
Esistono forme acute e croniche di TTS. Il fenomeno del "vanishing twin" è considerato una forma acuta di TTS che si verifica nel primo trimestre di gravidanza. Nel secondo e nel terzo trimestre di gestazione, l'instaurarsi di una forma acuta di TTS può provocare la morte di uno o di entrambi i gemelli. Talvolta, il passaggio rapido di sangue da un gemello all'altro si manifesta anche durante il travaglio di parto.
Nella forma cronica di TTS, la trasfusione di sangue da un feto all'altro si verifica in un arco temporale esteso nel corso della gravidanza. Il gemello donatore appare ipovolemico ed anemico, dimostra un ritardo di crescita di variabile entità e oligoidramnios, cioè una quantità insufficiente di liquido amniotico. Nei casi più gravi, il gemello donatore può morire in utero e presentarsi alla nascita come un feto papiraceo. L'oligoidramnios può diventare così grave che il gemello donatore viene confinato sulla parete uterina, alla quale sembra aderire, un quadro ecografico noto come "stuck twin", in cui il setto interamniotico non è più visibile. Il riscontro di uno "stuck twin" non è patognomonico di TTS, ma è un forte indicatore.
Il gemello trasfuso, invece, è ipervolemico, presenta una biometria normale o aumentata e può sviluppare ipertrofia cardiaca e scompenso cardiaco congestizio. L'aumentata produzione fetale di urina determina la comparsa di polidramnios, cioè un eccesso di liquido amniotico. All'origine del polidramnios è l'assorbimento passivo di fluidi da parte del feto ricevente, come conseguenza dell'aumentata pressione colloido-osmotica.
Il ruolo della flussimetria Doppler nella diagnosi e nel management della TTS è dibattuto. Studi recenti hanno dimostrato che i gemelli affetti da TTS presentano differenze significative dell'indice di resistenza delle arterie ombelicali. Kurmanavicius ha affermato che la flussimetria Doppler delle arterie ombelicali presenta una sensibilità del 77,8% ed una specificità del 95,8% nel predire la crescita fetale discordante. Altri hanno dimostrato che solo nei gemelli con crescita discordante causata da TTS esistono differenze elevate nell'indice di pulsatilità delle arterie ombelicali e che tali differenze possono essere identificate prima che si sviluppi idrope nel gemello ricevente. Mari ha affermato che l'amniocentesi evacuativa condotta in maniera aggressiva può determinare improvvise modificazioni pressorie fetali responsabili di vasodilatazione significativa dell'arteria cerebrale media. La comparsa di vasodilatazione potrebbe essere prevenuta controllando la flussimetria dell'arteria cerebrale media durante l'amniocentesi evacuativa. Infine, la flussimetria è stata impiegata per studiare le modificazioni emodinamiche che si verificano nel feto donatore e nel feto trasfuso. L'uso del color Doppler è stato proposto per identificare le anastomosi placentari. La prognosi della sindrome ad esordio precoce, non trattata o con "stuck twin", è estremamente scadente, con mortalità perinatale superiore al 70%. Anche se i gemelli sopravvivono, possono verificarsi lesioni cerebrali, che sono più frequenti in caso di morte endouterina di un feto. L'amnioriduzione è un trattamento sintomatico che prolunga la gravidanza complicata da TTS diminuendo la sovradistensione uterina ed il rischio di travaglio pretermine.
Acardia: Una Rara ma Grave Anomalia Monocoriale
L'acardia è una complicanza delle gravidanze gemellari monocoriali e si verifica nell'1% di queste. Sebbene sia ritenuta peculiare della monocorionicità, l'acardia è stata descritta eccezionalmente in gravidanze dizigotiche con placente fuse e inserzioni funicolari contigue. Il gemello acardio non ha connessioni vascolari dirette con la placenta. Anastomosi vascolari ombelicali artero-arteriose permettono al sangue di circolare secondo un gradiente pressorio che va dal feto normale al gemello acardio. In ogni caso, la circolazione congiunta che si stabilisce esclude dalla perfusione ematica il distretto craniale del feto destinato a divenire acardio, con conseguente arresto della morfogenesi.
La diagnosi ecografica di acardia può essere posta fin dalla 11ª-12ª settimana di gestazione con metodica transvaginale. Nel gemello acardio non è possibile identificare il cuore. L'estremo cefalico può mancare del tutto oppure può osservarsi anencefalia, con presenza della sola base cranica. La cute fetale è ispessita e presenta aree simil-igromatose diffuse al collo e al tronco. Quasi sempre mancano gli arti superiori. Il gemello "pompa", invece, può presentare segni di idrope con epatosplenomegalia, idrotorace, versamento pericardico ed edema sottocutaneo.
L'Evoluzione della Riproduzione Assistita e le Gravidanze Multiple
In passato, a seguito di trattamenti di fecondazione assistita, molti parti erano gemellari o trigemini. Fino al 2009, la Legge 40 del 2004, che regola tutti i trattamenti di Procreazione Medicalmente Assistita (PMA), vietava il congelamento embrionale. Questo comportava che, nella maggior parte dei casi, si trattavano solo tre ovociti, e in caso di fecondazione, si era tenuti a procedere al transfer di tutti e tre gli embrioni ottenuti, con il conseguente aumento di gravidanze trigemine nel periodo compreso tra il 2004 e il 2009.
Nel 2009, un'importante sentenza della Corte costituzionale ha riportato la donna al centro della metodica, permettendo al medico di agire nel miglior interesse della paziente stessa. Inoltre, le avanzate tecniche di congelamento embrionario consentono ora di congelare gli embrioni sovrannumerari, preservandone le qualità e aumentando le possibilità di concepimento grazie all'opportunità, qualora si renda necessario, di eseguire successivi transfer differiti degli embrioni stessi. Questo ha contribuito a ridurre il tasso di gravidanze multiple ad alto ordine, ottimizzando la sicurezza per madre e nascituri.
Implicazioni Psicologiche ed Emotive
Affrontare la scoperta di una gravidanza, specialmente con una o due camere gestazionali e in particolare la possibilità di una gravidanza anembrionica o di complicanze in una gestazione multipla, può essere emotivamente molto provante. La speranza iniziale di una gravidanza, magari gemellare, può trasformarsi in profonda delusione e dolore se una delle camere non si sviluppa o se la gravidanza non progredisce. Queste parole, "camera gestazionale vuota", possono far crollare il sogno di una gravidanza al momento della prima ecografia, ed è opportuno comprenderle fino in fondo per riuscire a superare la delusione che ne consegue.
È fondamentale che le donne che attraversano queste esperienze ricevano un adeguato supporto psicologico. Il confronto con altre donne che hanno vissuto situazioni simili, il sostegno del partner, della famiglia e degli amici, e l'assistenza di professionisti sanitari qualificati sono essenziali per elaborare il lutto e affrontare il percorso futuro, sia esso il tentativo di una nuova gravidanza o la gestione di una gravidanza gemellare con le sue sfide. La gestione di una gravidanza, sia essa singola, gemellare o complicata da anomalie precoci, richiede informazioni accurate, un dialogo aperto con il proprio medico e un forte supporto emotivo.