L'incompatibilità del fattore Rh rappresenta una condizione medica di rilevante importanza in ambito ostetrico, con implicazioni significative per la salute del feto e del neonato. Comprendere i meccanismi alla base di questa incompatibilità e l'efficacia delle misure preventive è fondamentale, specialmente in eventi delicati come un aborto spontaneo, che possono innescare una risposta immunitaria materna con conseguenze potenzialmente gravi per le gravidanze future. L'immunoprofilassi anti-D emerge come una pietra miliare nella storia della medicina, offrendo una protezione cruciale contro l'alloimmunizzazione Rh materna.
L'Incompatibilità Rh: Meccanismi e Implicazioni in Gravidanza
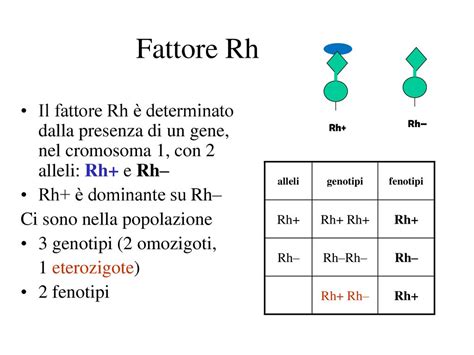
Il fattore Rh è uno dei sistemi di gruppi sanguigni più studiati, dopo il sistema AB0, ed è determinato dalla presenza o assenza di specifici antigeni sulla superficie dei globuli rossi. L'antigene più immunogeno e clinicamente rilevante è l'antigene D. Un individuo è considerato Rh positivo (Rh+) se possiede l'antigene D, mentre è Rh negativo (Rh-) se ne è privo. La verifica del gruppo sanguigno e del fattore Rh è infatti uno degli esami che vengono offerti a tutte le donne all'inizio della gravidanza, proprio per identificare precocemente potenziali rischi.
I problemi insorgono quando una madre Rh negativa è esposta al sangue di un feto Rh positivo. Questa situazione si verifica se il padre è Rh positivo, in quanto il fattore Rh è un carattere dominante, e il feto eredita l'antigene D dal genitore Rh positivo. In tali circostanze, se il feto presenta l'antigene D sui propri eritrociti, può crearsi un'incompatibilità Rh tra madre e feto.
Il sistema immunitario materno identifica gli antigeni Rh positivi del feto come estranei, scatenando una risposta immunitaria. Questo processo è noto come alloimmunizzazione Rh e porta alla produzione di anticorpi specifici, chiamati anticorpi anti-D. È vitale comprendere che il rischio che vengano prodotti anticorpi materni contro l’antigene Rh positivo, che le donne negative non possiedono e non riconoscono come proprio, esiste per la coppia madre-neonato, a prescindere dal padre: è la madre che non deve immunizzarsi.
Generalmente, nella prima gravidanza, la circolazione sanguigna materna e fetale rimangono ben separate grazie alla placenta, e dunque è raro che si giunga ad una produzione anticorpale significativa nei confronti delle emazie fetali Rh positive. In molti casi, l'organismo materno sviluppa gli anticorpi durante il parto, quando si verificano le maggiori opportunità di contatto tra il sangue materno e quello fetale. Tuttavia, l'immunizzazione può avvenire anche in altre circostanze che comportano un'emorragia feto-materna, come eventi traumatici, procedure invasive o perdite ematiche in gravidanza. Una volta entrato in contatto con l'antigene D, l'organismo materno acquisisce e conserva la capacità di produrre anticorpi specifici contro tale molecola, rendendo le gravidanze successive particolarmente a rischio.
Per valutare la presenza di anticorpi materni liberi contro i globuli rossi, viene eseguito il test di Coombs indiretto. Questo test è uno strumento diagnostico essenziale per monitorare lo stato di sensibilizzazione della madre Rh negativa durante la gravidanza.
La Malattia Emolitica del Feto e del Neonato (MEFN): Il Pericolo dell'Immunizzazione
La conseguenza più temibile dell'alloimmunizzazione Rh materna è la Malattia Emolitica del Feto e del Neonato (MEFN), conosciuta anche come Eritroblastosi Fetale. Questa condizione è caratterizzata da un’anemia emolitica provocata dalla reazione immunomediata tra gli anticorpi materni di classe IgG e gli antigeni presenti sui globuli rossi del feto. Le IgG anti-D prodotte dalla madre, infatti, hanno la capacità di attraversare la placenta e raggiungere il circolo sanguigno fetale. Una volta nel feto, questi anticorpi si legano agli eritrociti Rh positivi, identificandoli come bersagli per la distruzione. Il fenomeno dell’emorragia feto-materna (EFM), anche se microscopico, può innescare questa reazione, che ha come conseguenza la distruzione dei globuli rossi fetali, principalmente nella milza.
La distruzione massiva dei globuli rossi fetali causa un'anemia che può variare da lieve a estremamente grave. Nei casi più severi, l'anemia può portare a idrope fetale (accumulo anomalo di liquidi nei tessuti fetali) e, purtroppo, anche a morte intrauterina. Se il bambino nasce vivo, la MEFN si manifesta tipicamente con ittero neonatale grave e anemia che può richiedere terapie intensive, incluse trasfusioni di sangue. È importante notare che gli anticorpi rilevati solo nel terzo trimestre di gravidanza di solito non causano una MEFN grave, ma la loro presenza richiede comunque un attento monitoraggio.
Esistono anche altre forme di incompatibilità ematica, come quella AB0, che si verifica quando i genitori hanno tra di loro gruppi sanguigni 0, A, B o AB diversi. Durante la gravidanza, l'immunizzazione per i gruppi sanguigni A e B è ancora più frequente dell'immunizzazione Rh, ma a differenza di quest'ultima di rado provoca problemi clinici di rilievo. Interessa infatti circa l'uno percento delle nascite, ma solo nell'1,5 - 2% dei casi si registrano manifestazioni importanti, tali da comportare la necessità di terapia trasfusionale nello 0,02% dei casi. Di regola, infatti, si tratta di un ittero da incompatibilità AB0, una condizione solitamente non grave, dove l'ittero non è così elevato da provocare problemi neurologici e l'anemia non raggiunge valori tali da richiedere la trasfusione ematica. Per l'incompatibilità AB0, tuttavia, non esiste al momento una terapia di prevenzione specifica. Esiste inoltre la possibilità che la madre sviluppi anticorpi verso il feto anche per altri fattori sanguigni minori rispetto al gruppo AB0 e al fattore Rh, ma si tratta di evenienze più rare.
Malattia emolitica del neonato (Eritroblastosi fetale)
L'Immunoprofilassi Anti-D: Un Intervento Salvavita
La possibilità di prevenire l'immunizzazione Rh tramite immunoprofilassi anti-D rappresenta una pietra miliare nella storia della medicina, avendo trasformato radicalmente la prognosi delle gravidanze a rischio di MEFN. La profilassi anti-D si basa sull'iniezione di immunoglobuline anti-D (anti Rh), praticata per via intramuscolare, solitamente sulla spalla.
Queste immunoglobuline IgG anti-D sono emoderivati, ottenuti dal plasma di donatori Rh D negativi con alti livelli circolanti di anti-D, a seguito di immunizzazione volontaria e controllata. Una volta somministrate alla madre Rh negativa, le immunoglobuline anti-D agiscono in modo cruciale. Il loro meccanismo d'azione consiste nel sensibilizzare e, di fatto, neutralizzare le emazie Rh positive provenienti dal circolo fetale prima che il sistema immunitario materno le riconosca come estranee. In pratica, le IgG anti-D sensibilizzano queste emazie Rh positive, che vengono progressivamente eliminate dal circolo materno, impedendo così lo sviluppo di una risposta immunologica attiva e duratura contro l’antigene D.
È fondamentale sottolineare che il sistema immunitario materno non subisce alcun danno in caso di somministrazione della profilassi anti-D. Al contrario, la profilassi protegge la madre da un'immunizzazione che, se avvenisse, potrebbe compromettere seriamente le future gravidanze. In questo modo, nelle gravidanze successive, viene eliminato, o perlomeno attenuato, il rischio di malattia emolitica da incompatibilità materno-fetale.
Un aspetto importante del monitoraggio post-profilassi è l'esecuzione del test di Coombs indiretto. Il risultato positivo di questo test, dopo l'esecuzione dell'immunoprofilassi, non è motivo di preoccupazione, bensì conferma che l'iniezione somministrata ha determinato l'effetto voluto: la presenza transitoria delle immunoglobuline anti-D somministrate.
Quando Somministrare l'Immunoprofilassi Anti-D: Indicazioni e Tempistiche Chiave
L'immunoprofilassi anti-D è un trattamento mirato a prevenire l'alloimmunizzazione materna, e la sua somministrazione è indicata in diverse circostanze in cui potrebbe verificarsi un'emorragia feto-materna e quindi un potenziale contatto tra il sangue del feto e quello della madre. Si sviluppano anticorpi materni ogni volta che c'è un contatto fra il sangue materno e quello del feto. Questo può avvenire sia durante la gravidanza sia, più frequentemente, in seguito al parto.
Una delle indicazioni principali è la somministrazione di routine ante-natale. Per evitare sensibilizzazioni già durante la gravidanza, ad esempio a causa di piccole emorragie transplacentari, l'immunoprofilassi può essere effettuata in maniera sistemica alla 28ª - 30ª settimana di gestazione, estendendola a tutte le donne Rh negative non sensibilizzate. Successivamente, viene ripetuta entro 72 ore dal parto nel caso il neonato sia Rh positivo.
La profilassi anti-D è raccomandata anche dopo il parto di un bambino Rh positivo da parte di una madre Rh negativa. In questo contesto, come nel caso di Rosanna, una madre che ha partorito una bambina con fattore Rh positivo, e che è stata sottoposta ad immunoprofilassi anti D, è stata protetta in vista di prossime eventuali gravidanze, non sapendo se nascerà ancora un figlio Rh positivo oppure no. Il test di Coombs indiretto, per le donne RhD negative che eseguono la profilassi ante-natale a 28 settimane, deve essere ripetuto prima della somministrazione dell’immunoprofilassi. Altre ricerche anticorpali non dovrebbero essere effettuate di routine se il risultato del Test di Coombs indiretto a 28 settimane è negativo.
Durante la gravidanza, si possono sviluppare anticorpi a causa di esami invasivi o eventi particolari che comportano un rischio di passaggio di sangue fetale nel circolo materno. Tra questi figurano l'amniocentesi, la villocentesi, la funicolocentesi o altre procedure diagnostiche prenatali invasive. Generalmente, quindi, nel caso la gestante Rh negativa venga sottoposta a una procedura diagnostica invasiva, di routine viene sottoposta a un trattamento con immunoglobuline anti-D, che eliminano le emazie fetali o ne bloccano i siti antigenici. L'immunoprofilassi non va effettuata prima della 28ª settimana, a meno di effettuare la diagnosi prenatale invasiva in quanto la procedura implica il rischio di passaggio di sangue dal circolo fetale a quello materno.
Altre situazioni a rischio includono perdite di sangue in gravidanza, traumi addominali, minacce di aborto, o manovre ostetriche per la versione cefalica del feto. In caso di minaccia di aborto le linee guida attuali indicano di effettuare la profilassi anti Rh anche se la donna si trova ancora nel primo trimestre di gravidanza, proprio per prevenire l'immunizzazione.
È importante sottolineare che se la madre è assolutamente certa che il bambino sia Rh negativo come la madre, la profilassi, a cui vengono sottoposte le donne Rh negative con bimbo Rh positivo, non serve in quanto tra il loro sangue non vi è incompatibilità. Inoltre, se la produzione di anticorpi anti-Rh è già attiva a causa di precedenti esposizioni (ad es. per precedenti trasfusioni di sangue, uso promiscuo di siringhe ecc.), questi anticorpi attraverseranno la placenta distruggendo i globuli rossi fetali. In questi casi, la profilassi non sarebbe efficace e, quando la gravità delle circostanze lo richiede, i medici possono ricorrere a terapie alternative, come una precoce trasfusione del sangue fetale in utero, in modo da renderlo analogo a quello della madre. Dopo la nascita, il sangue trasfuso verrà gradatamente sostituito da quello prodotto nel midollo osseo del bambino.
L'Imperativo della Profilassi Anti-D dopo un Aborto Spontaneo
L'aborto spontaneo, sebbene sia un evento purtroppo comune, rappresenta una condizione specifica in cui l'immunoprofilassi anti-D assume un'importanza cruciale per le donne Rh negative. Durante un aborto spontaneo, si verifica una discontinuità della placenta o dell'interfaccia materno-fetale, il che aumenta il rischio di un'emorragia feto-materna. Anche in assenza di segni evidenti di emorragia, piccole quantità di sangue fetale Rh positivo possono passare nel circolo materno, innescando una risposta immunitaria.
Come indicato dalle linee guida, in caso di minaccia di aborto, la profilassi anti-Rh va effettuata anche se la donna si trova ancora nel primo trimestre di gravidanza. Questo principio si estende a ogni evento che possa comportare un'interruzione della gravidanza, incluso un aborto spontaneo o una procedura di raschiamento conseguente. Il mancato riconoscimento di questo rischio e la conseguente assenza di profilassi possono avere implicazioni di vasta portata per la capacità riproduttiva futura della donna.
Il problema si ripresenta nella successiva gravidanza. Se la madre Rh negativa si sensibilizza dopo un aborto spontaneo non trattato, il suo organismo avrà sviluppato anticorpi anti-D. In una successiva gravidanza con un feto Rh positivo, questi anticorpi attraverseranno la placenta e attaccheranno i globuli rossi del nuovo feto, portando alla già descritta e potenzialmente devastante Malattia Emolitica del Feto e del Neonato.
Il caso di una donna con gruppo sanguigno B RH negativo che ha ricevuto una somministrazione di immunoglobuline anti D (Rhophylac) quattro giorni prima di un raschiamento programmato è un esempio pratico della necessità di questa prevenzione. Questa somministrazione è stata fatta proprio per evitare che possa ricapitare, ovvero per prevenire l'alloimmunizzazione e proteggere le gravidanze future. Pertanto, la profilassi dopo un aborto spontaneo o una sua gestione chirurgica è un atto medico preventivo essenziale per le donne Rh negative non immunizzate, mirato a salvaguardare la salute di eventuali figli futuri Rh positivi.
Il Ruolo della Consulenza Pre-Concezionale e il Monitoraggio in Gravidanza
La prevenzione delle complicanze legate all'incompatibilità Rh inizia ben prima della gravidanza, o almeno nelle sue fasi iniziali. Un'accurata consulenza pre-concezionale assume un'importanza fondamentale, specialmente per le coppie che stanno pianificando una gravidanza.
Durante la fase pre-concezionale, è fortemente raccomandato che entrambi i partner conoscano il proprio gruppo sanguigno e fattore Rh. Se la madre è Rh negativa e il padre è Rh positivo o con Rh sconosciuto, questa informazione permette di identificare una potenziale situazione a rischio fin dall'inizio. L'esempio di una ginecologa che prescrive acido folico e si informa sul gruppo sanguigno dei partner prima della ricerca di un bambino sottolinea un approccio preventivo completo, che dovrebbe essere la norma. Purtroppo, la variabilità nella pratica clinica può portare a situazioni in cui questi aspetti non vengono indagati preventivamente, lasciando la donna o la coppia impreparate di fronte a possibili complicazioni.
Una volta iniziata la gravidanza, la verifica del gruppo sanguigno e del fattore Rh è tra i primi esami offerti a tutte le donne. Per le gestanti Rh negative, il monitoraggio prosegue con l'esecuzione periodica del test di Coombs indiretto, che valuta la presenza di anticorpi liberi contro i globuli rossi fetali nel sangue materno. Nelle donne RhD negative che eseguono la profilassi ante-natale a 28 settimane, il Test di Coombs indiretto deve essere ripetuto prima della somministrazione dell’immunoprofilassi, per confermare l'assenza di immunizzazione preesistente. Altre ricerche anticorpali non dovrebbero essere effettuate di routine se il risultato del Test di Coombs indiretto a 28 settimane è negativo.
Un'attenta gestione clinica e la consapevolezza dei rischi sono essenziali per assicurare che ogni donna Rh negativa riceva l'immunoprofilassi anti-D quando e come indicato, proteggendo così non solo la gravidanza in corso ma anche quelle future. È sempre opportuno ricordare che il parere degli specialisti ha uno scopo puramente informativo e non può in nessun caso sostituirsi alla visita specialistica o al rapporto diretto con il medico curante, che resta il punto di riferimento per ogni decisione terapeutica e preventiva.
