Le gravidanze considerate “ad alto rischio” richiedono cure speciali e un monitoraggio più attento. Fortunatamente, questi casi riguardano solo il 10% di tutte le gravidanze e oggi la scienza e la tecnologia medica hanno sviluppato metodi efficaci per prevenire o gestire le complicazioni in modo positivo. È quindi essenziale identificare precocemente le donne incinte con fattori di rischio attraverso una buona anamnesi e valutarne l’importanza relativa per ridurre le conseguenze negative e ottenere il miglior risultato al termine della gravidanza. Sono molte le situazioni che possono classificare una gravidanza come ad alto rischio. In queste gravidanze è necessario un monitoraggio più rigoroso e specializzato, sempre assistito da un team multidisciplinare. Questa équipe comprende ostetrici altamente qualificati con comprovata esperienza nella gestione delle malattie materne e fetali, insieme a professionisti di supporto: biologi molecolari, genetisti, endocrinologi, ostetriche, pediatri e anestesisti. L’obiettivo è quello di offrire alla donna incinta un’attenzione personalizzata, poiché questo comporta di solito un certo livello di preoccupazione e di inquietudine.

Fattori di rischio pre-concezionali e caratteristiche materne
Alcuni fattori di rischio di complicanze della gravidanza sono presenti prima che la donna concepisca. Tali fattori includono alcune caratteristiche fisiche, come età e peso, problemi in una precedente gravidanza, compresa la necessità di un parto cesareo, e alcuni disturbi presenti prima della gravidanza. Circa il 13% di tutte le gravidanze riguarda madri adolescenti. Le adolescenti presentano un rischio aumentato di preeclampsia, travaglio pretermine e anemia, spesso portando a neonati sottopeso. In parte il motivo di questi rischi è una probabilità inferiore per le adolescenti di ricevere assistenza sanitaria durante la gravidanza.
Anche l’età avanzata è un fattore di complicanze della gravidanza. Si registra un numero crescente di pazienti che desiderano una gravidanza dopo i 40 anni, tanto che non è raro trovare donne incinte a 50 anni. Le donne al di sopra dei 35 anni sono a maggior rischio di manifestare disturbi preesistenti, come l’ipertensione arteriosa o il diabete, problemi collegati alla gravidanza come preeclampsia, diabete gestazionale, anomalie cromosomiche del feto e morte alla nascita. L’aumento dell’età della donna la predispone a errori nella genetica degli ovociti (in particolare nei cromosomi) in modo tale che a 42 anni possiamo scoprire che fino all’80% degli ovociti che ci rimangono presentano queste alterazioni. Per questo motivo, il rischio di aborto aumenta e sarebbe consigliabile effettuare un’ecografia precoce nel primo trimestre (tra le 8-10 settimane) per valutare tempestivamente la vitalità e non aspettare l’ecografia di screening alla 12-13ª settimana. Per sapere il prima possibile se la nostra gravidanza è a rischio di alterazioni cromosomiche, esiste la possibilità di eseguire un test del DNA fetale nel sangue materno, che può essere utilizzato per individuare precocemente le anomalie.
L’impatto del peso corporeo sulla salute ostetrica
Le donne con indice di massa corporea (IMC) inferiore a 19,8 prima della gravidanza hanno maggiori probabilità di partorire bambini piccoli e sottopeso. Le donne con un IMC di 25-29,9 prima della gravidanza (sovrappeso) e con un IMC superiore a 30 (obese) hanno maggiori probabilità di avere bambini molto grandi, neonati sottopeso, bambini con difetti congeniti, aborti spontanei e nati morti, diabete gestazionale, ipertensione gestazionale, preeclampsia e una gravidanza che dura 42 settimane o più, con una maggiore necessità di parto cesareo. I medici incoraggiano la maggioranza delle donne a fare attività fisica almeno 3 volte a settimana, per un totale di 150 minuti alla settimana. Le donne devono parlare con il proprio medico dell’aumento di peso, della dieta e dell’attività fisica appropriati durante la visita prenatale iniziale e periodicamente durante tutta la gravidanza.
Gestione delle patologie ostetriche e linee guida nazionali
Frutto del lavoro di un ampio gruppo di specialisti, un documento fondamentale articola in quattro principali capitoli della patologia ostetrica (ipertensione, diabete, ritardo di crescita fetale e parto prematuro) le strategie per prevenire, riconoscere e trattare le principali complicanze. La Società Italiana di Ginecologia e Ostetricia (SIGO) presenta linee guida nazionali dedicate alle gravidanze ad alto rischio, un vademecum completo per la prevenzione, la diagnosi precoce e la gestione delle complicanze che possono mettere a rischio la salute di madri e bambini.
In Italia, l’età media della prima gravidanza continua ad aumentare, con un impatto significativo sul rischio di complicanze ostetriche. Questo rende fondamentale disporre di strumenti clinici aggiornati per intercettare e gestire al meglio le gravidanze ad alto rischio. La causa più frequente e drammatica di morte da parto è l’emorragia massiva. L’emorragia può dipendere da fattori diversi, tra cui patologie della coagulazione ma, soprattutto, anomalie della placenta. Le anomalie pericolose della placenta hanno tre caratteristiche principali: problemi di annidamento in utero, di sede di impianto e di tempo errato di distacco. Nel primo caso, la placenta si annida troppo all’interno della parete dell’utero (placenta accreta, increta, percreta). Nel momento del secondamento, questo non succede perché i villi, troppo radicati, non si staccano. A quel punto l’utero non può contrarsi, stringendo i vasi sanguigni che lo irrorano, così da bloccare la perdita di sangue.
🩸EMORRAGIA DEL POST PARTUM: tutto ciò che devi sapere🩸
Focus sulle condizioni genetiche: l’Acondroplasia
L’acondroplasia afferisce alla displasia ossea con micromelia. È una patologia di origine genetica ed è causata da mutazioni del gene FGFR3, fattore di crescita dei fibroblasti, che codifica per una molecola espressa nella cartilagine in accrescimento e per la regolazione della crescita lineare delle ossa. Negli individui affetti da acondroplasia, la cartilagine di accrescimento delle ossa lunghe degli arti superiori e inferiori non riesce a svilupparsi in modo completo. L'acondroplasia rientra nell'elenco delle malattie congenite e la trasmissione avviene con modalità autosomica dominante: se un individuo eredita una copia alterata del gene da uno dei genitori, manifesta la malattia.
Quasi il 100 per cento dei neonati affetti da acondroplasia presenta la stessa mutazione genetica. In 9 casi su 10 chi è colpito dalla patologia nasce da genitori normali. L’anomalia infatti si manifesta negli spermatozoi e nell’ovulo al momento del concepimento, senza distinzione di razza o sesso. Secondo quanto riporta il National Human Genome Research Institute (NHGRI), in più dell'80% dei casi, l'acondroplasia è una malattia genetica non ereditaria, quindi la mutazione responsabile di questa patologia è spontanea e ha luogo durante i primi momenti dello sviluppo embrionale.
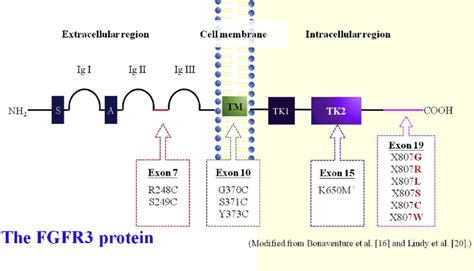
Diagnosi e gestione clinica dell'acondroplasia
La diagnosi prenatale di acondroplasia si basa normalmente su un'ecografia ostetrica, che evidenzia alcuni segni sospetti (es. testa particolarmente grande) e su un test genetico su un campione di liquido amniotico. In epoca prenatale, i segni includono la crescita delle ossa lunghe delle braccia e delle gambe che non tiene il passo con la crescita della testa, la testa sproporzionatamente grande con fronte prominente, la mano a tridente e il liquido amniotico in eccesso. Alla nascita, la diagnosi si effettua mediante l’osservazione delle caratteristiche fisiche del bambino, la misurazione delle ossa di braccia e gambe, l’RX delle ossa lunghe e la valutazione genetica.
Gli individui con acondroplasia hanno un’intelligenza e un'aspettativa di vita paragonabile a quella delle persone sane. Tuttavia, c’è un maggiore rischio di morte durante il primo anno di vita per la compressione dei centri nervosi del respiro. Sono possibili alcuni interventi ortopedici mirati a migliorare le condizioni dei pazienti, che dovrebbero essere sottoposti anche a controlli periodici su altezza e peso, per evitare lo sviluppo di obesità. Sono possibili anche complicate procedure di allungamento degli arti: la terapia chirurgica mirata all’allungamento delle ossa femorali e tibiali si può eseguire dai 12 anni d’età.
Complicazioni frequenti e disturbi in gravidanza
Mal di testa, dolori alla pancia o pressione alta sono tutti disturbi che durante la gravidanza possono preoccupare le future mamme, sebbene poi, nella maggior parte dei casi, non si trasformano in vere complicazioni per la gestante e il feto. È importante per una mamma in attesa sapere che la leucorrea gravidica non è una malattia, bensì un fenomeno fisiologico legato alle modificazioni ormonali indotte dalla gravidanza, e che non deve perciò allarmare. Non occorre allarmarsi se i valori dei globuli bianchi sono alti in gravidanza, poiché non sempre questo è sintomo di anomalie o patologie.
I cambiamenti ormonali, l’aumento di peso e di volume dell’utero e del feto rappresentano le principali cause della sciatalgia in gravidanza. Ad oggi le cause della gestosi gravidica non sono note. Le donne in gravidanza sono molto più soggette a contrarre l’influenza, dati i cambiamenti ormonali del corpo. Le cause delle perdite di sangue in gravidanza possono essere numerose e diverse in base all’epoca gestazionale in cui ci troviamo. Il pericolo dell’Escherichia coli in gravidanza risiede nelle potenziali complicazioni che un’infezione non trattata può provocare. Le infezioni urinarie possono rapidamente evolvere in condizioni più gravi. L'uso di antibiotici in gravidanza è considerato sicuro, ma è strettamente legato alla prescrizione medica e deve tenere conto di alcuni fattori.
Monitoraggio delle gravidanze gemellari e multi-rischio
La gravidanza con due o più gemelli (gestazione multipla) aumenta il rischio di neonati sottopeso, parto pretermine, distacco della placenta precoce, difetti congeniti, morte in utero o morte del neonato e, dopo il parto, sanguinamento vaginale della madre. La gestazione multipla viene solitamente identificata nell’ecografia effettuata nel primo trimestre. L’incidenza di gestazioni multiple è in aumento; l’uso di tecnologie di procreazione assistita ha contribuito notevolmente a questo aumento.
In caso di gravidanza ad alto rischio, è necessario monitorare la salute della madre e del bambino con maggiore frequenza e attenzione rispetto alle normali gravidanze. Ricevere una diagnosi di gravidanza ad alto rischio può provocare ansia e angoscia nella madre, la quale potrebbe anche sentirsi sopraffatta dalle cure aggiuntive necessarie per prevenire eventuali complicazioni. È importante che il medico valuti anche questi aspetti aiutando la futura madre nella gestione di queste emozioni. La donna che deve affrontare una gravidanza ad alto rischio può trovare conforto nei familiari, negli amici o nei gruppi di supporto dove può condividere i propri sentimenti e le proprie preoccupazioni con coloro che hanno avuto o stanno vivendo esperienze simili.

Esposizioni ambientali e prevenzione
Le sostanze e le patologie che aumentano il rischio di difetti congeniti sono chiamate teratogeni. I difetti congeniti hanno maggiori probabilità di verificarsi se le donne vengono esposte a un teratogeno da 2 a 8 settimane dopo l’inizio della gravidanza perché questo è il periodo in cui si formano gli organi del feto. Anche fumare in gravidanza può rallentare la crescita del bambino, che nascerà con un basso peso e sarà più esposto a ritardi e disturbi dello sviluppo, oltre ad avere una maggiore suscettibilità alle infezioni. Anche il consumo di alcol durante la gravidanza è generalmente sconsigliato, a causa di complicazioni che possono addirittura essere fatali per il bambino. Il pesce di mare a basso contenuto di mercurio comprende sogliola, gambero, tonno leggero in scatola, salmone, merluzzo nero, tilapia, merluzzo e pesce gatto.
Prima della gravidanza, il 48% delle gravidanze inizia ancor oggi “per caso” o “se capita, siamo contenti”. La gravidanza è un viaggio che dura tutta la vita. Sono indispensabili: visita preconcezionale, polivitaminico con acido folico (0,4 mg al dì), esami per escludere malattie infettive, diabete, ipertensione. Partire normopeso, o mettersi a dieta. Fare un’ora di passeggiata veloce al giorno. Eliminare alcol, fumo, droghe. Attenzione ai tatuaggi: il piombo, contenuto nei coloranti di bassa qualità, è malformativo quando supera i livelli di sicurezza. Si accumula nell’osso e può manifestare la tossicità anche a distanza di anni. Durante la gravidanza, se si parte normopeso, aumentare di circa 1 chilo al mese nel primo trimestre, 1.200 grammi al mese nel secondo, 1.500 grammi al mese nel terzo. Preferire amidi, cereali e legumi alla sera, per ottimizzare la glicemia e la nutrizione del piccolo nelle ore notturne, con proteine a pranzo. Integrare l’alimentazione con ferro, acido folico, vitamina D, magnesio, omega 3 e omega 6. Per il parto: yoga, esercizi di respirazione e di rilassamento dei muscoli del pavimento pelvico ottimizzano la preparazione. La scelta di ginecologi e ostetrici esperti, e di ospedali con un elevato numero di parti, aumentano la probabilità di avere un’assistenza eccellente dal punto di vista medico, anche nella gestione delle emergenze.