Quando una donna scopre di essere in gravidanza, una delle prime e più profonde domande che si pone, o che le viene posta, riguarda la salute del suo futuro bambino. Proviamo a domandare a una donna che ha appena saputo di essere in gravidanza cosa desidera per il bambino. È molto probabile che la risposta sia «che sia sano». Desideri come maschio, femmina, bello, buono, felice, una brava persona - tutti desideri legittimi - vengono molto dopo, in coda. Questa aspirazione universale alla salute del nascituro ha guidato per secoli la ricerca e lo sviluppo di metodi sempre più sofisticati per comprendere e monitorare lo sviluppo fetale.
Fino a qualche decennio fa un figlio custodito nel ventre materno era un vero e proprio mistero: nei secoli indovini e stregoni si sono cimentati a decifrarlo, a partire dalle innumerevoli quanto inutili tecniche divinatorie per scoprire almeno il sesso del bambino. Oggi possiamo affermare di avere in parte svelato il mistero perché decodifichiamo le informazioni contenute nel materiale genetico e attraverso l’ecografia spiamo il piccolo in tempo reale. La decisione di avere un figlio, come qualsiasi cosa nella vita, non è comunque del tutto scevra da rischi. Indipendentemente dalla causa, ogni futuro genitore presenta un rischio di base del 3% di avere un bambino con un difetto congenito alla nascita più o meno grave. Difetti congeniti si riscontrano solo nel 5% delle gravidanze e possono essere più o meno gravi. È importante sapere che non tutti i difetti congeniti sono diagnosticabili, né con metodi ecografici né con indagini su sangue o liquido amniotico, e che non esiste un unico esame in grado di dirci se il bambino sarà sano o meno. Oggi alcuni di questi rischi e alcuni dei difetti congeniti del feto possono essere individuati e diagnosticati durante la gravidanza, attraverso quella che viene definita diagnosi prenatale.
Il Test del DNA Fetale (NIPT): Una Finestra sul Futuro Senza Rischi Invasivi
Nel panorama moderno della diagnosi prenatale, il Test del DNA fetale (NIPT), acronimo di Non Invasive Prenatal Test, ha rivoluzionato l'approccio alla valutazione delle anomalie cromosomiche. Questo test si basa sulla ricerca e l’analisi del DNA estratto dalle cellule del feto circolanti nel sangue materno, ed è una metodica di screening che negli ultimi anni è diventata sempre più diffusa, soprattutto perché non è invasiva né rischiosa per la gestante o per il feto. Per effettuarlo, infatti, basta fare un semplice prelievo del sangue della gestante. Questa caratteristica lo rende estremamente attrattivo rispetto alle procedure diagnostiche invasive, le quali, pur fornendo una diagnosi di certezza, comportano un minimo rischio di complicanze.
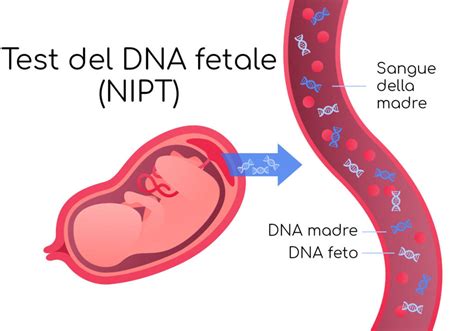
Durante la gravidanza, alcuni frammenti di DNA del feto e della placenta circolano nel sangue materno. Il DNA fetale è rilevabile sin dalla quinta settimana di gestazione, la sua concentrazione aumenta nelle settimane successive e scompare dopo il parto. La quantità di DNA fetale idonea per eseguire il test è riscontrabile dalla decima settimana di gravidanza in avanti. Il test NIPT è uno screening prenatale non invasivo che analizza frammenti di DNA del feto presenti nel sangue materno. Si esegue dalla decima settimana di gravidanza, idealmente tra la 10ª e la 13ª settimana, compatibilmente con le linee guida regionali. Se eseguito troppo precocemente, la frazione di DNA fetale nel sangue materno potrebbe essere insufficiente per l’analisi affidabile. L’esame studia in modo dettagliato le sequenze di DNA del nascituro per ogni cromosoma, confrontandola con quella della mamma. Trattandosi di un prelievo di sangue, è consigliato presentarsi a digiuno per l’esecuzione del test. Gli esiti di questo esame - tendenzialmente - vengono consegnati dopo 15 giorni dal prelievo.
Il test del DNA fetale rileva alterazioni per quanto riguarda la Trisomia 21 (Sindrome di Down), Trisomia 18 (Sindrome di Edwards) e Trisomia 13 (Sindrome di Patau). Il test è in grado di identificare circa il 99% dei feti affetti da Trisomia 21 e circa il 95% di quelli con Trisomia 18 e 13. La percentuale di falsi positivi è di circa lo 0.3%. Il test prevede, inoltre, la determinazione del sesso fetale, informazione aggiuntiva gradita alla paziente ed utile alla gestione di eventuali malattie genetiche legate al sesso. Alcuni laboratori offrono la possibilità di estendere l’analisi anche ad altri cromosomi fetali e, in alcuni casi, allo studio di malattie genetiche molto rare, come microdelezioni e alcune malattie metaboliche. Tuttavia, i dati attualmente disponibili sull’affidabilità del test esteso ad altre patologie non sono sufficienti per raccomandarne l’utilizzo clinico di routine. Pertanto, le raccomandazioni delle società scientifiche di settore non consigliano di eseguire il test del DNA fetale per lo screening di anomalie diverse dalle comuni trisomie.
Il Test Combinato (Bi-test): Una Valutazione Preliminare Essenziale
Accanto al NIPT, il test combinato, spesso chiamato anche Bi-test, è un esame di screening fortemente raccomandato a tutte le donne in gravidanza, sia singola che gemellare, per valutare la probabilità che il feto possa essere affetto da un’anomalia cromosomica tra quelle note e più frequenti. Il test combinato comprende un’ecografia ed un prelievo ematico materno. I dati vengono poi combinati per produrre un unico risultato, espresso come probabilità per lo sviluppo delle patologie indagate. Il nome Bi-test deriva dal fatto che questo esame si divide in due diverse indagini mediche che si effettuano in momenti separati. La prima consiste in un semplice prelievo di sangue della madre per cercare due proteine specifiche, che sono biomarcatori di patologie fetali.
Il test combinato deve essere eseguito tra le 11 e le 13 settimane di gestazione, quando la lunghezza del feto (CRL) è compresa tra 45 e 84 mm. L’ecografia eseguita nell’ambito del test combinato prevede la misurazione di vari parametri, tra cui la translucenza nucale, ovvero uno spazio liquido che è possibile visualizzare in tutte le gravidanze a livello del collo fetale. Nella maggior parte dei casi con anomalie cromosomiche fetali, questo spazio risulta aumentato di spessore, mentre nella maggior parte dei feti non affetti la misurazione rientra negli intervalli di riferimento. Contestualmente all’ecografia o alcuni giorni prima, viene eseguito un prelievo di sangue materno per il dosaggio di due ormoni prodotti dalla placenta, ovvero la beta-hCG e la PAPP-A, che risultano alterati in una buona percentuale di gravidanze con anomalie dei cromosomi fetali o più predisposte allo sviluppo di disturbi ipertensivi materni.
I parametri ecografici e biochimici, oltre a quelli relativi alla storia clinica materna, vengono inseriti in un software validato a livello internazionale ed utilizzabile solo da operatori ecografici certificati. Il software calcola la probabilità che il feto sia affetto da Trisomia 21 (Sindrome di Down), Trisomia 18 (Sindrome di Edwards) e Trisomia 13 (Sindrome di Patau). Queste tre sono, in ordine decrescente, le anomalie cromosomiche più frequentemente diagnosticate in epoca prenatale. Il test combinato permette di identificare almeno il 90% dei feti affetti da trisomia 21, 18 o 13. La percentuale di falsi positivi è di circa il 5%.
Screening della sindrome di Down - Bi test e NIPT
L'Ecografia Ostetrica: Uno Sguardo Dettagliato sull'Anatomia Fetale
Indipendentemente dai test di screening biochimici o genetici, l’ecografia ostetrica rimane uno strumento insostituibile e di primaria importanza nel percorso della gravidanza. È lo strumento più efficace per valutare l’anatomia del feto ed escludere o diagnosticare malformazioni gravi degli organi fetali, alcune visibili già a partire dal primo trimestre di gravidanza. Infatti, le gravidanze con riscontri ecografici suggestivi di patologie fetali dovrebbero essere studiate con altre indagini, quali lo studio del cariotipo fetale con villocentesi od amniocentesi. L'ecografia del primo trimestre, in particolare, integra l'analisi genetica fornendo ulteriori elementi di conoscenza, permettendo di visualizzare direttamente lo sviluppo e la struttura del feto.
La Strategia di Screening Ottimale Secondo le Linee Guida
Sulla base delle evidenze scientifiche disponibili, la strategia di screening che permette di avere il massimo di informazioni cliniche sulla salute fetale e materna prevede, in prima battuta, l’esecuzione del test combinato in tutte le donne in gravidanza a 11-13 settimane di gestazione. Questa sequenza è fondamentale per una valutazione accurata del rischio.
Perché è importante seguire questa strategia? Secondo le linee guida nazionali ed internazionali non si deve consigliare l'esecuzione del test di screening basato sulla rilevazione del DNA fetale circolante nel plasma materno senza aver prima valutato il livello di probabilità di anomalie cromosomiche mediante il test combinato (BI-test) o almeno la misurazione ecografica della translucenza nucale che si deve eseguire tra l’11^ e la 13+ settimana di gestazione, né prima, né dopo. Senza questa valutazione il test del DNA è molto debole, addirittura improprio. Infatti valuterebbe un numero assai limitato di anomalie rispetto a quelle che possono essere intercettate con il bi-test.
A seconda dell'esito del test combinato, si delineano diversi percorsi:
- Casi a rischio molto alto per Trisomia 21, 18 o 13: in queste situazioni, così come in quelli con translucenza nucale elevata e/o con anomalie ecografiche significative, non viene consigliata l’esecuzione del test del DNA fetale, bensì l’esecuzione di una villocentesi o un’amniocentesi, sempre che la gestante desideri ricevere più informazioni possibili su eventuali patologie cromosomiche e genetiche fetali, alcune delle quali non sono indagabili con i test di screening attualmente a disposizione. L’indicazione è quella di procedere direttamente con un esame diagnostico invasivo, che fornisce una risposta definitiva.
- Casi a rischio molto basso: in questi scenari, non vengono ritenuti necessari ulteriori approfondimenti, data la bassa probabilità di anomalie.
- Casi a rischio intermedio: Nelle gravidanze che rientrano in una fascia di rischio cosiddetto intermedio, è utile ricorrere al test del DNA fetale (anche conosciuto come NIPT) come screening di seconda linea. Questo permette di riassegnare la gravidanza ad una classe di rischio molto basso o molto alto per Trisomia 21, 18 e 13, affinando la stima di probabilità.
Non si deve mai effettuare il test del DNA fetale PRIMA del Bi-test perché diversamente nel caso in cui il secondo evidenzi un alto rischio di anomalie non individuato dal primo diventa più difficile stabilire se fare o no l'amniocentesi.
I Limiti dei Test di Screening e la Necessità della Diagnosi di Certezza
È fondamentale comprendere che sia il Test del DNA fetale che il Test Combinato sono test di screening. Un test di screening fornisce una stima della probabilità che sia presente una determinata patologia, identificando un gruppo di soggetti a maggior rischio, ai quali riservare ulteriori approfondimenti diagnostici.
Il NIPT, pur avendo sensibilità e specificità molto elevate per le trisomie più frequenti (es. Trisomia 21), non è infallibile. Infatti si possono avere dei falsi positivi (il test segnala un’anomalia che non c’è) o falsi negativi (il test non la rileva). Un risultato negativo del test del DNA fetale, infatti, non può escludere al 100% la presenza di anomalie anche minime. Così, se è positivo, esiste almeno un 5% di feti che non hanno in realtà alcuna anomalia. L’attendibilità è del 99%, solo per i cromosomi che sono oggetto del test. Questo margine probabilmente verrà annullato in un futuro non lontano con l’ulteriore miglioramento della tecnica.
Inoltre, il test del DNA controlla solo alcune coppie di cromosomi, sebbene siano quelle dove si riscontra la gran parte delle patologie. L’esame inoltre non fornisce informazioni su altre patologie cromosomiche diverse da quelle sopracitate (ad esempio le traslocazioni). Uno dei limiti della metodica è rappresentato dalla presenza di mosaicismi a bassa percentuale e dalla possibilità che la quantità di DNA fetale circolante non sia sufficiente ad ottenere un risultato (ciò accade dall’1 al 5% delle gravidanze e soprattutto nelle donne obese ed afro-caraibiche). Si tratta, quindi, di un test di screening molto accurato per la ricerca delle trisomie 21, 18 e 13, ma non di una diagnosi di certezza.
L’unico modo per avere una diagnosi certa di anomalie dell’assetto cromosomico del feto consiste nel sottoporsi ad un esame invasivo di diagnosi prenatale, come la villocentesi o l’amniocentesi. Un esito positivo del test del DNA fetale richiede quindi necessariamente il ricorso a procedure strumentali invasive, che hanno l’obiettivo di confermare il risultato o escluderlo in maniera più attendibile. Queste procedure rimangono l’unico strumento per accertare il cariotipo fetale anche ai fini dell’eventuale interruzione della gravidanza. Fino a poco tempo fa, i rischi connessi con l’esecuzione di esami invasivi (amniocentesi e villocentesi) orientavano i sanitari a indirizzare alla diagnosi prenatale solo la popolazione femminile selezionata come “a rischio”. Tuttavia, questi esami possono associarsi, in circa lo 0.2% dei casi, alla perdita della gravidanza. La scelta di fare l'amniocentesi spetta esclusivamente alla donna che, comunque, dovrebbe tenere conto del fatto che solo questa indagine può escludere con sicurezza la sindrome di Down.
L'Indispensabile Consulenza Genetica e Familiare
I risultati di un test del DNA fetale devono essere sempre accompagnati, prima e dopo l’esito, da un’accurata consulenza genetica e familiare. Questo passaggio è cruciale al fine di individuare eventuali fattori di rischio materni e paterni che possono incidere sullo sviluppo di anomalie cromosomiche. La consulenza genetica aiuta la coppia a comprendere pienamente le implicazioni dei risultati dei test, le opzioni disponibili e a prendere decisioni informate riguardo alla gestione della gravidanza. Questa assistenza non si limita solo alla fase pre-test o post-esito, ma include anche la raccolta di informazioni su alcuni fattori di rischio che aumentano la possibilità di sviluppare delle anomalie nel nascituro, come la storia familiare, ovvero la presenza accertata o sospetta di malattie genetiche, sindromi cromosomiche o disordini del neurosviluppo nel ramo parentale materno e/o paterno.
Il Test del DNA Fetale in Casi Specifici e la Sua Accessibilità
Il test del DNA fetale è stato validato e ben documentato a livello scientifico, sia nelle gravidanze singole che in quelle gemellari, per le stesse anomalie indagate dal test combinato, ovvero le Trisomie 21, 18 e 13 (test base). Questa tecnica è, al momento, indicata in gravidanze singole nelle quali è sconsigliabile la diagnosi prenatale invasiva (elevato rischio di aborto spontaneo, gravidanze derivanti da fecondazione assistita), positività ai test di screening del primo o secondo trimestre, pazienti considerate comunque ad alto rischio, pazienti che richiedono una attendibilità maggiore rispetto al test di screening del primo trimestre (99% per la S. di Down contro il 90%).
Non è invece, al momento, da suggerire in prima istanza in donne a basso rischio o in gravidanze gemellari (insufficiente validazione scientifica per tutte le tipologie di gemellarità). Il NIPT, in base a quanto stabilito dalle Linee Guida Internazionali, non dovrebbe essere eseguito in caso di gravidanze gemellari bicoriali, ed in particolare in gravidanze plurigemine. L’utilizzo delle cellule fetali ottenute dal sangue materno per lo screening di anomalie genetiche e cromosomiche non deve essere proposto quale alternativa alla diagnosi prenatale invasiva che rimane, ad oggi, l’unico strumento per accertare il cariotipo fetale anche ai fini dell’eventuale interruzione della gravidanza, e non sostituisce, per l’elevato costo, lo screening combinato del primo trimestre.
Accessibilità e Costi in Italia
Il test non può essere eseguito ovunque né da chiunque. La situazione italiana è molto variegata, e solo la Regione Emilia Romagna ha recentemente avviato un programma di screening che ne prevede l’introduzione in tutta la regione, dopo una fase pilota di 9 mesi limitata all’area metropolitana di Bologna. È vero che alcune regioni italiane offrono gratuitamente il NIPT? Sì: a partire dal 1° luglio 2024, in alcune regioni (come Emilia-Romagna) il NIPT è offerto gratuitamente alle donne in gravidanza come parte del percorso nascita regionale. In generale, l’offerta gratuita e l’accessibilità possono variare secondo regione e condizioni. Nella maggior parte dei laboratori, il test base è a pagamento. Altro elemento che ne limita, almeno al momento attuale, l’uso è il costo elevato dovuto alla complessità dell’isolamento e dello studio del DNA fetale presente nel sangue materno. Il NIPT è semplicemente un’opportunità per le coppie che desiderino effettuare l’indagine prenatale.
Pre-eclampsia: Un Rischio Materno Rilevabile e Prevenibile
Il percorso di screening prenatale non si limita solo alla valutazione delle anomalie fetali, ma offre anche strumenti per identificare e, in alcuni casi, prevenire complicanze materne. Una delle patologie ipertensive più frequenti in gravidanza (2-3% del totale) è la pre-eclampsia (anche nota come gestosi), che consiste nello sviluppo di ipertensione materna, associata con alterazioni tipiche degli esami ematici ed urinari, a partire dalle 20 settimane di gestazione. La cura della preeclampsia prevede la somministrazione di farmaci anti-ipertensivi ed un attento monitoraggio delle condizioni cliniche materne e fetali. Tuttavia, l’unica terapia definitiva è rappresentata dall’espletamento del parto.
È importante sottolineare che il test combinato, oltre a valutare il rischio di anomalie cromosomiche fetali, può anche identificare gravidanze più predisposte allo sviluppo di disturbi ipertensivi materni, come la pre-eclampsia. Nelle donne a maggior rischio per lo sviluppo di preeclampsia pretermine è raccomandata la somministrazione di Aspirina al dosaggio di 150 mg al giorno, che si è dimostrata efficace nel prevenire lo sviluppo della patologia in più del 60% dei casi. Questa è un esempio chiaro di come l'approccio integrato di screening possa contribuire significativamente alla salute sia del bambino che della madre.
Chiarimenti su Dubbi Comuni e Falsi Miti
Molte domande sorgono riguardo all'interpretazione e all'applicazione dei test prenatali. Approfondiamo alcuni punti chiave.
NIPT è una Diagnosi Certa?
No. Il NIPT è uno screening, non può dare una diagnosi certa. Indica una probabilità che il feto presenti anomalie cromosomiche (es. trisomie), ma non può confermare definitivamente la presenza o meno di una malattia genetica. L’affidabilità del 99% è specificamente per i cromosomi che sono oggetto del test, e un risultato positivo richiede sempre la conferma tramite procedure diagnostiche invasive.
Si possono avere falsi positivi o falsi negativi?
Sì, il NIPT ha sensibilità e specificità molto elevate per le trisomie più frequenti (es. Trisomia 21), ma non è infallibile. Infatti si possono avere dei falsi positivi (il test segnala un’anomalia che non c’è) o falsi negativi (il test non la rileva). Come già menzionato, un risultato negativo non esclude al 100% anomalie minime, e un 5% di feti con test positivo non ha in realtà alcuna anomalia.
Il NIPT può essere eseguito in qualsiasi momento della gravidanza?
Il NIPT si esegue idealmente tra la 10ª e la 13ª settimana di gravidanza. Se eseguito troppo precocemente, la frazione di DNA fetale nel sangue materno potrebbe essere insufficiente per l’analisi affidabile. Le linee guida consigliano un’età gestazionale di almeno 10 settimane.
Il Test del DNA Fetale stabilisce la paternità?
No, il test del DNA fetale non è in grado di stabilire la paternità del bambino. Il suo scopo è l'analisi di anomalie cromosomiche fetali, non la relazione di parentela genetica tra il feto e il presunto padre.
Perchè non fare il test del DNA fetale prima del Bi-test?
Come ribadito più volte, secondo le linee guida nazionali ed internazionali che riguardano la buona pratica clinica, non si deve consigliare l’esecuzione del test di screening basato sulla rilevazione del DNA fetale circolante nel plasma materno senza aver prima valutato il livello di probabilità di anomalie cromosomiche mediante il test combinato (BI-test) o almeno la misurazione ecografica della translucenza nucale. Senza questa valutazione il test del DNA è molto debole, addirittura improprio, poiché valuterebbe un numero assai limitato di anomalie rispetto a quelle che possono essere intercettate con il bi-test. Se il test combinato fornisse un alto rischio, il test del DNA fetale è insufficiente e vi è l’indicazione ad eseguire subito la villocentesi.
Caso specifico: il "Test Aurora" e la consulenza ginecologica
Una domanda comune è relativa a consigli specifici come "fare il test Aurora e se positivo di non procedere con l’amniocentesi o la villocentesi". In questi casi, è fondamentale seguire le linee guida. La Dottoressa Faustina Lalatta, esperta del settore, ha chiarito che la ginecologa che offre un tale consiglio, ad esempio a una signora alla prima gravidanza a 6 settimane, si mostra frettolosa. Il test Aurora si riferisce all'analisi del DNA fetale circolante nel plasma materno, e il percorso corretto degli screening del primo trimestre prevede prima il test combinato e solo se viene formulato un basso rischio, il DNA fetale (Aurora). Se il test combinato dovesse fornire un alto rischio, il test del DNA fetale è insufficiente e vi è l’indicazione ad eseguire subito la villocentesi. È essenziale rivalutare con lo specialista ginecologo il percorso corretto degli screening del primo trimestre, posizionandoli nella giusta sequenza.
Cosa significa "Ipoplasia nasale del feto"?
L'ipoplasia nasale del feto, ovvero il riscontro ecografico di un osso nasale molto piccolo (ipoplasico) rispetto alle dimensioni attese, può essere un segno ecografico suggestivo di anomalie cromosomiche, in particolare della Sindrome di Down. La scelta di fare l'amniocentesi spetta esclusivamente alla donna che, comunque, dovrebbe tenere conto del fatto che solo questa indagine può escludere con sicurezza la sindrome di Down, segnalata in maniera probabilistica da tale riscontro ecografico. Anche in questo caso, la consulenza specialistica è cruciale.