Nel panorama della medicina riproduttiva moderna, la crioconservazione di gameti ed embrioni si è affermata come il metodo più affidabile per preservare la fertilità dei singoli pazienti e della coppia. Questa tecnica innovativa offre opportunità senza precedenti per coloro che desiderano posticipare il concepimento o affrontare sfide mediche che potrebbero compromettere la capacità riproduttiva. L'evoluzione tecnologica ha trasformato radicalmente le pratiche di congelamento, rendendole più sicure ed efficaci, con benefici significativi per la salute della donna e per le probabilità di successo delle procedure di Procreazione Medicalmente Assistita (PMA).
L'Evoluzione delle Tecniche di Crioconservazione: Dallo Slow Freezing alla Vitrificazione
Inizialmente, nel campo della crioconservazione, veniva adottato il metodo del congelamento lento, il cosiddetto Slow Freezing. Tuttavia, questa tecnica è risultata essere troppo dispendiosa e, in diverse circostanze, poco efficace. La sua limitata affidabilità e i costi elevati hanno spinto la ricerca verso soluzioni più avanzate.
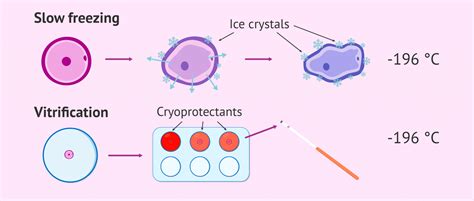
Questo scenario ha portato allo sviluppo e all'adozione diffusa del metodo di congelamento ultrarapido, noto come Vitrificazione. La vitrificazione, infatti, ha permesso una significativa espansione della metodica di crioconservazione, superando i limiti della tecnica precedente. Grazie alla sua efficacia superiore, la vitrificazione è ora la tecnica di congelamento più affidabile e diffusa per garantire elevate percentuali di sopravvivenza e sviluppo degli embrioni. Un esempio di questa eccellenza è l'adozione di questo metodo di congelamento dal GATJC Fertility Center da oltre 15 anni, a riprova della sua consolidata validità ed efficacia. La vitrificazione consente di ottenere risultati paragonabili a quelli ottenibili con il transfer di embrioni freschi, con una percentuale di sopravvivenza degli embrioni che si attesta su livelli molto elevati, aggirandosi intorno al 98%. Questa eccellente tecnica di congelamento è impiegata presso il GATJC Fertility Center non solo per gli embrioni, ma anche per gli ovociti, con tassi di sopravvivenza altrettanto elevati.
Preservazione della Fertilità a Lungo Termine per la Coppia e la Donna
La crioconservazione, sia di ovociti che di embrioni, offre alle coppie la possibilità concreta di avere, in futuro, delle opportunità di gravidanza senza la necessità di ricorrere nuovamente a ulteriori trattamenti di FIVET. Questo aspetto è cruciale, poiché la capacità fecondante della coppia può diminuire con il passare del tempo, non offrendo più le stesse possibilità di un tempo. In situazioni come queste, la crioconservazione degli embrioni in età giovanile si rivela fondamentale per preservare al meglio la fertilità della coppia. Di conseguenza, la crioconservazione fornisce l'opportunità di posticipare il concepimento in un momento in cui, per la coppia, sussistono le condizioni ideali per programmare una gravidanza.
Milioni di coppie in Italia si trovano ad affrontare difficoltà nel concepimento a causa di patologie, del naturale esaurimento della riserva ovarica dovuto all'avanzare dell'età o per trattamenti medici come chemioterapie o radioterapie. In queste circostanze, la Procreazione Medicalmente Assistita (PMA), regolamentata dalla legge 40 del 2004, rappresenta un aiuto fondamentale. Si stima che nel mondo siano nati oltre dieci milioni di bambini grazie alla medicina riproduttiva, e in Italia, nel 2018, circa 14.000 bambini, ovvero il 3,2% di tutti i nati quell'anno, sono stati figli della PMA.
Social Freezing, PMA e Fertilità: la scienza può aiutare le donne | Chiara Scibetta | TEDxTreviso
Indicazioni Specifiche per la Crioconservazione
Esistono diverse ragioni per cui la crioconservazione degli embrioni e degli ovociti è fortemente consigliabile, o addirittura necessaria. Queste indicazioni spaziano dalla tutela della salute della donna alla gestione ottimale delle risorse embrionali.
Sindrome da Iperstimolazione Ovarica (OHSS): Una Misura Protettiva Essenziale
Uno dei motivi primari per cui è consigliabile crioconservare gli embrioni è la sindrome da Iperstimolazione Ovarica (OHSS). In presenza di questa condizione, il congelamento embrionale diventa una procedura necessaria per tutelare la salute della donna. L'OHSS si manifesta a causa di un’eccessiva risposta alla terapia ormonale, che può portare la donna a trovarsi in una condizione fisica non ideale per sottoporsi all'embriotransfer. Eseguire un trasferimento in un tale stato fisico potrebbe non solo compromettere la salute della paziente, ma anche ostacolare l’esito positivo del percorso di PMA.
La sindrome da iperstimolazione ovarica, seppur poco frequente, è una complicanza più rilevante della stimolazione ormonale, e si verifica più facilmente nelle donne giovani e affette da ovaio policistico. Gli effetti collaterali possono essere lievi o moderati nel 3-6% dei casi, mentre possono diventare più gravi nell'1-3% dei casi. Questa condizione consiste nell'aumento delle dimensioni delle ovaie in relazione ai vari gradi di stimolazione ovarica; può comportare il rigonfiamento dell'addome e l'alterazione di alcuni parametri emato-chimici con la necessità, nei casi più gravi, di ricovero in ospedale (<1%). È anche più frequente nelle pazienti che, dopo una stimolazione con risposta eccessiva e un successivo trasferimento embrionario, ottengono una gravidanza. Attualmente, l'applicazione di protocolli di stimolo adeguati mira a limitare al minimo questo evento.
Tra i sintomi tipici della sindrome da iperstimolazione ovarica vi sono dolori addominali, la formazione di liquido addominale (ascite), un aumento significativo delle dimensioni delle ovaie, e in alcuni casi anche ritenzione idrica e dolenzia in sede annessiale. In tali circostanze, differire il trasferimento di embrioni in utero ad un ciclo successivo, grazie al congelamento, consente di ridurre sensibilmente l’eventuale rischio di sindrome da iperstimolazione ovarica, proteggendo la donna e mantenendo intatte le possibilità di successo.
Gestione degli Embrioni Sovrannumerari
Durante un ciclo di PMA, è comune che una coppia generi un numero di embrioni maggiore rispetto a quelli da trasferire con un unico transfer. Questo scenario è spesso facilitato dalla sentenza della Corte Costituzionale dell’1 aprile 2009 (sentenza n. 151 pubblicata su G.U. del 13 Maggio 2009), che consente di fertilizzare anche più di 3 ovociti, quando le problematiche da risolvere lo richiedano. Ciò rende concreta la possibilità di ottenere un numero di embrioni superiore a quello sufficiente per un singolo embryo-transfer. Poiché gli embrioni evolutivi non possono essere distrutti, si rende quindi necessario procedere al loro congelamento.
In questo caso, gli embrioni sovrannumerari vengono crioconservati e potranno essere trasferiti in cicli successivi. Questo approccio è estremamente vantaggioso, in quanto evita alla donna di sottoporsi a ripetuti cicli di stimolazione ormonale, riducendo l'onere fisico ed emotivo del trattamento. La vitrificazione ha dimostrato risultati eccellenti anche nel caso degli embrioni, diventando la metodica più utilizzata per la loro conservazione.
Altri Casi di Impedimento all'Embriotransfer
La crioconservazione è indicata anche in tutti quei casi in cui la donna si trova impossibilitata ad effettuare l’embriotransfer, per motivi diversi da quelli precedentemente elencati. Queste possono includere, ad esempio, malattie acute improvvise, necessità di interventi chirurgici non previsti, o altre condizioni mediche temporanee che rendono sconsigliabile o impossibile il trasferimento embrionale immediato.
Crioconservazione degli Ovociti: Un Focus sulla Preservazione della Fertilità Femminile
La crioconservazione degli ovociti è una tecnica che consente di congelare gli ovociti, per conservarli nel tempo, preservando così la fertilità in donne che rischiano di perderla o desiderano posticipare la maternità. È un'opzione concreta e percorribile per le donne che affrontano malattie, trattamenti medici che potrebbero compromettere la fertilità, o il naturale impoverimento della riserva ovarica.
Motivazioni per la Crioconservazione Ovocitaria
Le ragioni che spingono una donna a considerare la crioconservazione dei propri ovociti sono molteplici e possono essere raggruppate in diverse categorie:
Motivi precauzionali in presenza di condizioni patologiche:
- Familiarità per menopausa precoce, che indica un rischio genetico di esaurimento ovarico anticipato.
- Endometriosi, una patologia complessa che può incidere in vari modi sulla fertilità femminile, caratterizzata dalla presenza di endometrio in sedi extrauterine e che porta a una reazione infiammatoria a carico di pelvi e addome.
- Malattie autoimmuni (come lupus, sclerosi multipla, ecc.), che possono influenzare la funzione ovarica.
- Pregresse neoplasie ormono-dipendenti (ovaio, mammella, tiroide ecc.), che possono richiedere trattamenti impattanti sulla fertilità.
- Patologie sistemiche (cardiovascolari, renali, epatiche, ecc.) che possono rendere pericolosa una gravidanza futura o danneggiare la riserva ovarica.
Terapie mediche, radioterapiche o chirurgiche:
- Trattamenti chemioterapici o radioterapici adottati per sconfiggere un tumore, che possono indebolire in modo irreversibile la riserva ovarica o danneggiare l'ovaio e quindi la fertilità.
- Cure e interventi demolitivi sugli annessi che incideranno irreversibilmente sulla capacità riproduttiva. Quando una bambina, un’adolescente o una giovane donna riceve una diagnosi di tumore, l’urgenza di iniziare le terapie si accompagna spesso a una domanda fondamentale: "Potrò avere figli in futuro?". Questo è un tema centrale che oggi, grazie ai progressi della medicina riproduttiva, trova risposte sempre più concrete, anche tramite il congelamento del tessuto ovarico.
Motivi lavorativi, economici o affettivi (Social Freezing):
- Questi motivi spingono a posticipare il desiderio di maternità in vista di un progetto esistenziale che, per varie ragioni come la carriera, l'assenza di un partner o scelte personali, non è ancora realizzabile. In questo caso, la crioconservazione viene comunemente chiamata "Social freezing" o autoconservazione degli ovociti. Il social freezing consente di mantenere la possibilità di concepire in un tempo successivo utilizzando i propri gameti crioconservati, ampliando la finestra temporale in cui è possibile avere una gravidanza e offrendo alle donne una nuova libertà riproduttiva programmata.
Il Momento Ideale per la Crioconservazione Ovocitaria
Per ottenere i migliori risultati, sia in termini di ovociti recuperati che di successo in caso di utilizzo futuro degli ovociti conservati, si consiglia di effettuare la tecnica di crioconservazione prima dei 35 anni. Questo perché dopo i 32 anni e ancor più dopo i 37, la fertilità femminile declina rapidamente, arrivando a essere quasi vicina allo zero negli anni che precedono la menopausa, riducendo sensibilmente la quantità e la qualità degli ovociti. È importante notare che la fertilità femminile raggiunge il suo massimo tra i 20 e i 30 anni.
La possibilità di gravidanza futura utilizzando gli ovociti crioconservati dipende dal numero e dalla qualità degli ovociti recuperati. Generalmente, si consiglia di recuperare circa 20 ovociti per avere il 75% di probabilità di avere almeno un figlio. Questo significa che, per la maggior parte delle donne, potrebbe essere necessario sottoporsi alla procedura più di una volta per raggiungere il numero desiderato di ovociti.
Preservazione della Fertilità nelle Ragazze Prepuberi
Nelle ragazze prepuberi, dove il prelievo di ovociti maturi non è possibile, la preservazione della fertilità si effettua tramite il congelamento del tessuto ovarico, prelevato attraverso un intervento di laparoscopia. Questa tecnica rappresenta una speranza significativa per le giovani pazienti che devono affrontare trattamenti medici impattanti sulla loro futura fertilità.
Il Percorso della Crioconservazione: Passaggi Chiave della Procedura
Il processo di crioconservazione degli ovociti e degli embrioni è un percorso articolato che richiede precisione e competenza. Ecco i passaggi fondamentali da seguire:
- Colloquio preliminare: Dapprima si effettua un colloquio preliminare con un ginecologo esperto in tecniche di riproduzione assistita per valutare l’indicazione alla tecnica e la sua reale fattibilità in base alla situazione clinica e ai desideri della paziente o della coppia.
- Esami diagnostici: Si eseguono esami ematochimici per escludere eventuali controindicazioni alla stimolazione ovarica controllata (COS). Vengono inoltre effettuati esami ormonali e un'ecografia transvaginale in fase mestruale, inclusa la conta dei follicoli antrali, per valutare la riserva ovarica della donna.
- Stimolazione farmacologica e monitoraggio: Si procede con la stimolazione farmacologica, somministrando una terapia ormonale mediante iniezioni sottocutanee, che consente la maturazione contemporanea di più follicoli ovarici. Questa fase è seguita da un attento monitoraggio della maturazione follicolare mediante esame ecografico e dosaggi ormonali, al fine di determinare il momento ottimale per il prelievo. La fase della stimolazione ovarica comporta gli effetti legati all’assunzione degli ormoni sintetici che vanno da una lieve ritenzione idrica a modesto dolore in sede annessiale.
- Prelievo degli ovociti (pickup): In fase preovulatoria, si esegue il prelievo degli ovociti (o pickup ovocitario) sotto guida ecografica e in sedazione profonda. Questo intervento ha una durata media di circa 15 minuti ed è una metodica che presenta un’incidenza di complicanze molto bassa. Il prelievo avviene in analgesia o sedazione con complicanze minime. La paziente viene tenuta in osservazione e dimessa dopo poche ore, affidata a un accompagnatore.
- Congelamento degli ovociti/embrioni: Si congelano gli ovociti maturi recuperati, o gli embrioni ottenuti dalla fecondazione, mediante vitrificazione. Gli ovociti della donna, rispetto agli spermatozoi e agli embrioni (il cui congelamento è molto più semplice), sono tra le cellule umane più grandi e ricche di acqua. Per questo motivo, la probabilità di formazione di ghiaccio intracellulare che ne riduce il tasso di sopravvivenza è molto elevata. Per ridurre questo rischio è importante usare un crioprotettore che riduca il quantitativo di acqua, come ad esempio propandiolo, dimetilsolfossido o saccarosio. Gli ovociti vengono crioconservati a temperature molto basse, precisamente a -196°C, in azoto liquido in apposite biobanche, mantenendoli inalterati nel tempo per anni o addirittura decenni. È fondamentale che gli ovociti siano conservati il giorno stesso del prelievo, entro le otto ore.
- Scongelamento e utilizzo: Gli ovociti verranno scongelati quando c'è desiderio di maternità o quando la paziente sarà pronta ad affrontare la gravidanza. In questo caso, gli ovociti scongelati verranno utilizzati per un trattamento di procreazione assistita, tipicamente mediante fecondazione in vitro. Gli ovociti scongelati possono essere inseminati con un gamete maschile (uno spermatozoo fresco o crioconservato, da partner o donatore) per ottenere un embrione da impiantare nell’utero materno. La tecnica di inseminazione artificiale più comunemente utilizzata è la ICSI (iniezione intracitoplasmatica dello spermatozoo), che prevede la micro-iniezione di un singolo spermatozoo direttamente all'interno dell'ovocita. Nel caso non si desideri una gravidanza, gli ovociti potranno essere donati a scopo di ricerca o a altre coppie, o, in alternativa, distrutti secondo le normative vigenti. Tutti i trattamenti, dal prelievo al trasferimento degli embrioni in utero, ottenuti dalla fertilizzazione degli ovociti, sono normalmente indolori.
Dettagli Tecnici e Innovazioni nella Crioconservazione
La nostra specie è mono-ovulatoria, il che significa che le donne producono generalmente un solo ovulo al mese, con rare eccezioni. Per le tecniche di procreazione medicalmente assistita, avere un solo ovulo al mese rappresentava una grande limitazione, data l’elevata possibilità di insuccesso. Per questo motivo, la stimolazione farmacologica per la crescita di più ovuli è diventata una pratica standard, con gli ovociti successivamente recuperati e usati freschi per la fecondazione in vitro, o crioconservati ed eventualmente utilizzati in futuro.
La Vitrificazione: Tecnica d'Eccellenza
Come menzionato, la vitrificazione è un punto di svolta. Grazie allo sviluppo di questa tecnica ultrarapida di congelamento, che limita o addirittura impedisce la formazione dei cristalli di ghiaccio all’interno della cellula, è migliorata significativamente l’efficacia e il successo delle tecniche di PMA con ovociti ed embrioni criopreservati. Questo si traduce in tassi di sopravvivenza molto più elevati rispetto al metodo del congelamento lento. Anche il metodo di congelamento influenza la buona riuscita della vitalità del gamete e il successo della fecondazione.
Sfide della Crioconservazione Ovocitaria
Gli ovociti della donna presentano sfide uniche nella crioconservazione. Essendo tra le cellule umane più grandi e ricche di acqua, sono particolarmente suscettibili ai danni causati dalla formazione di cristalli di ghiaccio intracellulari durante il congelamento. Per mitigare questo rischio, è fondamentale l'uso di crioprotettori che riducano il quantitativo di acqua all'interno della cellula, come il propandiolo, il dimetilsolfossido o il saccarosio. Questi agenti chimici consentono alla cellula di raggiungere uno stato vetroso anziché cristallino, preservandone l'integrità strutturale e funzionale.
Tecnologie Avanzate a Supporto della Crioconservazione
Il processo di vitrificazione manuale, seppur fondamentale per le tecniche di crioconservazione, è considerato molto laborioso, “time-consuming” e necessita di mani esperte. Per rendere ancora più sicuro e standardizzato tale processo, centri all'avanguardia come il GATJC Fertility Center coadiuvano il lavoro manuale degli embriologi con tecnologie sofisticatissime. L'integrazione di queste tecnologie all'avanguardia contribuisce a ottimizzare i protocolli, ridurre il margine di errore umano e migliorare ulteriormente i tassi di successo.
Fattori Determinanti per il Successo della Crioconservazione
Il successo della crioconservazione e della successiva gravidanza dipende da una combinazione di fattori, tra cui spiccano la qualità degli ovociti, il loro numero e, soprattutto, l'età della donna al momento del prelievo.
Qualità e Numero degli Ovociti
La qualità ovocitaria è fondamentale per garantire la sopravvivenza dei gameti dopo lo scongelamento e per una maggiore probabilità di successo di fecondazione e gravidanza. Un ovocita di buona qualità è valutato dall’aspetto del citoplasma, dallo strato di membrana vitellina e dal globulo polare. Il citoplasma dovrebbe apparire omogeneo, privo di granuli. Al contrario, la presenza di vacuoli, un colore scuro o una deformazione sono considerati segni di scarsa qualità cellulare.
Da non sottovalutare assolutamente l’età della donna: per non aumentare troppo il rischio di andare incontro ad anomalie malformative e genetiche del feto, come la trisomia 21 (responsabile per circa il 95% dei casi di sindrome di Down), gli ovociti andrebbero crioconservati non dopo i 35 anni. L'incidenza delle anomalie cromosomiche e genetiche dipende più dall’età dell’ovocita che dall’età della donna stessa al momento della gravidanza. Questo significa che crioconservare ovociti giovani può ridurre o eliminare il rischio aggiuntivo di anomalie cromosomiche e genetiche che deriva dal concepire in età avanzata.
Per quanto riguarda il numero, i dati attuali indicano che con 24 ovociti si ha un “cumulative live birth rate” (CLBR, un indice del successo totale di procreazione) di oltre il 90%, e dell’85.2% per 10-15 ovociti utilizzati, a patto che questi siano stati prelevati e conservati prima dei 35 anni di età. La conservazione di 10 ovociti offre una probabilità di una nascita per ogni ovocita del 60.5% per le donne sotto i 35 anni, ma di solo il 29.7% per quelle oltre i 35 anni.
Aspettative Realistiche e Informazione Fondamentale
È importante avere aspettative realistiche. La criopreservazione dei propri ovociti non offre la certezza di riuscire a concepire e procreare un figlio, ma solo una ragionevole probabilità che questo accada. Garanzie, purtroppo, non possono essercene. Le donne potrebbero lasciarsi cullare da un “falso senso di sicurezza” rispetto alla possibilità di concepire in ogni caso, ma il successo procreativo della Criopreservazione degli Ovociti (CPO) dipende da più fattori, tra cui il momento in cui sono stati criopreservati gli ovociti, il loro numero e l’età della donna.
Per questo motivo, l'informazione è fondamentale. Il personale sanitario deve comunicare in modo dettagliato e preciso tutti i potenziali rischi di questa procedura per la salute della donna, i dati relativi all’efficacia e al successo rispetto alla condizione ed età della donna; i maggiori rischi per la salute della donna e dei nascituri legati a una maternità in età più avanzata; i costi complessivi della procedura se al di fuori di indicazioni mediche; le possibili alternative che esistono per la genitorialità; e la mancanza di studi che riportino gli effetti di queste tecniche sul medio e lungo periodo. È cruciale che chi sceglie la CPO non sovrastimi l'efficacia di queste tecniche, come confermato da alcuni studi.
Sicurezza e Rischi Associati alla Crioconservazione
Come per ogni procedura medica, anche la crioconservazione comporta considerazioni relative alla sicurezza e ai potenziali rischi, sia per la donna che per i futuri bambini.
Rischi Neonatali
Per quanto riguarda i rischi neonatali, i dati relativi ai bambini nati dopo la crioconservazione sono confortanti, perché non mostrano un aumento di anomalie congenite rispetto alla popolazione generale o ai bambini nati tramite altre tecniche di PMA. Secondo diversi studi, gli embrioni ottenuti da ovociti criopreservati tramite vitrificazione sono comparabili per percentuale di fertilizzazione, impianto e gravidanze portate a termine rispetto a quelli ottenuti da donatrici sane dopo superovulazione ormonale. Per quanto riguarda la salute dei bambini sul lungo periodo, tuttavia, sono necessari ulteriori studi per avere un quadro completo.
Possibili Complicanze per la Donna
Le possibili complicanze per la donna sono principalmente collegate a due fasi della procedura:
Alla stimolazione ormonale: Come già descritto, la stimolazione ormonale può causare gonfiore, ritenzione idrica, dolenzia in sede annessiale e, in rari casi, la sindrome da iperstimolazione ovarica (OHSS). Tuttavia, con l'utilizzo dei nuovi protocolli e un monitoraggio attento, il rischio di OHSS grave è significativamente ridotto (<1%). La gravidanza in età avanzata, anche se facilitata dalla crioconservazione di ovociti giovani, non è mai una passeggiata, soprattutto a partire dai quarant'anni. La gravidanza è una condizione fisiologica fino a un certo punto, ma può tramutarsi in patologica in ogni momento, anche nelle donne giovani, perché è intrinsecamente imprevedibile. I maggiori rischi per la salute della donna e dei nascituri legati a una maternità in età più avanzata devono essere discussi in modo trasparente.
Al prelievo ovocitario: Il prelievo avviene in analgesia o sedazione, con complicanze minime. L’intervento ha una durata media di circa 15 minuti e la paziente viene tenuta in osservazione e dimessa dopo alcune ore. È una metodica che presenta un’incidenza di complicanze molto bassa.
Quadro Normativo e Implicazioni Sociali in Italia
In Italia, l’accesso alla PMA è regolato su base regionale, con differenze notevoli rispetto all’età massima consentita. Ad esempio, in Umbria il limite massimo è fissato a 42 anni, mentre in Veneto il limite massimo è di 50 anni. Le altre regioni si collocano tra questi due estremi, con l’eccezione della Lombardia che non stabilisce un limite massimo di età per la PMA omologa, dove i gameti appartengono alla coppia che si sottopone al trattamento. Queste disparità regionali possono influenzare le scelte e le opportunità delle coppie e delle donne che desiderano accedere alla crioconservazione.
Dall’approvazione della legge 40 del 2004, che regola la Procreazione Medicalmente Assistita, sono nati oltre 217mila bambini. Il congelamento di embrioni ed ovociti rappresenta uno strumento in grado di aumentare le gravidanze ottenute. La possibilità di differire il trasferimento di embrioni in utero ad un ciclo successivo, inoltre, consente di ridurre sensibilmente l’eventuale rischio di sindrome da iperstimolazione ovarica. Dopo la nascita di Louise Joy Brown, la prima persona al mondo nata con la fecondazione artificiale nel 1978, la medicina riproduttiva e le tecniche di PMA hanno compiuto progressi notevoli, anche nel campo della crioconservazione ovocitaria, offrendo speranza e soluzioni a milioni di persone.
tags: #crioconservazione #per #iperstimolazione