La scelta di intraprendere un percorso di procreazione medicalmente assistita (PMA) rappresenta un momento di grande rilevanza nella vita di una coppia o di una donna. Comprendere i dettagli clinici, le implicazioni emotive e gli aspetti economici è il primo passo per affrontare il cammino con consapevolezza. In questa sezione esploreremo le diverse metodiche, con un focus particolare sulla FIVET su ciclo naturale, per garantire la massima trasparenza fin dal primo contatto.
Comprendere la FIVET su ciclo naturale e naturale modificato
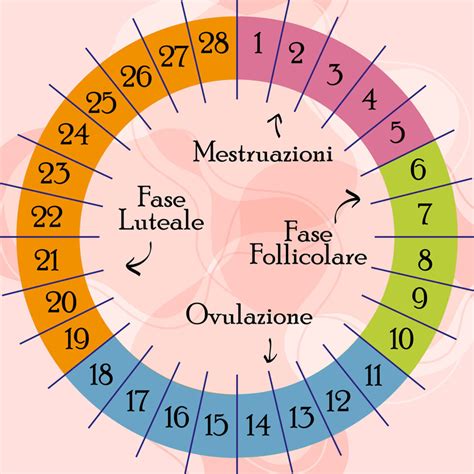
La FIV su ciclo naturale o naturale modificato rappresenta un’opzione ideale per le donne con riserve ovariche limitate, in quanto si concentra sugli ovociti selezionati naturalmente dal corpo e funziona in totale sintonia con il ciclo mestruale. A differenza della FIV convenzionale, che richiede l'interruzione del ciclo naturale tramite un processo di sottoregolazione, il ciclo naturale non interrompe i ritmi biologici della paziente.
Nella FIV su ciclo naturale puro, l’obiettivo è il prelievo dell’unico follicolo selezionato naturalmente dal corpo. La versione "modificata" del trattamento garantisce tassi di successo migliori rispetto alla FIV su ciclo naturale puro, mantenendo al contempo gli stessi vantaggi. Questa alternativa è spesso indicata per donne che abbiano ottenuto risultati non soddisfacenti con la FIV convenzionale o per coloro che desiderano evitare l'impatto degli alti dosaggi ormonali.
Le differenze tecniche tra FIVET convenzionale e su ciclo spontaneo
L’approccio convenzionale coinvolge l’utilizzo di alti dosaggi di farmaci per bloccare il ciclo mestruale (sottoregolazione), inducendo spesso uno stato di "menopausa" temporanea. Vengono somministrati farmaci sotto forma di iniezioni giornaliere per un periodo che può variare dai 21 ai 28 giorni. Questo processo serve a stimolare le ovaie a produrre molti più ovociti rispetto a quanto farebbero normalmente.
Al contrario, nel protocollo naturale non si assumono farmaci prima del prelievo, mentre nel naturale modificato l'assunzione è limitata a un periodo ridotto, dai 5 ai 9 giorni. Alcuni studi hanno evidenziato che alti dosaggi di ormoni stimolanti possono avere un effetto emotivo e fisico significativo, inclusi sintomi della menopausa, oltre a un possibile rischio di iperstimolazione (OHSS). Gli ovuli selezionati naturalmente dal corpo hanno, inoltre, maggiori possibilità di essere di ottima qualità rispetto a quelli prodotti da cicli con stimolazione ormonale elevata, che talvolta possono influire negativamente sull’impianto dell’embrione.
ciclo ovarico e mestruale
Il percorso del trattamento: dalla consulenza al test di gravidanza
Il percorso inizia solitamente con una videoconsultazione con un team medico specializzato. Durante la fase di preparazione, la paziente viene sottoposta a 2 o 3 scansioni di sorveglianza per monitorare la crescita dei follicoli e determinare il momento ottimale per il prelievo. La procedura di prelievo, eseguita solitamente in day hospital, dura circa 15-20 minuti.
Il medico utilizza un catetere fine inserito attraverso la vagina. Sebbene la paziente rimanga sveglia, viene somministrata un'anestesia locale e antidolorifici per garantire comfort. Dopo il prelievo, gli ovuli vengono fertilizzati in laboratorio e monitorati. Il trasferimento dell’embrione avviene solitamente due giorni dopo. Questa procedura è rapida e indolore, simile a un Pap-test. A 14 giorni dal trasferimento, è necessario effettuare un test delle urine per verificare l’esito del trattamento, seguito da un'ecografia di controllo attorno all’ottava settimana di gestazione.
Il contesto socio-economico della fertilità in Italia
La necessità di rendere la PMA accessibile a tutti è emersa con forza a causa del calo costante della natalità in Italia, un fenomeno che ha toccato il picco negativo nel 2022 con 393mila nuovi nati. Il tasso di fertilità italiano è uno dei più bassi d’Europa, attestandosi ampiamente al di sotto del tasso di mantenimento della popolazione.
Questo dato è influenzato da fattori biologici, come la riserva ovarica che inizia a decrescere significativamente dopo i 32 anni, e fattori sociali, quali il prolungamento dei percorsi formativi e l'ingresso tardivo nel mondo del lavoro. È fondamentale sfatare il mito per cui la fertilità coincida con la presenza del ciclo mestruale: si possono avere mestruazioni regolari anche a 50 anni, ma questo non garantisce la possibilità di un concepimento naturale. L’informazione corretta rappresenta, dunque, la prima forma di cura dell’infertilità.

La regolamentazione e il sistema dei LEA
Recentemente, il dibattito sulla PMA in Italia si è concentrato sull'inserimento dei trattamenti nei LEA (Livelli Essenziali di Assistenza). Sebbene l’obiettivo sia uniformare i costi e garantire la gratuità o il pagamento di un ticket contenuto (stimato intorno ai 38 euro per la fecondazione omologa), il processo ha subito rallentamenti a causa di divergenze tra le Regioni e i centri privati sulle tariffe. Attualmente, la situazione rimane variegata, con ticket che differiscono da Regione a Regione e una crescente pressione per rendere la PMA fruibile in tutto il territorio nazionale, eliminando il divario tra Nord e Sud e riducendo le liste d'attesa.
Fattori che influenzano i costi della PMA
Non esiste una risposta univoca alla domanda sui costi della fecondazione assistita, poiché questi dipendono dalla diagnosi individuale e dalla complessità della tecnica scelta. La moderna medicina riproduttiva spazia da tecniche di I° livello, come l’inseminazione intrauterina (IUI), a tecniche più complesse che richiedono manipolazione in vitro.
Le metodiche di secondo e terzo livello, come FIVET, ICSI e IMSI, includono una serie di fasi fondamentali:
- Stimolazione ovarica (se prevista dal protocollo)
- Pick-up ovocitario
- Analisi e selezione dei gameti
- Iniezione intracitoplasmatica (nel caso di ICSI o IMSI)
- Trasferimento embrionario
È importante notare che, nei centri privati, il costo indicato solitamente si riferisce a un singolo ciclo di trattamento. Spesso non sono inclusi la diagnostica preimpianto (che può variare dai 1.800 ai 3.000 euro) e la crioconservazione a lungo termine di gameti o embrioni sovrannumerari. Prima di procedere, è prassi consegnare alla coppia un piano tariffario personalizzato basato sulle indicazioni specifiche del medico curante.
Tecniche avanzate per l'infertilità maschile
Nei casi in cui l’infertilità maschile sia causata da problematiche severe, come l'azoospermia, la medicina offre soluzioni chirurgiche per il recupero dei gameti, tra cui TESA, TESE, MICROTESE, PESA e MESA. Si tratta di interventi specialistici volti ad aspirare o estrarre gli spermatozoi direttamente dal tessuto testicolare. Una volta recuperati, i gameti vengono utilizzati per procedure di fecondazione assistita ad alta tecnologia come l'ICSI o l'IMSI, che massimizzano le probabilità di successo attraverso la selezione morfologica degli spermatozoi tramite tecniche avanzate. Questi interventi richiedono strutture altamente qualificate e comportano una pianificazione dei costi distinta rispetto ai cicli di fecondazione standard.