La pertosse, una malattia infettiva altamente contagiosa causata dal batterio Bordetella pertussis, rappresenta una minaccia significativa, specialmente per i lattanti e i bambini piccoli. La sua prevenzione si basa sull'immunizzazione attiva attraverso la vaccinazione, un processo complesso che coinvolge la composizione specifica dei vaccini e il loro meccanismo d'azione per indurre una risposta immunitaria protettiva. L'evoluzione della ricerca scientifica ha portato allo sviluppo di formulazioni vaccinali sempre più raffinate, passando dal vaccino a cellule intere a quello acellulare, più sicuro e meno reattogeno. Comprendere la composizione di questi vaccini e come funzionano è fondamentale per apprezzare il loro ruolo nella salute pubblica.
Evoluzione Storica dei Vaccini Anti-Pertosse
Lo sviluppo del vaccino anti-pertosse ha una storia che risale agli anni '50. Inizialmente, veniva utilizzato un vaccino cosiddetto "cellulare", ottenuto da sospensioni di batteri interi di Bordetella pertussis inattivati. Questo vaccino era prodotto da sospensioni di Bordetella pertussis inattivati, in genere con metodi come il calore, la formaldeide oppure la glutaraldeide. Le frazioni batteriche o i batteri interi inattivati si trovavano in una soluzione salina o in un'altra soluzione isotonica con il sangue. L'attività di questo vaccino veniva determinata confrontando la dose in grado di proteggere i topi da una dose letale di Bordetella pertussis, inoculata per via intracerebrale, con una dose di riferimento espressa in Unità Internazionali (U.I.) che assicurava la medesima protezione. L'attività misurata non doveva essere inferiore a 4 U.I. per dose umana singola (1 ml), e il limite fiduciale inferiore non doveva essere minore di 2 U.I.
Tuttavia, il vaccino cellulare intero è oggi praticamente non più utilizzato in molti paesi, inclusi gli Stati Uniti, a causa dei numerosi dubbi e controversie esistenti riguardo alla sua presunta tossicità e ai numerosi effetti collaterali associati. Le preoccupazioni relative alla sua sicurezza, in particolare per quanto riguarda le reazioni avverse, hanno stimolato la ricerca verso formulazioni alternative. Nel gennaio 1974, la pubblicazione di un articolo su una serie di casi di bambini inglesi che, secondo gli autori, avevano sofferto di gravi complicazioni neurologiche causate dal vaccino contro la pertosse provocò un grande clamore in Gran Bretagna e diede origine a una serie di discussioni sulla sicurezza del vaccino a cellule intere. La rianalisi dei dati di questo stesso studio, sebbene suggerisse un modesto aumento degli eventi neurologici a breve distanza dalla vaccinazione, dimostrava una riduzione degli stessi nel periodo successivo, evidenziando la complessità nell'interpretazione dei dati e la necessità di studi approfonditi. Nonostante ciò, le preoccupazioni persistettero, spingendo verso lo sviluppo di vaccini più specifici e tollerabili.
La Composizione dei Vaccini Acellulari
La svolta significativa nella prevenzione della pertosse è rappresentata dall'introduzione del vaccino acellulare (aP). Questo tipo di vaccino è costituito solo da alcune piccole "parti" del batterio, altamente purificate, rendendolo molto meno reattogeno rispetto al vecchio vaccino cellulare. Invece di utilizzare il batterio intero inattivato, il vaccino acellulare impiega componenti specifiche del batterio che sono essenziali per indurre una risposta immunitaria protettiva, minimizzando al contempo le reazioni avverse.
I vaccini anti-pertosse acellulari contengono tipicamente tre componenti principali:
- Tossina della Pertosse (PT) inattivata o modificata: La tossina della pertosse è uno dei principali fattori di virulenza del batterio e gioca un ruolo chiave nello sviluppo della malattia. Nei vaccini acellulari, la tossina viene inattivata o modificata geneticamente per renderla non tossica pur mantenendone le proprietà immunogene. Un esempio di tale modifica è la proteina ricombinante PT 9K/129G, una proteina mutante non tossica della tossina della pertosse (PT), ottenuta mediante manipolazione genetica. Questa versione modificata ha dimostrato di mantenere inalterate le proprietà immunologiche della molecola originale, ma ne è priva di tossicità.
- Emoagglutinina Filamentosa (FHA): L'emoagglutinina filamentosa è un'altra proteina di superficie del batterio Bordetella pertussis. È un adesina che aiuta il batterio ad attaccarsi alle cellule dell'epitelio delle vie respiratorie superiori, un passo cruciale nell'instaurarsi dell'infezione. L'FHA è un componente importante del vaccino acellulare perché stimola la produzione di anticorpi che possono bloccare l'adesione del batterio alle cellule ospiti, contribuendo così alla prevenzione dell'infezione.
- Pertactina (PRN): La pertactina è una proteina della superficie esterna del batterio, con un peso molecolare di 69 KD. Anch'essa agisce come un fattore di virulenza e adesione, facilitando il legame del batterio alle cellule epiteliali respiratorie. La pertactina è altamente immunogenica, il che significa che è efficace nello stimolare una forte risposta immunitaria. La sua inclusione nel vaccino acellulare contribuisce ulteriormente alla protezione fornita, aiutando a neutralizzare l'adesione batterica e a prevenire l'instaurarsi dell'infezione.
Questi antigeni purificati vengono solitamente presentati in una soluzione salina o in un'altra soluzione isotonica compatibile con il corpo umano. Il 25 mg di vaccino liofilizzato sono equivalenti a 46 U.I., indicando una standardizzazione della potenza del vaccino.
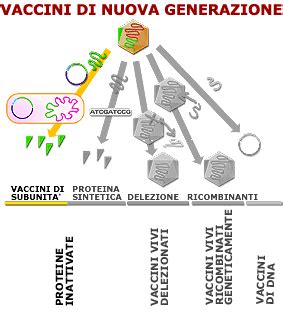
Meccanismi d'Azione e Risposta Immunitaria
Il vaccino anti-pertosse, in particolare la sua formulazione acellulare, funziona stimolando il sistema immunitario a riconoscere e combattere il batterio Bordetella pertussis senza causare la malattia. Una volta somministrato, gli antigeni purificati (PT inattivata, FHA, PRN) vengono presentati alle cellule immunitarie, come le cellule dendritiche e i macrofagi. Queste cellule processano gli antigeni e li presentano ai linfociti T helper, che a loro volta attivano i linfociti B.
I linfociti B, stimolati, si differenziano in plasmacellule che producono anticorpi specifici contro gli antigeni della pertosse. Questi anticorpi circolano nel sangue e nei fluidi corporei, pronti a neutralizzare il batterio Bordetella pertussis qualora avvenga un'esposizione futura. Gli anticorpi anti-PT possono neutralizzare la tossina, impedendole di danneggiare le cellule dell'ospite. Gli anticorpi anti-FHA e anti-PRN possono impedire al batterio di aderire alle vie respiratorie, bloccando così l'inizio dell'infezione.
Inoltre, il vaccino stimola lo sviluppo di cellule della memoria immunologica (linfociti T di memoria e B di memoria). Queste cellule permettono al sistema immunitario di rispondere più rapidamente ed efficacemente in caso di contatto successivo con il batterio, garantendo una protezione duratura. La protezione offerta dal vaccino si manifesta nella capacità di prevenire l'infezione o, più comunemente, di ridurre significativamente la gravità della malattia, i suoi sintomi e le sue complicanze. Circa l’85% degli individui vaccinati risulta ben protetto dalla malattia, specie nella sua espressione più grave. L'immunizzazione garantita dal vaccino anti-pertosse è destinata a ridursi progressivamente, fino a esaurirsi, nell'arco dei 5-10 anni successivi alla vaccinazione, il che spiega la necessità di dosi di richiamo.
Come funzionano i vaccini contro il Covid?
Formulazioni Combinate e Schemi Vaccinali
Il vaccino contro la pertosse raramente viene somministrato da solo. È quasi sempre parte di vaccini combinati, che offrono protezione contro più malattie con una singola iniezione. Questo approccio è stato sviluppato per semplificare il calendario vaccinale, ridurre il numero di punture necessarie e migliorare l'aderenza alle vaccinazioni raccomandate.
Le formulazioni più comuni includono:
- Vaccini trivalenti: Combinano la protezione contro difterite, tetano e pertosse. Esistono due principali varianti, distinte dalla quantità di antigeni della difterite e della pertosse:
- DTaP (Difterite-tetano-pertosse acellulare): Utilizzata per i bambini al di sotto dei 7 anni di età. Le lettere maiuscole indicano dosi più elevate degli antigeni di difterite e pertosse, adatte al sistema immunitario pediatrico.
- dTpa (difterite-tetano-pertosse acellulare): Utilizzata prevalentemente per adolescenti e adulti. Le lettere minuscole indicano dosi ridotte dei tossoidi difterico e della componente pertossica, più adatte alla risposta immunitaria di soggetti più grandi.
- Vaccini quadrivalenti: Aggiungono la protezione contro la poliomielite (inattivata, IPV). Esempi sono DTaP-IPV.
- Vaccini esavalenti: Offrono una protezione più ampia, includendo la difterite, il tetano, la pertosse acellulare, la poliomielite inattivata, l'epatite B (HepB) e l'Haemophilus influenzae di tipo B coniugato (Hib). Questi sono spesso somministrati ai lattanti come parte del loro schema vaccinale primario. Esempi includono DTaP-IPV-Hib-HepB.
In Italia, il vaccino anti-pertosse è disponibile in commercio soltanto in formulazioni vaccinali che comprendono altri vaccini, come quelli contro difterite, tetano e poliomielite. Non esiste una formula singola contro la pertosse.
Schemi Vaccinali Pediatrici
Il Ministero della Salute raccomanda la vaccinazione di tutti i bambini a partire dall'ottava settimana di vita. Il vaccino DTaP (vaccino difterite-tetano-pertosse acellulare per bambini) è una vaccinazione effettuata di routine durante l'infanzia. La serie primaria di 5 dosi viene somministrata secondo il seguente schema:
- Prima dose: all'età di 2 mesi.
- Seconda dose: all'età di 4 mesi.
- Terza dose: all'età di 6 mesi.
- Quarta dose: tra i 15 e i 18 mesi di vita.
- Quinta dose: tra i 4 e i 6 anni di età, prima dell'inizio della scuola.La quinta dose non è considerata necessaria se la quarta dose è stata somministrata all'età di 4 anni o più e almeno 6 mesi dopo la terza dose.
Poiché la protezione data da questo vaccino diminuisce nel tempo, a 5-6 anni di vita è prevista una dose di richiamo, spesso contenuta nel vaccino quadrivalente. Un'ulteriore dose di richiamo viene somministrata tra gli 11 e i 18 anni, solitamente in combinazione con il vaccino contro la difterite e il tetano (vaccino dTpa).
Vaccinazione negli Adulti e Adolescenti
Per gli adolescenti e gli adulti, la vaccinazione con il componente pertosse è altrettanto importante per mantenere l'immunità e prevenire la trasmissione della malattia, soprattutto verso i neonati e i lattanti non ancora completamente protetti.
- A 12-13 anni, viene raccomandata una dose di dTpa, che può includere anche la vaccinazione contro la poliomielite (somministrata come dTpa-IPV).
- Per un'adeguata protezione, nell'adulto è raccomandato un richiamo con la formulazione trivalente DTPa (Difterite-Tetano-Pertosse) ogni 10 anni.
- Il Tdap (tetano, difterite, pertosse acellulare) viene normalmente somministrato in una singola dose nell'arco della vita nei bambini di 11 o 12 anni, nelle persone di età pari o superiore a 13 anni che non hanno mai ricevuto Tdap (indipendentemente dall'intervallo dall'ultima vaccinazione anti-tetano-difterite [Td]), o in quelle di cui non si conosce lo stato vaccinale. Questa dose è seguita da un richiamo Td ogni 10 anni per garantire una protezione continua contro il tetano e la difterite.
- La raccomandazione per il richiamo Td include una singola dose di Tdap per adulti di età pari o superiore a 65 anni.
- Ulteriori richiami di Tdap sono consigliati anche per le donne in gravidanza durante ogni gravidanza (preferibilmente tra 27 e 36 settimane di gestazione), indipendentemente dall'intervallo temporale trascorso dall'ultima dose. Le donne che dopo il parto non hanno mai ricevuto il vaccino Tdap devono riceverlo.
- Gli adulti che necessitano di un vaccino contenente il tossoide tetanico come parte della gestione di una ferita e che non hanno precedentemente ricevuto il vaccino Tdap devono ricevere il Tdap invece del vaccino tetano-difterite (Td). Coloro che hanno precedentemente ricevuto Tdap possono essere trattati con vaccino Tdap o Td. Le persone che hanno avuto la pertosse devono continuare a ricevere un vaccino anti-pertosse come consigliato dalle linee guida.
Vaccinazione in Gravidanza
La vaccinazione in gravidanza è diventata una strategia chiave per proteggere i lattanti nei primi mesi di vita, quando sono più vulnerabili alla pertosse e le loro difese immunitarie non sono ancora completamente sviluppate. La vaccinazione materna permette il trasferimento di anticorpi protettivi dalla madre al feto attraverso la placenta. Il periodo ideale per la vaccinazione materna è tra la 27ª e la 32ª settimana di gestazione, per assicurare il massimo trasferimento di anticorpi materni. Questo intervallo garantisce che il neonato riceva una protezione adeguata fin dalla nascita, prima che possa essere vaccinato con le prime dosi del proprio schema infantile. Nonostante il vaccino contro la pertosse offra una protezione che tende a diminuire nel tempo, la vaccinazione in gravidanza è raccomandata in ogni gestazione, anche se ravvicinate, per mantenere un livello elevato di anticorpi trasmessi. In presenza di febbre, diarrea, vomito o malattia moderata-grave, è opportuno attendere la guarigione per procedere alla vaccinazione. Durante la stagione invernale, può essere somministrato insieme al vaccino antinfluenzale. I nati a basso peso hanno un aumentato rischio di pertosse e sue complicanze, pertanto occorre somministrare una dose di dTap alla madre subito dopo il parto, a meno che non sia stata vaccinata durante l'ultimo trimestre di gravidanza.
Reazioni Avverse e Controindicazioni
Come per tutti i farmaci e i vaccini, anche la vaccinazione anti-pertosse può essere associata a reazioni avverse. La maggior parte di queste reazioni è di entità lieve o moderata e transitoria. Le reazioni locali nel sito di iniezione sono le più comuni e possono includere dolore, gonfiore, arrossamento ed indurimento. Queste reazioni locali, compresa la febbre, sembrano verificarsi con maggiore frequenza in caso di utilizzo del vaccino cellulare intero piuttosto che del tipo acellulare. Entro 24/48 ore dalla somministrazione, è possibile che compaiano dolore, rossore e gonfiore nel punto in cui viene somministrato il vaccino; si tratta in genere di reazioni lievi e di breve durata. Le reazioni locali aumentano con il numero di dosi eseguite; circa il 40% dei bambini ha gonfiore o indolenzimento al braccio con la quarta dose di trivalente somministrata a 5-6 anni.
Reazioni sistemiche possono includere febbre, irritabilità, sonnolenza o perdita dell'appetito. Nei primi 2 giorni, a seguito del vaccino, è possibile che compaiano febbre, irritabilità oppure sonnolenza. Un bambino su 4 può presentare eventi avversi locali (comparsa di gonfiore, rossore e dolore nel punto di iniezione) e febbre. Circa il 30% dei casi si può manifestare irritabilità e nel 10% dei casi sonnolenza e perdita dell'appetito. Queste reazioni compaiono in genere 24 a 48 ore dopo la vaccinazione e scompaiono molto rapidamente.
Reazioni più severe sono rare. Rarissimamente possono verificarsi reazioni più allarmanti come episodi simili al collasso, pianto inconsolabile di più di 3 ore e febbre molto alta, che comunque non portano complicanze. Sono rare, invece, reazioni come il pianto inconsolabile che duri per più di tre ore (1 bambino su 1000) e febbre superiore ai 40.5°C (1 bambino su 16.000). Negli adolescenti e negli adulti è frequente sentire il dolore nel punto di iniezione. Si può presentare anche rossore o gonfiore. Il 25% degli adolescenti e il 10% degli adulti può avere dolori addominali, nausea, vomito o diarrea.
Sono estremamente rare le reazioni di tipo allergico e le convulsioni. In situazioni molto rare, può avvenire una reazione allergica a certi componenti del vaccino. In genere questa reazione si manifesta con un rossore generalizzato della pelle e/o prurito. Talvolta sono segnalati altri problemi dopo una vaccinazione, ma sono estremamente rari (da 1 caso su 100.000 o 1 su 1.000.000). In genere, la vaccinazione può provocare nel 5-15% dei casi una reazione locale (arrossamento, gonfiore, dolore nel punto d’iniezione) o una reazione generalizzata (per esempio febbre, generalmente inferiore ai 39°C).
Controindicazioni
L'unica controindicazione assoluta alla vaccinazione antipertosse è la manifestazione di una reazione allergica grave (anafilassi) a una precedente dose di vaccino o agli eccipienti contenuti nel vaccino.Per quanto riguarda la componente pertosse, una grave reazione allergica o un'encefalopatia (coma, diminuzione del livello di coscienza, convulsioni prolungate) che si verifica entro 7 giorni da una dose precedente di DTaP o Tdap e che non è attribuibile ad altre cause identificabili costituisce una controindicazione.In caso di malattie neurologiche progressive o non definite, o patologie neurologiche progressive o instabili con convulsioni non controllate o encefalopatia progressiva, il vaccino non può essere somministrato fino alla stabilizzazione della malattia o al raggiungimento della diagnosi. In questi casi, la vaccinazione sarà rinviata finché non verrà identificato uno schema di trattamento e la malattia si sarà stabilizzata.
Le precauzioni alla vaccinazione includono:
- Una malattia acuta grave o moderata, con o senza febbre: la vaccinazione sarà rinviata fino a quando la malattia non si risolverà, qualora sia possibile.
- La sindrome di Guillain-Barré entro 6 settimane dopo la precedente somministrazione di un vaccino contenente il tossoide del tetano.
- Solo per il DTaP: una crisi convulsiva, con o senza febbre, entro 3 giorni dopo una precedente somministrazione; ≥ 3 ore di urla o pianti persistenti, gravi, inconsolabili entro 48 ore dopo una precedente dose; collasso o stato di shock (episodio ipotonico iporesponsivo) entro 48 ore dopo una precedente dose; febbre ≥ 40,5° C, non riconducibile ad altre cause, entro le 48 ore dopo una somministrazione.
- Solo per il Tdap: anamnesi di reazioni di ipersensibilità di tipo III (reazioni di Arthus) dopo una dose precedente di un vaccino contenente tossoide tetanico o difterico (la vaccinazione viene rinviata a ≥ 10 anni dall'ultima dose di vaccino contenente tossoide tetanico).
Dato che la vaccinazione antitetanica è importante, le persone che hanno avuto una reazione anafilattica verso le componenti del DTaP o Tdap devono essere indirizzate a una visita allergologica per determinare se sono allergici al tossoide tetanico. In caso contrario, possono essere vaccinate con il vaccino contenente il tossoide tetanico. Gli adulti con una storia di encefalopatia possono essere vaccinati con il vaccino tetano-difterite (Td), e ai bambini può essere somministrato il vaccino difterite-tetano (DT) invece del Tdap. Nei bambini < 7 anni di età che sviluppano una controindicazione al vaccino contenente pertosse, il vaccino Td può essere usato off-label in alternativa. Se viene usato il vaccino Td, deve essere seguito lo stesso programma del DTaP. I bambini che ricevono Td al posto del DTaP possono avere una protezione infra-ottimale contro la difterite.
Se il vaccino contro la pertosse è controindicato, è disponibile un vaccino combinato tetano-difterite senza il componente della pertosse.
La Malattia: Pertosse e Rischi Associati
La pertosse è una malattia infettiva causata dal batterio Bordetella pertussis. Il contagio avviene per via aerea, attraverso goccioline di saliva diffuse nell’aria quando il malato tossisce, rendendola altamente contagiosa perché si trasmette da persona a persona per via aerea. Il batterio della pertosse causa infezioni delle vie aeree. La malattia si caratterizza per una tosse molto intensa, parossistica e di lunga durata, che può persistere per settimane e impedire al bambino di respirare bene, di dormire e di alimentarsi.
È considerata una malattia dell’infanzia dato che colpisce prevalentemente i bambini sotto ai 5 anni di età. Nella pertosse, l’infezione delle vie respiratorie può non essere evidente, oppure estremamente grave, specie quando il paziente è un neonato o un lattante. Progressivamente la tosse diventa parossistica, più forte, e il piccolo ha difficoltà a respirare; questa è la fase convulsiva o parossistica, che può durare più di 2 mesi. In seguito ai parossismi, si possono verificare anche casi di apnea, cianosi (colorazione bluastra della pelle per scarsa ossigenazione) e vomito. Nei bambini piccoli, le complicazioni più gravi sono costituite da sovrainfezioni batteriche quali otiti, polmonite, bronchiti o addirittura problemi neurologici (crisi convulsive, encefaliti). I colpi di tosse possono anche provocare delle emorragie sottocongiuntivali e nel naso.
Nei lattanti, questa malattia può provocare delle pause respiratorie o addirittura un arresto della respirazione. Senza le vaccinazioni, diverse decine di bambini morirebbero di pertosse ogni anno. Gli esiti mortali della pertosse riguardano soprattutto i lattanti in circa 1 caso su 100-200. La vaccinazione è fortemente raccomandata per proteggere i bambini nei primi anni di vita, poiché l'infezione è particolarmente pericolosa durante questo periodo. Pertanto, la vaccinazione dovrebbe essere iniziata quando il bambino ha due mesi.
Il Vaccino Combinato dTpa-IPV
Il vaccino antidifterite, tetano e pertosse (DTP) previene l'insorgenza delle malattie difterite e pertosse, il cui contagio avviene da persona a persona, e del tetano, una complicanza grave di tagli e ferite contaminate. Contiene tossoide tetanico e difterico (particelle inattivate ottenute dai batteri responsabili di tetano e difterite) e frazioni purificate ottenute dal batterio che causa la pertosse.A partire dai 4 anni, può essere somministrato il vaccino tipo adulto dTpa-IPV (per le persone che non hanno completato il ciclo vaccinale nei primi 3 anni di vita), a condizione che i genitori siano adeguatamente informati sull'importanza del richiamo all'adolescenza.
I vaccini che contengono tossoide difterico, tossoide tetanico e per la pertosse acellulare aiutano a proteggere contro difterite, tetano, e pertosse. Esistono 2 preparazioni del vaccino contro la difterite/tetano (tossoidi)/pertosse:
- DTaP (vaccino difterite-tetano-pertosse acellulare per bambini) < 7 anni.
- Tdap (tetano-difterite-pertosse acellulare) principalmente per adolescenti e adulti.
Il Tdap contiene dosi più basse di componenti della difterite e pertosse (indicato dalla 'd' e dalla 'p' in minuscolo). I vaccini combinati con epatite B (HepB), poliovirus inattivato (IPV, inactivated poliovirus vaccine) e Haemophilus b (Hib) coniugato sono anche disponibili, come DTaP-IPV, inactivated poliovirus vaccine-HepB, DTaP-IPV, DTaP-IPV-Hib e DTaP-IPV-Hib-HepB.
In Svizzera, non è disponibile un vaccino che protegga unicamente dalla pertosse. Il vaccino contro la pertosse protegge circa 9 persone su 10 dalle forme gravi della malattia e circa 1 persona su 7 da tutte le altre forme. I vaccini combinati contro difterite-tetano-pertosse-polio-meningite da Hib (con o senza epatite B) sono stati sviluppati appositamente per i lattanti.
I vaccini sono farmaci che hanno superato tutti i controlli di sicurezza su vasta scala. La vaccinazione contro la difterite, il tetano e la pertosse rappresenta una delle misure preventive più efficaci e sicure per proteggere la popolazione da tre malattie infettive potenzialmente molto gravi. Somministrata in età pediatrica come parte del vaccino esavalente, la vaccinazione DTPa/dTpa è raccomandata anche in età adulta attraverso dei richiami periodici.
La Dosi e Somministrazione
La dose per il DTaP (vaccino difterite-tetano-pertosse acellulare per bambini) o il vaccino Tdap (tetano, difterite, pertosse acellulare) è di 0,5 mL somministrata per via intramuscolare (IM).Nei bambini più piccoli, la sede preferita per l'iniezione del vaccino acellulare da DNA ricombinante è la zona anterolaterale della coscia. Il vaccino monovalente della pertosse veniva somministrato per via sottocutanea o per via intramuscolare.
Il vaccino acellulare da DNA ricombinante viene normalmente somministrato per via intramuscolare profonda. Anche per questo tipo di vaccino sono previste complessivamente 3 dosi, rispettando un intervallo di due mesi tra le stesse.
Come stabilito nel calendario vaccinale nazionale, il vaccino difterite-tetano-pertosse è somministrato (come vaccino esavalente) nel terzo, quinto e undicesimo mese di vita. Sono effettuati successivamente richiami tra i 5 e i 6 anni di età e nel corso dell’adolescenza, con il vaccino difterite-tetano-pertosse-polio. Una volta completate le vaccinazioni previste per l’età pediatrica, sono raccomandati richiami ogni 10 anni.
Per le donne in gravidanza è raccomandata la vaccinazione con dTpa tra la 27ª e la 36ª settimana di gestazione, per trasmettere gli anticorpi al feto e proteggere il neonato nei primi mesi di vita. Il vaccino viene somministrato ogni gravidanza, anche se ravvicinate. La vaccinazione antitetanica è importante, e le persone che hanno avuto una reazione anafilattica verso le componenti del DTaP o il vaccino Tdap devono essere indirizzate ad effettuare una visita allergologica per determinare se sono allergici al tossoide tetanico. In caso contrario, possono essere vaccinati con il vaccino contenente il tossoide tetanico. Gli adulti con una storia di encefalopatia possono essere vaccinati con il vaccino tetano-difterite (Td), e ai bambini può essere somministrato il vaccino difterite-tetano (DT) invece del Tdap. Nei bambini < 7 anni di età che sviluppano una controindicazione al vaccino contenente pertosse, il vaccino Td può essere usato off-label in alternativa. Se viene usato il vaccino Td, deve essere seguito lo stesso programma del DTaP. I bambini che ricevono Td al posto del DTaP possono avere una protezione infra-ottimale contro la difterite.
Le pazienti in gravidanza devono ricevere una dose di richiamo di Tdap, preferibilmente tra le 27 e le 36 settimane di gestazione. È raccomandata una dose di richiamo durante ogni gravidanza.
Comprendere la Sicurezza e le Controversie
La sicurezza dei vaccini è un aspetto fondamentale per la loro accettazione e il loro utilizzo. Sebbene il vaccino acellulare abbia dimostrato un profilo di sicurezza notevolmente migliorato rispetto al suo predecessore a cellule intere, alcune preoccupazioni e controversie storiche persistono. Come accennato, lo studio inglese del 1974 che collegava il vaccino a cellule intere a complicazioni neurologiche ha avuto un impatto duraturo sul dibattito pubblico. Tuttavia, studi scientifici successivi e rianalitiche hanno fornito un quadro più sfumato.
Gli stessi studi scientifici eseguiti hanno evidenziato conclusioni discordanti riguardo all'associazione tra vaccini e determinati eventi avversi. A questo fine si deve tenere presente che una reazione locale grave può essere definita come una reazione caratterizzata dalla comparsa di un'ampia zona arrossata ed edematosa che si indurisce e interessa una buona parte della superficie anterolaterale della coscia o la maggior parte della circonferenza del braccio. Se la compromissione cerebrale è in atto, la vaccinazione rimane sconsigliata.
È importante ribadire che i vaccini sono farmaci che hanno superato tutti i controlli di sicurezza su vasta scala prima di essere approvati per l'uso. Le agenzie regolatorie nazionali e internazionali monitorano costantemente la sicurezza dei vaccini attraverso sistemi di farmacovigilanza. Nonostante la probabilità di effetti collaterali gravi sia estremamente bassa, è cruciale che i professionisti sanitari siano preparati a riconoscere e gestire qualsiasi reazione avversa che possa verificarsi.
La scelta tra diverse formulazioni vaccinali e gli schemi di somministrazione sono guidati da evidenze scientifiche e raccomandazioni basate sull'equilibrio tra benefici e rischi, con l'obiettivo primario di proteggere la salute pubblica dalle malattie infettive prevenibili. La continua ricerca mira a migliorare ulteriormente la sicurezza e l'efficacia dei vaccini, garantendo che rimangano uno strumento indispensabile per la medicina preventiva.
tags: #costituzione #vaccino #pertosse