La gestione delle malformazioni fetali rappresenta una delle sfide più significative nell'ambito dell'ostetricia e della medicina prenatale. La capacità di individuare precocemente queste condizioni, comprendere le loro implicazioni e pianificare un percorso assistenziale adeguato è fondamentale per garantire il benessere materno-fetale e offrire il miglior supporto possibile alle famiglie. Le recenti linee guida sulla "Gravidanza fisiologica" introducono aggiornamenti sostanziali, focalizzandosi sull'importanza della diagnosi precoce e sull'ottimizzazione degli screening, con l'obiettivo di fornire ai professionisti sanitari uno strumento chiaro e basato sull'evidenza scientifica.
L'Ecografia nel Primo Trimestre: Una Finestra Anticipata sulla Salute Fetale
L'introduzione dell'ecografia nel primo trimestre di gravidanza segna un passo avanti cruciale nell'individuazione precoce di potenziali malformazioni fetali. Oltre all'ecografia già raccomandata nel secondo trimestre, questa indagine anticipata offre l'opportunità di identificare anomalie fin dalle prime fasi dello sviluppo. Questa possibilità, come evidenziato dall'aggiornamento della linea guida, consente alla donna e al partner di prepararsi consapevolmente alla nascita, valutare l'eventuale necessità di terapie intrauterine, programmare il parto in strutture sanitarie dotate delle adeguate risorse per l'assistenza neonatale, o prendere decisioni informate riguardo all'interruzione volontaria della gravidanza.
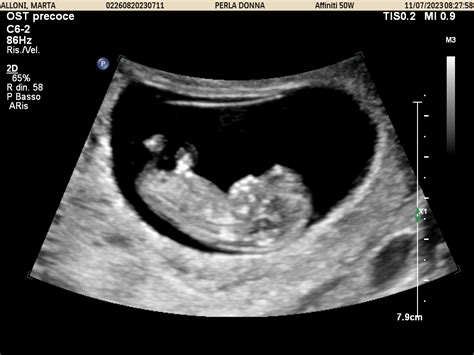
Parallelamente, lo screening per le anomalie cromosomiche più frequenti, come la sindrome di Down, viene esteso al primo trimestre. Questo screening, sia attraverso il test combinato che il test del DNA fetale, deve essere offerto a tutte le donne, indipendentemente dalla loro età. L'obiettivo è democratizzare l'accesso a queste informazioni diagnostiche, permettendo una valutazione del rischio più tempestiva e personalizzata.
Monitoraggio della Crescita Fetale: La Misura della Distanza Utero-Sinfisi Pubica
Per valutare l'accrescimento fetale, viene raccomandata l'esecuzione della misura della distanza tra il fondo dell'utero e la sinfisi pubica ad ogni bilancio di salute a partire dalla 24ª settimana gestazionale. Questo semplice ma efficace metodo fornisce indicazioni sull'andamento della crescita del feto, permettendo di identificare precocemente eventuali ritardi o eccessi di crescita che potrebbero richiedere ulteriori indagini.
L'Ecografia nel Terzo Trimestre: Indicazioni Specifiche e Non di Routine
È importante sottolineare che l'esecuzione dell'ecografia nel terzo trimestre rimane non raccomandata come procedura di routine. Essa è indicata solo in presenza di specifiche indicazioni cliniche, ovvero quando sussistono motivi medici che giustifichino un ulteriore approfondimento diagnostico. Questa raccomandazione mira a evitare esami non necessari, concentrando le risorse diagnostiche laddove realmente utili e basandosi sulle evidenze scientifiche.
Il Ruolo Cruciale delle Linee Guida nell'Assistenza Ostetrica
L'aggiornamento della linea guida "Gravidanza fisiologica", presentato durante un webinar a cura dell'ISS con la partecipazione di 850 professionisti sanitari, sottolinea l'importanza di un approccio basato sull'evidenza scientifica. Serena Donati, responsabile scientifica dell'aggiornamento, afferma che "l'ecografia è uno strumento straordinario che ha rivoluzionato l'assistenza ostetrica. Tuttavia, non tutto ciò che è tecnicamente possibile è clinicamente appropriato e non tutto ciò che rassicura è realmente necessario". Questa affermazione evidenzia la necessità di discernere tra le potenzialità tecnologiche e le reali necessità cliniche, evitando pratiche che si discostano dalle evidenze scientifiche.
In Italia, si osserva una media di sei ecografie in gravidanza, senza distinzione tra gravidanze fisiologiche e patologiche, un numero che supera le raccomandazioni delle linee guida nazionali e internazionali. Quando la pratica clinica si discosta dalle evidenze scientifiche, è fondamentale spiegare con chiarezza alle donne quali siano le indicazioni appropriate agli esami e, quando opportuno, avere il coraggio di dire che non sono necessari. L'obiettivo del nuovo aggiornamento è offrire ai professionisti uno strumento completo e di facile consultazione, in cui il collegamento tra prove scientifiche e raccomandazioni sia esplicito e tracciabile.
Il Sistema Nazionale Linee Guida (SNLG) dell'ISS svolge un ruolo di garante metodologico e di governance nazionale nel processo di produzione di linee guida di alta qualità, basate sulle migliori prove disponibili e rispondenti ai bisogni di salute del Paese, considerando criteri di rilevanza e impatto clinico, economico e sociale. Nel 2010, il SNLG aveva pubblicato la Linea Guida "Gravidanza fisiologica", definendo gli interventi da offrire alle donne con una gravidanza in fisiologica evoluzione. Gli esami raccomandati sono stati successivamente inclusi nei Livelli Essenziali di Assistenza (LEA).
Comprendere le Malformazioni Fetali: Cause, Tipologie e Diagnosi
Le malformazioni fetali, definite come alterazioni della struttura o della funzione di un organo o di una parte del corpo, possono avere origini diverse e manifestarsi con gravità variabile. Un feto ogni 40 è affetto da una malformazione. Le cause possono essere molteplici e includono fattori genetici, ambientali e un'interazione complessa tra di essi. Tra i fattori di rischio rientrano le infezioni fetali, il danno cerebrale ipossico durante la morfogenesi, l'assunzione di farmaci teratogeni, malattie materne e fattori esterni ancora da definire.
Le malformazioni possono interessare diversi sistemi corporei, come le anomalie del sistema nervoso centrale, cardiache, gastrointestinali (ad esempio, l'onfalocele), scheletriche e quelle che coinvolgono gli arti. È importante distinguere tra anomalie strutturali maggiori e anomalie minori, che sono alterazioni di minore entità e spesso prive di significato clinico.
Le Anomalie Cromosomiche: Un Capitolo Fondamentale
Le anomalie cromosomiche rappresentano una categoria significativa di malformazioni fetali. I cromosomi, composti da DNA, contengono le informazioni genetiche ereditate dai genitori: 23 di origine paterna e 23 di origine materna. Alterazioni nel numero o nella struttura di questi cromosomi possono portare a sindromi genetiche con conseguenze a livello fisico, mentale e psico-motorio.
Le anomalie cromosomiche sono presenti nell'1% circa delle gravidanze. Tra le più comuni vi sono le aneuploidie, ovvero alterazioni del numero di cromosomi, come la Trisomia 21 (Sindrome di Down), la Trisomia 18 (Sindrome di Edwards) e la Trisomia 13 (Sindrome di Patau). Altre anomalie includono la Monosomia X (Sindrome di Turner) e la Sindrome di Klinefelter.
La non disgiunzione cromosomica, un errore nella separazione dei cromosomi durante la formazione delle cellule uovo o spermatiche, è una causa frequente di aneuploidie, spesso legata all'età materna. Le anomalie strutturali dei cromosomi, come traslocazioni e inversioni, possono essere trasmesse da uno dei genitori che ne sia portatore.
Malattie Genetiche Monogeniche
Oltre alle anomalie cromosomiche, esistono malattie genetiche monogeniche, causate da mutazioni in un singolo gene. Queste patologie, che si verificano nel 3% dei nati, possono essere trasmesse secondo diversi modelli ereditari, tra cui quello autosomico recessivo (es. talassemia), autosomico dominante e legato al cromosoma X (X-linked), come l'Emofilia e la Sindrome dell'X Fragile. La necessità di una specifica e preventiva richiesta al genetista sorge quando i genitori sono portatori di una malattia genica conosciuta.
La Diagnosi Prenatale: Strumenti e Approcci
La diagnosi prenatale mira a identificare precocemente le anomalie fetali, offrendo alle famiglie informazioni cruciali per la gestione della gravidanza e la preparazione alla nascita. Il percorso diagnostico si articola in diverse fasi, che includono screening e test diagnostici.
Screening nel Primo Trimestre
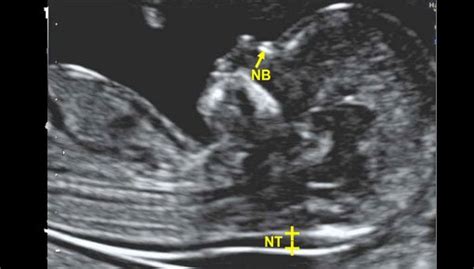
Come già accennato, lo screening nel primo trimestre offre un'importante opportunità diagnostica. Il test combinato, che associa la misurazione della traslucenza nucale (un accumulo di liquido dietro il collo del feto) con i dosaggi di due marcatori biochimici nel sangue materno (PAPP-A e free β-hCG), permette di stimare il rischio di anomalie cromosomiche. La presenza di anomalie, anche importanti, può tuttavia non essere sempre rilevata, e un risultato negativo non esclude completamente la possibilità di un'anomalia.
Il test del DNA fetale (NIPT - Non-Invasive Prenatal Testing) rappresenta un'evoluzione significativa. Analizzando frammenti di DNA fetale circolante nel sangue materno, questo test è in grado di rilevare con elevata sensibilità e specificità la presenza di anomalie cromosomiche comuni. Il NIPT offre un'accuratezza diagnostica fino al 90% per la Sindrome di Down, percentuale che può aumentare fino al 95% se si associa la ricerca dell'osso nasale. Sebbene il NIPT abbia il vantaggio di essere non invasivo, il suo svantaggio risiede nella necessità di attendere il risultato nel secondo trimestre.
Screening nel Secondo Trimestre
L'ecografia ostetrica morfologica, eseguita tra la 19ª e la 21ª settimana gestazionale, è uno strumento fondamentale per l'individuazione di anomalie strutturali. Permette di valutare lo sviluppo di tutti gli organi e apparati fetali, inclusi cuore, cervello, scheletro e addome. Durante questa ecografia, la ricerca dei marcatori ecografici di cromosomopatia, come l'assenza dell'osso nasale, il segno della translucenza nucale aumentata o il segno della plica nucale aumentata, può orientare verso la presenza di anomalie cromosomiche.
Il "quadruplo test" (dosaggio di quattro marcatori biochimici nel sangue materno) è un altro screening offerto nel secondo trimestre. Sebbene sia meno accurato del NIPT, può contribuire a identificare le gravidanze a rischio aumentato.
Test Diagnostici Invasivi: Villocentesi e Amniocentesi
Quando gli screening indicano un rischio aumentato di anomalie cromosomiche o quando vi sono specifiche indicazioni cliniche (es. genitori portatori di una malattia genica conosciuta, esposizione a fattori di rischio), si ricorre a test diagnostici invasivi come la villocentesi e l'amniocentesi.
La villocentesi consiste nel prelievo di una piccola quantità di tessuto placentare (villi coriali) tra la 10ª e la 12ª settimana gestazionale. Questo campione permette di analizzare il cariotipo fetale, ovvero il corredo cromosomico completo, con una diagnosi di alta precisione.
L'amniocentesi, eseguita solitamente tra la 15ª e la 20ª settimana gestazionale, prevede il prelievo di una modesta quantità di liquido amniotico, che contiene cellule fetali. L'analisi del liquido amniotico consente di valutare il cariotipo fetale, lo stato di benessere fetale, la riserva funzionale e, indirettamente, una stima del compenso emodinamico.
Entrambe le procedure invasive comportano un piccolo rischio di aborto, stimato intorno allo 0,1-1%, ma offrono una diagnosi prenatale sicura delle anomalie cromosomiche. È fondamentale che questi test vengano proposti e discussi con i genitori dopo un'adeguata consulenza genetica.
Screening in gravidanza e diagnosi prenatale - Dr.ssa Claudia Tironi
Diagnosi di Malattie Genetiche Monogeniche
Per le malattie genetiche monogeniche, la diagnosi prenatale si avvale di tecniche di biologia molecolare che permettono di ricercare specifiche mutazioni geniche nel DNA fetale, prelevato tramite villocentesi o amniocentesi. Questa opzione è riservata a casi in cui vi sia una storia familiare di una specifica malattia genica o quando i genitori siano portatori conosciuti di una patologia ereditaria.
Valutazione del Benessere Fetale e Prognosi
Oltre all'identificazione delle malformazioni, è essenziale valutare lo stato di benessere fetale e la riserva funzionale. La misurazione della distanza utero-sinfisi pubica, come già menzionato, è uno strumento utile per monitorare la crescita. Altri parametri valutati durante l'ecografia includono i movimenti fetali, il tono muscolare, la respirazione fetale e il volume del liquido amniotico.
La presenza di segni biofisici di sofferenza fetale può indicare la necessità di un monitoraggio più stretto o di un intervento ante-partum. La prognosi di una malformazione fetale varia enormemente a seconda del tipo, della gravità e dell'organo interessato. Alcune malformazioni sono compatibili con una vita normale dopo adeguati trattamenti, mentre altre possono comportare disabilità significative o essere incompatibili con la vita.
È importante ricordare che alcune anomalie, anche importanti, potrebbero non essere rilevate durante gli esami di routine, e che un risultato falso positivo, ovvero la presenza di un'anomalia in un feto sano, può generare ansia e portare ad approfondimenti diagnostici non necessari.
La Gestione della Gravidanza con Malformazione Fetale
La diagnosi di una malformazione fetale rappresenta un momento delicato per la coppia. È fondamentale offrire un supporto psicologico adeguato e informazioni chiare riguardo alla diagnosi, alle opzioni terapeutiche, alla prognosi e alle implicazioni a lungo termine. La preparazione al parto in strutture specializzate, la pianificazione di interventi chirurgici neonatali e il supporto alla famiglia sono aspetti cruciali di questo percorso.
La gestione delle malformazioni fetali è un campo in continua evoluzione, guidato dalla ricerca scientifica e dall'innovazione tecnologica. Le linee guida aggiornate rappresentano uno strumento prezioso per orientare la pratica clinica, garantendo che le decisioni diagnostiche e terapeutiche siano basate sulle migliori evidenze disponibili, a tutela della salute materno-fetale.