La procreazione medicalmente assistita (PMA) rappresenta, per molte coppie che si confrontano con la difficoltà di concepire naturalmente, una speranza tangibile di realizzare il desiderio di genitorialità. Tuttavia, l'espansione e la sofisticazione di queste tecniche hanno acceso un dibattito complesso e sfaccettato, che spazia dalle implicazioni mediche ed etiche a quelle giuridiche e sociali. Gli argomenti contrari alla fecondazione artificiale, e in particolare alla sua forma eterologa, poggiano su una serie di considerazioni che meritano un'analisi approfondita, mettendo in luce potenziali rischi, dilemmi morali e questioni fondamentali relative alla dignità della procreazione umana.
I. Il Contesto dell'Infertilità e l'Aumento del Ricorso alla PMA
L'infertilità, definita come l'incapacità di concepire dopo un determinato periodo di tentativi, è una condizione che interessa un numero crescente di coppie. Nel 2012, le coppie trattate erano oltre 54mila, con un aumento del 77% rispetto al 2005. Stimare la percentuale di coppie infertili, nel mondo e in Italia, risulta particolarmente problematico, anche alla luce delle inevitabili difficoltà che comporta quantificare le nuove coppie che si formano ogni anno al di fuori del matrimonio.
Un fattore determinante che incide pesantemente sulla prognosi riproduttiva della coppia è l'età media delle coppie che fanno ricorso alla medicina della riproduzione, la quale è in continuo aumento. Infatti, la capacità riproduttiva in particolare, nella donna è strettamente correlata all’età: il periodo di massima fertilità è compreso fra i 20 e i 25 anni. La fecondità subisce un primo calo dopo i 32 anni e un rapido declino dopo i 37 anni. Anche nell’uomo l’età ha un ruolo nella fertilità: la spermatogenesi si svolge ininterrottamente all’interno dei testicoli durante l’intera vita dell’individuo. Il “ciclo di produzione” infatti, dura circa 72 giorni, dunque ogni 3 mesi un uomo rinnova completamente il suo patrimonio di spermatozoi. Questo non significa che l’età biologica non influenzi la fertilità maschile. Modelli culturali che non hanno in considerazione la fisiologia, determinando un divario fra età sociale e età biologica, la necessità di procrastinare il momento del concepimento, genera una sorta di presunzione di poter avere figli quando e come si vuole, dimenticando così i limiti biologici prefissati dalla natura. Si confida allora nel progresso tecnico-scientifico, che però ha i suoi limiti nell’esaurimento della riserva ovocitaria.
Di fronte a queste sfide biologiche e sociali, il beneficio maggiore nell’affidarsi ad un trattamento di fecondazione assistita è ovviamente quello di riuscire ad avere un bambino. E la speranza di questa gioia spesso supera ogni altro eventuale svantaggio. Le percentuali di successo sono buone ma variano in base ad alcuni fattori, come la causa dell’infertilità e l’età della coppia, in particolare della donna. Un esempio di efficacia può essere quello che riguarda l’infertilità maschile (il 40% della casistica generale): una scarsa qualità o quantità degli spermatozoi può impedire la fecondazione dell’ovulo e dunque il concepimento. Con le tecniche di fecondazione in vitro tale fondamentale passaggio avviene in provetta -assistito- e una volta creatosi l’embrione questo viene impiantato direttamente nell’utero della donna. Tali metodiche riproduttive sono inoltre utili quando la coppia può essere portatrice di un’anomalia genetica e dunque rischia di trasmetterla al bambino, come nel caso della fibrosi cistica. Ci si avvale in questo caso della diagnosi genetica preimpianto. Si tratta di una tecnica che permette di analizzare e selezionare gli embrioni (o gli ovociti) sani in una coppia. Solo quelli verranno impiantati nell’utero della futura mamma. Si impiega anche semplicemente per assicurare maggiori possibilità di successo alle tecniche di fecondazione assistita.

II. Rischi e Complicazioni Mediche Connesse alla PMA
Nonostante le indubbie opportunità offerte dalla procreazione medicalmente assistita, è fondamentale considerare i potenziali rischi per la salute delle donne, degli uomini e dei loro figli. La procedura di PMA può essere considerata semplice e sicura, ma come ogni tipo di trattamento medico non può essere totalmente esente da rischi.
Rischi per la Salute della Donna: Dalla Stimolazione Ovarica alle Complicanze Gestazionali
L’utilizzo dei farmaci per la stimolazione ovarica, un passaggio cruciale in molte tecniche di PMA, espone la donna al rischio di insorgenza della sindrome di iperstimolazione ovarica severa (OHSS) con una incidenza variabile tra lo 0,5% al 5%. Questa condizione, nella sua forma grave, può portare a dolore addominale significativo e, nell’1% dei casi, diventare pericolosa. La condizione di iperestrogenismo indotta dalla stimolazione ovarica ormonale può, in pazienti geneticamente predisposte per trombofilia, aumentare il rischio di patologia trombotica. I dati della letteratura indicano che dopo una procedura di prelievo di ovociti c’è un basso rischio di problematiche strettamente connesse all’anestesia (circa 0,04%) e di complicanze per i pazienti legate alla procedura chirurgica (circa 0,5%).
In generale, quando messe a confronto con quelle ottenute spontaneamente, le gravidanze da fecondazione assistita presentano un aumentato rischio di ipertensione gestazionale, eclampsia e preeclampsia, diabete gestazionale, placenta previa, distacco di placenta, placenta accreta, parto pretermine, distocia, taglio cesareo ed emorragia post-partum. È da notare che le curve riguardanti i rischi ostetrici dimostrano un trend in aumento all’avanzare dell’età materna, in particolare nelle donne di età oltre i 35 anni. L’incidenza di eventi avversi in gravidanza e nell’immediato post partum, sia materni che neonatali, si nota soprattutto in gravidanze in pazienti di età superiore ai 44 anni dopo trattamento di procreazione medicalmente assistita. Nel dettaglio, da alcuni studi emerge un aumento dei disordini ipertensivi, quali ipertensione gestazionale, preeclampsia ed eclampsia e di diabete gestazionale. Per esempio, l'incidenza di ipertensione è quasi tre volte maggiore nelle donne di età superiore ai 44 anni, così come il diabete gestazionale è addirittura 14 volte più frequente in questa fascia d'età rispetto alle donne più giovani. Quattro volte maggiore è la probabilità di dover ricorrere a un parto cesareo.
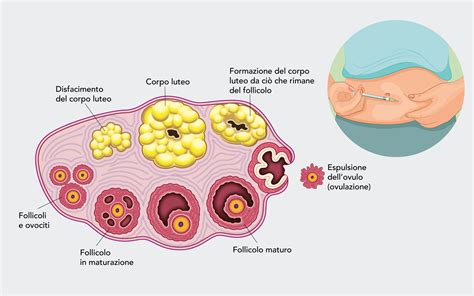
Esiti Perinatali e Rischi per il Nascituro: Un'Analisi Approfondita
Una delle preoccupazioni maggiori riguarda la salute del bambino nato tramite PMA. Sebbene i rischi siano modesti, i neonati dopo gravidanza singola da fecondazione in vitro rispetto a quelli concepiti spontaneamente hanno maggiori probabilità di avere esiti perinatali sfavorevoli, in particolare di parto pretermine o con basso peso alla nascita. Tuttavia, tali dati vengono desunti, per la maggior parte, da studi retrospettivi ed è pertanto difficile valutare i rapporti causali. L’aumentato rischio di insorgenza di anomalie, malformazioni, patologie neonatali sembra essere principalmente legato a fattori come l’età materna avanzata al momento del concepimento e alla possibile presenza di fattori genetici collegati all’infertilità. Nella fattispecie, non si può escludere che tali effetti siano dovuti non tanto alle procedure di procreazione assistita, ma alle caratteristiche della popolazione che vi accede. In un’ampia valutazione effettuata sui dati più recenti della letteratura emerge, infatti, l’importanza del background familiare (più che della tecnica in sé) sull’aumento del rischio di malformazioni congenite in bambini nati da tecniche di Procreazione Medicalmente Assistita. È importante sottolineare che la maggior parte della letteratura è concorde nel ritenere che non vi siano differenze statisticamente significative fra la percentuale di malformazioni in bambini nati su ciclo fresco o su congelato. Infine, i dati relativi allo sviluppo cognitivo e psicomotorio sono concordi nel rilevare l’assenza di differenze fra i concepiti spontaneamente o a seguito di FIVET/ICSI.
Riguardo specificamente al rischio di tumori, uno studio pubblicato sul New England Journal of Medicine ha fornito dati rassicuranti. Indagando fino al compimento del quindicesimo anno di età su un’ampia popolazione di bambini - oltre 105mila - nati in Gran Bretagna tra il 1992 e il 2008, i ricercatori inglesi hanno escluso l’ipotesi di vedere aumentato il rischio di sviluppare alcune neoplasie, tra cui leucemie, neuroblastomi, retinoblastomi, tumori renali e del sistema nervoso centrale. Irrilevante è stata la differenza notata rispetto alla previsione di malattia: 108 casi di tumori identificati rispetto ai 109 attesi. Il confronto con i coetanei - specifico per sesso, peso alla nascita, età della madre e del padre - nati senza che i genitori avessero fatto ricorso a tecniche di procreazione medicalmente assistita ha evidenziato come, a eccezione di due forme tumorali non specificate, non ci siano rischi più elevati per i nati in provetta. Eleonora Porcu, responsabile della struttura di infertilità e procreazione medicalmente assistita al policlinico Sant'Orsola di Bologna, ha affermato che "L’evidenza è confortante, ma è bene precisare che le gravidanze da procreazione medicalmente assistita sono associate a un tasso più alto di gravidanze multiple e, in generale, risultano più frequenti le complicanze".
La Questione delle Gravidanze Multiple e la Politica del Single Embryo Transfer
I trattamenti per la fertilità, e in particolare l'utilizzo degli stessi farmaci, determina un aumentato rischio di gravidanze multiple che pongono rischi sia per la donna che per il bambino. La gravidanza multipla rappresenta di per sé un rischio superiore sia per la futura mamma che per i bambini, esattamente come dopo un concepimento naturale multiplo. Qualora si instauri una gravidanza gemellare (o trigemina) esiste un aumentato rischio che ciascuno dei gemelli abbia deficit fisici e/o mentali alla nascita. Per questo motivo, nei centri che privilegiano il ‘single embryo transfer’, è stato dimostrato infatti che le conseguenze positive del trasferimento di un singolo embrione si riflettono anche sulla salute globale della progenie. Nonostante le politiche di trasferimento di singolo embrione, volte a minimizzare i rischi per la salute della donna e del bambino, non si può escludere totalmente il rischio che si instauri una gravidanza gemellare (circa nel 4% dei casi) e molto raramente plurima.
Altri rischi, seppur rari, includono la gravidanza extrauterina, attestata intorno al 2% dei casi. Inoltre, la gravidanza non è sempre certa e dipende da numerosi fattori; raro è il fallimento della fecondazione in vitro, mentre è più frequente quello del mancato attecchimento dell’embrione.
III. La Fecondazione Eterologa: Tra Evoluzione Normativa e Profonde Controversie Etiche
La fecondazione eterologa, che implica l'utilizzo di gameti (ovociti e/o spermatozoi) esterni alla coppia stessa, è uno degli aspetti più dibattuti della PMA, sollevando questioni etiche, sociali e giuridiche di notevole complessità.
L'Evoluzione della Legislazione sulla Fecondazione Eterologa in Italia
In Italia, la Corte Costituzionale ad aprile 2014 ha dichiarato illegittimo il divieto di fecondazione eterologa imposto dalla legge n. (il riferimento specifico alla legge è mancante nel testo fornito, ma si riferisce alla L. 40/2004). Tale sentenza ha modificato radicalmente il quadro normativo, consentendo alle coppie con problemi di sterilità di ricorrere alla donazione di gameti. Tale procedura resta lecita, nel nostro Paese, solo per le coppie di sesso diverso, sposate o conviventi con diagnosi di infertilità. I governatori delle Regioni a settembre 2014 hanno approvato all’unanimità delle Linee guida inter-regionali che permetterebbero alle coppie di poter accedere alla fecondazione eterologa da subito. Dovranno anche essere disposti registri regionali dei donatori in attesa di quello centrale, ma deve essere assicurato l’anonimato del donatore. Solo in casi straordinari i suoi dati potranno essere conosciuti dal personale sanitario, ma deve essere riconosciuto anche il diritto del bambino a poter risalire alle sue origini, usando come modello la legge sulle adozioni.
La sentenza n. 162/2014 della Corte Costituzionale ha dichiarato l’illegittimità costituzionale dell’art. 4, comma 3, della legge n. 40 del 2004. I parametri costituzionali alla cui stregua è stata dichiarata l’illegittimità sono, per un verso, gli articoli 2, 3 e 31 e, per un altro verso, l’art. 32 della Costituzione. La scelta della coppia di diventare genitori e di formare una famiglia che abbia anche dei figli costituirebbe, secondo la Corte, «espressione della fondamentale e generale libertà di autodeterminarsi». Il divieto, inoltre, violerebbe anche il diritto alla salute tutelato ex art. 32. La cancellazione del divieto non vulnererebbe altri valori costituzionali. Inoltre, secondo la Corte, sarebbero esclusi, «alla luce delle notorie risultanze della scienza medica» «rischi per la salute dei donanti e dei donatori eccedenti la normale alea insita in qualsiasi pratica terapeutica». Quanto, infine, allo statuto giuridico del figlio nato dalla pratica dell’eterologa, esso sarebbe già regolato dall’art. 8, comma 1 della legge n. 40 del 2004, alla cui stregua anche i nati da quest’ultima tecnica «hanno lo stato di figli nati nel matrimonio o di figli riconosciuti dalla coppia che ha espresso la volontà di ricorrere alle tecniche medesime». Inoltre, sarebbe confermata, con riferimento al figlio nato dall’eterologa, tanto «l’inammissibilità dell’azione di disconoscimento della paternità quanto l’assenza di relazioni giuridiche parallele tra il donatore di gameti e il nato». Del tutto irrilevante sarebbe, infine, la questione relativa all’identità genetica del nato dalla tecnica riproduttiva eterologa. Tale questione, infatti, sarebbe già stata risolta dal legislatore con riferimento all’istituto dell’adozione, che ha disciplinato i limiti e i modi del diritto dei genitori adottivi all’accesso alle informazioni concernenti l’identità dei genitori biologici dell’adottato.
Qual è l’età massima per accedere alla fecondazione eterologa?
Le Obiezioni Fondamentali all'Eterologa: Dignità della Procreazione e Relazionalità Umana
Le critiche alla fecondazione eterologa affondano le radici in profonde questioni bioetiche e antropologiche. L’avvocato Mauro Ronco, professore ordinario di diritto penale, evidenzia come la decisione della Corte Costituzionale abbia posto le premesse per giustificare procedure che si discostano dai principi tradizionali. Nell’ambito di un progetto di raccomandazione sull’inseminazione artificiale presentata nel 1981 all’Assemblea parlamentare del Consiglio d’Europa, il relatore della Commissione sulle questioni sociali e sulla salute concludeva il commento alla proposta nel modo seguente: «Le difficoltà giuridiche, morali e sociali connesse all’inseminazione artificiale […] consigliano la più grande prudenza nell’utilizzo di questa procedura. Il fatto che sia realizzabile tecnicamente, che possa essere utile in certi casi e che sia già riuscita in molti casi, non ne fa necessariamente un progresso né la rende desiderabile. Un miglioramento delle leggi sull’adozione e la semplificazione delle procedure sembrano di maggior profitto per l’umanità che l’inseminazione artificiale». L’auspicio in una «umanizzazione» dell’umanità non si è realizzato. Tutto al contrario, l’affinamento delle tecniche riproduttive extracorporee e l’accrescimento esponenziale dei desideri di molti uomini e donne appartenenti ai paesi tecnologicamente avanzati hanno fatto dimenticare al supremo consesso giudiziario italiano le «difficoltà, giuridiche, morali e sociali connesse alle tecniche dell’inseminazione artificiale».
Secondo questa prospettiva, la PMA eterologa si porrebbe in senso diametralmente opposto a quanto deciso dalla Corte costituzionale, configurandosi come contraria ai diritti fondamentali dell’umanità. Spetta alla legge degli Stati, in ottemperanza al principio bioetico di precauzione, porre limitazioni prudenziali, nell’interesse dell’umanità, all’uso di tecnologie che incidono prepotentemente sulle fonti della vita e sconvolgono, ab imis fundamentis, lo statuto della genitorialità e della filiazione, affidando alla tecnica la creazione dei rapporti familiari.
La Critica al Principio di Autodeterminazione Assoluta e i Fondamenti Costituzionali
Il discorso giuridico della Corte, secondo Ronco, è inficiato da un’aporia scientifico-metodologica e appare senza fondamento nella realtà e nella verità delle cose. Si parte da un asserto apodittico - l’assoluta libertà di autodeterminazione - senza rendersi conto che esso è intrinsecamente contraddittorio e non può stare alla base di un ragionamento scientifico sulle condizioni e sui limiti giuridici dell’utilizzo della tecnologia nel delicatissimo campo della procreazione umana.
L’articolo 2 della Costituzione riconosce il primato dell’uomo sulla società e l’origine dei diritti non nello Stato ma nella stessa persona umana, proclamando, peraltro, la correlatività tra i diritti individuali e i doveri di solidarietà politica, economica e sociale. L’articolo 3 afferma l’uguaglianza essenziale di ogni persona umana, che la FIVET eterologa violerebbe in modo radicale. L’articolo 31 agevola la formazione della famiglia, intesa come società naturale fondata sul matrimonio, giusta la fondamentale definizione dell’art. 29, e protegge la maternità, l’infanzia e la gioventù, innestandosi nel solco del diritto naturale e cristiano. L’articolo 32 tutela il diritto alla salute. Nessuna di queste disposizioni costituzionali statuisce il diritto all’autodeterminazione assoluta, come sostiene apoditticamente la Corte. Anzi, la Costituzione inserisce i diritti fondamentali all’interno di un ordinamento naturale, visto come previo e fondante lo stesso ordinamento giuridico, e ricollega il costituirsi e l’esercitarsi dei diritti individuali ai doveri di solidarietà tra i cittadini e ai doveri di tutela dello Stato.
La generazione umana si inscrive nell’intimità di un evento attinente alla relazionalità fra due individui di sesso diverso. La fecondazione in vitro eterologa, a differenza della stessa FIVET omologa, distacca radicalmente la generazione dal rapporto personale di due esseri umani, «dipendendo […] dall’apporto genetico di un soggetto terzo che biologicamente è genitore, pur restando estraneo a qualsivoglia relazionalità con l’altro genitore biologico». Questo soggetto infatti si limita a estrarre (o a far estrarre) gameti dal suo corpo rendendoli utilizzabili senza essere coinvolto in alcuna relazione. Nella FIVET omologa, che pure prescinde dall’incontro fisico dei corpi, la generazione si inscrive ancora in un rapporto di coppia, che viene conservato sia idealmente che biologicamente.
Da ciò discendono due conseguenze ritenute devastanti. La prima è che nell’eterologa la coppia che vuole il figlio viene a trovarsi in una situazione di radicale disuguaglianza, poiché soltanto uno dei due soggetti è genitore anche biologico. L’asimmetria rompe inesorabilmente l’unità della coppia. Gli scompensi e le frustrazioni di tipo psicologico sono evidenti: un soggetto rischia di elaborare sentimenti incongrui di possesso esclusivo sul figlio; l’altro rischia di patire la sofferenza dell’esclusione, perché il figlio non è «suo» «naturalmente», ma soltanto «convenzionalmente». Certo, questi sentimenti possono essere superati in una logica oblativa di servizio e di dedizione al bene del figlio; ma non è sempre così. La seconda conseguenza, ritenuta ancora più grave, è che la tecnica eterologa nasce e si sviluppa all’esterno di un evento di relazionalità tra due persone. Essa è intrinsecamente una tecnica individualistica di impossessamento e di possesso. Prescinde infatti da un rapporto di coppia, tanto più da un rapporto di coppia eterosessuale. Dunque, può essere utilizzabile tanto da una coppia omosessuale quanto in assenza di una coppia. Qui ci si limita a rilevare che, se già la FIVET in sé, come tecnica riproduttiva in vitro, «dissociando la procreazione dal contesto integralmente umano dell’atto coniugale», è contraria alla dignità della procreazione umana, la FIVET eterologa esprime in massimo grado il senso di una procreazione «senza dignità», perché è disancorata completamente da una relazione tra due persone di sesso diverso.
La Selezione Genetica e la Spirale Eugenistica nell'Eterologa
Un altro argomento critico sollevato riguarda il rischio di selezione genetica. Mediante la tecnologia, la generazione diventa oggetto di un atto di potere scientistico, siccome privato del significato di dono reciproco tra i coniugi, significato ancora presente, sia pure in modo incompleto, nella FIVET omologa, e ridotto a processo di selezione e di appropriazione. L’asserto che la tecnica eterologa, come, peraltro, l’omologa, costituisca una terapia dell’infertilità e della sterilità, è privo di pregio. Non è una cura per la sterilità, ma un mezzo per la nascita di un figlio. L’asserto della Corte omette di tener conto dell’aspetto essenziale dell’eterologa, che cioè essa è intrinsecamente una tecnica di selezione dei gameti da utilizzarsi per la riproduzione umana. Ogni tipo di fecondazione artificiale, infatti, postula una selezione genetica. Se il biologo ha la disponibilità di un certo numero di embrioni, prodotti dalla fecondazione in provetta, è costretto, per effetto della logica stessa del suo lavoro, a impiantare quelli più forti, con maggiori chances di vita.
Se lo scenario si apre all’eterologa, la procedura selettiva è compiuta due volte. Viene infatti necessariamente anticipata al momento della scelta, da parte di chi accede alla procedura, dallo sperma e dagli ovociti di «donatori» con le caratteristiche più desiderabili per il futuro essere vivente. Qui si discopre un’aporia logicamente insolubile. A chi spetta la scelta dei gameti maschili o femminili destinati a incontrarsi per la generazione? Se si dice che essa è di pertinenza del direttore sanitario della struttura che conserva i gameti, non è chiaro quali siano i criteri che debbono guidarne la scelta. E, se non vi sono criteri certi e condivisi, come non è possibile escludere l’esperimento di azioni giudiziarie contro la struttura sanitaria in caso di scelte che non corrispondono ai desideri di coloro che si sono rivolti alla struttura? In ogni caso, in questa prima ipotesi, la scelta del padre o della madre genetici è di pertinenza di un soggetto estraneo a coloro che hanno richiesto i gameti. Se la scelta, invece, fosse di pertinenza dei richiedenti, è evidente che essa si dirigerebbe verso i gameti delle persone più dotate intellettualmente e fisicamente, con una curvatura inevitabile verso la selezione eugenetica. La spirale eugenetica inerente alla pratica dell’eterologa è inesorabilmente tesa alla selezione razziale e alla creazione di una razza sempre più «fit» e più forte, indipendentemente dai sentimentalismi di coloro che ne propugnano la diffusione e dagli asserti astratti del supremo consesso giudiziario italiano. L’esperienza concreta delle scelte effettuate da coloro che richiedono l’eterologa conferma in modo inquietante lo slittamento in senso eugenistico della mentalità comune. Ciò d’altra parte è ovvio: se si rende la generazione dipendente dall’esercizio di un potere, non si può non esigere che questo potere si adoperi per ottenere i prodotti geneticamente migliori.
I Rischi per Donatori e Riceventi e la Sottile Linea della "Donazione"
Non si può affermare con certezza l'assenza di rischi per la salute dei donanti e dei donatori eccedenti la normale alea insita in qualsiasi pratica terapeutica. Oltre all’arbitrarietà dell’equiparazione della PMA a una pratica terapeutica, essendo quest’ultima mirata a un beneficio della persona oggetto di cura e non alla nascita di un figlio, va soprattutto detto che non sussiste a oggi una sperimentazione adeguata sul piano medico-scientifico da cui possa ricavarsi la legge di non eccedenza dei rischi della pratica in oggetto rispetto alle pratiche terapeutiche comunemente riconosciute.
Dal punto di vista delle donatrici, le stesse Linee Guida vigenti in Italia dicono che le «donatrici» debbono essere preventivamente informate dei rischi che corre la loro salute. Si tratta in particolare dell’incidenza di iperstimolazione ovarica severa (OHSS), che costituisce un fattore di rischio trombotico e di morte, di cui non è finora stato possibile fornire risultanze certe a cagione della mancanza di un monitoraggio statistico da parte dei vari Governi. Sono stati segnalati a più riprese eventi avversi ai danni delle «donatrici» (danni a uretere, emoperitoneo, ovariectomia, morte per cancro), il cui nesso con la stimolazione ovarica a fini di «donazione» non è stato definito con carattere di certezza. Alcuni studi hanno messo in luce la convinzione di molti operatori di PMA circa il rischio di cancro al seno in donne stimolate per la «donazione» di ovociti. Molto più noti e documentati sono i rischi di danni alla salute sul versante delle «donatarie», soprattutto in ragione dell’alterazione del dialogo embrione-madre.
Neppure sono stati monitorati i rischi per la salute psichica tanto dei «donatori» quanto delle donne riceventi i gameti. Se sussiste un rischio per la salute psichica delle coppie sterili in relazione alla frustrazione del desiderio al figlio, è del tutto verosimile che una quota non irrilevante di «donatori» patisca psichicamente per lo scompenso provocato dall’incertezza circa l’eventuale propria paternità o maternità biologica, atteso che queste condizioni connotano in profondità l’esistenza personale. Il pregiudizio per la salute psichica sembra dover essere tanto più intenso quanto più le vicende della vita si siano risolte in una situazione in cui i «donatori» non abbiano avuto una maternità o una paternità legale. Al riguardo non stupisce che si stia verificando sempre più il fenomeno della carenza di «donatori» e, ancor più, di «donatrici».
Il concetto di donazione di organi, nato dall’esperienza del prelievo da viventi per il loro innesto in pazienti malati, è stato esteso al caso del prelievo di organi indispensabili quoad vitam da persone in stato di morte cerebrale. Soltanto nel primo caso il termine di donazione è appropriato, poiché designa un gesto altruistico che la legge disciplina rigorosamente in termini di gratuità allo scopo di evitare qualsiasi intromissione di aspetti o finalità commerciali. Nel secondo caso il termine di donazione è improprio, poiché il prelievo è compiuto da un soggetto di cui è stata accertata la morte cerebrale, il quale, pertanto, non ha la capacità di effettuare alcuna donazione. Nel caso dell’estrazione di gameti il termine «donazione» è usato per due ragioni. La prima è simbolica: lo scopo è di imprimere dall’esterno un significato altruistico a un gesto che il fornitore difficilmente concepisce come tale; la seconda è pratica, ed è usata per esorcizzare quasi magicamente ogni valenza commerciale alla fornitura del materiale genetico. Senonché, la rarefazione sul mercato di gameti disponibili, soprattutto femminili, induce sempre più frequentemente a riconoscere l’esigenza della loro commercializzazione.
IV. Il Quadro Giuridico e Societale: Leggi, Sentenze e Dibattiti Europei
La complessità degli argomenti contrari alla fecondazione artificiale trova riscontro anche nell'evoluzione del quadro normativo e nelle decisioni giurisprudenziali, sia a livello nazionale che europeo.
La Legge 40/2004 e le Sue Modifiche Giudiziarie
In Italia, la Legge 19 febbraio 2004, n. 40, intitolata "Norme in materia di procreazione medicalmente assistita", è stata promulgata al fine di «favorire la soluzione di problemi riproduttivi derivanti dalla sterilità o dall’infertilità umana», garantendo i diritti di tutti i soggetti coinvolti, compreso il concepito. L'articolo 1 della legge stabilisce le sue finalità, mentre l'articolo 2 consente al Ministro della salute di promuovere ricerche sulle cause dell'infertilità e di incentivare studi sulla crioconservazione dei gameti. L'articolo 4 stabilisce che le tecniche di PMA debbano essere applicate secondo i principi di gradualità, per evitare interventi più invasivi, e di consenso informato. L'articolo 6, in particolare, richiede che il medico informi dettagliatamente sui metodi, sui problemi bioetici, sui possibili effetti collaterali sanitari e psicologici, sulle probabilità di successo e sui rischi, nonché sulle relative conseguenze giuridiche per tutti i soggetti coinvolti. Alla coppia deve essere prospettata la possibilità di ricorrere a procedure di adozione o di affidamento come alternativa. La volontà di entrambi i soggetti di accedere alle tecniche deve essere espressa per iscritto. Il medico responsabile della struttura può decidere di non procedere alla PMA per motivi medico-sanitari, fornendo motivazione scritta.
Nel corso degli anni, l'originario impianto della Legge 40 è stato oggetto di numerose questioni di legittimità costituzionale. Ad esempio, il Tribunale di Roma, con due ordinanze del gennaio e febbraio 2014, ha sollevato la questione di legittimità costituzionale della norma che vietava l'accesso alle tecniche di PMA alle coppie portatrici di malattie genetiche, per contrasto con gli articoli 2, 3, 32 e 117, co. della Costituzione. Similmente, il Tribunale di Milano nel marzo 2015 ha sollevato una questione analoga per le coppie fertili portatrici di malattie geneticamente trasmissibili, con riferimento anche alla diagnosi genetica preimpianto. La Corte Costituzionale, con la sentenza n. 96/2015, ha dichiarato l'incostituzionalità del divieto di diagnosi genetica preimpianto per le coppie portatrici di malattie genetiche. Con la sentenza n. 161/2023, la Corte Costituzionale ha dichiarato l’infondatezza della questione di costituzionalità circa l’irrevocabilità del consenso dopo la fecondazione dell’ovulo. La legge 40 contiene anche divieti specifici, come quelli enunciati dall'articolo 12, che sanzionano chi applica tecniche a coppie i cui componenti non siano entrambi viventi, o uno sia minorenne, o siano dello stesso sesso, o non coniugate/conviventi, con sanzioni amministrative pecuniarie elevate. L'articolo 13 vieta qualsiasi sperimentazione su ciascun embrione umano e la produzione di embrioni a fini di ricerca, nonché ogni forma di selezione a scopo eugenetico.
La Posizione della Corte Europea dei Diritti dell'Uomo
Il dibattito sulla procreazione assistita ha avuto risonanza anche a livello europeo. La sentenza della Corte Europea dei Diritti dell'Uomo del 3 novembre 2011, nella causa S.H. ed altri c. Austria, rappresenta un caso emblematico. I ricorrenti lamentavano che le disposizioni della legge austriaca sulla procreazione assistita, che vietavano la donazione di ovuli e di sperma per la fecondazione in vitro, violavano i loro diritti riconosciuti dall’articolo 8 (diritto al rispetto della vita privata e familiare) in combinato disposto con l’articolo 14 (divieto di discriminazione) della Convenzione Europea dei Diritti dell'Uomo. La prima ricorrente soffriva di sterilità alle tube di Falloppio e produceva ovuli, ma non poteva concepire naturalmente. La terza ricorrente soffriva di agonadismo, non producendo affatto ovuli, e necessitava di ovuli di una donatrice. La Corte Costituzionale austriaca aveva concluso che il legislatore non aveva oltrepassato il margine di discrezionalità nel permettere solo i metodi di fecondazione omologa come regola e la donazione di sperma quale eccezione, riflettendo lo stato dell'arte della scienza medica e il consenso della società. Tuttavia, la Camera della Corte Europea riteneva che vi era stata una violazione dell’articolo 14 della Convenzione in combinato disposto con l’art. 8. Riguardo alla situazione della terza e del quarto ricorrente, che necessitavano di una donazione di ovuli, la Camera riteneva che le preoccupazioni basate su considerazioni morali o sull’accettabilità sociale di questa tecnica non sono in sé stesse ragioni sufficienti per un divieto assoluto, e che solo in circostanze eccezionali un tale divieto assoluto può costituire una misura proporzionata. La legge austriaca già conteneva sufficienti tutele contro rischi come lo sfruttamento delle donne o la "selezione" di bambini.
Contesto Normativo Europeo e l'Assenza di Uniformità
Un'analisi del contesto europeo mostra una rapida evoluzione delle normative. Come si può notare, la donazione di sperma era vietata solo in tre Paesi (Italia, Lituania e Turchia) fino al 2007, i quali vietavano nel complesso la fecondazione assistita eterologa. In generale, i Paesi che permettono la donazione di sperma non distinguono nel loro ordinamento tra l’utilizzo di sperma ai fini di un’inseminazione artificiale o di una fecondazione in vitro. In molti Paesi, come Cipro, Lussemburgo, Malta, Finlandia, Polonia, Portogallo e Romania, dove la materia non era regolata fino al 2007, viene praticata sia la donazione di sperma che di ovuli. Un raffronto tra uno studio del 1998 del Consiglio d’Europa e un rapporto del 2007 mostra che nel campo della procreazione medicalmente assistita le disposizioni di legge sono in rapida evoluzione. In Danimarca, in Francia e in Svezia la donazione di sperma e ovuli, che era precedentemente vietata, è ora permessa a partire dall’entrata in vigore di nuove normative rispettivamente nel 2006, nel 2004 e nel 2006.
La Convenzione sui diritti umani e biomedicina del 1997 non tratta la questione della donazione di gameti, ma vieta di ricorrere a tecniche di riproduzione medicalmente assistita per scegliere il sesso del bambino. Una direttiva europea specifica che non dovrebbe interferire con le decisioni degli Stati membri relativamente all’uso o non uso di particolari tipi di cellule umane, comprese le cellule germinali e le cellule staminali dell’embrione. Se però uno Stato membro autorizza un uso particolare di tali cellule, la direttiva disporrà l’applicazione di tutte le disposizioni necessarie alla tutela della sanità pubblica, in considerazione dei rischi specifici di tali cellule e garantirà il rispetto dei diritti fondamentali. Inoltre, la direttiva non dovrebbe interferire con le disposizioni degli Stati membri che definiscono il termine giuridico di "persona" o "individuo". Questo panorama dimostra la difficoltà di raggiungere un consenso uniforme sulle questioni etiche e giuridiche legate alla fecondazione artificiale, con ogni Stato che tenta di bilanciare il diritto alla procreazione con la salvaguardia di altri valori considerati fondamentali.
tags: #contrari #alla #fecondazione #artificiale