Quando ci si interroga su quanti follicoli ovarici possieda una donna, la domanda sottintende in realtà una comprensione più profonda della riserva ovarica: ovvero, quanti follicoli ovarici "reclutabili" sono visibili in un dato momento e cosa ci si può aspettare dalle ovaie in quella specifica fase della vita. È fondamentale comprendere che non esiste una singola cifra che possa definire la fertilità di una donna. La valutazione della riserva ovarica si basa su un approccio multifattoriale, che integra la conta dei follicoli antrali (AFC), i livelli dell'ormone antimülleriano (AMH) e l'età della donna. Questa metodologia olistica permette di evitare decisioni affrettate e di delineare un piano d'azione realistico, sia per coloro che desiderano ottenere una gravidanza nell'immediato, sia per chi intende preservare la propria fertilità per il futuro.
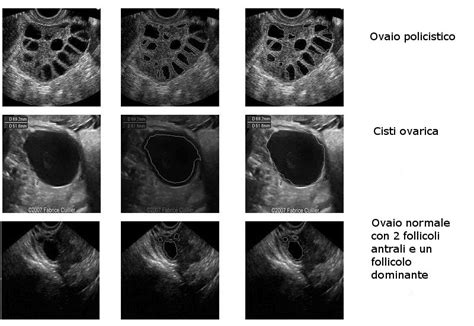
Cosa Sono i Follicoli Ovarici e Come Funzionano
I follicoli ovarici sono piccole strutture vescicolari presenti all'interno delle ovaie, il cui ruolo primario è quello di ospitare e nutrire gli ovociti. Nel corso della vita di una donna, questi follicoli attraversano diverse fasi di sviluppo. Alla nascita, ogni donna possiede una riserva di follicoli primordiali, che diminuisce progressivamente con il passare degli anni.
All'inizio del ciclo mestruale, tipicamente tra il secondo e il quinto giorno, è possibile visualizzare tramite ecografia transvaginale i follicoli antrali. La conta di questi follicoli, nota come conta follicolare antrale (AFC), è un indicatore cruciale della riserva funzionale disponibile in quel momento. Dal gruppo di follicoli antrali visibili, uno o, in alcuni casi, più follicoli iniziano un percorso di crescita accelerata. Questo follicolo, che si impone sugli altri per dimensioni e sviluppo, viene definito follicolo ovarico dominante. Quando il follicolo dominante raggiunge una dimensione ottimale, solitamente tra i 18 e i 21 millimetri, si verifica la rottura della sua parete e il rilascio dell'ovocita maturo: questo fenomeno è comunemente noto come ovulazione. I follicoli che non raggiungono la dominanza vanno incontro a un processo di regressione chiamato atresia e vengono pertanto persi.
In un ciclo mestruale naturale, si assiste a una competizione tra numerosi follicoli, ma solo uno (raramente due) giunge al termine del processo ovulatorio. Nei cicli di stimolazione ovarica, come quelli impiegati nella fecondazione in vitro (FIVET), l'obiettivo è quello di indurre la crescita simultanea di un numero maggiore di follicoli antrali, al fine di recuperare più ovociti durante il prelievo ovocitario.
Follicolo Ovarico vs Ovocita: Distinguere le Funzioni
È essenziale comprendere la differenza tra follicolo ovarico e ovocita. Il follicolo ovarico può essere concettualizzato come la "casa" o il "supporto" per l'ovocita, mentre l'ovocita è la cellula riproduttiva femminile che interessa per il processo di fecondazione. Durante un'ecografia, è possibile determinare il numero e le dimensioni dei follicoli ovarici. Tuttavia, la qualità dell'ovocita non è direttamente valutabile tramite ecografia. Attualmente, non esistono specifici esami in grado di fornire informazioni preliminari sulla qualità ovocitaria prima di intraprendere un trattamento di fertilità. Solo attraverso un ciclo di FIVET, che consente l'osservazione dell'evoluzione degli embrioni e persino la loro analisi genetica, è possibile ottenere indicazioni sulla qualità degli ovociti recuperati. È tuttavia un dato scientificamente accertato che la qualità ovocitaria sia strettamente correlata all'età: con l'avanzare degli anni, la qualità tende a diminuire, aumentando parallelamente la probabilità di aneuploidie, ovvero alterazioni nel corredo cromosomico degli embrioni. Questo aspetto viene attentamente considerato nella pianificazione della strategia terapeutica, suggerendo, ad esempio, la preservazione della fertilità in età precoce o l'indicazione di una diagnosi genetica preimpianto (PGT-A) durante un trattamento di FIVET.
Dal Gruppo di Antrali al Follicolo Dominante: Il Percorso Tipico
Nei giorni 2-5 del ciclo mestruale, si procede alla conta dei follicoli antrali. Successivamente, sia in un ciclo naturale che con l'ausilio di una stimolazione farmacologica, questi follicoli iniziano il loro processo di crescita, fino a quando uno (o più, in caso di stimolazione) raggiunge la dimensione target per l'ovulazione. Quando il follicolo ovarico dominante raggiunge le dimensioni adeguate e subisce la rottura, l'ovocita maturo viene liberato. I sintomi associati all'ovulazione, ovvero al momento in cui il follicolo ovarico ovulato rilascia l'ovocita, includono tipicamente una lieve fitta o un fastidio pelvico transitorio. Questi sintomi sono generalmente considerati fisiologici. Tuttavia, qualora il dolore fosse intenso o persistente, è consigliabile consultare uno specialista.
L'ecografia transvaginale rappresenta uno strumento fondamentale per monitorare la crescita follicolare. Con l'esperienza, è possibile stimare la risposta ovarica alla stimolazione e apportare gli adeguamenti necessari alla terapia farmacologica. Nella pratica clinica, quando si osserva una risposta insufficiente, la terapia farmacologica viene modificata. Se ritenuto opportuno, si può considerare la concatenazione di un secondo ciclo di stimolazione in fase luteale, al fine di ottimizzare il recupero ovocitario nel minor tempo possibile.
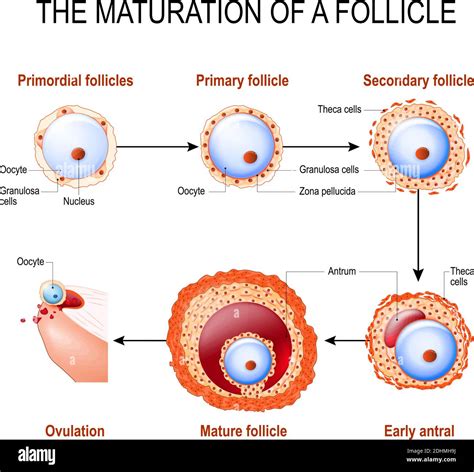
Come si Misura la Riserva dei Follicoli Ovarici? AFC + AMH + Età
Per ottenere un quadro completo e accurato della riserva ovarica di una donna, si integrano tre elementi chiave:
- AFC (Conta Follicolare Antrale): Questa misura consiste nella somma dei follicoli antrali visibili tramite ecografia transvaginale in entrambe le ovaie. La misurazione viene solitamente effettuata tra il secondo e il quinto giorno del ciclo mestruale.
- AMH (Ormone Antimülleriano): L'AMH è un biomarcatore ormonale che si mantiene stabile nel corso del ciclo mestruale e fornisce una stima diretta della popolazione follicolare residua. Durante una consulenza, l'AMH viene sempre valutato in concomitanza con l'AFC. L'AMH è considerato il miglior marcatore analitico della riserva ovarica, ma la sua interpretazione è sempre più significativa se contestualizzata con l'AFC e l'età della donna.
- Età: L'età non è un mero dato anagrafico; essa gioca un ruolo fondamentale nella determinazione della qualità ovocitaria e, di conseguenza, nella probabilità di ottenere embrioni euploidi, ovvero con un corretto corredo cromosomico.
In Quale Giorno del Ciclo si Contano i Follicoli?
La misurazione dell'AFC viene preferibilmente effettuata nei giorni 2-5 del ciclo mestruale per garantire coerenza e facilitare la distinzione dimensionale dei follicoli antrali. Tuttavia, a seconda delle disponibilità e delle necessità cliniche, la conta dei follicoli antrali può essere eseguita in qualsiasi momento del ciclo. Diversi studi scientifici hanno infatti dimostrato che l'AFC mantiene il suo potere predittivo sulla riserva ovarica anche se effettuata nella seconda fase del ciclo. È importante segnalare al medico l'eventuale assunzione di contraccettivi orali o altri trattamenti farmacologici, poiché questi possono influenzare l'interpretazione dell'immagine ecografica.
AMH: Come Interpretare i Tuoi Livelli Insieme alla Conta Follicolare
L'AMH non dovrebbe mai essere valutato isolatamente. È possibile che i livelli di AMH risultino relativamente conservati, mentre l'AFC mostri un numero ridotto di follicoli, o viceversa. Per questo motivo, è prassi consolidata quella di "triangolare" i dati: AMH + AFC + Età. Questa combinazione di informazioni è essenziale per guidare le raccomandazioni riguardo ai tempi per tentare una gravidanza, alla necessità di preservare gli ovociti o alla pianificazione di un trattamento specifico, come la FIVET.
Quanti Follicoli Ovarici "Sono Normali"?
La preoccupazione riguardo al numero di follicoli è comune. Per facilitare la comunicazione e creare un linguaggio condiviso, si utilizzano delle soglie orientative per l'AFC:
- Riserva Alta: > 15 follicoli antrali.
- Riserva Normale/Adeguata: A partire da 10 follicoli antrali.
- Bassa Riserva: < 6 follicoli antrali.
È fondamentale sottolineare che questi intervalli rappresentano delle linee guida generali. La decisione clinica finale viene presa considerando congiuntamente i risultati dell'AMH e l'età della paziente. Un AFC pari o superiore a 10 indica solitamente una riserva ovarica adeguata; valori inferiori a 6 richiedono un'individualizzazione massima dell'approccio terapeutico.
Soglie Abituali per AFC:
- Alta (>15): Spesso associata a una buona risposta alla stimolazione ovarica, a patto che l'età sia favorevole.
- Normale (10-15): Generalmente indica una riserva ovarica adeguata.
- Bassa (<6): Segnala un rischio maggiore di risposta scarsa alla stimolazione e la necessità di valutare strategie specifiche per ottimizzare il recupero ovocitario.
Con un AFC superiore a 12, si prevede generalmente una buona risposta alla stimolazione farmacologica, a condizione che l'età sia favorevole. Tra 6 e 10 follicoli antrali, ci si aspetta una risposta intermedia, e la pianificazione dei dosaggi farmacologici e degli obiettivi terapeutici viene calibrata di conseguenza. Con un AFC inferiore a 6, il rischio di una risposta scarsa aumenta significativamente, rendendo necessaria la valutazione di strategie mirate all'accumulo di ovociti.
Intervalli Orientativi per Età:
- A 30 anni: È comune osservare un AFC compreso tra 10 e 15 follicoli, sebbene esista una notevole variabilità individuale.
- A 35 anni: L'AFC tende a situarsi intorno a 6-10 follicoli. In questa fase, l'AMH acquisisce maggiore peso per affinare la prognosi.
- A 40 anni: Si riscontra frequentemente un AFC inferiore a 6, con un impatto più marcato sulla qualità ovocitaria. La pianificazione terapeutica in questa fascia d'età richiede tempistiche e aspettative chiaramente definite.
È importante ribadire che questi intervalli non sostituiscono una valutazione personalizzata. Per questo motivo, viene offerto un "Test di Fertilità" che include un'ecografia dettagliata dell'utero, delle tube e delle ovaie, la conta dei follicoli antrali (AFC) e l'analisi dei livelli di AMH. Integrando questi dati con l'età della paziente, è possibile definire la strategia migliore per la sua specifica situazione.
"Ho 3 Follicoli Ovarici": Cosa Significa e Quali Opzioni Esistono?
La scoperta di avere 3 follicoli ovarici antrali può generare ansia, ma non rappresenta la fine del percorso riproduttivo. In caso di bassa riserva ovarica, la sfida principale consiste nell'ottimizzare il potenziale di ogni singolo ovocita.
- Ciclo Naturale vs Stimolato: Con un AFC di 3 follicoli, un ciclo naturale porterà tipicamente a un'unica ovulazione. Attraverso una stimolazione farmacologica leggera, è possibile tentare di recuperare 2-3 ovociti.
- Inseminazione Artificiale (IA) vs FIVET: In presenza di un AFC molto basso e/o un'età superiore ai 35 anni, si tende a privilegiare la FIVET. Questo approccio permette di recuperare gli ovociti e fecondarli in laboratorio, massimizzando le possibilità di successo per ciclo.
- Accumulo di Ovociti / Doppia Stimolazione: Quando la risposta alla stimolazione è scarsa, si procede all'adattamento della terapia farmacologica. In alcuni casi, può essere opportuno concatenare un secondo ciclo di stimolazione in fase luteale. Questa strategia consente di accumulare ovociti o embrioni in un lasso di tempo ridotto, prima di procedere al trasferimento embrionale o alla vitrificazione.
Quanti Follicoli Ovarici Rendono Fattibile un Trattamento?
La domanda più pertinente non è tanto "quanti follicoli sono necessari", quanto piuttosto "quali sono le probabilità di ottenere gli ovociti necessari per raggiungere il tuo obiettivo riproduttivo, considerando il tuo AFC, il tuo AMH e la tua età?".
- Con un AFC compreso tra 6 e 10 e un AMH coerente, si osserva generalmente una buona fattibilità per un ciclo di FIVET standard.
- Con un AFC inferiore a 6, aumenta il rischio di una risposta scarsa alla stimolazione. Il trattamento rimane comunque fattibile, ma è necessario adattare le aspettative e la strategia terapeutica (ad esempio, attraverso una stimolazione individualizzata, protocolli di "mild stimulation", o la valutazione di strategie di accumulo).
- Con un AFC superiore a 12, se l'età è favorevole, la fattibilità è elevata. In questi casi, il monitoraggio è fondamentale per prevenire il rischio di iper-risposta ovarica.
È importante sottolineare che nessun dato isolato è motivo di esclusione o accettazione automatica di una paziente. L'approccio terapeutico viene personalizzato, con la possibilità di adeguare i dosaggi farmacologici, considerare la doppia stimolazione o pianificare un "piano B", come un secondo ciclo consecutivo in fase luteale o il posticipo del trattamento a un ciclo successivo.
Riserva ovarica: metodi diagnostici e significato clinico
Cosa Valutiamo Noi: AFC + AMH + Età + Storia Clinica
Un approccio completo alla valutazione della riserva ovarica integra diversi fattori:
- AFC (Conta Follicolare Antrale): Indica quanti follicoli antrali sono disponibili all'inizio del ciclo.
- AMH (Ormone Antimülleriano): Fornisce un'indicazione sulla riserva follicolare residua.
- Età: Determina la qualità ovocitaria e il rischio di aneuploidie.
- Storia Clinica: Include informazioni su precedenti risposte a trattamenti di stimolazione, interventi chirurgici ovarici, presenza di endometriosi e altri fattori rilevanti.
Adeguamento dei Dosaggi e Doppia Stimolazione / Ciclo in Fase Luteale
In situazioni di risposta scarsa alla stimolazione, la strategia terapeutica prevede la personalizzazione del tipo di gonadotropina e del relativo dosaggio. Possono essere valutati l'uso di coadiuvanti e la decisione di accumulare ovociti attraverso stimolazioni consecutive (ciclo follicolare seguito da ciclo luteale). L'obiettivo primario è massimizzare il numero di ovociti competenti recuperati nel minor tempo possibile, minimizzando l'impatto fisico ed emotivo sulla paziente.
Pianificazione e Preservazione: Quando Vitrificare
Comprendere la propria riserva ovarica in anticipo apre un ventaglio di possibilità. Se al momento non si desidera o non si è in condizione di cercare una gravidanza, e i valori di AFC e AMH iniziano a mostrare un calo, oppure se si ha un'età pari o superiore ai 35 anni, la vitrificazione degli ovociti può rappresentare una soluzione preziosa. Questa tecnica permette di "congelare" la qualità degli ovociti in un determinato momento, offrendo un margine di tempo per prendere decisioni con maggiore serenità.
Vantaggi di Decidere per Tempo
La decisione precoce di valutare e, se necessario, preservare la propria fertilità offre numerosi vantaggi:
- Maggiore Probabilità di Ovoci di Migliore Qualità: Congelare ovociti in età più giovane significa preservare una qualità ovocitaria generalmente superiore.
- Meno Pressione Temporale: Avere la possibilità di vitrificare riduce la sensazione di urgenza quando si decide di intraprendere il percorso di maternità.
- Piano Chiaro e Definito: Si acquisisce consapevolezza sulla propria situazione riproduttiva, sapendo se sia più opportuno tentare una gravidanza nell'immediato, preservare gli ovociti, o combinare entrambe le strategie.
Domande Frequenti sui Follicoli Ovarici
Non esiste un "numero magico" di follicoli che garantisca la fertilità. Tuttavia, quando ci si riferisce a un ovaio considerato fertile, si intende generalmente un AFC totale (in entrambe le ovaie) pari o superiore a 10, accompagnato da un AMH coerente e un'età che non comprometta significativamente la qualità ovocitaria. Questa combinazione è solitamente associata a una buona prognosi riproduttiva.
Come riferimento, le soglie abituali per l'AFC sono: normale (10-15), bassa (<6) e alta (>15). Il concetto di "normale" viene affinato in base ai valori di AMH e all'età della paziente. Ad esempio, due donne con un AFC di 8 possono avere prognosi riproduttive molto diverse se una ha 31 anni e l'altra 39.
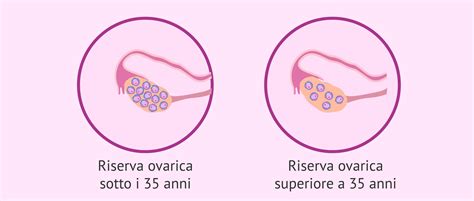
A 35 anni, molte donne presentano circa 10 follicoli antrali, sebbene la variabilità individuale sia ampia. In questa fase, l'AMH fornisce un contesto importante, e l'età inizia a incidere sulla qualità ovocitaria. Per questo motivo, intorno ai 35 anni, si discute spesso della pianificazione riproduttiva, valutando se tentare una gravidanza precocemente o optare per la preservazione della fertilità.
Un AFC di 3 follicoli indica una bassa riserva ovarica. Esistono diverse opzioni terapeutiche, ma è fondamentale un approccio individualizzato. Questo può includere una stimolazione farmacologica attenta, la possibilità di effettuare cicli consecutivi per accumulare ovociti o embrioni, e la considerazione della FIVET rispetto all'inseminazione artificiale, specialmente se l'età è superiore a 35 anni o sono presenti altri fattori di rischio. L'aspetto cruciale è evitare di perdere tempo con protocolli che non massimizzano le probabilità di successo.
Un follicolo ovarico ovulato è semplicemente un follicolo che ha raggiunto la maturazione e si è rotto per liberare l'ovocita; in altre parole, è l'evento dell'ovulazione. I sintomi più comuni associati a questo evento includono un lieve dolore o fastidio in un lato del basso ventre, talvolta accompagnato da un leggero spotting. Nella maggior parte dei casi, si tratta di un fenomeno fisiologico che si risolve spontaneamente in poche ore. Tuttavia, se il dolore è intenso, persistente o associato ad altri sintomi come febbre o marcato gonfiore addominale, è importante consultare un medico per escludere complicanze, come la rottura di una cisti ovarica.
Con l'avvicinarsi della menopausa, il numero di follicoli ovarici diminuisce progressivamente fino al loro esaurimento. L'AFC si riduce spesso a 0-2 follicoli e i livelli di AMH diventano molto bassi o non più misurabili. Questo è un processo biologico naturale. Tuttavia, nella fase di perimenopausa (i mesi o gli anni che precedono la menopausa effettiva), possono ancora essere presenti alcuni follicoli ovarici residui. Per le donne che desiderano una gravidanza in questa fase, una valutazione tempestiva è essenziale. In alcuni casi, è ancora possibile tentare una gravidanza con i propri ovociti, mentre in altri l'ovodonazione rappresenta l'opzione con le maggiori probabilità di successo. Presso centri specializzati, come Love Fertility, è possibile ricevere una guida personalizzata per scegliere l'opzione più adatta al proprio caso.
Il numero di follicoli ovarici non è un verdetto definitivo sulla fertilità, ma un dato da interpretare all'interno di un contesto più ampio. L'accompagnamento da parte di specialisti consente di leggere congiuntamente i dati relativi all'AFC, all'AMH e all'età, al fine di prendere decisioni informate: tentare una gravidanza nell'immediato, adeguare il trattamento in corso o procedere alla vitrificazione e alla pianificazione futura.
Il test di riserva ovarica è uno strumento diagnostico volto a misurare sia la quantità che la qualità degli ovociti disponibili nelle ovaie. Viene utilizzato principalmente per valutare la fertilità femminile, in particolare nelle donne che si avvicinano all'età della menopausa. Questo test è utile nell'identificazione di condizioni legate alla fertilità, come la diminuzione della riserva ovarica, che può essere un indicatore di menopausa precoce o insufficienza ovarica primaria. È inoltre uno strumento utile nella diagnosi della sindrome dell'ovaio policistico (PCOS), dove si può osservare un'alterazione nel numero dei follicoli, e nei casi di endometriosi, dove la riserva ovarica può risultare ridotta.
Il test di riserva ovarica si effettua principalmente attraverso un prelievo di sangue, solitamente nei primi giorni del ciclo mestruale, per misurare i livelli di ormoni come l'ormone antimülleriano (AMH) e l'ormone follicolo-stimolante (FSH). L'AMH fornisce una stima diretta della riserva ovarica, mentre il FSH, misurato in associazione con l'estradiolo, aiuta a valutare la funzionalità ovarica. Inoltre, un'ecografia transvaginale viene utilizzata per contare i follicoli antrali presenti nelle ovaie, un altro indicatore della riserva ovarica.
Per prepararsi al test di riserva ovarica, generalmente non sono richieste precauzioni particolari o digiuno. Dopo l'esecuzione del test, è fondamentale discutere i risultati con il proprio medico curante, che interpreterà i dati raccolti per fornire un quadro completo della situazione di fertilità. Sulla base dei risultati, il medico potrà consigliare ulteriori indagini, apportare modifiche ai trattamenti in corso o proporre strategie per la preservazione della fertilità, come il congelamento degli ovociti. Qualora i valori indichino una bassa riserva ovarica, potrebbe essere necessario prendere decisioni tempestive riguardo ai trattamenti di fertilità o alla pianificazione familiare. È importante ricordare che, sebbene utile, questo test non è infallibile.