La procreazione medicalmente assistita (PMA) rappresenta una speranza significativa per molte coppie che affrontano difficoltà nel concepimento. All'interno di questo campo, il congelamento di embrioni ed ovociti si è affermato come uno strumento in grado di aumentare le probabilità di successo e, parallelamente, di mitigare rischi importanti per la salute della donna. In particolare, questa tecnica offre una soluzione fondamentale per gestire e prevenire la sindrome da iperstimolazione ovarica, una delle complicanze più rilevanti dei trattamenti di stimolazione ormonale.
La storia della crioconservazione degli embrioni è relativamente recente, ma ha visto progressi straordinari. A partire dalla prima procedura conclusasi con una gravidanza nel 1983, il congelamento degli embrioni, noto anche come crioconservazione, è diventata una delle tecniche di procreazione medicalmente assistita più utilizzate. La prima gravidanza ottenuta dal trasferimento di un embrione crioconservato risale proprio a quell'anno, quando due ricercatori australiani riuscirono a crioconservare un embrione allo stadio di 8 cellule per 4 mesi e a ottenere, in seguito al trasferimento in utero, una gravidanza. Negli ultimi decenni, la crioconservazione degli embrioni ha assunto un ruolo sempre più centrale nel campo della Procreazione Medicalmente Assistita (PMA), fino a diventare una procedura di routine.
La Sindrome da Iperstimolazione Ovarica (OHSS): Comprendere il Rischio e la Prevenzione
Durante un trattamento di fecondazione in vitro (FIV) o di iniezione intracitoplasmatica degli spermatozoi (ICSI), la donna si sottopone a una terapia ormonale, mediante iniezioni sottocutanee, che consente la maturazione contemporanea di più follicoli. Questa fase, nota come stimolazione ovarica, è essenziale per ottenere un numero adeguato di ovociti da fecondare. Tuttavia, la somministrazione di ormoni sintetici comporta degli effetti che possono variare da una lieve ritenzione idrica a un modesto dolore in sede annessiale.
La sindrome da iperstimolazione ovarica (OHSS) è una condizione che si verifica in alcuni casi, pur essendo fortunatamente rara, e consiste nell’aumento delle dimensioni delle ovaie in relazione ai vari gradi di stimolazione ovarica. Questa sindrome può comportare il rigonfiamento dell’addome e l’alterazione di alcuni parametri emato-chimici con la necessità, nei casi più gravi, di ricovero in ospedale (un'incidenza inferiore all'1%). La sua frequenza è maggiore in quelle pazienti che, dopo stimolazione con risposta eccessiva e successivo trasferimento embrionario, ottengono una gravidanza, poiché la gravidanza stessa può esacerbare la sindrome.
La possibilità di differire il trasferimento di embrioni in utero a un ciclo successivo, resa possibile dal congelamento, consente di ridurre sensibilmente l’eventuale rischio di sindrome da iperstimolazione ovarica. Questo è un vantaggio clinico di primaria importanza. In presenza di un rischio di iperstimolazione o di qualsiasi altra circostanza che possa rendere difficile la gravidanza, è possibile annullare il trasferimento immediato e congelare gli embrioni fino a quando non si presentano le condizioni ottimali che aumentano le probabilità di successo e garantiscono la sicurezza della paziente. Attualmente vengono applicati dei protocolli di stimolo adeguati per limitare al minimo questo evento, ma il congelamento rimane una misura di sicurezza fondamentale.
Il Contesto Legale e l'Evoluzione della Pratica in Italia
Il congelamento degli embrioni in Italia è attualmente regolato dalla Sentenza della Corte Costituzionale dell’1 aprile 2009 (sentenza n. 151 pubblicata su G.U. del 13 Maggio 2009). Questa sentenza ha rappresentato una svolta cruciale, consentendo di fertilizzare anche più di tre ovociti, qualora le problematiche da risolvere lo richiedano. Precedentemente, la Legge 40/2004 poneva un limite stringente di tre embrioni conservabili, e ciò obbligava a trasferirli tutti contemporaneamente, aumentando il rischio di gravidanze multiple.
La modifica legislativa del 2009 ha reso concreta la possibilità di ottenere un numero di embrioni superiore a quello sufficiente per un singolo embryo-transfer. Poiché gli embrioni evolutivi non possono essere distrutti, si rende quindi necessario procedere al loro congelamento. Questa apertura ha permesso ai medici di decidere, caso per caso, il numero di embrioni da creare e trasferire, riducendo così il rischio di gravidanze multiple e aprendo le porte alla crioconservazione degli embrioni in sovrannumero. Secondo la FISSR (Federazione Italiana delle Società Scientifiche della Riproduzione), nel rispetto della Legge 40/2004 e della suddetta Sentenza della Corte Costituzionale, la crioconservazione è diventata una pratica consolidata.
Se in passato si riteneva che fosse preferibile l’impianto dell’embrione fresco, subito dopo la fecondazione, i dati oggi disponibili permettono di affermare che non vi sono differenze rilevanti tra le due diverse tecniche. La diffusione del congelamento degli embrioni in Italia è avvenuta negli ultimi dieci anni, proprio in seguito all'eliminazione di questo limite da parte della Corte Costituzionale.
Vitrificazione di embrioni. Quando e come?
Vantaggi Clinici del Congelamento degli Embrioni
La crioconservazione offre numerosi benefici dal punto di vista clinico, andando ben oltre la sola prevenzione dell'iperstimolazione ovarica.Uno dei principali vantaggi è la possibilità di trasferire un solo embrione per volta, congelando quelli in eccesso e riducendo così in modo significativo il rischio di gravidanze multiple. Le gravidanze gemellari o multiple, sebbene a volte desiderate, comportano maggiori rischi sia per la madre che per i bambini, inclusi parto prematuro, basso peso alla nascita e altre complicanze. La capacità di selezionare un singolo embrione per il trasferimento in un ciclo successivo, mantenendo gli altri congelati, minimizza questi pericoli.
Inoltre, i risultati ottenuti con embrioni congelati sono molto simili a quelli che si conseguono con embrioni freschi, con l'ulteriore vantaggio di poter sottoporre la donna a un unico ciclo di stimolazione ovarica, da cui si cerca poi di fecondare un maggior numero di ovociti. Questo riduce il carico fisico ed emotivo sulla paziente, che non deve sottoporsi a ripetute stimolazioni ormonali se il primo tentativo non ha successo o se desidera una seconda gravidanza in futuro.
La metodica è inoltre utilizzata per preservare la fertilità di pazienti che devono affrontare terapie che possono compromettere la funzione riproduttiva. Tra questi casi rientrano:
- Pregresse neoplasie ormono-dipendenti (come quelle che interessano ovaio, mammella, tiroide, ecc.), dove il congelamento prima del trattamento può salvaguardare la possibilità di una futura gravidanza.
- Malattie autoimmunitarie (come lupus, sclerosi multipla, ecc.), che possono richiedere farmaci o terapie con effetti collaterali sulla fertilità.
- Patologie sistemiche (cardiovascolari, renali, epatiche, ecc.) che potrebbero rendere una gravidanza immediata rischiosa, permettendo di posticiparla a un momento di migliore stabilità clinica.
- Pazienti oncologiche che vedono spesso le loro ovaie danneggiate dalle cure oncologiche e che sono chiamate ad attendere la guarigione prima di intraprendere un percorso che punta a culminare nella gravidanza. Il congelamento di embrioni o ovociti consente loro di preservare la possibilità di avere un figlio dopo la remissione della malattia.
Infine, il congelamento offre maggiori speranze alle donne più in là con gli anni che hanno una riserva di ovociti ridotta. Congelare ovociti o embrioni in età più giovane può aumentare significativamente le probabilità di successo riproduttivo in età avanzata. Il congelamento di ovociti maturi prelevati dopo una stimolazione ovarica, mediante la tecnica di vitrificazione, è una pratica ormai consolidata. Gli ovociti verranno scongelati quando la paziente sarà pronta ad affrontare la gravidanza. La possibilità di gravidanza futura utilizzando gli ovociti crioconservati dipende dal numero e dalla qualità degli ovociti recuperati. È anche possibile il congelamento di tessuto ovarico mediante intervento chirurgico laparoscopico, prelevando frammenti di corticale ovarica.
Tecniche di Congelamento: La Vitrificazione come Standard
Esistono principalmente due possibilità per congelare gli embrioni: lo «slow freezing» (congelamento lento) e la vitrificazione. Quest'ultima è la metodica più utilizzata e avanzata. La vitrificazione consiste in un congelamento ultrarapido che permette di raggiungere la temperatura di -196 gradi Celsius in pochi secondi. Questo aspetto è determinante per la crioconservazione, non solo degli embrioni ma anche degli ovociti.
A differenza dell'antica tecnica di congelamento lento, la vitrificazione impedisce la formazione di cristalli di ghiaccio. Nell'approccio lento, l'alto contenuto di acqua negli embrioni, e soprattutto negli ovociti, provocava la formazione di cristalli all’interno delle cellule, compromettendo la loro qualità e la loro sopravvivenza al processo di scongelamento. Con la vitrificazione, invece, il congelamento ultra-rapido trasforma l’acqua presente nelle cellule in una sorta di vetro amorfo, impedendo la formazione di cristalli di ghiaccio che potrebbero danneggiare le strutture cellulari. Su quest'ultimo punto, la comunità scientifica è ormai concorde: la vitrificazione è più efficace. Secondo una metanalisi pubblicata nel 2017 sulla rivista Human Reproduction Update, la vitrificazione è la più efficace in virtù del ridotto numero di cristalli di ghiaccio (potenzialmente in grado di danneggiare l'embrione) che si formano durante il congelamento.
Per ottenere questo risultato ottimale, gli embrioni vengono innanzitutto preparati immergendoli in soluzioni crioprotettive. Queste sostanze speciali hanno il compito di eliminare l’acqua dalle cellule e di proteggerle dai danni legati al processo di congelamento. Successivamente, gli embrioni vengono immersi rapidamente in azoto liquido a -196°C, che solidifica istantaneamente le cellule, quasi come se si trasformassero in vetro.
Anche il processo di devitrificazione degli embrioni è più rapido e semplice rispetto ad altre tecniche. È sufficiente estrarre la cannuccia contenente l’embrione dal serbatoio di azoto liquido e immergerla direttamente in un mezzo a 37 °C, la temperatura corporea, per riportarli allo stato vitale.
Tuttavia, l’esito positivo della crioconservazione dipende anche da diversi fattori biologici, come la qualità dell’embrione al momento del congelamento. Embrioni di buona qualità hanno un maggior tasso di sopravvivenza allo scongelamento e maggiori probabilità di impianto. Anche lo stadio di sviluppo influenza il successo della crioconservazione: le blastocisti, embrioni che hanno raggiunto uno stadio più avanzato (quinto o sesto giorno di sviluppo), tendono ad avere tassi di sopravvivenza e di impianto più alti rispetto agli embrioni in terza giornata.
Il Trasferimento dell'Embrione Crioconservato: Preparazione e Procedura
Quando non è possibile effettuare il trasferimento nello stesso ciclo di stimolazione, o quando la strategia clinica prevede il congelamento, il trasferimento dell'embrione avviene in un secondo momento, attraverso una procedura abbastanza veloce. È importante considerare che il tuo corpo potrebbe non essere ancora pronto per ricevere l’embrione nel ciclo di stimolazione. Per esempio, se l’endometrio non è recettivo perché non è ispessito a sufficienza, o se esiste il rischio di sindrome da iperstimolazione ovarica, il differimento del transfer è la scelta più prudente.
Al momento del trasferimento dell’embrione, è fondamentale assicurarsi che l’utero sia pronto per accoglierlo. In qualsiasi gravidanza, naturale o assistita, l’endometrio, lo strato interno dell'utero, svolge un ruolo fondamentale. Affinché l'embrione possa impiantarsi nel modo corretto, secondo alcuni studi, quest’ultimo deve raggiungere uno spessore compreso tra 7 e 10 millimetri. Questo spessore ideale si ottiene grazie alla somministrazione di estrogeni e progesterone.
La preparazione dell’endometrio può avvenire in diversi modi, a seconda del ciclo della donna:
- Ciclo naturale: Nelle donne con cicli mestruali regolari, è possibile sfruttare il loro ciclo naturale. In questo caso, la preparazione dell’endometrio avviene grazie agli estrogeni e al progesterone prodotti naturalmente dal follicolo ovarico in crescita, per un periodo di circa due settimane. In caso di protocolli su ciclo naturale, l’utilità dell’assunzione di progesterone supplementare è dibattuta, ma spesso viene somministrato per via vaginale nei giorni precedenti il criotrasferimento.
- Ciclo programmato: Questo metodo è ideale per le donne che non ovulano regolarmente o per una maggiore flessibilità nella pianificazione. Questi protocolli sono basati sull’uso di farmaci, in particolare estrogeni e progesterone. La prima parte del protocollo prevede la somministrazione di estrogeni per via orale o vaginale o transdermica per un periodo di circa due settimane. L’aggiunta di ormoni agonisti GnRH agli estrogeni può prevenire ovulazioni spontanee, assicurando che il timing del trasferimento sia perfettamente controllato. Anche in questo caso, nei giorni precedenti il criotrasferimento, sarà necessario somministrare progesterone per via vaginale. Questi protocolli possono avere un costo maggiore e sono potenzialmente associati ad eventi avversi legati alla supplementazione estrogenica (es. mal di testa, gonfiore).
Il ciclo mestruale della donna viene monitorato, secondo tempi prefissati, per seguire la proliferazione dell’endometrio e individuare l’ovulazione (nel caso di ciclo naturale) o il momento ottimale per iniziare il progesterone. La "finestra d’impianto" è rappresentata da un intervallo temporale ben preciso che si colloca tra i 6 e i 10 giorni dopo il picco dell’ormone LH, un periodo critico in cui l'endometrio è massimamente ricettivo all'embrione.
Il trasferimento degli embrioni (a fresco o crioconservati) avviene il giorno stesso o il giorno seguente lo scongelamento, o nel momento opportuno del ciclo. Si tratta di un intervento molto semplice, si esegue per via vaginale e non richiede alcun tipo di anestesia. Viene effettuato sempre sotto controllo ecografico per individuare il punto ideale in cui depositare gli embrioni. La paziente viene tenuta in osservazione e dimessa dopo alcune ore, affidata a un accompagnatore. Il prelievo degli ovociti, che precede la fecondazione e il potenziale congelamento, avviene anch'esso in analgesia o in sedazione con complicanze minime e ha una durata media di circa 15 minuti, presentando una bassissima incidenza di complicanze.
Tassi di Successo e Durata della Crioconservazione
Un aspetto cruciale per le coppie è la probabilità di successo. Se in passato si riteneva che trasferire in utero embrioni freschi fosse la scelta migliore, anche in termini di riduzione dei rischi di compromissione della salute del nascituro, i dati oggi disponibili permettono di affermare che non vi sono differenze rilevanti tra le due diverse tecniche. I risultati ottenuti con embrioni congelati sono dunque molto simili a quelli che si conseguono con embrioni freschi. Il congelamento degli embrioni non è associato, come immaginato fino a pochi anni fa, a un incremento del rischio di malformazioni o di complicazioni durante la gravidanza.
Quanto alle condizioni di salute dei bambini, invece, le rassicurazioni sono totali: non ci sono problemi per la salute dei neonati. Una volta che gli embrioni sono stati trasferiti con successo e la gravidanza si è instaurata, si tratta di una gravidanza normale come quella di qualunque donna incinta. Dal punto di vista naturale, una donna non sa di essere rimasta incinta fino al mese successivo o quando fa il test di gravidanza, e questo percorso si allinea a quella normalità una volta superate le prime fasi.
Quello che resta da chiarire, e che è oggetto di studi continui, è quanto tempo gli embrioni possano rimanere congelati senza compromettere le probabilità che, una volta trasferiti nell'utero di una donna, possano dare avvio a una gravidanza. Al momento, non ci sono indicazioni univoche che stabiliscano un limite massimo di tempo per la crioconservazione.
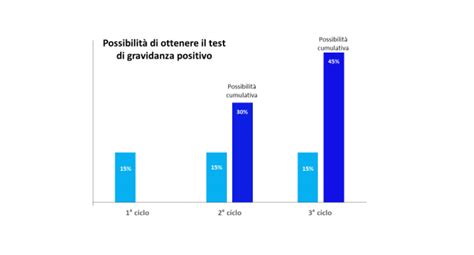
Tuttavia, alcuni studi suggeriscono che il tempo di stoccaggio possa avere un impatto sui tassi di successo. Analizzando il tasso di successo delle procedure di reimpianto realizzate su 24.700 donne tra il 2011 e il 2017, in tempi diversi, i ricercatori del dipartimento di riproduzione medicalmente assistita dello Shanghai Ninth People's Hospital hanno osservato che maggiore era l'intervallo tra la vitrificazione e il trasferimento in utero, minori erano le chance di successo.
Nello specifico, le procedure completate entro tre mesi dal congelamento hanno fatto registrare un impianto nel 40% dei casi e una gravidanza nel 56% di questi, alla fine delle quali è nato vivo il 47% dei bambini. In quelle portate a termine tra 12 e 24 mesi, l'impianto è invece andato a buon fine soltanto nel 26% dei casi. Identico il dato relativo alle gestazioni e alle nascite di bambini in buona salute. Ciò equivale a dire che su 100 donne, in caso di impianto entro i tre mesi dal congelamento, 47 sono riuscite ad avere un bambino (quasi 1 su 2). Aspettando almeno uno e fino a due anni, invece, 26 aspiranti mamme su 100 sono riuscite a coronare il proprio desiderio.
Qianqian Zhu, coordinatrice dello studio, ha affermato: «D'ora in avanti dovremo considerare anche la durata della conservazione dei gameti per stimare i tassi di successo di una procedura di procreazione medicalmente assistita. Questo aspetto è importante soprattutto per le donne alle prese con un tumore, che vedono spesso le loro ovaie danneggiate dalle cure oncologiche e che sono chiamate ad attendere la guarigione prima di intraprendere un percorso che punta a culminare nella gravidanza».
Nonostante queste osservazioni, la maggior parte dei centri pone un limite anagrafico per l'aspirante mamma, tipicamente i 50 anni, considerando poco probabile un attecchimento oltre quell'età. Tuttavia, nelle valutazioni, si tiene conto anche di altri indicatori: dal peso alle cause dell'infertilità, dal numero alla qualità degli embrioni fecondati, che possono influenzare ulteriormente le probabilità di successo.
I dati sulla sopravvivenza degli embrioni scongelati sono estremamente incoraggianti. Dei 29.226 embrioni scongelati nel 2017, 27.528 sono sopravvissuti allo scongelamento con un tasso di sopravvivenza del 94,2%. Questo elevato tasso di sopravvivenza, unitamente alla sicurezza e ai benefici clinici, rende la crioconservazione una parte fondamentale dei programmi di procreazione medicalmente assistita, offrendo aspettative positive per quanto riguarda il loro impianto dopo lo scongelamento. La crioconservazione degli embrioni è una tecnica di procreazione medicalmente assistita sicura ed efficace.
Aspetti Etici e Morali della Crioconservazione
Sul piano giuridico, in Italia l’embrione è tutelato fin dal momento della fecondazione. Le opzioni consentite per la gestione degli embrioni crioconservati sono limitate a due possibilità: il trasferimento in utero o il mantenimento indefinito in crioconservazione. Nonostante le aperture introdotte dalle sentenze della Corte Costituzionale, persistono limiti rilevanti. Rimane vietata la donazione di embrioni a fini di ricerca, così come non è ammessa la loro distruzione volontaria, anche quando siano affetti da gravi patologie genetiche.
La decisione sul destino di questi embrioni è spesso molto complessa e carica di significato emotivo. Questa difficoltà nasce in gran parte dalla diversa percezione che le persone hanno dell’embrione: per alcuni si tratta semplicemente di un “tessuto biologico”, mentre per altri rappresenta una vera e propria entità vivente, un “figlio potenziale” con propri diritti da tutelare. Sul piano morale, entrano in gioco convinzioni personali, culturali e religiose: il riconoscimento dell’embrione come vita potenziale, la responsabilità verso quelli “abbandonati”, la tutela dell’identità genetica e il rifiuto di ogni uso non procreativo senza consenso.
Nonostante le sfide etiche e le limitazioni legislative, la possibilità di mantenere gli embrioni in vita, con aspettative positive per quanto riguarda il loro impianto dopo lo scongelamento, rappresenta una svolta importante nell’ambito della Medicina della Riproduzione e nella gestione dei cicli di fecondazione in vitro. Questo approccio aiuta le donne ad affrontare con maggior tranquillità il percorso della procreazione assistita, sapendo che gli embrioni in sovrannumero possono essere conservati anche quando l’organismo di una donna non è pronto all’impianto per diverse motivazioni di tipo medico.
tags: #congelamento #embrioni #per #iperstimolazione