La gravidanza è un percorso straordinario, ricco di attese e di profondi cambiamenti. In questo viaggio, la medicina offre strumenti diagnostici avanzati per monitorare lo sviluppo fetale e garantire la massima serenità ai futuri genitori. Tra questi, l'amniocentesi rappresenta una delle procedure più consolidate e informative nel campo della diagnosi prenatale. Questo articolo si propone di esplorare in dettaglio l'amniocentesi, dalla sua definizione alle tecniche di esecuzione, dalle indicazioni cliniche ai rischi associati, fornendo un quadro esaustivo per comprendere appieno questa importante indagine. Per approfondire l’argomento, si invita a leggere anche il nostro articolo "Qual è la differenza tra amniocentesi e villocentesi".
Cos'è l'Amniocentesi: Prelievo di Informazioni Vitali
Con il termine Amniocentesi si intende il prelievo di liquido amniotico che viene effettuato, per via transaddominale, con un sottile ago sotto controllo ecografico. L’amniocentesi è una procedura diagnostica prenatale che consiste nel prelievo di liquido amniotico con un ago sottile attraverso l’addome materno, l’utero e le membrane amniotiche, liquido finalizzato alla determinazione del cariotipo fetale. All'interno del liquido amniotico si trovano le cellule di origine fetale, chiamate amniociti. Questo liquido contiene in sospensione alcune cellule fetali e alla fine degli anni '60 fu dimostrata la possibilità di coltivarle, cioè di farle crescere in vitro e poterle, quindi, studiare. Nel liquido amniotico sono inoltre presenti alcune sostanze che possono essere dosate ed analizzate per particolari indicazioni.
L'amniocentesi è un procedimento medico eseguito per ottenere informazioni cruciali sullo sviluppo del feto durante la gravidanza, invasivo e ampiamente diffuso in tutto il mondo, che rientra nella categoria dei test di diagnosi prenatale. Questa procedura, generalmente eseguita nel secondo trimestre di gravidanza, fornisce ai medici una visione dettagliata della salute del bambino non ancora nato. Il liquido amniotico, oltre a contenere amniociti, è formato prevalentemente da urina fetale e svolge un ruolo fondamentale nella protezione e nello sviluppo del feto, consentendogli di muoversi liberamente e di sviluppare i polmoni. La sua composizione chimica e la presenza di cellule fetali lo rendono una fonte preziosa di informazioni diagnostiche.
Evoluzione delle Tecniche di Prelievo: Da "Alla Cieca" al Monitoraggio Continuo
La storia dell'amniocentesi è segnata da un'importante evoluzione tecnologica che ne ha migliorato significativamente la sicurezza e l'efficacia. Nel corso di più di un secolo dalle sue prime applicazioni, la scienza medica ha fatto passi da gigante, rendendo questa procedura molto più sicura di quanto non fosse in passato. L'introduzione degli ultrasuoni negli anni '70 ha consentito di effettuare l'amniocentesi in modo molto più preciso e sicuro, perché si riusciva a individuare in modo efficace il punto in cui inserire l'ago.
Inizialmente, la tecnica era definita "guidata ecograficamente": l’utilizzo degli ultrasuoni era limitato a selezionare il sito dove inserire l’ago prima dell’esecuzione dell’amniocentesi; successivamente l’ago veniva inserito alla cieca in cavità amniotica. Questa modalità, seppur rappresentando un progresso rispetto al passato, comportava ancora un certo grado di incertezza.
Successivamente, ancora una volta grazie ai progressi della tecnica, è stato introdotto il prelievo "eco monitorato", che consente di visualizzare in modo costante il feto, la placenta, e di guidare l'inserimento dell'ago. La tecnica monitorata ecograficamente prevede, infatti, l’utilizzo continuo degli ultrasuoni durante la procedura, consentendo la visualizzazione costante del movimento dell’ago e del feto. Questo monitoraggio in tempo reale permette al medico di assicurarsi che l’ago venga inserito nella posizione corretta nel sacco amniotico e che il prelievo di liquido amniotico avvenga in modo sicuro e senza rischi per il feto. Il prelievo eco monitorato garantisce un controllo costante della procedura, garantendo la massima precisione e sicurezza per la madre e il bambino. Oggi rappresenta la modalità di prelievo standard nella pratica clinica.
Oggi le controindicazioni e i rischi legati all’amniocentesi sono molto ridotti, ma resta un esame invasivo da approcciare in modo adeguato e con la giusta esperienza da parte di chi la effettua.
Quando e Perché viene Prescritta l'Amniocentesi: Indicazioni Cliniche
L’indicazione principale all’amniocentesi è rappresentata dallo studio dell’assetto cromosomico fetale mediante l’analisi del cariotipo tradizionale, al fine di evidenziare la presenza di eventuali anomalie cromosomiche. I cromosomi sono presenti nelle cellule del nostro organismo nel numero di 46 o, per meglio dire, di 23 coppie di cromosomi omologhi che derivano in parti uguali dal padre e dalla madre. I cromosomi possono presentare delle anomalie di numero o struttura; vi possono essere quindi cromosomi in più o in meno (aneuploidia), oppure con anomalie della loro struttura.
Le indicazioni per l’amniocentesi variano a seconda della situazione clinica della madre e del feto. In genere, le ragioni che spingono il medico ginecologo a prescrivere questo tipo di test prenatale sono le seguenti:
- Età materna avanzata: Le donne di età superiore ai 35 anni hanno un rischio maggiore di concepire un bambino con anomalie cromosomiche. L’incidenza di anomalie dei cromosomi aumenta in parallelo con l’età materna. Ad esempio, se la madre ha 20 anni le probabilità che nasca un bimbo Down sono di 1 : 1.105, se ha 30 anni 1 : 723, se ne ha 40 1 : 92. Il rischio complessivo per tutte le anomalie dei cromosomi è invece all’incirca il doppio. Per le donne dai 35 anni di età, tali prestazioni sono erogabili senza prescrizione, mentre per quelle minori di 35 anni di età sono riconosciute solo nel caso di malformazione famigliare in parenti di 2° grado o nel caso di patologie sospette.
- Alterazioni cromosomiche nei genitori o storia familiare di aneuploidie: Se uno dei genitori è portatore di una traslocazione cromosomica bilanciata o di altre anomalie cromosomiche strutturali, o se ci sono precedenti in famiglia di malattie cromosomiche, l'amniocentesi può essere indicata.
- Pregressa aneuploidia fetale: Donne che hanno avuto gravidanze precedenti con anomalie fetali, o che hanno sperimentato aborti spontanei ricorrenti, possono essere consigliate a sottoporsi a questa procedura per valutare il rischio di anomalie cromosomiche o genetiche nella loro attuale gravidanza.
- Malformazioni fetali rilevate all’ecografia: Se, durante l’ecografia di screening o i test di screening prenatale, vengono rilevate anomalie fetali o segni di preoccupazione, l’amniocentesi può essere raccomandata per confermare la presenza di queste anomalie e ottenere ulteriori informazioni diagnostiche. È particolarmente indicata in feti con severo ritardo di crescita, malformazioni, Traslucenza Nucale molto elevata ed a supporto dello studio citogenetico tradizionale.
- Risultato positivo dei test di screening prenatale: L'amniocentesi è consigliata alle donne che abbiano avuto un risultato positivo al test di screening prenatale (test combinato, bi test, tri test). Se i risultati di test prenatali precedenti, come l’ecografia di screening o i test biochimici, indicano un rischio aumentato di anomalie fetali, l’amniocentesi può essere consigliata per confermare o escludere tali anomalie.
- Analisi del DNA per le malattie genetiche: Tramite tecniche di biologia molecolare (PCR), può essere eseguita l’analisi diretta di frammenti di DNA per la diagnosi di svariate malattie genetiche quali la talassemia, la fibrosi cistica, la Sindrome del Cromosoma X fragile, la Sordità Congenita, la Distrofia Muscolare di Duchenne-Becker, i deficit metabolici e ricercare la presenza di frammenti di DNA di agenti infettivi.
- Ricerca di agenti infettivi: Nei casi di sospetta infezione fetale dovuta a Toxoplasmosi, Virus Citomegalico, Rosolia, etc. La probabilità di una tale associazione è particolarmente elevata in presenza malformazioni multiple (quadro polimalformativo).
A prescindere dalle indicazioni mediche, la donna e il partner sono liberi di decidere se effettuare o non effettuare il test, dopo averne parlato con il medico.
L'amniocentesi ripresa in diretta - Dottore mi spieghi
Il Momento Ottimale per l'Amniocentesi
Come puoi immaginare, è il ginecologo a valutare l’opportunità o meno di prescrivere l’amniocentesi, in base alle condizioni della donna incinta e alla presenza delle indicazioni appena elencate. Laddove il medico dovesse raccomandare questa procedura, è utile sapere che, a seconda del periodo in cui viene effettuata, è possibile distinguere tre tipi di amniocentesi:
- Amniocentesi precoce o precocissima: eseguita tra la 10a e 14a settimana. Tuttavia, l'amniocentesi precoce (10a-14a settimana di gestazione), presenta maggiori difficoltà tecniche, un maggior rischio di perdita fetale, di perdita di liquido amniotico, di anomalie degli arti inferiori fetali (piede torto equinovaro) e di insuccesso delle colture cellulari. Per questo motivo è generalmente sconsigliata.
- Amniocentesi del II trimestre: eseguita tra la 15a e 20a settimana. In assenza di particolari indicazioni da parte del medico, l’amniocentesi viene generalmente eseguita nel secondo trimestre della gravidanza, di solito tra la 15ª e la 20ª settimana di gestazione. Si ritiene che questo sia il periodo ideale, sia per la presenza di una quantità ottimale di liquido amniotico, che per il riscontro di minori fallimenti colturali dovuti all’elevato numero di cellule fetali presenti nel liquido in quest’epoca.
- Amniocentesi tardiva: eseguita dopo la 20a settimana, o addirittura tra la 32a e la 39a settimana di gravidanza. In quest'ultimo caso, l'amniocentesi può essere utilizzata per valutare la maturazione dei polmoni del feto nelle donne in cui si consideri di anticipare il parto prima del termine della gravidanza. L’amniocentesi può comunque essere eseguita sino al termine della gravidanza.
Il periodo del secondo trimestre è considerato ottimale anche per lo sviluppo del feto, che ha raggiunto una dimensione sufficiente, e il sacco amniotico contiene una quantità adeguata di liquido amniotico, il che facilita il prelievo di un campione sufficiente per l’analisi.
La Procedura di Amniocentesi: Dettagli Tecnici
Il prelievo di liquido amniotico viene effettuato per via transaddominale. La donna è sdraiata in posizione supina con l’addome scoperto. Il ginecologo di riferimento del Centro, che effettuerà il prelievo presso la clinica Villa Mafalda, è il Prof. Giuseppe Rizzo.
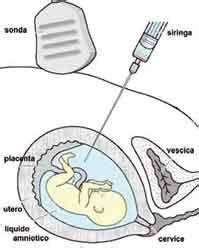
La procedura consiste nell’introdurre un sottilissimo ago, sotto guida ecografica continua, attraverso l’addome materno e prelevare il liquido amniotico dalla cavità uterina. Precedentemente al prelievo, viene eseguito un esame ecografico preliminare per confermare l’epoca gestazionale, il numero dei feti, la vitalità e la morfologia di questi, la quantità di liquido amniotico e la localizzazione placentare. Tramite l’ecografia si valutano l’epoca gestazionale e la posizione del feto, la sede della placenta e la quantità di liquido amniotico. Occorre anche misurare le dimensioni del feto e scegliere la zona più adatta per l'introduzione dell'ago.
Si esegue quindi un'accurata disinfezione della cute addominale e si utilizza una 'guaina' o altro tipo di involucro sterile (guanto chirurgico) per la sonda ecografica. Il prelievo va eseguito 'a mano libera' sotto controllo ecografico continuo, utilizzando un ecografo real-time equipaggiato con una sonda 'convex', che consente di ricostruire l'immagine in tempo reale. Disinfettata la cute si inserisce un ago con punta molto affilata lunga circa 12 cm attraverso la parete dell’addome, l’utero e le membrane amniotiche, evitando il feto. All’ago viene collegata una siringa e si prelevano circa 20 ml di liquido amniotico che viene trasferito in provette idonee per la successiva analisi. La quantità di liquido amniotico ideale è di circa 20 cc, ma varia a seconda del momento in cui viene effettuato l’esame. Per evitare possibili contaminazioni del fluido con cellule materne, si rimuove una piccola quantità di liquido prelevato, solitamente circa 0,5 cc. Si rammenta che il liquido amniotico non è altro che l’urina del bambino e che prelevarne 20-30 cc non costituisce un problema per il feto. Il liquido amniotico è formato prevalentemente da urina fetale e viene, quindi, nuovamente reintegrato in tempi rapidi.
L’esame dura circa un minuto ed è praticamente indolore se eseguito da mani esperte. L’intervento non richiede l’anestesia, sebbene alcune donne possano sperimentare un leggero disagio o dolore durante la procedura, per cui il medico può decidere di utilizzare un’anestesia locale per ridurre questo disagio.
Amniocentesi in Gravidanze Gemellari
Nelle gravidanze gemellari, la procedura presenta alcune specificità. È necessario effettuare una valutazione del numero delle placente e dei sacchi amniotici prima di eseguire il prelievo. Questo è un aspetto estremamente importante perché, di regola, i gemelli che hanno una sola placenta e che possono essere contenuti nello stesso sacco amniotico o in due sacchi differenti (gemelli monocoriali), sono geneticamente identici. In questi casi, nelle gravidanze monocoriali si procederà al campionamento ed al prelievo da un solo sacco amniotico, quando la diagnosi di monocorionicità sarà definitivamente accertata, in assenza di anomalie morfologiche di uno o entrambi i feti e quando la crescita fetale non sia discordante.
Al contrario, i gemelli che hanno due placente e che sono contenuti in due sacchi amniotici differenti (gemelli bicoriali) hanno ereditato dai genitori un corredo genetico differente, né più né meno come succede per i fratelli che non sono gemelli. Nelle gravidanze gemellari bicoriali, è invece necessario ottenere materiale genetico da entrambi i gemelli proprio perché il loro corredo genetico è differente. Nelle gravidanze gemellari, in presenza di due diversi sacchi amniotici, la procedura è sostanzialmente la stessa, ma l’operatore esperto è generalmente in grado di eseguire entrambi i prelievi con un’unica inserzione attraversando le membrane che dividono i gemelli. Ciò naturalmente riduce il rischio di aborto perché si effettua una sola puntura dell’utero.
Tra le diverse tecniche riportate in letteratura, la più diffusa e meno rischiosa consiste nell'effettuare due prelievi distinti e consecutivi, con introduzione di due aghi distinti l'uno dopo l'altro sotto controllo ecografico continuo. Nel caso di anomalie ecografiche di uno o di entrambi i feti, in presenza di due sacchi amniotici differenti si procederà al prelievo in entrambi le sacchi, per escludere l'eventualità di mosaicismi. Quanto al rischio di perdite fetali e di parto pretermine, questo non è differente da quello dell'amniocentesi nelle gravidanze con un solo feto.
Analisi del Liquido Amniotico: Cosa Rileva l'Amniocentesi
L’amniocentesi è un test diagnostico che può rilevare diverse condizioni mediche e anomalie fetali, principalmente attraverso l’analisi del DNA fetale presente nel liquido amniotico prelevato. Nello specifico, consente di individuare le seguenti condizioni:
- Anomalie cromosomiche: Questi sono presenti nelle cellule del nostro organismo nel numero di 46 o, per meglio dire, di 23 coppie di cromosomi omologhi. Il caso più frequente e conosciuto è la Sindrome di Down o Mongolismo che è causato dalla presenza di 47 cromosomi con un 21 in eccesso, infatti viene anche definita Trisomia 21. Altre aneuploidie sono la Trisomia 18 (Sindrome di Edwards), la Trisomia 13 (Sindrome di Patau), la Monosomia X (Sindrome di Turner), e altre anomalie cromosomiche numeriche o strutturali. L’indicazione principale all’amniocentesi è rappresentata proprio dallo studio dei cromosomi fetali.
- Malattie genetiche monogeniche: Tramite tecniche di biologia molecolare (PCR) e l'analisi diretta di frammenti di DNA, è possibile diagnosticare svariate malattie genetiche quali la talassemia, la fibrosi cistica, la Sindrome del Cromosoma X fragile, la Sordità Congenita, la Distrofia Muscolare di Duchenne-Becker. Inoltre, è possibile ricercare le mutazioni responsabili di altre sindromi e deficit metabolici.
- Difetti del tubo neurale: Una parte del liquido amniotico viene utilizzata per la valutazione della quantità dell’Alfa Feto Proteina (AFP), sostanza prodotta dal feto che risulta elevata in presenza di alcune anomalie fetali quali, ad esempio, la spina bifida (malformazione della colonna vertebrale) e l’onfalocele (malformazione dell’addome). Sul liquido amniotico viene inoltre eseguito il dosaggio dell’alfa-fetoproteina che è un ottimo marcatore diagnostico in presenza di difetti aperti del tubo neurale. Quando si riscontra un valore elevato di AFP generalmente la donna viene sottoposta ad ulteriori accertamenti diagnostici, per lo più ecografici.
- Altre condizioni: Ricerca di agenti infettivi, segno di possibile infezione fetale nei casi di Toxoplasmosi, Virus Citomegalico, Rosolia, etc. L’amniocentesi, nel terzo trimestre, può anche essere utilizzata per l'analisi della maturità polmonare fetale.
È importante ricordare che l’amniocentesi non può diagnosticare tutte le malattie o le condizioni congenite, e che non tutti i difetti congeniti sono rilevabili tramite questo test. I risultati consentono, nel 99% dei casi, di escludere o accertare (diagnosticare) numerose malattie genetiche, anche se non possono identificarle tutte.
Tipologie di Analisi del Cariotipo Fetale
Per la determinazione del cariotipo fetale sono disponibili diverse metodiche, ciascuna con le proprie tempistiche e capacità diagnostiche.
Cariotipo Tradizionale
Per la determinazione del cariotipo fetale con tecnica tradizionale è necessaria la coltura delle cellule ricavate dal liquido amniotico e la successiva valutazione dell’assetto cromosomico attraverso l’analisi al microscopio. Questo esame viene effettuato attraverso la coltura e lo studio delle cellule fetali presenti nel liquido amniotico. Le colture cellulari richiedono tempi di attesa di circa 15-18 giorni, a volte anche di più perché le cellule si moltiplicano con lentezza o è addirittura possibile che non crescano adeguatamente. Lo studio del cariotipo fetale tradizionale richiede circa 12-15 giorni, la maggior parte dei quali sono necessari per la coltura delle cellule fetali presenti nel liquido amniotico. In condizioni normali il tempo di crescita delle cellule del liquido amniotico è di 9-15 giorni.È possibile talora che le cellule poste in coltura non crescano adeguatamente, in quanto sono presenti numerose cellule di tipo epiteliale di origine materna che impediscono la crescita anche minima. Si parla in questo caso di insuccesso della coltura, evenienza comunque non molto frequente (avviene in 1 caso su 500, nel nostro centro, o circa una volta ogni 100-150 prelievi secondo altre fonti). È importante mettere in evidenza che la mancata crescita non è assolutamente indice di condizione patologica del feto. Questa evenienza, estremamente rara e quantizzabile all’incirca nello 0,5% dei casi, richiede un nuovo prelievo di liquido per allestire altre colture.
QF-PCR (Quantitative Fluorescent-Polimerase Chain Reaction)
Il nostro Centro, oltre al suddetto cariotipo tradizionale, offre la possibilità di studiare l’assetto cromosomico fetale, in tempi estremamente rapidi, mediante tecniche di diagnostica molecolare (PCR) di ultima generazione. Per ridurre i disagi derivanti dalla lunga attesa del cariotipo tradizionale, noi eseguiamo di routine una tecnica di biologia molecolare, Quantitative Fluorescent-Polimerase Chain Reaction (QF-PCR), che consente di ottenere in sole 48 ore una valutazione estremamente attendibile relativa alle principali aneuploidie. QF-PCR è una tecnica molecolare rapida per identificare aneuploidie comuni (es. Sindrome di Down, Edwards, Patau). Tale esito preliminare si basa su una tecnica diversa, QF-PCR, che prevede l’impiego di sonde a DNA specifiche per i diversi cromosomi ed ha una attendibilità del 95% circa.
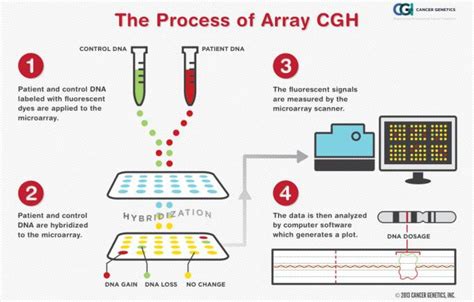
Array CGH (microarray-Comparative Genomic Hybridization)
L’introduzione, avvenuta negli ultimi anni, della tecnica microarray CGH, basata sulla biologia molecolare, consente di effettuare un approfondimento diagnostico di secondo livello che si esegue per integrare l’esame tradizionale. Con questa tecnica non è necessaria la coltura cellulare, e quindi i tempi diagnostici sono più brevi (3-5 giorni), ciò consente una risposta più veloce anche in epoca gestazionale avanzata e non vi è il rischio di fallimento della coltura cellulare. L’analisi con microarray consente di identificare, oltre alle tradizionali aneuploidie, alcune patologie derivanti da alterazioni cromosomiche submicroscopiche (ad esempio la Sindrome di DiGeorge, la cri-du-chat, la Prader-Willi, etc.) non evidenziabili con il cariotipo tradizionale. È particolarmente indicata in feti con severo ritardo di crescita, malformazioni, Traslucenza Nucale molto elevata ed a supporto dello studio citogenetico tradizionale.
L’American College of Obstetricians and Gynecologists ha suggerito che l’uso dell’analisi con microarray è in grado di identificare quasi tutte le anomalie individuate dallo studio tradizionale del cariotipo fetale ed anche altre, ma non tutte, specifiche malattie genetiche. Possono essere diagnosticate malattie la cui gravità ed epoca di insorgenza sono molto variabili e non è possibile prevederle per il caso singolo. Il test potrebbe individuare casi di consanguineità fra i genitori o di non-paternità. L’impiego dell’analisi con microarray richiede, quindi, una attenta consulenza genetica prima e dopo l’esame.
Preparazione e Controlli Preliminari
Prima di procedere al prelievo, verrà effettuata alla paziente un’accurata ecografia, al fine di valutare se preesistono o coesistono problematiche per le quali non sia opportuno procedere all’indagine invasiva. L’amniocentesi verrà eseguita soltanto se il controllo ecografico non metterà in evidenza particolari rischi aggiuntivi (es. anomalie ecografiche, minaccia d’aborto). Questo esame rappresenta un formidabile strumento di screening per le maggiori anomalie di struttura e di crescita fetale. È pertanto necessario che i genitori sappiano che l’esame premorfologico (vista la precocità dell’epoca al quale si esegue) non può essere ritenuto responsabile della eventuale mancata visualizzazione di una qualsiasi anomalia morfofunzionale del feto.
È inoltre richiesta dal ginecologo una terapia farmacologica preliminare per sconfiggere eventuali infezioni pre-esistenti. Noi consigliamo di assumere, dal giorno precedente l’esame, un antispastico per ridurre l’eventuale insorgenza di contrazioni uterine. Non vi sono dati a favore di una profilassi antibiotica o di una terapia tocolitica (cioè rivolta a contrastare le contrazioni uterine) da utilizzare routinariamente in preparazione di una amniocentesi, ma si è soliti prescrivere una profilassi antibiotica di pochi giorni. È sconsigliabile praticare l’esame in presenza di episodi febbrili della madre ed in caso di minaccia di aborto in corso.
Va inoltre controllato il fattore Rh dei partners della coppia (entrambi). Nel caso di madre Rh negativa e partner Rh positivo, è opportuno eseguire dopo l’amniocentesi l’immunoprofilassi anti-D per prevenire la possibile formazione di anticorpi anti Rh. A tal fine, è necessario acquistare in farmacia (con ricetta medica) una fiala di Immunoglobuline Anti-D (Igamad 1500 UI o in sostituzione Partobulin 1250 UI o ImmunoRho 300mg; stessa profilassi che si esegue dopo il parto), da conservare in frigorifero e da portare con sé il giorno dell’amniocentesi. Acquistare la fiala con qualche giorno di anticipo perché può non essere facile reperirla nelle farmacie e va ordinata.
Infine è bene che la gestante vesta abiti comodi. Il genetista del centro sarà a disposizione dei pazienti per discuterne sul tipo di esame più appropriato al caso specifico.
I Rischi Associati all'Amniocentesi
Sebbene sia considerata una procedura sicura, è importante essere consapevoli delle possibili complicanze che possono verificarsi. Nonostante l’apparente semplicità dell’esame, l’incidenza di aborto e complicanze è strettamente legata alla capacità e all’esperienza dell’operatore ed il rischio può tranquillamente essere ridotto od aumentato in modo significativo. Nella nostra casistica l’esperienza degli operatori ha consentito di ridurre il rischio di aborto al di sotto dello 0,5% e di azzerare quasi le complicanze. L’operatore del Centro ha un’esperienza vastissima. (Per il Centro di Roma, tra gli operatori, ad esempio, il Prof. Giuseppe Rizzo è un riferimento).
Le complicanze più comuni sono le seguenti:
- Aborto spontaneo: Una delle complicanze più gravi associate all’amniocentesi è il rischio di aborto spontaneo, che è stimato essere inferiore all’1% (le stime variano in base agli studi eseguiti). L'amniocentesi aumenta dell'1-3/1000 il rischio di perdita fetale (rispetto a quello naturale di qualsiasi gravidanza). Questo rischio è leggermente aumentato nelle prime fasi della gravidanza (amniocentesi precoce). Il rischio di aborto viene generalmente quantificato nello 0,5-1%, cioè un caso ogni 100-200 procedure.
- Rottura delle membrane amniocoriali: Il rischio è legato soprattutto alla rottura delle membrane che può occorrere entro 2-3 giorni dall’esame. Tale rottura appare legata principalmente ad una intrinseca fragilità delle membrane oppure ad infezioni latenti che si riaccendono con il trauma del prelievo. Dopo amniocentesi, il rischio di rottura delle membrane amniocoriali è all'incirca dell'1/1000. Sebbene la maggior parte delle perdite di liquido amniotico si risolva spontaneamente, in alcuni casi può essere necessario monitorare attentamente la situazione e, in rari casi, intervenire con misure per proteggere la salute della madre e del feto.
- Infezione (amniotiti): Esiste un rischio di infezione dopo l’amniocentesi, sebbene sia raro.
- Danni fetali: Il rischio di lesioni fetali causate dall'ago è trascurabile, ove si consideri che il prelievo deve essere effettuato sotto controllo ecografico continuo. Altre possibili complicanze sono lo scolo intermittente di liquido ed i danni fetali (eccezionali).
- Parto pretermine: È stato segnalato un aumento del rischio di parto pretermine. Il rischio di aborto è analogo per la villocentesi.
- Necessità di ripetere la procedura: Qualora il primo tentativo di prelievo non avesse successo è possibile introdurre nuovamente l’ago ma ciò naturalmente aumenta i rischi.
La maggior parte delle complicanze sono rare e il medico prenderà tutte le precauzioni necessarie per ridurre al minimo il rischio di complicanze durante l’amniocentesi. Non vi sono indicazioni ad effettuare uno screening infettivologico pre-amniocentesi. Se si verifica qualsiasi sintomo anomalo dopo la procedura, è importante informare immediatamente il medico.
Cosa Fare Dopo l'Amniocentesi: Consigli e Follow-up
Dopo la dimissione, la paziente potrà poi tornare al proprio domicilio senza alcuna particolare terapia. Dopo il prelievo la paziente può tornare a casa subito, e si consiglia di riposare almeno per 24-48 ore. Nei 3-4 giorni successivi al prelievo, è consigliabile il riposo domiciliare, evitando di sollevare pesi e/o effettuare sforzi. È fondamentale che il medico fornisca tutte le informazioni necessarie all’individuazione di possibili sintomi potenzialmente gravi, da segnalare immediatamente.
Inoltre, a distanza di una settimana circa si consiglia un’ecografia di controllo, sempre per valutare la vitalità fetale nonché la quantità di liquido amniotico. Il liquido amniotico è formato prevalentemente da urina fetale e viene, quindi, nuovamente reintegrato in tempi rapidi. Per i giorni successivi l’amniocentesi, la paziente potrà far riferimento per qualsiasi necessità al Prof. Giuseppe Rizzo, contattando i numeri telefonici 06.8811270 o 06.8811270.
Infine, ma non per importanza, bisogna sempre ricordare che l’amniocentesi può essere un’esperienza emotivamente stressante per molte donne. Pertanto, è importante fornire supporto emotivo e psicologico durante tutto il processo, sia prima che dopo la procedura.
Aspetti Legali e Consenso Informato
Come previsto dalle attuali disposizioni legislative, prima del prelievo, durante la visita preliminare, sarà richiesto alla paziente di sottoscrivere un documento, chiamato consenso informato, che riassume i temi che sono stati oggetto di discussione nel colloquio. Durante questa visita Le sarà richiesto di sottoscrivere il modulo chiamato consenso informato. Questo documento è fondamentale per assicurare che la paziente sia pienamente consapevole della natura della procedura, delle sue finalità, dei potenziali benefici e dei rischi associati, nonché delle alternative disponibili. Prima del prelievo la paziente avrà la possibilità di rivolgere tutte le domande che riterrà utili all’equipe medica.
Contestualmente sarà necessario che Lei comunichi quale tipo di esame vuole effettuare, se l’amniocentesi tradizionale o quella con lo studio del DNA. La possibilità di scegliere tra diverse metodologie diagnostiche, come il cariotipo tradizionale o le tecniche molecolari avanzate, rende ancora più cruciale un'adeguata informazione preliminare.
Risultati e Tempi di Attesa
I tempi di attesa per i risultati dell'amniocentesi variano in base alla tipologia di analisi richiesta:
- Cariotipo Tradizionale: Lo studio della mappa cromosomica fetale richiede circa 15 giorni, la maggior parte dei quali serve per la coltura cellulare. La risposta telefonica definitiva per cariotipo classico richiede circa 20 giorni dal prelievo.
- QF-PCR: Il nostro Centro offre la possibilità di avere anche un esito preliminare nell’arco di 2 giorni. Tale esito si basa su una tecnica diversa, QF - PCR, che prevede l’impiego di sonde a DNA specifiche per i diversi cromosomi ed ha una attendibilità del 95% circa.
- Array CGH: Il tempo diagnostico nel caso in cui si esegua l’array CGH, tecnica di biologia molecolare che non necessita di coltura cellulare, è invece più breve rispetto alla tradizionale tecnica citogenetica, ed è possibile avere una risposta in 3-5 giorni riducendo al minimo i tempi di attesa e l’ansietà della paziente. Per ricercare invece agenti infettivi, malattie genetiche o metaboliche, il tempo necessario per la diagnosi è compreso fra i 10 ed i 15 giorni.
È possibile talora che le cellule messe in coltura non crescano adeguatamente, si parla in questo caso di fallimento della coltura. Questa evenienza, estremamente rara e quantizzabile all’incirca nello 0,5% dei casi, richiede un nuovo prelievo di liquido per allestire altre colture. La sicurezza diagnostica dell’esame è molto elevata e gli errori sono assolutamente eccezionali se il genetista ha un’esperienza adeguata.
Qualora lo desiderasse, la paziente può accedere ai risultati delle analisi on-line, direttamente dal suo computer di casa, attraverso il sito internet del Laboratorio GENOMA.
Considerazioni sulla Villocentesi
Meno nota dell’amniocentesi, la villocentesi è una procedura medica invasiva eseguita durante la gravidanza per ottenere un campione di villi coriali. I villi coriali sono piccole protuberanze presenti nella placenta, derivanti dall’ovulo fecondato, che contengono informazioni sul patrimonio genetico dell’embrione, quindi del feto. Il prelievo di tali elementi cellulari avviene mediante tecniche diagnostiche mininvasive effettuate nel I trimestre di gravidanza (biopsia del trofoblasto o villocentesi) o nel II trimestre di gravidanza (prelievo di liquido amniotico o amniocentesi).
La villocentesi è una procedura simile all’amniocentesi ma viene eseguita in un momento precedente della gravidanza, ovvero intorno alla 10a e 13a settimana di gravidanza, più o meno tra il secondo e il terzo mese (primo trimestre). La possibilità di effettuare il test in una fase iniziale della gravidanza è uno dei vantaggi della villocentesi, che resta comunque un test di diagnosi prenatale invasivo. Tuttavia, in alcune situazioni specifiche, la villocentesi può essere eseguita anche in altri momenti della gravidanza, se necessario. Ad esempio, in caso di necessità urgente di diagnosi prenatale, come la presenza di una grave anomalia fetale rilevata durante un’ecografia precoce, può essere eseguita più precocemente. In ogni caso, sarà il ginecologo a valutare come procedere.
La villocentesi viene prescritta dal medico per diverse ragioni, principalmente per ottenere informazioni diagnostiche sulla salute del feto e per valutare il rischio di anomalie genetiche o cromosomiche. In genere, può essere raccomandata per le stesse indicazioni dell’amniocentesi.
Il prelievo per la villocentesi si effettua a partire dalla 10a settimana e non oltre la 13a settimana di gestazione. Per il prelievo transaddominale, si esegue una accurata disinfezione della cute e si utilizza una guaina o altro tipo di involucro sterile (guanto chirurgico) per la sonda. Meno frequentemente si ricorre ad un doppio ago. In alternativa, il prelievo può essere effettuato per via transcervicale, vale a dire utilizzando un catetere di polietilene con un mandrino di alluminio o una pinza da biopsia rigida che viene fatto passare attraverso il collo dell'utero.
Nelle gestanti con gruppo sanguigno Rh negativo e con partner Rh positivo, è necessario effettuare, dopo la villocentesi, la profilassi anti-D mediante somministrazione di immunoglobuline specifiche al fine di ridurre il rischio di isoimmunizzazione Rh, una patologia che può avere conseguenze gravi per il feto/neonato. Nelle donne già immunizzate, l'esecuzione della biopsia dei villi coriali è controindicata. Non vi sono indicazioni ad effettuare uno screening infettivologico prima di eseguire la villocentesi. Nelle gestanti HIV positive non vi sono prove che la villocentesi aumenti il rischio di trasmissione del virus dalla mamma al feto, specie se il prelievo viene eseguito mentre è in atto una terapia adeguata con farmaci antiretrovirali. Non vi sono dati a favore di una profilassi antibiotica o di una terapia tocolitica (cioè rivolta a contrastare le contrazioni uterine) da utilizzare routinariamente in preparazione di una biopsia dei villi coriali.
Il prelievo dei villi coriali aumenta dell'1-3/1000 il rischio di perdita fetale (rispetto a quello naturale di qualsiasi gravidanza) e non è quindi differente da quello registrato dopo amniocentesi. Il prelievo dei villi coriali eseguito prima della 10a settimana di gestazione può associarsi ad un aumento del rischio di provocare lesioni degli arti del feto. Le complicanze infettive sono rare, più frequenti dopo i prelievi transcervicali che richiedono più di un tentativo.
Come per l’amniocentesi, è importante che le donne comprendano i rischi e i benefici della villocentesi e che discutano attentamente con il proprio medico prima di decidere se sottoporsi alla procedura. La gravidanza è un periodo emozionante e pieno di aspettative per molte donne e le loro famiglie. Tuttavia, può anche portare con sé una serie di domande e preoccupazioni, specialmente per le donne che potrebbero essere a rischio di avere un bambino con anomalie genetiche o cromosomiche. In questi casi, opzioni diagnostiche prenatali come amniocentesi e villocentesi possono svolgere un ruolo cruciale nel fornire informazioni diagnostiche preziose e aiutare le famiglie a prendere decisioni informate sulla gestione della gravidanza e della salute del loro bambino.
tags: #come #prescrivere #amniocentesi