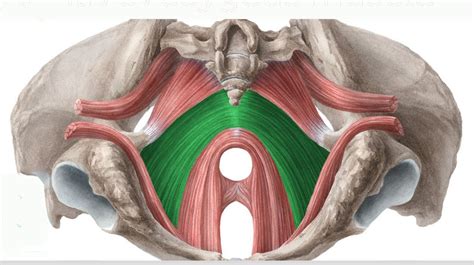
Il sistema rettale rappresenta l'ultimo tratto dell'intestino crasso, un complesso apparato anatomico e funzionale deputato all'immagazzinamento delle feci e al controllo della continenza. Quando l'equilibrio biomeccanico che mantiene il retto in sede viene alterato, si possono verificare condizioni di cedimento strutturale, tra le quali la più significativa è il prolasso rettale. Questa condizione clinica non è soltanto una manifestazione locale, ma spesso il sintomo di una disfunzione più ampia che coinvolge l'intero compartimento pelvico.
Definizione clinica e classificazione del prolasso rettale
Cos’è il prolasso del retto? E’ una condizione in cui il retto tende a scivolare in basso e protrudere al di fuori dell’ano. Gli sfinteri anali possono non svolgere completamente la loro funzione per cui al prolasso del retto può associarsi la perdita involontaria di muco o di feci. E’ una patologia più comune nelle donne che nell’uomo. La classificazione del prolasso è fondamentale per definire l'approccio terapeutico:
- Prolasso completo: Quando cioè il retto fuoriesce completamente dall’ano, anche per molti centimetri, proprio come un calzino rovesciato.
- Prolasso interno: Quando cioè il retto si introflette in se sesso (invaginazione retto-rettale) o nel canale anale (invaginazione retto-anale).
- Prolasso mucoso: Quando cioè solamente la mucosa rettale tende a discendere nel canale anale o fuori dall’ano (spesso confuso con la patologia emorroidaria).
Eziopatogenesi: Perché si sviluppa il prolasso?
Molti fattori possono contribuire allo sviluppo del prolasso rettale. La stipsi e l’eccessivo sforzo all’evacuazione, soprattutto nelle persone anziane, sono le cause più comuni. La dinamica defecatoria alterata sottopone i tessuti di sostegno del retto a stress meccanici cronici, conducendo gradualmente alla perdita dell'integrità anatomica.
Anche il parto può giocare un ruolo importante nella formazione di un prolasso rettale. Lo stiramento e il cedimento di particolari legamenti che sostengono il retto nella pelvi ne provocano la discesa con ripercussioni sugli sfinteri anali. In questa prospettiva, il prolasso rettale spesso non è un evento isolato, ma fa parte di un difetto che riguarda tutto il pavimento pelvico e si associa ad incontinenza urinaria e a prolasso degli altri organi pelvici come l’utero e la vescica. Più raramente può essere causato da lesioni neurologiche come lesioni del midollo spinale, che alterano il tono basale della muscolatura deputata al contenimento rettale.
Diagnosi differenziale: Prolasso ed emorroidi
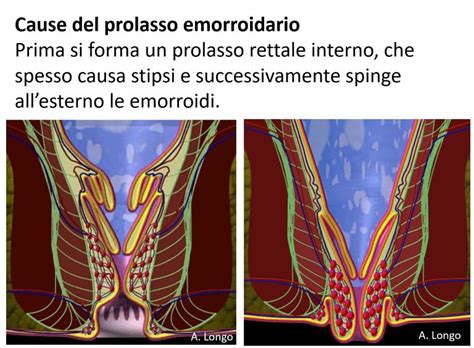
È comune il quesito se prolasso del retto ed emorroidi siano la stessa cosa. Sebbene presentino sintomi sovrapponibili, la loro origine anatomica differisce. Il prolasso emorroidario è dovuto al prolasso della mucosa rettale. Alcuni sintomi sono comuni come il sanguinamento e/o la protrusione al di fuori dell’ano. Le emorroidi esterne sono una conseguenza del prolasso e ne sono la prima manifestazione. Distinguere le due condizioni è il compito primario dello specialista colonproctologo, poiché la gestione del prolasso rettale completo richiede interventi radicalmente differenti rispetto alla terapia della malattia emorroidaria.
Protocolli diagnostici
Come si fa la diagnosi di prolasso del retto? La valutazione inizia con l'anamnesi e l'esame obiettivo. Nel caso di prolasso completo del retto è sufficiente fare spingere il paziente come durante l’evacuazione per provocare la fuoriuscita completa del retto dall’ano.
Per le forme meno evidenti, si ricorre a strumenti diagnostici avanzati:
- Anorettoscopia: Eseguita durante la visita colonproctologica, consente la diagnosi nei casi di prolasso interno o mucoso.
- Defecografia: Oltre a dimostrare il prolasso interno (invaginazione retto-rettale o retto-anale), può determinarne il grado e rilevare patologie concomitanti come il rettocele, il cistocele, l’enterocele o altro.
- Manometria anorettale: Può essere utilizzata per valutare la funzionalità degli sfinteri anali, dato cruciale soprattutto in previsione di un intervento chirurgico riparativo, per prevedere il rischio di incontinenza post-operatoria.
RM dinamica con Defeco RM www.cusumanostudiourologico.it
Strategie terapeutiche e correzione chirurgica
Il trattamento del prolasso richiede un approccio personalizzato. Correggendo la stipsi e l’eccessivo sforzo durante la defecazione la progressione del prolasso può essere rallentata, ma raramente arrestata una volta che il danno strutturale è conclamato. Esistono numerose tecniche chirurgiche che variano a seconda del tipo di prolasso. Possono essere effettuate per via transanale o per via addominale, talvolta in laparoscopia.
Tecniche transanali
Le tecniche di correzione del prolasso completo del retto comprendono approcci che operano direttamente dal canale anale. La proctopessi secondo Délorme viene eseguita quando il retto fuoriesce dall’ano solo per pochi centimetri e nei soggetti anziani, offrendo un trauma chirurgico ridotto. La rettosigmoidectomia secondo Altemeier prevede l’asportazione dell’intero tratto retto-sigma attraverso via transanale. Recentemente è stata proposta una tecnica transanale che prevede l’utilizzo di suturatrici meccaniche sia semicircolari che lineari ma necessita ancora di validazione scientifica su larga scala.
Tecniche addominali
Per i casi di prolasso completo più importanti, le tecniche addominali offrono una stabilità superiore, sebbene siano più invasive:
- Tecnica di Wells (rettopessi posteriore): Si prefigge di fissare il retto all’osso sacro mediante una rete protesica.
- Tecnica di Ripstein: Si prefigge di fissare il retto mediante una protesi che fascia l’intera sua circonferenza.
- Intervento di Orr-Loygue: Utilizza sempre una particolare protesi per sospendere il retto.
- Intervento di Frykman-Goldberg: Prevede anche la resezione del tratto rettosigmoideo prolassato, ideale per pazienti con stipsi severa associata.
Gestione del prolasso interno e della sindrome da ostruita defecazione
Nel caso di prolasso rettale interno come l’invaginazione retto-anale spesso associata al rettocele e causa della sindrome da ostruita defecazione, sono preferibili interventi chirurgici per via transanale. Tra questi ricordiamo la STARR (Stapled Trans Anal Rectal Resection), ideata dal Prof. Antonio Longo, che prevede l’asportazione “en block” del tratto di retto prolassato e del rettocele mediante l’utilizzo di due suturatrici circolari. Più recentemente lo stesso Prof. Longo ha proposto l’intervento di Transtar che prevede l’asportazione di una maggiore quantità di retto prolassato mediante una suturatrice denominata CCS30 Contour Transtar. Questi due interventi stanno dando ottimi risultati ma sono frequenti anche complicanze come l’urgenza defecatoria ed il dolore pelvico cronico. Un’altra tecnica utilizzata con successo è la “Délorme interna”: richiede delle buone capacità tecniche per la sua esecuzione ma i risultati sono assolutamente incoraggianti.
Per quanto riguarda il prolasso mucoso, esso è strettamente legato alla malattia emorroidaria e il suo trattamento viene inquadrato nel contesto più ampio delle patologie del canale anale. Il trattamento chirurgico del prolasso rettale garantisce la guarigione nella maggioranza dei pazienti, i quali riferiscono un significativo miglioramento dei sintomi o una risoluzione completa della sintomatologia, migliorando drasticamente la qualità della vita.
Impatto biomeccanico e integrità del pavimento pelvico
Il retto, nel suo stato fisiologico, occupa una posizione fissa all'interno della pelvi, supportato da un complesso intreccio di legamenti, fasce muscolari e dal muscolo elevatore dell'ano. La fisiologia del processo defecatorio richiede una sinergia precisa tra il rilassamento del complesso sfinteriale e la contrazione della muscolatura addominale. Quando questa armonia si spezza, il retto non riceve più il supporto necessario per resistere alla pressione intraddominale durante l'evacuazione.
La comprensione del meccanismo di cedimento dei legamenti laterali e posteriori del retto è fondamentale per il chirurgo. Non si tratta solo di una discesa anatomica, ma di una perdita di funzione valvolare. Quando il retto inizia a scivolare (invaginazione), esso può comportarsi come un "tappo" all'interno del canale anale, innescando un circolo vizioso in cui il paziente spinge sempre più forte, aumentando ulteriormente il prolasso e logorando ulteriormente gli sfinteri.
Questa condizione di "ostruzione funzionale" spiega perché il prolasso interno sia spesso sottodiagnosticato. Il paziente riferisce sensazione di evacuazione incompleta, necessità di digitopressione perineale o vaginale per riuscire a evacuare e, paradossalmente, stipsi cronica. La diagnosi corretta richiede una visione d'insieme del compartimento pelvico, valutando non solo il retto, ma anche la posizione della vescica (cistocele) e dell'utero nelle pazienti donne.
L'uso della manometria anorettale permette di oggettivare lo stato di salute degli sfinteri. In una condizione di prolasso cronico, lo sfintere può presentarsi "stressato" o ipotonico. Se l'intervento chirurgico risolve il prolasso meccanico, spesso la continenza migliora, ma non sempre istantaneamente. Il processo di guarigione e riabilitazione del pavimento pelvico post-operatorio è una fase critica che completa l'atto chirurgico.
Considerazioni sulla chirurgia moderna e il futuro delle tecniche
La chirurgia del prolasso rettale ha visto un'evoluzione significativa nell'ultimo ventennio, spostandosi verso tecniche sempre meno invasive. Il passaggio dal tradizionale approccio addominale aperto alla chirurgia mininvasiva (laparoscopia e robotica) ha ridotto drasticamente le complicanze legate alla ferita chirurgica e ai tempi di recupero.
L'approccio con suturatrici meccaniche (come nelle procedure STARR e Transtar) rappresenta una rivoluzione nella gestione dei prolassi interni e del rettocele. Tuttavia, la selezione del paziente rimane il pilastro fondamentale della terapia. Non ogni paziente con invaginazione rettale necessita di chirurgia. La rieducazione intestinale, la fisioterapia del pavimento pelvico (biofeedback) e una corretta dieta ricca di fibre rimangono il primo gradino di ogni protocollo terapeutico.
Il futuro vede lo sviluppo di materiali protesici sempre più biocompatibili per le rettopessi, riducendo le complicanze legate all'uso di reti (come erosioni o infezioni). La ricerca clinica è ancora attiva nel perfezionare tecniche che preservino al massimo l'integrità nervosa del plesso pelvico, garantendo al contempo una stabilità anatomica a lungo termine del viscere.
La consapevolezza da parte del paziente di questa patologia è fondamentale. Molti pazienti convivono per anni con sintomi invalidanti, attribuendoli erroneamente a semplici emorroidi o a stitichezza ostinata, senza consultare un proctologo. Una diagnosi precoce, supportata da indagini strumentali adeguate, permette di intervenire in stadi in cui la correzione è meno invasiva e le probabilità di successo funzionale sono massime.
L'integrazione tra la chirurgia colonproctologica e la riabilitazione pelvica multidisciplinare rappresenta oggi lo standard aureo per il trattamento del prolasso, garantendo non solo la risoluzione anatomica, ma soprattutto il ripristino della qualità della vita del paziente. La valutazione pre-operatoria deve quindi includere, oltre alla diagnostica per immagini, anche una valutazione del profilo psicologico del paziente e delle sue aspettative, in quanto il prolasso ha spesso un impatto profondo sulla sfera sociale e relazionale.
Il successo clinico non si misura solo con la scomparsa del prolasso all'esame obiettivo, ma con la scomparsa del sintomo che limita la vita quotidiana. La chirurgia, in questo contesto, è un mezzo, non il fine ultimo di un percorso di cura che deve vedere il paziente al centro di una valutazione clinica completa, rigorosa e costantemente aggiornata alle evidenze scientifiche.