La procreazione medicalmente assistita (PMA) rappresenta oggi una delle frontiere più delicate e complesse della medicina moderna. Si tratta di un insieme di tecniche e procedure finalizzate a realizzare una gravidanza, intervenendo laddove il concepimento naturale non sia possibile o non sia avvenuto dopo un periodo prolungato di tentativi. In un contesto sociale in cui l'età media per il desiderio di genitorialità è sensibilmente aumentata, comprendere i percorsi di accesso, le coperture economiche e le tutele del Servizio Sanitario Nazionale (SSN) è diventato fondamentale per migliaia di coppie.
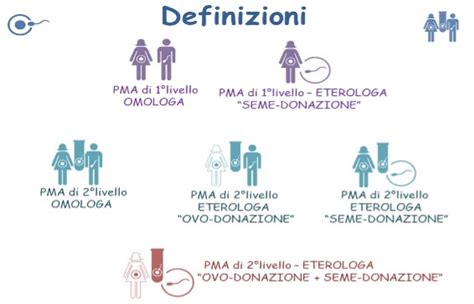
Definizione e tecniche della procreazione medicalmente assistita
Citando le Linee Guida per le tecniche di procreazione medicalmente assistita, si intendono: “Tutti quei procedimenti che comportano il trattamento di oociti umani, di spermatozoi o embrioni nell’ambito di un progetto finalizzato a realizzare una gravidanza.” La complessità di questo ambito richiede una distinzione tra le varie procedure, che vengono suddivise in base al loro grado di invasività. Tra i procedimenti principali rientrano l'inseminazione, la fecondazione in vitro, il trasferimento embrionale, il trasferimento intratubarico dei gameti, la microiniezione intracitoplasmatica dello spermatozoo (ICSI) e la crioconservazione dei gameti e degli embrioni.
Queste tecniche possono essere omologhe, quando gli ovociti e gli spermatozoi provengono dai membri della coppia, o eterologhe, quando utilizzano gameti provenienti da donatori esterni. Quest’ultima pratica, inizialmente esclusa dalla Legge 40/2004, è stata successivamente resa accessibile in Italia a seguito della storica sentenza della Corte Costituzionale n. 162/2014.
Infertilità e sterilità: distinguere le condizioni
Per approcciarsi correttamente alla PMA, è essenziale definire i concetti di infertilità e sterilità, spesso utilizzati come sinonimi ma tecnicamente distinti. Secondo le linee guida ufficiali, una coppia è infertile quando non è stata in grado di concepire e di procreare un bambino dopo un anno o più di rapporti sessuali non protetti. Al contrario, la sterilità identifica una condizione in cui uno o entrambi i coniugi sono affetti da una patologia permanente che rende la procreazione impossibile.
Ai fini dell'accesso alle tecniche di PMA, tuttavia, il sistema normativo opera una sintesi: viene definita sterilità o infertilità l'assenza di concepimento, inclusi i casi di patologia accertata, dopo 12 o 24 mesi di regolari rapporti non protetti in coppie eterosessuali. L'infertilità in Italia riguarda oggi circa il 15% delle coppie, un dato superiore alla media mondiale del 10-12%, che riflette cambiamenti biologici e sociali profondi.
Cause biologiche e sociali dell'infertilità
L'aumento dell'infertilità è correlato a fattori eterogenei. Il Ministero della Salute elenca numerose cause di natura endogena ed esogena: l'aumento dell'età media delle donne al momento della ricerca del primo figlio, il costante calo della qualità seminale maschile, stili di vita scorretti, abuso di alcol, fumo, malattie sessualmente trasmissibili, endometriosi, ovaio policistico e varicocele.
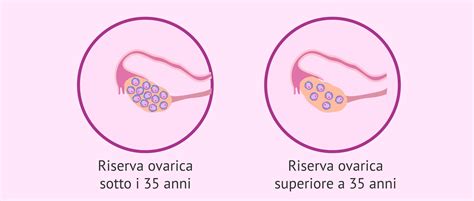
Il dato sociale è altrettanto dirimente. In Italia, il tasso di fertilità è tra i più bassi d'Europa (1,3 figli per donna), ben al di sotto della soglia di mantenimento della popolazione (2,1). Il patrimonio ovocitario femminile è limitato sin dalla nascita e la riserva ovarica subisce un declino naturale, spesso ignorato a causa della confusione tra fertilità e semplice presenza del ciclo mestruale. È frequente che la ricerca della prima gravidanza avvenga intorno ai 32-33 anni, età in cui la riserva ovarica ha già iniziato una contrazione significativa rispetto ai 20 anni.
Il percorso clinico e diagnostico
Dopo una diagnosi di sterilità, la coppia non accede immediatamente alla PMA, ma intraprende un percorso graduale. Il protocollo prevede tre fasi principali:
- Trattamento medico per il ripristino della fertilità.
- Trattamento chirurgico, qualora necessario, per correggere anatomie o patologie.
- Accesso alle procedure di fecondazione assistita vero e proprio.
Questi passaggi devono essere valutati sulla base di criteri specifici, tra cui l'età della donna, la riserva ovarica e l'esposizione alla probabilità di concepire. La PMA entra in gioco solo quando le opzioni terapeutiche precedenti non hanno sortito l'effetto sperato.
Integrazione nei LEA e normative regionali
Il panorama della PMA in Italia è in una fase di transizione normativa. Dopo la sentenza della Corte Costituzionale, il SSN è tenuto ad assicurare i trattamenti sia omologhi che eterologhi. Tuttavia, l'integrazione completa nei LEA (Livelli Essenziali di Assistenza), prevista inizialmente per aprile 2024, ha subito rinvii a causa delle resistenze regionali legate alle tariffe di rimborso.
Attualmente, ogni regione segue un proprio regolamento, il che genera disparità tra Nord e Sud. L'obiettivo delle nuove riforme è l'uniformità: l'età massima per l'accesso viene fissata a 46 anni in tutto il Paese e il numero di tentativi agevolati viene stabilito a sei. Con la piena applicazione dei LEA, la fecondazione omologa sarà soggetta a un ticket simbolico di 38,00 €, mentre per quella eterologa è previsto un costo base di circa 1.500,00 €, variabile in base alle disposizioni locali.
Il business della fecondazione assistita in Italia - FarWest 10/01/2025
Trattamenti all'estero e assistenza transfrontaliera
La legge italiana autorizza le coppie a rivolgersi a strutture estere nel caso in cui la prestazione richiesta non sia disponibile in Italia o non lo sia entro un lasso di tempo compatibile con la necessità clinica. In tali scenari, il paziente può anticipare i costi dell'assistenza sanitaria e richiedere successivamente il rimborso al proprio Sistema Sanitario di appartenenza, tramite la procedura di assistenza indiretta per cure transfrontaliere.
È fondamentale ricordare che le spese mediche sostenute all'estero seguono il medesimo trattamento di quelle effettuate in Italia ai fini della detraibilità, a condizione che le prestazioni siano eseguite per finalità consentite dalla normativa nazionale e attestate da una struttura estera autorizzata o da un medico specializzato italiano. La documentazione in lingua straniera deve essere accompagnata da una traduzione certificata in italiano.
Detraibilità fiscale e rimborsi integrativi
La spesa per gli interventi di procreazione medicalmente assistita, ai sensi della Legge 104/2004 e dell'art. 15 del TUIR, è detraibile dalle imposte sul reddito. La detrazione spetta a entrambi i componenti della coppia, ma è riferibile specificamente al soggetto intestatario della fattura. Nel caso di fatture cointestate, l'importo è detraibile nella misura del 50% per ciascun partner.
Per ottenere la detrazione, la prestazione deve avvenire in strutture autorizzate e iscritte nel Registro dell'Istituto Superiore di Sanità. Sono comprese le spese per:
- Inseminazione e fecondazione in vitro.
- Microiniezione intracitoplasmatica dello spermatozoo (ICSI).
- Crioconservazione di ovociti ed embrioni effettuata durante il percorso PMA.
È bene notare che la detrazione non spetta per la conservazione delle cellule staminali del cordone ombelicale ad uso esclusivamente autologo.

Copertura tramite fondi sanitari integrativi
Oltre al sistema fiscale statale, esistono forme di copertura integrativa, come nel caso del Fondo Fasda o di Cadiprof. Queste casse rimborsano le spese sostenute per la PMA a condizione che le procedure avvengano nel rispetto delle leggi vigenti.
Le garanzie includono solitamente le principali tecniche (FIVET, ICSI, IUI, ecc.), ma escludono spesso la tecnica di primo livello basata solo sulla stimolazione farmacologica accompagnata da rapporti mirati. Per quanto riguarda la fecondazione eterologa, i fondi integrativi solitamente coprono le prestazioni cliniche ma escludono i costi vivi per l'acquisto dei gameti (ovociti o liquido seminale). È sempre necessario consultare il regolamento specifico del fondo, poiché le clausole di rimborso variano in base alla tipologia di convenzione e prevedono, nella maggior parte dei casi, la presentazione della pratica in modalità online entro un termine di prescrizione che, solitamente, è di due anni dalla data della spesa.