L'amniocentesi rappresenta una delle procedure cardine della diagnostica prenatale moderna. Quando si parla di "codice amniocentesi" all'interno del contesto delle ASL (Aziende Sanitarie Locali), ci si riferisce generalmente ai meccanismi di esenzione e alle modalità di accesso previste dai Livelli Essenziali di Assistenza (LEA). Comprendere correttamente queste procedure è fondamentale per le coppie che si affacciano al percorso di monitoraggio della gravidanza.
La Diagnosi Prenatale: Screening vs Diagnosi
È essenziale distinguere tra le diverse tipologie di accertamento disponibili. La diagnosi prenatale si divide in due categorie principali: lo screening e la diagnosi vera e propria.
Lo screening serve a stimare il rischio di una condizione genetica, come la sindrome di Down (trisomia 21). Tra i test più diffusi troviamo il test combinato, eseguito tra le 11+0 e le 13+6 settimane, che associa l'ecografia (misurazione della translucenza nucale, NT) all'analisi biochimica del sangue materno (PAPP-A e β-hCG). Un'altra opzione è il NIPT (Non-Invasive Prenatal Test), che analizza il cfDNA placentare nel sangue materno. Sebbene il NIPT offra sensibilità e specificità molto elevate (>99%) per la trisomia 21, resta un test di screening: un risultato "ad alto rischio" richiede sempre una conferma tramite test invasivo.
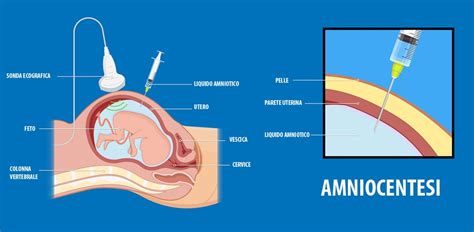
La diagnosi invasiva, come l'amniocentesi o la villocentesi, permette invece una conferma citogenetica o genomica definitiva. L'amniocentesi viene solitamente effettuata a partire dalla 15ª settimana di gestazione e consiste nell'aspirazione di una piccola quantità di liquido amniotico sotto guida ecografica.
L'Amniocentesi: Procedure e Sicurezza
L'amniocentesi è una procedura consolidata. Un tempo considerata ad alto rischio, gli studi attuali - tra cui il grande trial randomizzato che ha superato lo storico lavoro di Tabor - indicano che, nei centri di eccellenza, l'incidenza di abortività spontanea è estremamente bassa, attestandosi attorno allo 0,1%.
L'utilizzo di un'antibiotico-profilassi prima dell'esecuzione dell'esame è divenuto una raccomandazione standard (Raccomandazione A), riducendo drasticamente le potenziali complicanze. È fondamentale che l'esame venga eseguito da operatori esperti (definiti tali quando effettuano più di 500 procedure l'anno) in strutture che rispettino i requisiti previsti per l'ambulatorio chirurgico o il day surgery.
Esistono diverse tipologie di analisi eseguibili sul campione prelevato:
- Amniocentesi tradizionale: Analizza il cariotipo fetale tramite tecniche di bandeggio, fornendo certezze sulle principali anomalie cromosomiche.
- Amniocentesi molecolare: Utilizza tecniche di array-CGH per studiare l'integrità strutturale dei cromosomi, identificando oltre 100 sindromi da microdelezione o microduplicazione.
- Amniocentesi genomica (NGPD - Next Generation Prenatal Diagnosis): Rappresenta la frontiera più avanzata, utilizzando il sequenziamento dell'esoma per indagare geni specifici la cui mutazione causa malattie note, garantendo una consapevolezza profonda sullo stato di salute del nascituro.
Screening prenatale: come si fa? - Dottoressa Ilma Floriana Carbone - UPsalute Channel
Accesso al Servizio Sanitario Nazionale e Codici di Esenzione
Per tutelare la maternità, il Servizio Sanitario Nazionale (SSN) garantisce una serie di prestazioni esenti da ticket. Le prestazioni sono identificate da codici specifici inseriti sulla ricetta dematerializzata (spesso indicati con la lettera "M" seguita dalla settimana di gestazione).
Esenzioni in Gravidanza (Codice M e varianti)
Il medico curante riporta sulla ricetta il codice M seguito dal numero della settimana di gravidanza (ad esempio M32). Per le prestazioni di diagnosi prenatale invasiva, come l'amniocentesi, si utilizza generalmente il codice di esenzione M50.
L'accesso gratuito a queste prestazioni è garantito in presenza di:
- Rischio procreativo prevedibile: Condizioni biologiche-genetiche note nei genitori o nella storia familiare.
- Rischio rilevato in corso di gravidanza: Anomalie evidenziate tramite ecografia (come, ad esempio, un aumento della translucenza nucale o malformazioni d'organo).
Il Ministero della Salute ha aggiornato l'elenco delle prestazioni gratuite per coprire l'intero percorso, dalla fase preconcezionale fino al puerperio. Tra queste rientrano visite ostetriche, esami del sangue, ecografie morfologiche e, appunto, la diagnosi invasiva quando clinicamente giustificata.
Considerazioni sulla Trisomia 21 e Sindromi Associate
La sindrome di Down (trisomia 21) è causata dalla presenza di materiale cromosomico in eccesso. È importante utilizzare una terminologia rispettosa, evitando termini obsoleti e stigmatizzanti. Sebbene la condizione possa comportare sfide fisiche e cognitive, l'aspettativa di vita nei paesi ad alto reddito ha superato i 55-60 anni, grazie a un miglioramento costante dell'assistenza sanitaria e della gestione delle comorbidità (come cardiopatie o patologie tiroidee).
La scelta di sottoporsi a diagnosi prenatale deve essere sempre frutto di un processo di consulenza informata. Il consenso consapevole è un pilastro fondamentale: la coppia deve avere chiaro che lo screening (come il test combinato o il NIPT) fornisce solo una probabilità, mentre l'amniocentesi fornisce una diagnosi.
Organizzazione del Percorso Diagnostico
Per chi si rivolge alla propria ASL di riferimento, il percorso si articola solitamente in questo modo:
- Consulenza Ginecologica: Definizione del calendario delle visite e valutazione dei fattori di rischio.
- Prescrizione Medica: Il medico di famiglia emette le ricette dematerializzate (impegnative) con il codice di esenzione appropriato.
- Prenotazione: La donna deve essere a conoscenza della tipologia di esame (test integrato, combinato o amniocentesi) e del corretto arco temporale.
- Esecuzione: L'esame deve essere effettuato esclusivamente presso centri autorizzati che rispondano ai requisiti stabiliti dal D.M. 22 luglio 1996 e dal D.P.R. 14 gennaio 1997.
È sempre opportuno ricordare che il test integrato, che combina i dati della translucenza nucale con il dosaggio della PAPP-A e di altri marcatori, offre una performance superiore al solo screening ecografico. Qualora il risultato di uno screening indichi un rischio superiore alla soglia critica (generalmente fissata a 1 su 350 per la sindrome di Down), la struttura sanitaria offre il percorso diagnostico di secondo livello, che può includere l'amniocentesi o l'ecografia morfologica specialistica.
La diagnostica prenatale moderna mira non solo a fornire risposte, ma a garantire alla coppia un supporto multidisciplinare che include consulenza genetica, psicologica e la presenza di specialisti pediatrici (cardiochirurghi, urologi, ecc.) pronti a intervenire, qualora necessario, fin dalla nascita.
tags: #codice #amniocentesi #co #22 #asl