La fecondazione in vitro (FIV) rappresenta una delle metodiche più avanzate e significative nel campo della riproduzione assistita, offrendo speranza a numerose coppie che affrontano difficoltà nel concepimento. Questo processo, benché scientificamente complesso, è il risultato di una meticolosa sequenza di passaggi, ognuno dei quali contribuisce all'obiettivo finale: la creazione di una nuova vita.

Le Fasi Preliminari: Preparazione e Monitoraggio
L'avvio di un percorso di fecondazione assistita è un impegno profondo per la coppia, non solo dal punto di vista medico-biologico, ma anche e soprattutto da quello psichico ed emotivo. Il primo passo concreto nella FIVET è la stimolazione ovarica. Questa fase mira a indurre la crescita di più follicoli, anziché il singolo follicolo che matura naturalmente ogni mese. Ciò si ottiene attraverso la somministrazione di farmaci specifici, le gonadotropine. La risposta della donna a questa terapia viene attentamente monitorata attraverso regolari prelievi di sangue e ecografie. Questi controlli non sono meramente burocratici, ma consentono ai medici di apportare eventuali variazioni terapeutiche necessarie per ottimizzare la risposta ovarica e garantire la migliore preparazione possibile per il prelievo ovocitario.
Il monitoraggio della crescita follicolare è un aspetto cruciale. L'ormone antimülleriano (AMH) e il conteggio dei follicoli antrali sono parametri fondamentali utilizzati per personalizzare la stimolazione ovarica. La conta dei follicoli antrali, in particolare, fornisce un'indicazione della riserva ovarica della donna, influenzando la scelta dei protocolli di stimolazione e la dose di gonadotropine da utilizzare.
La valutazione preliminare include anche esami diagnostici approfonditi. Un colloquio medico iniziale permette di raccogliere dati essenziali sulla storia medica personale e familiare della donna o della coppia. Successivamente, vengono specificate le analisi necessarie per ogni singolo caso. Tra queste, una visita ginecologica completa con Pap Test ed ecografia vaginale è fondamentale per valutare la salute dell'apparato riproduttivo femminile. Un "test di trasferimento", che prevede l'inserimento di una sottile cannuccia flessibile nel collo dell'utero, fornisce informazioni preziose sulla sua conformazione (lunghezza, durezza, direzione), essenziali per il futuro trasferimento embrionale.
Le analisi del sangue sono altrettanto importanti e comprendono un emocromo completo, un'analisi biochimica e test di coagulazione. Inoltre, vengono eseguiti esami ormonali specifici, come il dosaggio dell'ormone tiroideo e, a seconda dei dati anamnestici, altri marcatori ormonali. La sierologia del sangue è obbligatoria per legge e include test per la ricerca di virus come l'epatite B (VHB) e C (VHC), il virus dell'immunodeficienza umana (HIV) e la sifilide. Per la donna, viene anche verificata l'immunità alla rosolia. Nelle donne dai 40 anni in su, o prima in presenza di familiarità per patologie mammarie, viene raccomandata una mammografia.
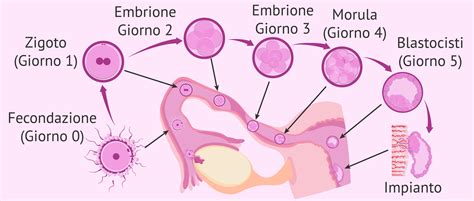
Il Prelievo Ovocitario e la Fecondazione in Laboratorio
Il prelievo ovocitario è un momento delicato ma rapido. Viene effettuato in anestesia generale, senza la necessità di intubazione, e dura all'incirca una decina di minuti. Il risveglio è generalmente immediato. È importante sottolineare che il numero degli ovociti effettivamente prelevati non sempre corrisponde al numero dei follicoli visibili all'ecografia, e non tutti gli ovociti raccolti sono maturi o idonei per la fecondazione.
Il giorno stesso del prelievo ovocitario si procede all'inseminazione. In laboratorio, gli ovociti maturi vengono messi a contatto con gli spermatozoi preparati. La tecnica classica prevede la semplice co-coltura di ovociti e spermatozoi, mentre nella fecondazione in vitro con micromanipolazione (ICSI - Iniezione Intracitoplasmatica dello Spermatozoo), uno singolo spermatozoo viene iniettato direttamente all'interno dell'ovocita. Quest'ultima tecnica è particolarmente indicata in casi di grave infertilità maschile o in precedenti fallimenti di FIVET tradizionale.
Non sempre tutti gli ovociti inseminati vanno incontro a fecondazione. Il giorno successivo al prelievo, i biologi verificano l'avvenuta fecondazione. A volte, la fecondazione può essere anomala, e in questi casi gli embrioni vengono scartati. È necessario un ulteriore giorno per valutare la formazione degli embrioni. Pertanto, a partire dal secondo giorno post-fecondazione, gli embrioni sono generalmente pronti per essere trasferiti nella cavità uterina.
La coltura degli embrioni in laboratorio può durare da due a sei giorni. Gli zigoti (ovociti fecondati) vengono conservati in incubatori di ultima generazione, spesso dotati di tecnologia "Time Lapse". Questi dispositivi mantengono condizioni fisiche e atmosferiche controllate, ideali per lo sviluppo cellulare, e permettono di ottenere immagini ravvicinate dello sviluppo embrionale ogni dieci minuti, fornendo dati preziosi per la selezione dell'embrione di migliore qualità.
Come funziona e quando si fa il transfer degli embrioni
Il Trasferimento Embrionale e le Possibilità di Gravidanza
Il trasferimento degli embrioni nell'utero materno, noto come "embryo transfer", è una procedura indolore che non richiede anestesia. Il ginecologo inserisce uno speculum per visualizzare la cervice uterina e deterge la zona vaginale. Successivamente, un catetere molto sottile, contenente gli embrioni selezionati, viene delicatamente inserito nella cavità uterina per rilasciarli nell'endometrio.
Dopo il rilascio, il biologo verifica che nessun embrione sia rimasto all'interno del catetere. Qualora ciò si verificasse, il trasferimento viene ripetuto per assicurare il posizionamento di tutti gli embrioni.
Mediamente, dopo il trasferimento embrionale, si ottiene una percentuale di gravidanza che si aggira intorno al 20-30%. Tuttavia, è fondamentale comprendere che queste percentuali sono una media generale e le possibilità di successo possono variare significativamente da coppia a coppia.
Fattori che Influenzano il Successo e la Scelta del Centro
Le statistiche evidenziano che la percentuale di gravidanze ottenute per ciclo iniziato, utilizzando tecniche complesse come la FIVET e l'ICSI, si attesta tra il 16% e il 20%. Tuttavia, un fattore determinante è l'età della donna: mentre al di sotto dei 34 anni la percentuale di successo può raggiungere il 22-25%, essa scende drasticamente al 5% per le donne sopra i 43 anni. Questo sottolinea l'importanza della tempestività nell'intraprendere questo percorso.
In Italia, il panorama dei centri specializzati in Procreazione Medicalmente Assistita (PMA) è ampio, con numerosi centri pubblici e privati convenzionati con il Servizio Sanitario Nazionale (SSN). La scelta del centro specialistico è un punto di partenza cruciale per le oltre 77.000 coppie che ogni anno in Italia iniziano un ciclo di fecondazione assistita. È consigliabile informarsi attentamente, valutare la reputazione del centro, l'esperienza del personale medico e biologico, e le tecnologie utilizzate.
Il professor Carlo Flamigni, figura storica della medicina riproduttiva in Italia, offriva preziose raccomandazioni per la scelta di un centro. Sottolineava l'importanza di diffidare da chi promuove eccessivamente il proprio centro, definendola una "medicina commerciale che tende a sfruttare la sofferenza". Al contrario, raccomandava di valorizzare l'importanza di un buon laboratorio e di biologi competenti, il cui lavoro, seppur "dietro le quinte", è fondamentale per la riuscita del trattamento. Consultare il parere del proprio medico di fiducia e delle associazioni di pazienti è altresì consigliato, così come utilizzare internet con un costante senso critico, comprendendo chi fornisce le informazioni.
Oltre la FIVET: Altre Tecniche e Considerazioni
Oltre alla FIVET, esistono diverse tecniche di Procreazione Medicalmente Assistita. L'inseminazione intrauterina (IUI), ad esempio, prevede l'introduzione del liquido seminale direttamente nella cavità uterina, solitamente dopo un'induzione della crescita follicolare multipla e il monitoraggio dell'ovulazione.
La ricerca scientifica è in continua evoluzione, portando a un miglioramento costante delle tecniche e delle percentuali di successo. Il concetto di "optimal CLBR" (Cumulative Live Birth Rate), che considera il tasso di nati vivi cumulativo dopo un certo numero di cicli completi, offre una prospettiva più realistica delle possibilità di riuscita. Per esempio, dopo 8 cicli completi, l'optimal CLBR è stato computato nell'82,4%, evidenziando come la persistenza possa portare a risultati positivi.
Un aspetto sempre più rilevante è la preservazione della fertilità, soprattutto in relazione al trattamento di patologie oncologiche in pazienti giovani. Grazie ai progressi nelle terapie oncologiche, molti pazienti giovani sopravvivono, ma i trattamenti possono compromettere la fertilità. La crioconservazione degli ovociti, degli spermatozoi e degli embrioni offre una soluzione per preservare la capacità riproduttiva. La crioconservazione degli ovociti soprannumerari, ad esempio, consente di effettuare ulteriori tentativi in caso di fallimento del trattamento "a fresco", evitando alla paziente nuove procedure di stimolazione e prelievo chirurgico.
Sfide e Aspetti Emotivi
È fondamentale riconoscere che la strada della procreazione medicalmente assistita è spesso costellata di sfide e delusioni. Le parole del professor Flamigni rimangono straordinariamente attuali: "Questo è un ambito in cui i pazienti hanno bisogno di lunghe conversazioni, perché è un luogo dove impera la delusione, fatto di tecniche poco generose. Devono sapere che stanno intraprendendo una strada che li metterà profondamente in discussione anche come coppia". Affrontare questo percorso richiede un forte supporto psicologico e una comunicazione aperta all'interno della coppia e con il team medico.
Le differenze tra i centri, anche all'interno della stessa Europa occidentale, possono essere notevoli. È importante informarsi bene prima di considerare trattamenti all'estero, valutando attentamente le garanzie offerte, i costi e la qualità delle strutture.
In conclusione, la fecondazione in vitro è un percorso scientificamente avanzato che richiede dedizione, pazienza e un'informazione completa. Ogni coppia intraprende questo viaggio con speranze e aspettative, e una comprensione approfondita di ogni fase, dei fattori che influenzano il successo e delle opzioni disponibili è essenziale per navigare questo complesso ma potenzialmente gratificante cammino verso la genitorialità.