Le cisti ovariche rappresentano un fenomeno ginecologico estremamente comune che si verifica nel corso della vita di molte donne. Si tratta di neoformazioni, generalmente cavità piene di liquido o talvolta materiale solido, che si sviluppano all’interno o sulla superficie delle ovaie, gli organi che contengono e dove maturano i gameti femminili (ovociti). Sebbene la scoperta di una cisti possa generare una grande inquietudine, è fondamentale sottolineare che, nella maggior parte dei casi, queste formazioni sono innocue, asintomatiche e, in una percentuale elevata di situazioni, tendono a regredire spontaneamente nel giro di pochi mesi. Tuttavia, la loro presenza richiede un’attenzione clinica mirata per distinguerle da condizioni più rare che necessitano di interventi specifici.
La fisiologia delle ovaie e l'origine delle cisti funzionali
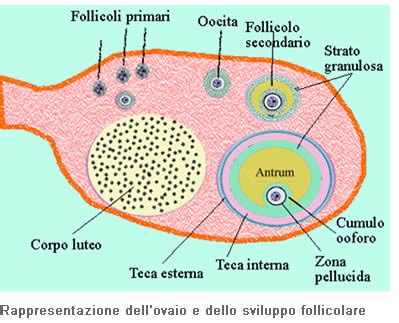
Per comprendere le cisti ovariche, è essenziale fare una breve lezione sulla fisiologia ovarica. Le ovaie sono due organi, grossi come una noce, situati ai lati dell’utero, collegati a esso tramite legamenti e tube di Falloppio. Durante ogni ciclo mestruale, le ovaie permettono di far maturare un ovulo attraverso la produzione di ormoni. Gli ovuli maturano in strutture chiamate follicoli che creano l’ambiente ideale per lo sviluppo della cellula uovo. A metà circa del ciclo mestruale, l’ipofisi rilascia un’ondata di ormone luteinizzante (LH) che segnala al follicolo di rilasciare l’ovulo nelle tube di Falloppio. Successivamente, il follicolo che rimane nelle ovaie degenera in una struttura chiamata corpo luteo, che viene riassorbita prima dell’inizio del nuovo ciclo.
Le cisti funzionali sono le più comuni e si formano in seguito ai normali processi del ciclo mestruale. Il termine "funzionale" si riferisce al fatto che vengono prodotte da cambiamenti ormonali, risultando più frequenti nel periodo riproduttivo della donna.
- Cisti follicolare: Si sviluppa quando il follicolo non rilascia l’ovulo durante l’ovulazione. Questo può accadere se l’ipofisi non rilascia l’ondata di ormone LH necessaria, impedendo al follicolo di scoppiare. Anziché funzionare come dovrebbe, continua a crescere e si trasforma in cisti.
- Cisti del corpo luteo: Dopo il rilascio dell’ovulo, il follicolo si restringe e inizia a produrre estrogeni e progesterone. A volte, l’apertura da cui proviene l’ovulo si blocca e i fluidi si accumulano all’interno, causando una dilatazione del corpo luteo. Queste cisti possono causare mestruazioni irregolari o spotting.
Altre tipologie di masse ovariche e tumori benigni
Oltre alle cisti funzionali, esistono formazioni ovariche che non sono strettamente connesse al ciclo mestruale. Queste sono spesso definite tumori ovarici benigni e, sebbene meno diffuse, richiedono un monitoraggio attento.
- Cisti dermoide (Teratoma): Questa cisti si forma dalle cellule germinali, ovvero le cellule riproduttive che producono gli ovuli. Poiché queste cellule hanno la capacità di differenziarsi in qualsiasi tipo di tessuto, la cisti può contenere capelli, pelle, denti o ossa. Sono spesso innocue, ma possono diventare problematiche se crescono troppo, richiedendo la rimozione chirurgica.
- Cistoadenoma: Si sviluppa dalle cellule sulla superficie dell’ovaio. Può essere riempito di materiale acquoso (sieroso) o mucoso. I cistoadenomi mucinosi possono crescere fino a 30 centimetri, causando pressione su intestino, vescica e circolazione sanguigna.
- Endometrioma: L’endometriosi è una patologia in cui cellule simili a quelle che rivestono l’interno dell’utero (endometrio) crescono all’esterno di esso. Quando questo tessuto si attacca all’ovaio, forma una cisti endometriosica. Queste lesioni hanno spesso un aspetto caratteristico chiamato "a vetro smerigliato" (ground glass) durante l’ecografia.
Sintomatologia e segnali di allarme
Le cisti ovariche sono spesso asintomatiche e vengono scoperte durante visite ginecologiche di routine. Tuttavia, quando diventano sintomatiche, il dolore pelvico è il segnale più comune. Questo dolore può variare in intensità, andare e venire, ed essere localizzato al lato dell’ovaio coinvolto. Può peggiorare durante i rapporti sessuali (dispareunia), l’esercizio fisico o le mestruazioni.
Cisti Ovariche, perché si formano e quando sono preoccupanti
Tra i sintomi si annoverano anche il gonfiore addominale, una sensazione di pesantezza e cambiamenti nelle mestruazioni, come cicli più lunghi, più brevi o mestruazioni abbondanti. La rottura di una cisti può provocare un dolore improvviso, acuto e intenso, talvolta accompagnato da nausea, vomito o lievi emorragie. Se la cisti è di grandi dimensioni, può causare lo spostamento dell’ovaio dalla sua posizione, aumentando il rischio di torsione ovarica. Quest'ultima è un’urgenza chirurgica: la rotazione del peduncolo vascolare interrompe l’afflusso di sangue all’ovaio, portando potenzialmente alla necrosi del tessuto.
Diagnosi: strumenti e procedure
Il processo diagnostico combina la valutazione clinica con tecnologie di imaging avanzate. La visita ginecologica, che include la palpazione bimanuale della pelvi, permette al medico di rilevare masse o anomalie. L’ecografia transvaginale rimane il "gold standard" diagnostico di prima linea. Grazie alla classificazione IOTA (International Ovarian Tumor Analysis), il medico può analizzare parametri specifici come il contenuto della lesione, la presenza di setti o vascolarizzazione per distinguere una lesione benigna da una potenzialmente maligna.
In contesti di incertezza, possono essere richiesti esami di secondo livello:
- Risonanza Magnetica (RM) pelvica: Fornisce immagini dettagliate per studiare i rapporti tra la lesione e gli organi circostanti.
- Marcatori tumorali: Il dosaggio del CA-125 e del nuovo marcatore HE4 è utilizzato, specialmente nelle donne in post-menopausa, per calcolare l’indice ROMA (Algoritmo di Rischio della Malignità Ovarica).
Strategie di trattamento e monitoraggio
La gestione delle cisti ovariche dipende dall’età della paziente, dalla sintomatologia e dalle caratteristiche della massa.
Vigile attesa
Per la maggior parte delle cisti funzionali nelle donne in età fertile, il consiglio del medico è la "vigile attesa". Poiché la maggior parte di queste cisti scompare spontaneamente entro poche settimane o mesi, si programma un monitoraggio ecografico dopo 4-12 settimane per verificarne la risoluzione.
Terapie farmacologiche
L’uso di contraccettivi ormonali (pillola, cerotto o anello) è spesso raccomandato non tanto per eliminare le cisti esistenti, quanto per prevenire la formazione di nuove cisti funzionali, mettendo le ovaie a riposo. Nelle donne con endometriosi, il trattamento mira a sopprimere l’ovulazione per ridurre la progressione della malattia.
Chirurgia
L’intervento chirurgico, generalmente eseguito in laparoscopia (attraverso piccoli fori addominali), è indicato quando la cisti non regredisce, è sintomatica, ha dimensioni elevate (spesso sopra i 5-7 cm) o presenta caratteristiche che fanno sospettare malignità. L'approccio laparoscopico permette una convalescenza rapida e un dolore limitato. In caso di cisti endometriosiche, l'intervento può essere necessario per preservare la riserva ovarica e migliorare la fertilità spontanea, pur restando consapevole che la chirurgia non ha sempre impatto diretto sugli esiti di tecniche di riproduzione assistita come la fecondazione in vitro.
Fattori di rischio e prevenzione
Sebbene le cause precise non siano sempre chiaramente definibili, diversi fattori contribuiscono alla formazione di cisti ovariche. Gli squilibri ormonali, l’endometriosi e la sindrome dell’ovaio policistico (PCOS) giocano un ruolo centrale. È importante distinguere tra cisti ovariche (che possono raggiungere dimensioni considerevoli) e ovaio policistico (che si presenta ecograficamente con numerosi piccoli follicoli immaturi e si associa a disturbi ormonali e metabolici).
Sebbene non sia possibile prevenire completamente la comparsa di tutte le cisti, uno stile di vita sano ed equilibrato, che comprenda una dieta ricca di nutrienti e un regolare esercizio fisico, aiuta a regolare gli ormoni. È fondamentale notare eventuali cambiamenti nelle mestruazioni o dolori pelvici persistenti. Sottoporsi regolarmente a controlli ginecologici rimane lo strumento di prevenzione più efficace, permettendo di identificare precocemente qualsiasi anomalia e di pianificare, se necessario, il percorso terapeutico più adatto.