Il distacco prematuro di placenta con difetto di coagulazione, noto anche come abruptio placentae complicato, rappresenta una delle emergenze ostetriche più gravi e temute, con un rischio immediato per la vita sia della madre sia del feto. Questa condizione si verifica quando la placenta, l'organo vitale che nutre il feto durante la gravidanza, si separa parzialmente o totalmente dalla parete uterina prima del momento del parto. In condizioni normali, la placenta si stacca solo dopo la nascita del bambino. Se il distacco avviene prematuramente, si verifica una rottura dei vasi sanguigni materni nell'area di inserzione placentare, con il sangue accumulato che può scatenare una cascata biochimica pericolosa. Il rilascio massiccio di tromboplastina tissutale nel circolo materno attiva in modo anomalo la coagulazione, portando rapidamente a una coagulazione intravascolare disseminata (CID). Il feto, in questo scenario, viene privato improvvisamente di ossigeno e nutrienti.
Il Distacco Prematuro di Placenta: Definizione, Fattori di Rischio e Fisiopatologia
Il distacco della placenta, o abruptio placentae, è la separazione prematura della placenta dall'utero, di solito dopo 20 settimane di gestazione, e può rappresentare un'emergenza ostetrica. Mentre la placenta normalmente si distacca e viene espulsa subito dopo la nascita del bambino, nel distacco intempestivo di placenta quella che dovrebbe essere una naturale e necessaria separazione avviene invece prematuramente, prima dell’espulsione del feto, con la conseguente compromissione del fondamentale compito di nutrire il bambino.
La placenta è un organo temporaneo la cui funzione principale è mediare gli scambi di sostanze nutritive e di rifiuto tra il sangue materno e quello della nuova vita. A causare il distacco di placenta è la rottura di una piccola arteria e, la conseguente emorragia che si raccoglie al di sotto dell’organo, ne causa lo scollamento dalla parete dell’utero, ovvero dalla sua normale posizione ed ancoraggio. La perdita della connessione provoca l’infarto della placenta, la quale, essendosi distaccata, non è più in grado di provvedere ai fabbisogni nutritivi del bambino. Il distacco placentare si verifica nello 0,4-1,5% di tutte le gravidanze, con un picco di incidenza tra la 24a-26a settimana di gestazione. Può coinvolgere qualsiasi grado di separazione della placenta, da pochi millimetri a un distacco completo, e può essere acuto o cronico. Il distacco si manifesta con un sanguinamento nel contesto della decidua basale della placenta (retroplacentare). Il più delle volte l'eziologia è sconosciuta.
Le cause esatte che portano al distacco prematuro della placenta non sono sempre identificabili con certezza, ma la ricerca medica ha individuato numerosi fattori di rischio che aumentano significativamente la probabilità che questo evento si verifichi. Il distacco prematuro della placenta è quasi sempre dovuto a condizioni patologiche. Si può verificare in caso di pre-eclampsia, ischemia placentare, infezioni intrauterine (es. corioamnionite), trauma addominale, disturbi trombotici materni e rottura prematura delle membrane. La preeclampsia (comunemente detta gestosi), una condizione caratterizzata da una pressione arteriosa troppo elevata, è il fattore di rischio principale e può causare un distacco di placenta a causa di una cattiva placentazione che predispone la placenta a staccarsi sotto l’effetto dell’ipertensione. Altri possibili fattori di rischio comprendono ipertensione (indotta dalla gravidanza o cronica), cardiopatie, malattie vascolari, età materna avanzata, fumo e abuso di droghe (cocaina). È stata anche osservata una correlazione tra bassi livelli di PAPP-A al I trimestre e distacco di placenta.
Manifestazioni Cliniche e Diagnosi del Distacco di Placenta
La gravità dei sintomi dipende dal grado del distacco - che può essere acuto o cronico, di pochi millimetri o completo - e dalla perdita di sangue materno. In ogni caso, il distacco prematuro di placenta rappresenta comunque un'emergenza ostetrica, soprattutto se avviene ad uno stadio avanzato della gestazione.
Il quadro clinico del distacco prematuro di placenta con difetto di coagulazione è spesso drammatico e improvviso. Il distacco prematuro della placenta si manifesta con sanguinamento vaginale (con possibile shock emorragico e/o coagulazione intravascolare disseminata), dolore addominale intenso e continuo, utero teso e irritabile alla palpazione, e malessere generale.
Le manifestazioni cliniche del distacco della placenta possono comprendere dolore e dolorabilità uterina e sanguinamento vaginale, possibilmente con shock emorragico e coagulazione intravascolare disseminata. La fonte del sanguinamento da distacco di placenta è materna. Il sanguinamento varia in volume e acuità e, se l'aborto è nascosto, può essere assente.
Sintomatologia Specifica
- Emorragia vaginale: È presente nell'80% dei casi. Il sangue è solitamente scuro, ma può essere rosso vivo. Nella situazione più frequente una parte di sangue fuoriesce, dando perdita di sangue visibile. Anche un sanguinamento esterno scarso può essere dovuto a un distacco di placenta esteso e quindi a un’emorragia interna importante. In casi meno frequenti l’emorragia esterna può mancare del tutto. Il sangue è di colore rosso scuro/marrone e spesso scarso (più scuro e meno abbondante rispetto al sanguinamento da placenta previa). Il sangue può farsi strada attraverso il collo uterino fino a fuoriuscire all’esterno, o può rimanere contenuto in un’emorragia interna invisibile alla gestante; va inoltre ad irritare il tessuto muscolare dell’utero provocando contrazioni e dolore. Un distacco di placenta acuto può causare sanguinamento uterino. Il sangue può anche rimanere dietro la placenta (emorragia nascosta).
- Dolore addominale e dorsale: Il dolore è spesso improvviso, intenso e continuo. Se il distacco prosegue, l'utero può essere dolente, teso e irritabile alla palpazione. Se il distacco di placenta è completamente o parzialmente nascosto, il dolore e la dolorabilità uterina possono apparire sproporzionati rispetto al volume del sanguinamento. Quando l’utero si rilascia consente il passaggio ematico normale, invece durante la contrazione il passaggio di sangue è impedito, manca ossigeno, il metabolismo diventa anaerobio e porta alla produzione di acido lattico, che genera dolore. La contrattura dell’utero aggrava la situazione perché non rilasciandosi non consente il passaggio del sangue e quindi dell’ossigeno.
- Contrazioni uterine: Le contrazioni uterine sono fisiologiche alla fine della gravidanza, se insorgono prima rappresentano un campanello d’allarme. Le normali contrazioni a ridosso del parto sono intermittenti: una donna in corso di travaglio tra una contrazione e l’altra ha del riposo. Quelle dovute a distacco di placenta sono diverse perché non sono coordinate né regolari, sono più ravvicinate e nel distacco di placenta grave sono contrazioni in cui l’utero non si rilascia mai, per questo sono molto più dolorose.
Rischio ostetrico: da cosa dipende, come ridurlo – Parte 3
Un’area piccola di scollamento comporterà per la madre una perdita di sangue di lieve entità e la cardiotocografia non mostrerà sofferenza fetale. Se l’area distaccata è maggiore, e quindi la perdita di sangue è significativa, le condizioni della gestante saranno meno stabili (manifestando ad esempio tachicardia e ipotensione), con contrazioni frequenti e dolore intenso, e la cardiotocografia mostrerà alterazioni della frequenza cardiaca fetale. In un grave distacco della placenta, con perdita di sangue massiva, la donna presenterà un addome contratto, possibili segni di shock e coagulazione intravascolare disseminata; si osserva una severa sofferenza o addirittura morte fetale. Il distacco di placenta cronico può causare perdite marroni scuro continue o intermittenti. In alcuni casi, il distacco di placenta non provoca nessuna sintomatologia o solo minima.
Diagnosi
La diagnosi di distacco della placenta è sospettata se si verificano uno qualsiasi dei seguenti eventi dopo il primo trimestre: sanguinamento vaginale, dolore e sensibilità uterina, sofferenza o morte fetale, shock emorragico o coagulazione intravascolare disseminata. Il distacco prematuro della placenta dev'essere differenziato dalla placenta previa, che presenta sintomi simili. È necessario pensare al distacco della placenta nelle donne che hanno subito un trauma addominale. Se si verifica sanguinamento durante la metà o la fine della gravidanza, bisogna escludere la presenza di una placenta previa prima di eseguire un esame pelvico; se è presente una placenta previa, l'esame può aumentare il sanguinamento.
L’anamnesi, in particolare la presenza dei fattori di rischio, alimenta il sospetto di distacco di placenta. Il quadro clinico, cioè i segni e sintomi della donna, è cruciale: la donna perde sangue, l’utero è contratto, duro e dolente. In una situazione di emergenza, il medico non può attendere conferme strumentali lunghe se i sintomi sono evidenti, rendendo la diagnosi prevalentemente clinica.
La valutazione per distacco di placenta può comprendere quanto segue:
- Monitoraggio del cuore fetale: L'esame che consente di valutare in tempo reale il battito fetale: assente se il feto è morto, normale, o tachicardico se il feto, poiché riceve poco ossigeno, sta cercando di compensare. Il monitoraggio della frequenza cardiaca fetale può evidenziare un tracciato non rassicurante o la morte fetale.
- Esami per la coagulazione del sangue: Emocromo con formula, tipizzazione del sangue e del fattore Rh, tempo di protrombina/tempo di tromboplastina parziale, fibrinogeno sierico e prodotti della scissione della fibrina (l'indicatore più sensibile). Altrettanto importanti sono gli esami del sangue, che permettono di valutare emoglobina ed ematocrito, piastrine, ma anche la funzionalità renale ed epatica e l’assetto coagulativo (PT, aPTT, fibrinogeno, D-dimero).
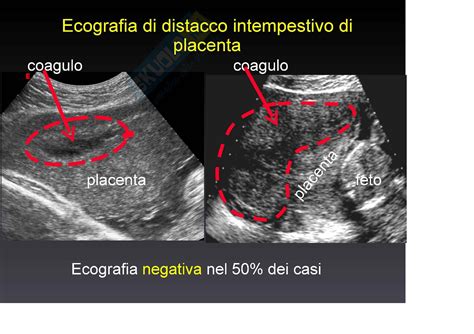
- Ecografia ostetrica: Se c’è tempo, come nel caso di un lieve distacco della placenta, è possibile trovare conferma diagnostica ed ulteriori dettagli mediante un’ecografia. Tuttavia, l'ecografia può non visualizzare il distacco nel 50% dei casi acuti (poiché il sangue fresco ha la stessa densità della placenta), per cui per la diagnosi ci si basa comunque sulla sintomatologia. L'ecografia transvaginale è necessaria se, basandosi su un'ecografia transaddominale, si sospetta una placenta previa. L'ecografia può mostrare alcuni casi di distacco di placenta. I reperti ecografici normali non escludono un distacco di placenta, e i risultati con entrambi i tipi di ecografia possono essere normali in presenza di un distacco della placenta.
Risultati anomali degli esami per la coagulazione del sangue o del monitoraggio della frequenza cardiaca fetale supportano la diagnosi.
Complicanze del Distacco di Placenta
Le complicanze del distacco di placenta includono la perdita di sangue materno che potrebbe provocare instabilità emodinamica, con o senza shock e/o coagulazione intravascolare disseminata. Si possono verificare compromissione fetale (p. es., sofferenza fetale, morte) o, se il distacco di placenta è cronico, il ritardo di crescita o oligoidramnios. Talvolta si osserva trasfusione materno-fetale e alloimmunizzazione (p. es., dovuta a sensibilizzazione al fattore Rh). Nei casi più gravi si può instaurare la sindrome di Sheehan (necrosi post-partum dell’ipofisi) dovuta a ischemia conseguente allo shock emorragico.
La Coagulazione Intravascolare Disseminata (CID): Una Sindrome Acquisita
La coagulazione intravascolare disseminata (CID), nota anche come sindrome da defibrinazione, è una sindrome acquisita grave, caratterizzata da un’attivazione sistemica e incontrollata della coagulazione. La CID è una grave complicanza legata a problemi di coagulazione del sangue che può avere conseguenze fatali. In questa condizione, si verificano coaguli di sangue disseminati in vena o arteria, ostacolando il normale flusso sanguigno. Questo porta al consumo dei fattori di coagulazione e al processo di fibrinolisi, che cerca di bilanciare la produzione eccessiva di coaguli attraverso la degradazione della fibrina, una proteina coinvolta nella coagulazione del sangue.
La CID è una condizione così pericolosa perché il sistema emostatico perde la sua regolazione fisiologica. La trombina viene prodotta in eccesso, i sistemi anticoagulanti naturali (proteina C, antitrombina, TFPI) risultano compromessi e la fibrinolisi è spesso inibita. Il risultato è un quadro clinico paradossale in cui trombosi e sanguinamento coesistono. La CID porta a fenomeni emorragici difficilmente controllabili e risolvibili. Quando non viene riconosciuta e trattata tempestivamente, può causare gravi complicazioni, compreso lo shock ipovolemico dovuto alla perdita di sangue e l’insufficienza multiorgano, che colpisce la funzione di due o più organi vitali.
Eziologia e Fisiopatologia della CID
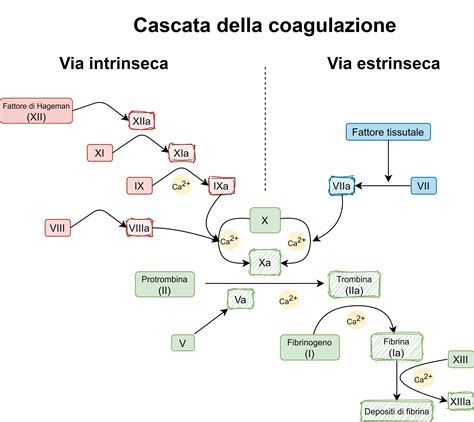
La coagulazione intravascolare disseminata di solito dipende dall'esposizione nel sangue di fattore tissutale, che dà inizio alla via coagulativa estrinseca, portando all'attivazione della via comune e alla formazione di fibrina. Inoltre, la via fibrinolitica è attivata nel corso della coagulazione intravascolare disseminata. La stimolazione delle cellule endoteliali da parte di citochine e le perturbazioni del flusso sanguigno microvascolare provocano il rilascio dell'attivatore tissutale del plasminogeno da parte delle cellule endoteliali. Sia l'attivatore tissutale del plasminogeno che il plasminogeno si legano ai polimeri di fibrina, e la plasmina (generata dal clivaggio del plasminogeno causato dall'attivatore tissutale del plasminogeno) scinde la fibrina in D-dimeri e altri prodotti di degradazione della fibrina. Questi prodotti di degradazione sono anticoagulanti perché si legano alle piastrine e ne inibiscono la funzione. Durante il processo si verificano aumento dell'aggregazione piastrinica e consumo dei fattori della coagulazione. La coagulazione intravascolare disseminata può causare, quindi, sia trombosi che emorragia (se il consumo delle piastrine e/o dei fattori della coagulazione è eccessivo).
Le evidenze più recenti mostrano che la CID è strettamente legata all’immunità innata. In risposta a infezioni, traumi o ischemia, la morte cellulare libera molecole pro-infiammatorie chiamate DAMPs (damage-associated molecular patterns), tra cui istoni, DNA libero (nucleare e mitocondriale) e HMGB1. Queste molecole attivano endotelio, piastrine e neutrofili, favorendo la formazione delle NETs (neutrophil extracellular traps). Quando questo meccanismo di difesa (immunotrombosi) diventa sistemico e non controllato, evolve in CID.
La CID non è una malattia autonoma, ma una conseguenza di condizioni cliniche severe. Le cause più comuni includono sepsi e infezioni gravi (batteriche, virali, fungine), trauma maggiore e shock emorragico, neoplasie solide ed ematologiche, arresto cardiaco e gravi ischemie. La coagulazione intravascolare disseminata a lenta evoluzione è tipicamente provocata da cancro, aneurismi o angiomi cavernosi.
Le situazioni ostetriche che possono portare a emorragie e alla CID includono il distacco intempestivo di placenta, l'embolia di liquido amniotico, la ritenzione di feto morto o di prodotti del concepimento, la placenta previa, la rottura dell’utero, la gravidanza extrauterina, infezioni, sepsi e preeclampsia. In particolare, in complicanze ostetriche come l'abruptio placentae, il tessuto placentare con attività di fattore tissutale entra nella circolazione materna o viene esposto ad essa. Cause meno frequenti di coagulazione intravascolare disseminata sono gravi danni ai tessuti a causa di trauma cranico, ustioni, lesioni da freddo o ferite da arma da fuoco, complicanze della chirurgia della prostata che permettono al materiale prostatico con attività di fattore tissutale (insieme agli attivatori del plasminogeno) di accedere alla circolazione, gli enzimi che in certi veleni di serpente entrano nella circolazione, attivano uno o più fattori della coagulazione e generano trombina o convertono direttamente il fibrinogeno in fibrina, emolisi intravascolare profonda, il più delle volte durante le reazioni emolitiche acute trasfusionali a causa di incompatibilità ABO, aneurismi aortici o emangiomi cavernosi (sindrome Kasabach-Merritt) con danni della parete vasale e ad aree di stasi sanguigna.
CID Acuta vs. Cronica
Una coagulazione intravascolare disseminata che evolve lentamente (in settimane o mesi; coagulazione intravascolare disseminata cronica) causa principalmente manifestazioni trombotiche ed emboliche a livello venoso. Al contrario, una coagulazione intravascolare disseminata che evolve rapidamente (in ore o giorni; coagulazione intravascolare disseminata acuta) causa principalmente sanguinamento.
La coagulazione intravascolare disseminata cronica causa principalmente manifestazioni tromboemboliche venose (p. es., trombosi venosa profonda, embolia polmonare), benché occasionalmente possono essere presenti vegetazioni sulle valvole cardiache o tromboembolia arteriosa; il sanguinamento è raro. Nella coagulazione intravascolare disseminata cronica lentamente progressiva possono essere presenti sintomi di trombosi venosa e/o sintomi di embolia polmonare.
Al contrario, la coagulazione intravascolare disseminata acuta a evoluzione rapida, è più grave, causa trombocitopenia, deplezione dei fattori plasmatici della coagulazione e del fibrinogeno, e sanguinamento. Il sanguinamento negli organi, insieme a trombosi microvascolari, può causare disfunzione e insufficienza in molteplici organi. La ritardata dissoluzione dei polimeri di fibrina da parte della fibrinolisi può portare a rottura meccanica dei globuli rossi, producendo schistociti e lieve emolisi intravascolare. Nella coagulazione intravascolare disseminata acuta i siti di puntura (p. es., punture venose o arteriose) sanguinano persistentemente, si formano ecchimosi nelle sedi di iniezioni parenterali e possono verificarsi importanti sanguinamenti gastrointestinali. Dal punto di vista clinico, questo si traduce in ischemia degli organi vitali per microtrombosi, sanguinamenti mucocutanei o viscerali difficili da controllare e progressione verso la MODS (multiple organ dysfunction syndrome).
Diagnosi della CID
La diagnosi di coagulazione intravascolare disseminata si basa su score clinico-laboratoristici validati, in particolare lo Score ISTH (International Society on Thrombosis and Hemostasis) e lo Score JAAM (Japanese Association for Acute Medicine). Questi sistemi integrano conta piastrinica, tempo di protrombina (PT), fibrinogeno e D-dimero o prodotti di degradazione della fibrina. Un aspetto fondamentale è che la CID è una condizione dinamica: per questo è necessario ripetere la valutazione nel tempo, soprattutto nei pazienti critici.
La coagulazione intravascolare disseminata va sospettata in pazienti con sanguinamento o tromboembolismo venoso o arterioso non spiegati, soprattutto in presenza di una condizione predisponente. Se si sospetta una coagulazione intravascolare disseminata, bisogna valutare conta piastrinica, tempo di protrombina, tempo di tromboplastina parziale, livelli plasmatici di fibrinogeno e di D-dimero (un indice di generazione e degradazione dei polimeri di fibrina in vivo), e uno striscio di sangue per cercare schistociti. Gli esami di laboratorio possono rilevare riduzione delle piastrine, fibrinogeno, antitrombina III, aumento dei prodotti di degradazione della fibrina come il D-dimero e prolungamento dei tempi di coagulazione.

- CID a lenta evoluzione: produce trombocitopenia lieve, tempo di protrombina e PTT da normali a moderatamente prolungati, livello di fibrinogeno normale o moderatamente ridotto e aumento del livello di D-dimero plasmatico. Poiché varie malattie stimolano un aumento della sintesi di fibrinogeno come indice di flogosi acuta, in questi casi per porre diagnosi di coagulazione intravascolare disseminata può essere d'aiuto il riscontro di un livello di fibrinogeno in diminuzione in 2 misurazioni consecutive. Nella coagulazione intravascolare disseminata cronica i valori di tempo di tromboplastina parziale effettivamente possono essere più brevi del normale, probabilmente a causa della presenza nel plasma di fattori della coagulazione attivati.
- CID in rapida evoluzione: determina trombocitopenia più grave, tempo di protrombina e tempo di tromboplastina parziale più prolungati, decremento rapido del livello del fibrinogeno plasmatico e aumento del livello plasmatico del D-dimero. La coagulazione intravascolare disseminata acuta è diagnosticata dimostrando trombocitopenia, un tempo di tromboplastina parziale e un tempo di protrombina prolungati, aumento dei livelli plasmatici del D-dimero (o altri prodotti della degradazione della fibrina) e riduzione dei livelli di fibrinogeno plasmatico.
La misurazione dei livelli di fattore VIII può talvolta essere utile se una coagulazione intravascolare disseminata acuta grave deve essere differenziata da una grave malattia epatica, che può causare reperti di laboratorio simili. Poiché il fattore VIII non è sintetizzato dall'epatocita, i livelli di fattore VIII tendono a essere normali o addirittura elevati (quest'ultimo a causa del ruolo del fattore VIII come proteina di risposta infiammatoria acuta) nelle epatopatie. Al contrario, tutti i fattori della coagulazione vengono consumati durante la coagulazione intravascolare disseminata e quindi i livelli di fattore VIII sono tipicamente ridotti. Anche i livelli di D-dimero tendono a essere più alti nella coagulazione intravascolare disseminata che nelle epatopatie.
Gestione Clinica Integrata: Trattamento del Distacco di Placenta e della CID
Il trattamento del distacco di placenta con difetto di coagulazione è una corsa contro il tempo. Se un piccolo distacco di placenta impone il monitoraggio e l’assistenza di madre e bambino, distacchi più ampi rappresentano invece un’emergenza ostetrica in grado di mettere a repentaglio la loro vita, tanto da richiedere una diagnosi e un intervento rapido per cercare di salvare entrambi. Spesso con una diagnosi e un intervento rapido si riescono a salvare madre e feto, l’evoluzione fortunatamente più comune.
Rischio ostetrico: da cosa dipende, come ridurlo – Parte 3
La gestione della coagulazione intravascolare disseminata deve essere multidisciplinare, coinvolgendo vari specialisti. Attualmente non esiste un farmaco unico risolutivo per la CID. I principi fondamentali del trattamento sono trattare rapidamente la causa scatenante, supportare l’emostasi con emocomponenti in caso di sanguinamento clinicamente significativo e valutare l’uso di anticoagulanti solo in pazienti selezionati con CID documentata e quadro clinico severo.
Trattamento della Causa Scatenante
La priorità è la correzione immediata della causa. In caso di distacco di placenta, l'evacuazione dell'utero è fondamentale. Se il trattamento è efficace, la coagulazione intravascolare disseminata deve regredire rapidamente. Le complicanze del distacco della placenta (p. es., shock, coagulazione intravascolare disseminata) sono da gestire con un rapido ripristino del volume del sangue e delle sue parti corpuscolate.
Terapia Sostitutiva
Se l'emorragia è grave o è localizzata in una posizione critica (p. es., cervello, tratto gastrointestinale), o se vi è un urgente bisogno di un intervento chirurgico, allora la terapia sostitutiva aggiuntiva è indicata. Il trattamento prevede la sostituzione di piastrine, fattori della coagulazione (con plasma fresco concentrato) e fibrinogeno (con crioprecipitato) allo scopo di controllare il grave sanguinamento.
La terapia sostitutiva può essere costituita da:
- Concentrati piastrinici: Per correggere la trombocitopenia (in caso di rapido declino nella conta piastrinica o piastrine < 10.000 a 20.000/microL [< 10-20 × 10^9/L]).
- Crioprecipitato: Per sostituire fibrinogeno (e fattore VIII) se il livello di fibrinogeno sta diminuendo rapidamente o è < 100 mg/dL (< 2,9 micromol/L). Il crioprecipitato contiene anche il fattore di von Willebrand e il fattore XIII.
- Plasma fresco congelato: Per aumentare i livelli di altri fattori della coagulazione e anticoagulanti naturali (antitrombina, proteine C, S e Z).
La reintegrazione del volume del sangue quando è presente l'ipotensione è essenziale per arrestare la coagulazione intravascolare disseminata. Non è ancora stata chiarita l'efficacia dell'infusione di concentrati di antitrombina nella coagulazione intravascolare disseminata grave e in rapida evoluzione. I concentrati di complesso di protrombina non sono raccomandati a causa del rischio teorico di esacerbazione di complicanze tromboemboliche, anche se i dati sono carenti.
Ruolo dell'Eparina
L'eparina di solito non è indicata nella coagulazione intravascolare disseminata in rapida evoluzione con sanguinamento. Tuttavia, l'eparina è usata come terapia (o profilassi) nei pazienti con coagulazione intravascolare disseminata cronica, come avviene in caso di cancro, aneurismi o emangiomi cavernosi, che hanno (o sono a rischio di) tromboembolia venosa o arteriosa.
L'eparina è utile nel trattamento della coagulazione intravascolare disseminata a lenta evoluzione con trombosi venosa o arteriosa. Sebbene l'eparina di solito non sia indicata nella coagulazione intravascolare disseminata in rapida evoluzione a rischio di sanguinamento o con sanguinamento evidente, è indicata per le donne con ritenzione di feto morto in utero e coagulazione intravascolare disseminata in corso con una progressiva riduzione delle piastrine, del fibrinogeno e dei fattori della coagulazione. A questi pazienti si somministra eparina per giorni con lo scopo di controllare la coagulazione intravascolare disseminata, aumentare i livelli di fibrinogeno e piastrine e ridurre l'eccessivo consumo di fattori della coagulazione. L'eparina viene quindi sospesa e si procede con l'evacuazione uterina. L'eparina può anche essere utile nel controllo della coagulazione intravascolare disseminata cronica associata ad aneurismi con conseguente aumento del fibrinogeno e delle piastrine.
Strategie di Parto e Monitoraggio
In un contesto di distacco di placenta, il parto è l'unico modo per interrompere il processo patologico. La decisione terapeutica dipende dalla presenza o meno di una situazione di emergenza. La gestante dev’essere attentamente monitorata in ogni caso, con controllo dei parametri vitali (come pressione arteriosa, frequenza cardiaca, ecc.).
- Parto cesareo d'urgenza: Se il feto è vivo e vitale, si procede quasi sempre con un taglio cesareo d'urgenza. Il parto cesareo tempestivo è solitamente indicato se è presente un distacco di placenta associato a instabilità emodinamica materna, tracciato della frequenza cardiaca fetale poco rassicurante, o gravidanza a termine (≥ 37 settimane); un parto pretermine può essere necessario se la madre o il feto sono a rischio di grave morbilità o mortalità.
- Parto vaginale: Se il distacco è lieve e il travaglio è già in fase avanzata, si può tentare il parto vaginale, ma solo sotto stretto monitoraggio e se la coagulopatia è sotto controllo. Una volta che il parto è ritenuto necessario, può essere tentato un parto vaginale se la madre è emodinamicamente stabile, il tracciato della frequenza cardiaca fetale è rassicurante, il parto vaginale non è controindicato (p. es., per placenta previa o vasa previa). Il travaglio può essere attentamente indotto o aumentato (p. es., usando ossitocina e/o amniotomia). È necessario prepararsi per un'eventuale emorragia post-parto.
- Ospedalizzazione e osservazione: Il ricovero e l'osservazione sono consigliati se il sanguinamento non minaccia la vita della madre o del feto, il tracciato della frequenza cardiaca fetale è rassicurante e la gravidanza è pretermine (< 37 settimane). Questo approccio garantisce che la madre e il feto possono essere attentamente monitorati e, se necessario, trattati rapidamente. Le donne devono essere avvertite di astenersi dal rapporto sessuale.
- Corticosteroidi: I corticosteroidi vanno presi in considerazione (per accelerare la maturità polmonare fetale) se l'età gestazionale è < 34 settimane. È possibile somministrare anche corticosteroidi se la gravidanza è in tardo pretermine (da 34 a 36 settimane), la madre non ha precedentemente ricevuto corticosteroidi durante questa gravidanza e non ha controindicazioni, e il rischio di parto nel periodo pretermine tardivo è alto (1).
- Posticipazione del parto: Se le condizioni della donna sono stabili e il feto non è sofferente, come può avvenire per un piccolo distacco, si cerca di posticipare il parto ad un’epoca gestazionale migliore, puntando ad una piena maturità dei polmoni fetali che garantisca una respirazione naturale al bambino. Per accelerare questo processo di maturazione è possibile ricorrere alla somministrazione di cortisone, parallelamente ad un costante monitoraggio cardiotocografico del feto. La gestante è tenuta in condizioni di assoluto riposo, anch’ella monitorata continuamente, e supportata se necessario da liquidi e trasfusioni.
Se il sanguinamento si risolve e le condizioni della madre e del feto rimangono stabili sono generalmente permesse la deambulazione e la dimissione dall'ospedale. Se il sanguinamento continua o se la situazione si deteriora, potrebbe essere indicato il parto cesareo urgente.
Prevenzione
Il distacco di placenta è una complicanza grave della gravidanza che insorge improvvisamente e che non è possibile prevenire completamente. È tuttavia possibile individuare alcuni fattori di rischio sui quali si può agire, ad esempio abolendo il fumo di sigaretta od il consumo di cocaina, entrambi responsabili di un pericoloso effetto di vasocostrizione (riduzione del lume dei vasi sanguigni). In gravidanza, nessun sintomo insolito deve essere sottovalutato, specialmente nel secondo e terzo trimestre.
Riconoscere tempestivamente la coagulazione intravascolare disseminata è cruciale per il miglioramento della prognosi.