Intraprendendo il viaggio della tecnologia di riproduzione assistita, le coppie spesso affrontano sfide e sconvolgimenti emotivi. La ricerca di un figlio, quando tarda ad arrivare, porta a domande profonde e alla necessità di esplorare opzioni come l'ICSI. Molteplici cicli di fecondazione in vitro falliti possono essere scoraggianti e frustranti per le coppie che desiderano una gravidanza di successo. Tuttavia, le storie di chi ce l'ha fatta dimostrano che, nonostante le difficoltà, la speranza può trasformarsi in realtà.
ICSI: Una Spiegazione Dettagliata della Tecnica
L'iniezione intracitoplasmatica di spermatozoi, comunemente nota come ICSI (intra-cytoplasmic sperm injection), rappresenta oggi quasi la metà di tutte le fecondazioni in vitro. Questa tecnica avanzata di procreazione medicalmente assistita è stata una vera rivoluzione, specialmente per gli uomini che, prima della sua introduzione, non potevano procreare a causa di specifiche condizioni di infertilità.
La procedura dell'ICSI si distingue per la sua precisione: uno spermatozoo unico viene iniettato direttamente all'interno del citoplasma, ovvero la sostanza gelatinosa che circonda il nucleo, di un solo ovulo. Questo processo è eseguito con l'ausilio di strumenti estremamente fini; l'ovulo viene penetrato con un ago microscopico e lo spermatozoo iniettato in modo che la fecondazione abbia luogo in vitro, ovvero fuori dal corpo. La tecnica della FIVET tradizionale, al contrario, prevede che ovuli e spermatozoi vengano posti insieme in una capsula di coltura, lasciando che la fecondazione avvenga spontaneamente.

Quando e Perché si Sceglie l'ICSI: Fattori Decisivi
La scelta di ricorrere all'ICSI non è mai casuale, ma è dettata da specifiche circostanze cliniche e dalla volontà delle coppie di ottimizzare le proprie possibilità. Una delle ragioni principali per cui si opta per l'ICSI è la presenza di fattori di infertilità maschile. Ad esempio, se il partner ha una scarsa mobilità degli spermatozoi, o solo il 2% di forme normali, una condizione nota come astenoteratozoospermia, l'ICSI diventa spesso la strada più indicata. In questi casi, la probabilità che uno spermatozoo riesca a raggiungere e fecondare l'ovulo autonomamente in una FIVET tradizionale è significativamente ridotta.
Molte coppie si interrogano sul percorso migliore, chiedendosi perché debbano "buttare i soldi per non avere un risultato" provando prima la FIVET, quando hanno letto che spesso non funziona e poi si passa all'ICSI. L'idea è che, se la FIVET fallisce, si passa all'ICSI, quindi perché perdere tempo e risorse in tentativi meno probabili? Questa prospettiva suggerisce di voler "togliersi il dente subito e andare direttamente verso la ICSI", evitando le "trafile inutili che fanno i dottori che ti fanno perdere solo tempo". Molte considerano che sia "meglio andare nell'ultima spiaggia direttamente cioè la ICSI" per via delle sue maggiori probabilità.
La decisione tra ICSI e FIVET può anche dipendere dal tipo di centro. Nei centri pubblici, la scelta tra le due tecniche viene fatta in base allo spermiogramma del partner. Se lo spermiogramma è compromesso, generalmente viene proposta l'ICSI. Nei centri privati, l'approccio potrebbe essere diverso, e alcune cliniche usano l'ICSI di default, indipendentemente dalla situazione del seme maschile, con l'idea che dovrebbe dare qualche speranza in più di successo. Questo approccio è talvolta adottato in Paesi dove la ricerca sulla riproduzione assistita è molto avanzata.
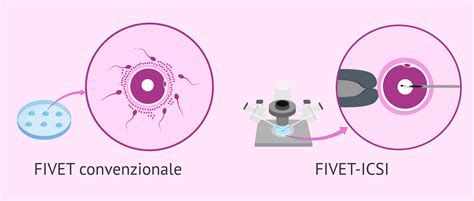
ICSI vs. FIVET: Confronto e Percentuali di Successo
Nonostante l'ICSI sia spesso percepita come la tecnica più efficace, soprattutto in presenza di problemi maschili, la realtà delle sue percentuali di successo, in confronto alla FIVET tradizionale, è più complessa e non sempre nettamente superiore in termini di bambini nati.
In realtà, le cose non sono esattamente come si potrebbe pensare. È vero che nella ICSI lo spermatozoo viene inserito direttamente nell'ovulo, ma non è detto che le percentuali di gravidanza con un bambino nato siano così nettamente superiori rispetto alla FIVET. A volte, l'ICSI può portare a un maggior numero di blastocisti, ma questo non significa necessariamente che siano migliori rispetto a quelle ottenibili con la FIVET. Ci sono ancora molti aspetti sconosciuti nella scienza della fecondazione assistita, e lo spermatozoo viene scelto in base a parametri statistici. Non si può affermare con assoluta certezza che la ICSI sia sempre migliore della FIVET a meno che gli spermatozoi non siano completamente immobili o in numero troppo esiguo.
Un'esperienza diretta conferma questa complessità: una paziente ha raccontato di aver fatto un ciclo di ICSI e di aver ottenuto tre blastocisti, ma nessuna di esse si è impiantata. Secondo la sua riflessione, è possibile che con la FIVET avrebbe ottenuto meno blastocisti, ma il risultato sarebbe stato lo stesso: nessuna gravidanza. Altri racconti evidenziano che la ICSI non è la tecnica in assoluto migliore e che i fattori che intervengono sono tantissimi. In un caso specifico, su 12 ovociti prelevati, 6 sono stati fecondati con tecnica FIVET e 6 con tecnica ICSI. Morale della favola, dei 6 trattati con FIVET ne sono andati avanti 5, mentre di quelli trattati con ICSI ne sono andati avanti 3. La migliore blasto trasferita a fresco è stata una 4AA derivante da FIVET, che ha portato alla nascita di una bambina. Questo suggerisce che non sempre l'ICSI è la soluzione migliore, e ci sono casi in cui alcune coppie hanno avuto più successo senza di essa o con la FIVET.
È importante fare attenzione a cosa si intende per "successo" nelle statistiche che si consultano. Alcuni centri considerano successo l'ottenimento e il trasferimento di una blastocisti o di un embrione, mentre altri riportano le percentuali relative ai bambini nati a seguito di un ciclo. Questi due approcci portano a percentuali molto diverse e possono influenzare significativamente la percezione dei risultati. Per questo motivo, la prima cosa che le coppie devono fare è rivolgersi a un centro PMA competente per avere un quadro chiaro e personalizzato della situazione.
FIVET e ICSI: Le Differenze Tra Le Tecniche Di Secondo Livello - Biologa Francesca Adversi
Il Percorso della PMA: Sfide, Ostacoli e Perseveranza
Il viaggio nella procreazione medicalmente assistita è un processo estramemente lungo e difficile sul piano fisico, mentale e di coppia. Coloro che intraprendono questo percorso devono essere preparate a un'esperienza complessa, ben lontana da una semplice passeggiata. La fecondazione in vitro offre un raggio di speranza per le coppie alle prese con l'infertilità, ma non tutti i cicli portano al risultato desiderato, e "c'è ben poco di sicuro nella PMA". Molteplici cicli di fecondazione in vitro falliti possono essere scoraggianti e frustranti, e non si devono avere aspettative di garanzie, poiché di sicuro non c'è niente.
La Realtà Emotiva e Fisica
La difficoltà psicologica è un aspetto centrale. "Psicologicamente è stato difficilissimo", racconta una donna dopo aver affrontato un percorso arduo. Il peso dell'attesa, le delusioni dei tentativi falliti e la costante pressione emotiva possono essere logoranti. "È un attimo sentire il tempo che sfugge", soprattutto quando si è giovani e si spera di costruire una famiglia. Si affronta una "terribile paura di poter perdere tutti ovuli" durante le fasi di stimolazione e prelievo.
L'Incerto Percorso e i Fattori di Rischio
Nonostante si cerchi la "via più sicura", le probabilità non sono mai certe. "Già con la ICSI le probabilità come dici giustamente non sono sicure… figurati se si fanno cure (sempre con la PMA) più leggere", riflette una donna. Dopo la fecondazione, ci sono altri grossi ostacoli, primo tra tutti la possibilità di ottenere una blastocisti sana e, a seguire, il fattore impianto. Questi passaggi critici possono determinare il fallimento del ciclo.
Fattori che Influenzano il Successo
Diversi elementi possono contribuire al fallimento dei cicli di fecondazione in vitro:
- Età della donna e qualità/quantità degli ovuli: La qualità e la quantità degli ovuli sono vitali per il successo della fecondazione in vitro. Man mano che le donne invecchiano, il numero e la qualità dei loro ovuli diminuiscono naturalmente. Alcuni casi hanno mostrato che i ripetuti cicli di fecondazione in vitro falliti erano dovuti alla qualità e alla quantità limitata degli ovuli della paziente. Un colpo di grazia particolarmente doloroso è quando, dopo il prelievo ovocitario, tutte le uova prelevate risultano vuote.
- Qualità dello sperma: Anche i fattori di infertilità maschile, come la scarsa qualità dello sperma o la frammentazione del DNA, possono contribuire al fallimento. Una scarsa analisi dello sperma, infatti, può essere identificata come uno dei fattori che contribuiscono ai cicli di fecondazione in vitro falliti.
- Qualità degli embrioni e difficoltà nell'impianto: La qualità degli embrioni formati durante la fecondazione in vitro gioca un ruolo cruciale nel successo dell'impianto. Tuttavia, anche con embrioni di buona qualità, l'impianto non è garantito.
- Problemi come follicoli vuoti o gravidanze biochimiche: A volte, il valore delle beta, inizialmente positivo, può risultare molto basso e crescere poco, per poi scendere nettamente. Questo indica che la gravidanza era iniziata ma si è interrotta, un evento noto come gravidanza biochimica, altrettanto doloroso.
Condizioni Specifiche: La Sindrome dell'Ovaio Policistico (PCOS) e la PMA
La Sindrome dell’ovaio policistico (PCOS) causa importanti effetti sulla salute della donna di tipo estetico, metabolico e riproduttivo. Una paziente, ad esempio, sapeva fin dall'età della pubertà che avrebbe avuto grossa difficoltà a rimanere incinta, dopo che un medico aveva freddamente constatato che non avrebbe mai avuto figli. Dopo alcuni esami, ha scoperto di essere affetta da Sindrome dell’ovaio policistico, che si può anche chiamare Sindrome androgenica, caratterizzata da valori di testosterone superiori alla norma. Le donne con PCOS possono essere molto magre o, come nel suo caso, destinate ad avere problemi con il peso tutta la vita. I segni esteriori possono includere la necessità di curare costantemente l'acne e la depilazione in diversi punti del corpo.
Queste donne spesso hanno l’ovaia più grandi, ed in queste matura un numero maggiore di ovociti, ma è spesso assente l’ovulazione. Senza i farmaci, non si manifesta il ciclo. Inizialmente, era stato consigliato il drilling ovarico, un’operazione laparoscopica durante la quale viene asportata una parte dell’ovaia per consentirne il normale funzionamento. Tuttavia, dopo un'accurata visita, un Primario ha proposto l'ICSI, spiegando che la stimolazione ovarica e il successivo prelievo di ovociti non sono traumatici come un grande intervento chirurgico che non assicura il risultato finale di poter concepire un figlio tanto desiderato.
La stimolazione ormonale per la PCOS può essere aggressiva. Una donna ha reagito bene, anche subito, alla stimolazione ormonale, con il farmaco applicato dal marito perché lei non aveva il coraggio di farsi la puntura da sé stessa. Dalle discussioni nei vari forum sull’internet, sapeva che le donne con la Sindrome dell’ovaio policistico reagiscono alle cure ormonali in modo molto aggressivo. Nonostante questo, è rimasta sorpresa quando è stata definita "La Tartaruga" dal medico a causa della piccola dose di farmaci necessaria e del suo lento ma costante progresso. Durante la stimolazione, ha incontrato un'infezione intestinale, ma ha perseverato.

Testimonianze di Speranza: Storie Vere di Madri ICSI
Nonostante le immense difficoltà e le innumerevoli prove che il percorso della PMA può presentare, le storie di successo sono molteplici e rappresentano un faro di speranza per chi è ancora in lotta. Queste testimonianze evidenziano la resilienza, la determinazione e la gioia finale che compensa anni di attesa e sacrifici.
Una donna ha avuto i suoi figli grazie all'ICSI, affrontando un percorso non semplice. Ha dovuto fare ben cinque pick-up per avere la sua prima figlia, impiegando tre anni. Per il secondo figlio ha fatto tre pick-up. Solo quando hanno deciso di avere il terzo, è andata bene al primo pick-up con relativo transfer da fresco. Questo dimostra che i percorsi possono variare enormemente, da quelli più complessi a quelli più immediati.
Un'altra coppia, senza problemi sulla carta, entrambi con valori perfetti e migliori rispetto alla media della loro età (35 anni all'inizio), ha fallito diversi tentativi di IUI. Dal primo pick-up, da 22 follicoli prelevati, sono arrivati a una singola blastocisti. Alla fine è andata bene e ora sono incinta, anche se tra una cosa e l'altra, con alcuni ritardi per motivi personali, è passato un anno dalla prima visita in clinica al transfer. Si considerano estremamente fortunati ad essere rientrate tra quelle a cui è andata bene al primo colpo.
Nel caso della paziente con PCOS, dopo aver scelto l'ICSI, il suo corpo ha reagito bene alla stimolazione ormonale. Nonostante un'infezione intestinale durante la stimolazione e il pericolo di Sindrome da iperstimolazione ovarica, ha proseguito. Sapeva già di avere "due tartarughe", come erano stati chiamati i suoi ovociti per la lenta ma efficace reazione alla stimolazione, ma il numero non se lo aspettava nessuno. La piccola dose di farmaci necessaria e la stretta osservazione hanno fatto sì che i medici e il marito credessero nella buona qualità degli ovociti, decidendo per la fecondazione di tutti con il metodo ICSI. Dopo un'attesa per il ciclo seguente e una terapia intravaginale, il transfer è avvenuto. Oggi, quel piccolo "puntino" dorme tra le sue braccia e pesa quasi 6 chili.
Molte donne hanno raccontato le loro vittorie:
- "Io a 40 anni, con una ICSI (secondo tentativo)", ha scritto una mamma.
- Una donna ha partorito un mese prima del suo 41° compleanno, dopo 6 anni di ricerca, 2 IUI fallite e 2 aborti spontanei. Il concepimento, in questo caso, è avvenuto naturalmente dopo un lungo percorso di PMA.
- Un'altra ha avuto "due ICSI omologhe fra i 39 e i 40 anni e due gravidanze!"
- "I icsi (su ciclo spontaneo peraltro) anni 40 e 10 mesi, mia figlia ha ora quasi 6 anni!!!! Ho partorito pochi mesi prima di compiere 40 anni. 6 anni di ricerca e svariati tentativi (IUI, ICSI, ovociti congelati, embrioni congelati) al 7° transfer… una IMSI mi ha regalato beta positive giusto per il mio compleanno: 38."
- "Eccomi, ci sono anche io. Ho partorito 3 mesi fa' alla soglia dei 42 anni."
- "Ciao io al mio decimo tentativo di icsi e all'età di 43 anni ho avuto le mie beta positive al 14 giorno pt beta a 1047 Al 14 a 2600 poi scopro due camere gestazionali con battito."
- "Primipara a 37 anni! Ho partorito a 2 mesi dal mio 38 compleanno! Era il mio 8 transfer da omologa!"
- "Avevo compiuto 40 anni quando ho avuto le gemelline da TM (Bdc)."
- "Primipara due mesi prima del compimento dei 38."
- "Sono rimasta incinta al 14° transfer a 40 anni suonati e i miei bimbi sono nati che mi avviavo per i 41." La testimonianza aggiunge: "Non è rarissimo, non preoccuparti, ce la si può fare con i propri ovociti anche intorno ai 40. Coraggio che non sei sola!"
- "Sono riuscita a partorire la mia prima e unica figlia a 41 anni e 11 mesi grazie ad una IMSI omologa, in pratica il mese dopo ho fatto 42 anni!"
- "Diventata mamma a 46 anni lo scorso febbraio."
- "Mamma a 37 anni (FIVET omologa), dopo 3 aborti…"
- "Dopo 4 IUI, 1 FIVET e 6 criotransfer, mamma a 37 anni e 9 mesi da embrione congelato 1 anno e mezzo prima."
- Un'altra madre ha partorito sua figlia, grazie ad una IMSI, alla bellezza di 46 anni + 1 giorno dopo 7 anni di tentativi di tutti i generi, dai rapporti mirati all'ovodonazione.
- Una donna è diventata mamma con stimolazione e TM, a 38 anni e 4 mesi, dopo 3 aborti interni con raschiamento ed una GEU (gravidanza extrauterina, contemporanea alla gravidanza a buon fine).
- Anche chi ha concepito naturalmente dopo un lungo percorso di PMA fornisce speranza: dopo 6 anni di ricerca e svariati tentativi (IUI, ICSI, ovociti congelati, embrioni congelati), e dopo aver avuto una bella gravidanza da primipara attempata con IMSI, è incappata in due aborti da gravidanza spontanea. Ma agli ultimi tentativi naturali, a due mesi dal compimento dei 42 anni, è rimasta incinta naturalmente.

Le storie della Clinica Tambre arricchiscono ulteriormente questo quadro di speranza. La paziente numero 1, di 44 anni e con un BMI di 25, aveva precedentemente subito 5 cicli di fecondazione in vitro senza successo. Il team medico ha identificato che i ripetuti fallimenti erano dovuti alla qualità e quantità limitata degli ovuli. Con un approccio personalizzato e il trasferimento di una singola blastocisti allo stadio del quinto giorno, la gravidanza è progredita positivamente. La paziente numero 2, una coppia in cui la partner aveva 43 anni e il compagno 50, aveva intrapreso un viaggio impegnativo con diversi cicli di fecondazione in vitro senza successo in Regno Unito e Grecia. Il partner maschio aveva una scarsa analisi dello sperma. La Clinica Tambre ha sviluppato un protocollo di trattamento personalizzato per affrontare sia la qualità dello sperma sia la massimizzazione degli ovociti maturi. La coppia ha avuto un esito favorevole, ottenendo due blastocisti di ottima qualità e un risultato di gravidanza positivo. Il medico, tuttavia, sottolinea che per pazienti di età pari o superiore a 43 anni, la donazione di ovuli è altamente raccomandata per aumentare le probabilità di successo.
Un'altra storia particolarmente toccante è quella di una donna che aveva conosciuto un medico che le aveva detto che l’unica possibilità per avere figli era l’ovodonazione. Dopo tentativi falliti in Svizzera (ICSI e due transfer) e in Sicilia (prelievo ovocitario andava bene, ma la coltura non andava oltre le 4 cellule, due volte), aveva deciso di arrendersi. Poi, spinta dalle insistenze del suocero, si è rivolta a un nuovo centro. Il Professore che l'ha seguita ha voluto vedere tutte le sue carte, si è messo le mani nei capelli sentendo della diagnosi di ovodonazione. La sua prima parola è stata: "qui tu diventi mamma". A ottobre ha iniziato la prima stimolazione, ma al primo prelievo ovocitario, è arrivato un altro colpo di grazia: tutte le 20 uova prelevate erano vuote. Demoralizzata, ma spinta dal Professore a riprovare, ha ricominciato la cura. A gennaio ha rifatto il prelievo e "finalmente è bene". Il primo trasferimento è andato bene, il test era positivo ma il valore molto basso e cresceva poco. Dopo una settimana, il valore è sceso nettamente: la gravidanza era iniziata ma si era interrotta. Nonostante il dolore, il Professore l'ha incoraggiata a riprovare subito, e dopo 20 giorni, ha fatto un nuovo trasferimento. Quando ha fatto le beta, con qualche giorno di anticipo, "erano a palla, ero bella incinta!". Ha avuto delle perdite, un distacco coriale importante, e i primi mesi a riposo. Alla fine, però, il 29 dicembre è nata Carol. Dopo 18 mesi, sempre ad aprile, hanno fatto il secondo trasferimento ed è andato bene! Inizialmente erano due, ma il secondo si è fermato a 10 settimane, e il 6 gennaio 2017 è nata Martina. Hanno avuto il loro lieto fine, anche se hanno ancora un embrione crioconservato che vorrebbero trasferire tra qualche anno. La donna, infermiera, ha raccontato di aver provato sulla sua pelle cosa significa il desiderio di maternità, al punto da doversi far spostare di reparto per non affrontare le donne incinte. Ora, con le sue due belle figlie, afferma che "tutti quegli anni bui poi te li dimentichi, appena ho preso la bambina in braccio tutto il trascorso l'ho resettato. Ne è valsa la pena."
Una madre felice, dopo aver affrontato FIVET, ICSI, e cinque aborti, è diventata "mamma felice di una meravigliosa bimba adottata e di un bellissimo bimbo che è nato quando avevo perso le speranze, a 41 anni". Ogni giorno ringrazia "il Signore per questi due immensi regali". Questa testimonianza è "per tutte quelle coppie in cerca di un bambino. Non perdete la speranza".
Consigli e Riflessioni per Chi Affronta la PMA
Il viaggio nella procreazione medicalmente assistita è indubbiamente arduo, ma le esperienze di chi lo ha percorso e ha raggiunto il successo offrono preziosi consigli e riflessioni fondamentali per affrontare al meglio questa sfida.
Prima di tutto, è vitale essere preparate a ciò che si affronta per evitare ulteriori delusioni. "Non lo dico per scoraggiarti ma perchè penso sia meglio essere preparate a quello che si affronta per evitare ulteriori delusioni. In bocca al lupo!", è il messaggio di chi ha già vissuto il percorso.
Un consiglio unanime è quello di rivolgersi a centri competenti. "Fatti seguire da un centro e fidati di loro!!!", sottolinea un'esperienza. Molte amiche potrebbero dire "no, ma mi faccio seguire dalla mia dottoressa", ma il ginecologo normale non basta in questi casi complessi. È necessario un approccio specialistico e multidisciplinare.
È fondamentale mantenere l'ottimismo ed esplorare opzioni terapeutiche alternative in caso di molteplici tentativi falliti. "Non perdete la speranza", è un incoraggiamento ricorrente. Il mondo della PMA può essere difficile, e purtroppo, come evidenziato da una testimonianza, "tanti medici che se ne approfittano, perché vogliono soldi, soldi, soldi", rendendo ancora più cruciale la scelta di un centro di fiducia.
Un aspetto spesso sottovalutato è l'importanza del supporto psicologico e sociale. "La famiglia, gli amici devono supportarti, è difficile ma alla fine ne è valsa la pena", racconta una madre. Una donna che inizialmente non ne parlava con nessuno, neanche con le amiche, inventando scuse quando andava a fare le cure, ha capito poi che "parlarne mi serviva per stare meglio, prima mi tenevo tutto dentro invece poi ho detto «no, lo devo dire anche agli altri»". Non fare l'errore di tenere tutto dentro è un consiglio prezioso.
Le donne "senza problemi patologici di riserva ovarica ridotta e senza problemi meccanici o di altro tipo, concepiscono tranquillamente almeno fino ai 40", e molte di queste storie lo dimostrano. Ma quando c'è un problema, "mettici il tempo per capire quale sia, il tempo per capire come trattarlo, e che magari non vada bene al primo colpo… è un attimo sentire il tempo che sfugge". Tuttavia, la ricerca e la perseveranza pagano.
Il messaggio conclusivo è un forte incoraggiamento: "Non abbattetevi mai, il Signore vi dà la forza e se trovate persone competenti sarà più facile." La gioia di tenere un bambino tra le braccia rende ogni sacrificio "valsa la pena", perché "tutti quegli anni bui poi te li dimentichi, appena ho preso la bambina in braccio tutto il trascorso l’ho resettato."
