La gravidanza è un periodo di incredibile trasformazione e sviluppo, un processo in cui due organismi, madre e bambino, sono intimamente connessi. Al centro di questa relazione simbiotica si trovano la placenta e le strutture onfaliche, organi essenziali che facilitano la crescita e il benessere del feto. Questi elementi, temporanei ma complessi, orchestrano una serie di scambi vitali, garantendo che ogni stadio dello sviluppo embrionale e fetale si svolga in modo ottimale. Esploreremo in dettaglio la natura di questi organi, la loro complessa formazione, le funzioni insostituibili che svolgono e le potenziali anomalie che possono emergere, partendo dai processi più fini della vita embrionale fino alle implicazioni cliniche.
Il Miracolo della Placenta: Organo Vitale della Gravidanza
La placenta è un organo meraviglioso e complesso, essenziale per il corretto sviluppo e la crescita di ogni mammifero, compreso il nostro amato bambino, durante la gravidanza. Essa è nota anche come "deciduo", un organo temporaneo che si forma all'interno dell'utero e funge da collegamento perfetto tra la madre e il bambino durante la gravidanza. La sua formazione inizia pochissimi giorni dopo la fecondazione e rappresenta un vero e proprio capolavoro dell'embrione.
Si sviluppa pochi giorni dopo la fecondazione, quando l'ovulo fecondato, o zigote, inizia a subire divisioni cellulari per avvicinarsi all'utero. Intorno al settimo giorno dalla fecondazione, la blastocisti, una sfera cava formata dallo zigote, si impianta nell'endometrio uterino. In questo momento, le cellule embrionali cominciano a formare i villi coriali, che penetrano nell'endometrio e creano un sistema di scambio. La placenta prosegue nella sua crescita, arrivando a misurare fino a 30 cm di diametro e a pesare fino a 600 grammi al momento del parto. La placenta è pienamente sviluppata verso 18-20 settimane, ma continua a crescere per tutta la gravidanza. Al momento del parto, pesa circa 1 libbra. Essa collega il sistema circolatorio del concepito e della donna gravida e funge da "barriera" di separazione tra l'ambiente amniotico del feto e l'ambiente della cavità uterina. L'importanza a livello tassonomico, evolutivo e di conseguenza funzionale di questo importante organo, attraverso il quale avvengono gli scambi tra il corpo materno e l'embrione, è fondamentale.
Formazione e Struttura della Placenta: Un Ponte tra Madre e Feto
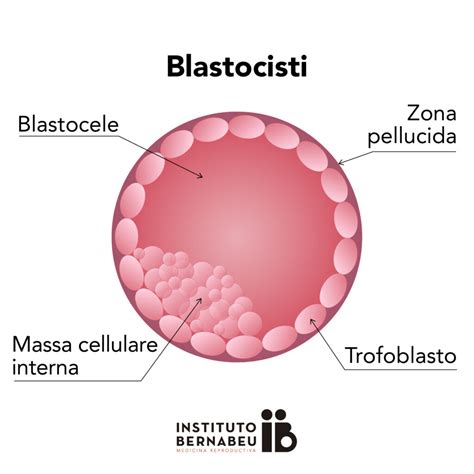
La formazione della placenta inizia nelle primissime fasi di gravidanza, pochi giorni dopo la fecondazione. Il gruppo di cellule che daranno origine alla placenta si differenzia in due parti: una esterna da cui si sviluppa la placenta stessa e una interna da cui nascerà l'embrione. Queste strutture in un primo momento si svilupperanno autonomamente e solo successivamente si andranno a unire per formare il primo abbozzo della placenta.
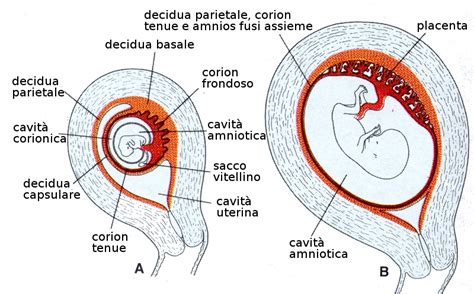
La porzione embrionale deriva dal corion dell'embrione (dal latino chorion, cuoio; in istologia si usa per indicare qualsiasi tessuto connettivale sottostante agli epiteli). Alcune cellule della placenta si sviluppano in uno strato esterno di membrane, il corion, che circonda la blastocisti in via di maturazione. Mentre si sviluppa, la placenta forma minuscole proiezioni digitiformi, i villi, che si estendono penetrando all’interno della parete dell’utero. Le proiezioni si ramificano più volte in una complessa configurazione ad albero. Questa configurazione aumenta notevolmente la superficie di contatto disponibile per il passaggio di liquidi, ossigeno e sostanze nutritive dai vasi sanguigni della madre al feto, nonché per il passaggio di anidride carbonica e materiale di scarto dall’embrione alla madre. Dopo 8 settimane di gestazione (6 settimane dopo la fecondazione), nell’embrione ha avuto inizio lo sviluppo della maggior parte dei principali apparati. Anche la placenta ha sviluppato e formato le minuscole proiezioni digitiformi (villi) che si estendono nella parete dell’utero. I villi fanno parte del sistema circolatorio dell’embrione.
La porzione materna della placenta è denominata anche "pars basalis" ed è composta dalla tonaca mucosa, l'endometrio, dell'utero, quindi da un epitelio cilindrico semplice e da un connettivo sottostante. Durante il 14º giorno circa del ciclo mestruale l'endometrio è soggetto a regolazione ormonale da parte dell'ovaio. Nello specifico, la formazione del corpo luteo in seguito all'ovulazione permette alla donna di possedere un livello ematico sempre più alto di progesterone. Da un punto di vista istologico il corpo luteo altri non è che un follicolo di Graaf trasformato. Grazie al progesterone l'ovaio regola l'attività proliferativa delle cellule endometriali, inizializzando la fase proliferativa del ciclo mestruale. A livello molecolare questo ormone si lega alle cellule stromali endometriali, inizializzando la reazione pre-deciduale: questi fibroblasti accumulano glicogeno e nutrienti; ne consegue che il connettivo endometriale diventa edematoso; inoltre modifica la composizione del muco cervicale: da acido e denso diventa basico e meno viscoso (ciò per consentire allo spermatozoo di risalire dall'utero verso la tuba uterina). I livelli di progesterone sono destinati a crollare in casi di mancata fecondazione; ne conseguirà che l'endometrio non sarà più una struttura adatta ad ospitare il futuro embrione. Sotto: endometrio di una donna durante il "periodo finestra" che consentirà l'annidamento della blastocisti.
Il Ruolo degli Ormoni nelle Varie Età della Donna (dall'adolescenza alla fertilità alla menopausa)
Le Funzioni Straordinarie della Placenta
La placenta svolge un ruolo vitale nel consentire gli scambi metabolici e gassosi tra il sangue del feto e quello della madre. Grazie a questo organo straordinario, il feto riceve ossigeno e sostanze nutritive attraverso il cordone ombelicale, e allo stesso tempo elimina gli scarti e i prodotti del metabolismo. I vasi sanguigni trasportano il sangue dall’embrione attraverso il cordone ombelicale e i villi placentari. Il sangue ritorna quindi all’embrione. I vasi sanguigni della madre passano accanto ai villi placentari e il sangue materno riempie lo spazio intorno ai villi. I vasi sanguigni della madre e dell’embrione sono separati da una sottile membrana. È fondamentale comprendere che il sangue non fluisce direttamente dalla madre all’embrione. I liquidi, l’ossigeno e i nutrienti passano dalla madre all’embrione attraverso la membrana, mentre l’anidride carbonica e i prodotti di scarto passano dall’embrione alla madre. La funzione della placenta è quindi quella di ossigenare, nutrire, difendere e disintossicare l'organismo durante lo sviluppo prenatale.
Inoltre, la placenta ha funzioni endocrine, producendo ormoni che contribuiscono al proseguimento della gravidanza. Per esempio, la placenta produce la gonadotropina corionica umana, un ormone che impedisce alle ovaie di rilasciare ovuli e le stimola a produrre continuamente estrogeno e progesterone. Inoltre, la placenta produce anche ormone lattogeno placentare. Questi ormoni, diversi e non sempre presenti in differenti organismi, sono principalmente gonadotropina corionica, che riveste la superficie esterna del trofoblasto, estrogeni, progesterone, e ormone lattogeno placentare.
Non solo, ma la placenta svolge anche una funzione immunologica, proteggendo il feto e prevenendo il rigetto della gravidanza da parte del corpo materno. La placenta è un vero e proprio miracolo dell'embrione, un organo temporaneo e complesso che svolge funzioni vitali per il benessere del feto durante la gravidanza. Grazie alla placenta, il bambino può ricevere tutti i nutrienti e l'ossigeno di cui ha bisogno per crescere e svilupparsi correttamente, senza che il sangue materno e quello fetale si mescolino.
Posizionamento della Placenta e Implicazioni Cliniche
La placenta può impiantarsi in diverse posizioni all'interno dell'utero. Se si impianta sulla parete anteriore dell'utero, si parla di placenta anteriore, quindi più vicina alla parte addominale; se invece si impianta sulla parete posteriore dell'utero, è una placenta posteriore e quindi più vicina alla colonna vertebrale. La posizione della placenta può variare, ma in generale non causa problemi alla gravidanza.
La placenta previa, invece, si verifica quando la placenta cresce nella parte inferiore dell'utero, in corrispondenza della cervice. Generalmente, la posizione della placenta non causa problemi alla gravidanza, tranne nel caso della placenta previa che potrebbe essere un'indicazione per effettuare un parto cesareo. Dopo il parto, la placenta di solito si stacca dall'utero e viene espulsa dalla madre. Questo processo può avvenire naturalmente, oppure può essere assistito da un medico o un'ostetrica. In alcuni casi, possono rimanere dei lembi di placenta attaccati all'utero, e in questo caso sarà necessario un intervento medico per rimuoverli.
Il Cordone Ombelicale: La Linea Vitale
Il cordone ombelicale rappresenta il collegamento tra la placenta e il feto. Esso è composto da tre vasi sanguigni: una vena che trasporta il sangue ricco di ossigeno e sostanze nutritive dalla placenta al feto e due arterie che trasportano il sangue privo di ossigeno e i rifiuti metabolici dal feto alla madre. Il cordone ombelicale passa attraverso l'ombelico. Subito dopo la nascita del bambino, il cordone ombelicale viene tagliato (dal partner se è presente in sala può effettuare questa semplice operazione con l'aiuto del medico e di un'ostetrica).
Il Sacco Amniotico e il Liquido Amniotico: Un Ambiente Protettivo
Il sacco amniotico è una sacca piena di liquido amniotico in cui il feto fluttua durante la gravidanza. Esso svolge una funzione protettiva, permettendo al feto di muoversi liberamente e proteggendolo da eventuali urti esterni. Alcune cellule della placenta si sviluppano anche nel sacco amniotico. Intorno all’embrione si formano due strati di membrane: l’amnio (membrana interna) e il corion (membrana esterna), che creano un sacco (il sacco amniotico) intorno all’embrione. Tale sacco è pieno di liquido (liquido amniotico); l’embrione galleggia nel liquido. Il liquido amniotico offre uno spazio nel quale l’embrione può crescere liberamente e aiuta a proteggere l’embrione da eventuali lesioni. Il sacco amniotico è robusto ed elastico. La rottura del sacco amniotico (o quella che conosciamo meglio come rottura delle acque) avviene solitamente prima dell’inizio del travaglio, con perdite di liquido vaginale. In questi casi è bene iniziare a recarsi presso l'ospedale dove è stata seguita la gravidanza perché potrebbe mancare poco all'arrivo del vostro bambino.
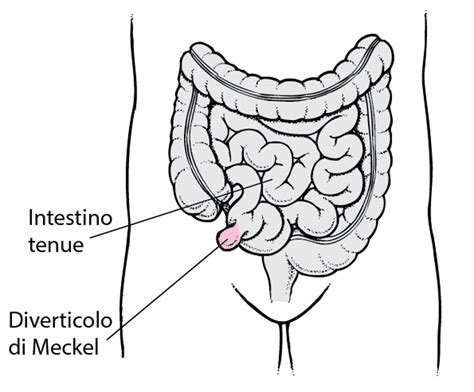
Il Dotto Onfalomesenterico e il Diverticolo di Meckel: Anomalie dello Sviluppo Ombelicale
Il dotto onfalomesenterico è un dotto di comunicazione tra l’intestino e il sacco vitellino presente durante la vita embrionale. Passa attraverso l’ombelico e si occlude alla nascita. Nel 2% della popolazione questo canale può persistere dopo la nascita o in forma di cordone fibroso, o parzialmente obliterato a livello di uno dei due versanti.
La forma più comune è il diverticolo di Meckel che è caratterizzato dalla pervietà del dotto onfalomesenterico sul versante intestinale. Si localizza a circa 40-60 cm dalla valvola ileocecale. L’incidenza del diverticolo di Meckel è nel 2 % della popolazione. Generalmente è asintomatico. Tuttavia, nel 50% dei casi si rende manifesto con un quadro di addome acuto. La diagnostica di certezza del diverticolo di Meckel non esiste. Nei casi di Meckel sintomatico l’intervento consiste nella resezione del tratto intestinale comprendente il diverticolo e nel collegare le due parti dell’intestino una all’altra, mediante un’anastomosi.
Viaggio Dalla Fecondazione al Feto: Tappe Fondamentali dello Sviluppo Embrionale
Durante la gravidanza si attraversano vari stadi di sviluppo. L’ovulo fecondato si sviluppa in blastocisti, quindi in embrione, poi in feto. Durante ogni ciclo mestruale normale, una delle ovaie di solito rilascia un ovulo (oocita) circa 14 giorni dopo il ciclo mestruale precedente. Tale rilascio è chiamato ovulazione. L’ovulo entra quindi nell’estremità a forma di imbuto di una delle tube di Falloppio. Al momento dell’ovulazione, il muco cervicale (la cervice è la parte inferiore dell’utero) diventa più fluido e più elastico, consentendo agli spermatozoi di penetrare rapidamente nell’utero. Entro 5 minuti, gli spermatozoi possono migrare dalla vagina all’utero attraversando la cervice e raggiungere le tube di Falloppio, che sono la sede in cui normalmente avviene la fecondazione. Se la fecondazione non avviene, l’ovulo scende dalla tuba di Falloppio nell’utero, per poi essere eliminato dall’utero in occasione del ciclo mestruale successivo.
La penetrazione di uno spermatozoo nell’ovulo produce la fecondazione, che avviene solitamente nell'ampolla della tuba uterina. Le cellule che rivestono le tube di Falloppio presentano strutture filiformi, chiamate ciglia, che aiutano a spingere l’ovulo fecondato, lo zigote, attraverso la tuba nella cavità uterina. Lo zigote è destinato a discendere verso il corpo dell'utero per mezzo di due movimenti della tuba uterina: quello peristaltico della tonaca media e quello delle ciglia della mucosa. Le cellule dello zigote si dividono, si separano in 2 cellule, ripetutamente durante lo spostamento lungo la tuba di Falloppio verso l’utero, un processo definito "segmentazioni". Durante la sua discesa egli acquisirà per mezzo di numerosi processi mitotici diversi fenotipi, passando per lo stadio di morula e blastocisti. Lo zigote entra nell’utero nell’arco di 3-5 giorni.
Nella cavità uterina, le cellule continuano a dividere, assumendo l’aspetto di una struttura sferica cava, definita blastocisti. La blastocisti attraverso la "seconda grande scelta differenziativa" darà origine a due tessuti extraembrionali: sinciziotrofoblasto e citotrofoblasto. Circa 6 giorni dopo la fecondazione la blastocisti si attacca alla parete della cavità uterina, solitamente nella parte superiore. Tale processo, definito impianto, viene completato entro 9-10 giorni. La parete della blastocisti ha uno spessore di una cellula, tranne in una zona, in cui lo spessore è di tre o quattro cellule. Le cellule interne presenti nella zona ispessita si sviluppano dando origine all’embrione e le cellule esterne penetrano nella parete dell’utero e si sviluppano nella placenta. Una volta formatosi il sacco amniotico (entro 10-12 giorni circa), la blastocisti è considerata embrione. All’interno dell’utero, la blastocisti si impianta sulla parete uterina, dove si sviluppa in un embrione, collegato a una placenta e circondato da membrane che contengono liquido.
Lo stadio successivo di sviluppo è l’embrione, che cresce su un lato dell’utero nella sottomucosa. Questo stadio è caratterizzato dalla formazione della maggior parte degli organi interni e delle strutture esterne del corpo. Il cuore e i principali vasi sanguigni si sviluppano in tempi brevi, circa 16 giorni dopo la fecondazione. Il cuore inizia a pompare liquido e poi sangue attraverso i vasi sanguigni dopo circa 5 settimane (3 settimane dopo la fecondazione). La maggior parte degli altri organi inizia a formarsi dopo circa 5 settimane di gestazione. Quasi tutti gli organi sono pienamente formati dopo circa 12 settimane di gestazione. Fanno eccezione il cervello e il midollo spinale, che continuano a formarsi e svilupparsi durante tutta la gravidanza. La maggior parte delle malformazioni congenite (difetti congeniti) si verifica durante la formazione degli organi. Durante questo periodo l’embrione è più vulnerabile agli effetti di farmaci, sostanze stupefacenti illegali, infezioni virali e radiazioni. Pertanto, le donne in gravidanza non devono ricevere vaccini contenenti virus vivi. Le donne in gravidanza devono assumere solo farmaci essenziali per la propria salute e sicuri in gravidanza.
Al termine della decima settimana di gestazione (8 settimane dopo la fecondazione), inizia la fase fetale. Durante questa fase gli organi e gli apparati già formati crescono e si sviluppano, come segue: entro 12 settimane di gestazione, il feto riempie l’intera cavità uterina. Con il progredire della gravidanza, l’utero si ingrossa man mano che il feto cresce. Entro circa 14 settimane, è possibile identificare il sesso con l’ecografia. Entro circa 16-20 settimane, solitamente, la donna può avvertire i movimenti del feto. Le donne con gravidanze precedenti avvertono solitamente i movimenti circa due settimane prima di quelle alla prima gravidanza. Nel cervello si depositano nuove cellule per tutta la gravidanza e per il primo anno di vita dopo la nascita.
Una gravidanza gemellare può essere di due tipi diversi: identica o fraterna. I gemelli monozigoti (identici) derivano da un unico ovulo fecondato che si separa in due embrioni dopo che ha cominciato a dividersi. Poiché è stato fecondato un solo ovulo da un unico spermatozoo, il materiale genetico dei due embrioni è identico. Se viene rilasciato e fecondato più di 1 ovulo, i gemelli che ne risultano sono fraterni piuttosto che identici, perché il materiale genetico di ogni ovulo e di ogni spermatozoo è leggermente diverso. In una gravidanza tripla possono essere fecondati 3 ovuli o, talvolta, 2 embrioni sono gemelli identici (derivano da 1 ovulo fecondato che si divide in 2) e il terzo embrione è non identico. Le gravidanze con più di 3 embrioni possono presentare combinazioni diverse di embrioni identici e non identici.
Il Ruolo degli Ormoni nelle Varie Età della Donna (dall'adolescenza alla fertilità alla menopausa)
Osservazioni Microscopiche sull'Embrione: Un'Indagine Profonda nella Formazione della Vita
Le minuziose osservazioni dell'embrione, specialmente quelle storiche su modelli animali come il pulcino, offrono una prospettiva dettagliata sulla formazione delle strutture onfalo-placentari e sull'intero organismo. Queste indagini, che vanno "dal particolare al generale", rivelano la complessità intrinseca dello sviluppo.
In alcune delle prime fasi, si può osservare che la cicatricola possiede la grandezza indicata da A (fig. 2). La sua naturale magnitudine non eccedeva una lenticchia. Era ripiena, ma oscurava. Apparivano interrotte superiori con le vescicole B. La cicatricola era avvolta da un cerchio D (fig. 2), dal quale, successivamente con un rapido sguardo, emergeva il circolo sanguigno. Le vescicole C delle vertebre rotonde erano situate su ambo i lati.In altri campioni, la cicatricola, pur essendo più grande, non era ancora del tutto orizzontale. Il tuorlo era molto paglierino e l'albume era liquido. L'area ombelicale (fig. 4) era frequentissime velabatur, alluebatur. Il fluido subgerminale dal cerchio D era come se fosse un argine che coercava la porzione liquida innatantia. La struttura G racchiudeva ogni cosa, con confini irregolari e gonfia di liquido diafano, di colore piombo.
Nel proseguo dello sviluppo, si evidenziava la formazione della "carena". La cicatricola e la carena (fig. 15) mostravano il divaricarsi delle fasce C. Le fasce A (fig. 11), costituivano la carena con il combaciare in B delle fasce. A circa 36 ore d'incubazione, la carena era alquanto dilatato, come si osserva anche negli adulti. Il collo C e il nuovo congiungendosi costituivano l'estremità della carena. La carne F, rigogliosa con gli abbozzi delle ali, e il rivolo che era delimitato dal bianco cerchio I, avevano l'aspetto di vasi sanguigni.
Le vescicole cerebrali e del midollo spinale emergono precocemente. Intorno alla testa, si manifestavano rigonfiamenti. Le vescicole A (fig. 16) segnavano i limiti della sommità della testa. Le vescicole del cervello D, protette dai cerchi E, infine, dilatate, chiudevano l'estremità C della carena. Queste vescicole aprivano a livello della testa D e tutta l'area era bianca. La più alta vescicola C (fig. 21) del cervello era alquanto dilatata.
Con l'avanzare delle ore, a 44 ore d'incubazione, il pulcino si presentava freddo quando veniva tolto dalla cova e molto inattivo. In questa cicatricola i cerchi avvolgenti A (fig. 24) erano di colore giallognolo, ed erano immersi nel colliquamento B. La D presentava una fascia bianca e proprio lì diventava convessa. Il liquido color ruggine. Il cuore, galleggiava nel colliquamento. L'area ombelicale (fig. 24) rendeva evidente il sacchetto H (fig. 23) di liquido trasparente. Il cuore, i vasi e il sangue se ne stavano nascosti fino alla 44a ora. La sostanza del tuorlo era viscosa e oleosa.
La formazione del cuore è un processo rapido e cruciale. Circa 16 giorni dopo la fecondazione, il cuore e i principali vasi sanguigni si sviluppano. Il cuore inizia a pompare liquido e poi sangue attraverso i vasi sanguigni dopo circa 5 settimane (3 settimane dopo la fecondazione). In stadi più avanzati, il cuore era dotato delle vescicole B (fig. 26). La sua grandezza naturale era A (fig. 37 e 38), che era piena di una sostanza filamentosa, di color cenere e poco densa. Il cuore si contraeva e convellebatur. Il ventricolo sinistro K (fig. 46) era di colore rosso, mentre l'orecchietta destra L era più capiente. L'atrio indiviso (fig. 31) riceveva dall'orecchietta L (fig. 33) le arterie Q, e da esse nel tronco R. La struttura del cuore era evidentemente eccitata da carne muscolosa.
I vasi sanguigni, in particolare quelli onfalomesenterici, assumono un'importanza fondamentale per il trasporto di nutrienti. La vena X (fig. 34) e l'arteria ombelicale Y (fig. 35) erano evidenti, in particolare la vena con due terminazioni T. I vasi sanguigni, le arterie onfalo-mesenteriche che terminavano nell'orlo, si erano formati in un plesso reticolare (fig. 33). I rami O (fig. 30), costituiti da intrecci reticolari arteriosi e venosi, infine tendevano al colore del sangue. Le vene onfalo-mesenteriche V (fig. 34) si potevano osservare. L'arteria R era più ampia ed era gonfia di sangue rosso. I vasi contenuti (fig. 55) erano sanguigni, gli intestini che pendevano all'esterno.
Le estremità vascolari A (fig. 41), per mutua anastomosi formavano una rete irregolare. Dall'ampio vaso C (fig. 42), avvolto dal corion B qui raffigurato lacerato, un vasculum rubicundius esile e quasi invisibile escurrebat. Esile e quasi invisibile, esso si ramificava nello stesso modo tra le descritte ramificazioni F. I vasi sanguigni si ramificavano in una rete reticolare nella membrana D del corion. Vasi contenevano un liquido ematico e si dissolvevano in bolle.
Gli abbozzi degli arti e di altre strutture corporee appaiono gradualmente. Spiccavano gli occhi A (fig. 19), il prolungamento. Evidenti gli abbozzi del collo, della testa e delle ali E (fig. 12). Le gambe K e dell'uropigio (fig. 33) erano visibili. Gli occhi costituiti dal cerchio I (fig. 29) mostravano l'abbozzo della struttura fluida del cristallino. L'orecchietta K (fig. 30) era assai evidente. Gli abbozzi degli arti si formavano da masse muscolari (miotomi) e scheletro assile (sclerotomi). La carne G (fig. 26) abbondava e pendevano le ali H. L'abbozzo E del becco (fig. 42) spuntava.
Il sacco vitellino e l'allantoide giocano ruoli importanti. Il tuorlo, successivamente era rugginoso. Il colliquamento E (fig. 16), degens, proxima erat sacculo F, qui diaphano turgere videbatur succo. Il sacco vitellino si immergeva nella fluida e oleosa sostanza del tuorlo. Il suo ventre A (fig. 59), turgidus et fere rotundus, era reddebatur dal tuorlo nascosto. Il tuorlo E (fig. 60) nel pulcino sezionato continuava con un breve condotto G verso gli intestini F. L'allantoide (allantocorio), che formava come un letto al disco germinativo, era una tunica A (fig. 58) che includeva i liquidi. La sua formazione avveniva tramite il peduncolo del somite, che creava nuovi somiti permettendo all'embrione di allungarsi gradualmente. Il corion (fig. 57) era più abbondante. La membrana D dell'amnio avanzava nell'area G. La tunica allantoide era facilmente friabile, sangue, non tuttavia fibroso e completamente svuotato di liquido. Essa formava l'uraco D (fig. 58) dell'intestino, che determinava la forma esterna F (fig. 58) dell'addome.
Le strutture craniche e spinali mostravano specificità. Nella vescicola a forma di elmo (fig. 36) scorreva un ampio vaso sanguigno G. Spuntava una parte del midollo spinale C (fig. 36). Il midollo spinale L (fig. 50) e le sue origini K (fig. 50) si rendevano visibili. I sacculi delle vertebre si notavano. I sacchetti vertebrali aderivano ai vasi diventati varicosi (fig. 28).
Anche gli organi sensoriali si differenziavano. Gli occhi F (fig. 39) si trovavano disposti più profondamente, con la vescicola E. Il capo A (fig. 12), il mesencefalo e il metencefalo si osservavano, con la l'orecchietta H (fig. 43) superextensa. I villi della carena (fig. 23) erano interrotti.
Infine, si osservava il progredire della maturazione di tessuti e organi. Fino al 9° giorno, i visceri si irrobustivano. Gli unghie e il rostrum avevano acquisito una struttura solida. La carena, spesso, grazie alla carne Z che si era depositata attorno, si trovava nello stretto ricettacolo Y (fig. 35). La carne G (fig. 26) abbondava. La carne F rigogliosa con gli abbozzi delle ali (fig. 7) si faceva notare. La sostanza del tuorlo, a volte, si ispessiva in una sostanza bianca e saporita. Il pulcino, contenuto nell'amnio D (fig. 57), scalciava. La bile era azzurra (fig. 56 e 58). L'area ombelicale era occupata da vasellini ombelicali e da intestini penduli (fig. 49). La pelle (fig. 49) avrebbero dato luogo alle penne.